1 квітня, 2026
Фібриляція передсердь і структурні захворювання серця: переосмислення застосування препаратів ІС класу в клінічній практиці
З огляду на зростання поширеності фібриляції передсердь (ФП) на тлі серцево-судинних захворювань, актуальність вибору ефективної та безпечної антиаритмічної терапії зростає щороку. Під час майстер-класу «Пацієнт з фібриляцією передсердь: коли застосовувати препарати ІС класу», який відбувся навесні 2025 р., провідні аритмологи України розглянули сучасні підходи до лікування ФП в осіб з ішемічною хворобою серця (ІХС), артеріальною гіпертензією (АГ) і серцевою недостатністю (СН). Особливий акцент було зроблено на ролі антиаритмічних препаратів (ААП) ІС класу, оновленій доказовій базі, критеріях відбору пацієнтів і потенціалі стратегії «таблетка в кишені».
Розвиток ФП на тлі ІХС
 Керівник відділу аритмій серця ДУ «Національний науковий центр «Інститут кардіології, клінічної та регенеративної медицини імені академіка М.Д. Стражеска НАМН України» (м. Київ), д.мед.н., професор Олег Сергійович Сичов під час своєї доповіді наголосив, що ФП – це не лише проблема ритму, але й складне багатокомпонентне порушення, що суттєво впливає на прогноз пацієнта. Відомо, що наявність ФП асоційована зі зростанням ризику смерті більш ніж у 3,5 рази. До 30% усіх ішемічних інсультів і 10% випадків криптогенного інсульту можуть бути зумовлені утворенням тромбів у порожнині лівого передсердя (ЛП) внаслідок його дисфункції. Частота госпіталізацій при ФП сягає 40% на рік, що чинить істотне навантаження на систему охорони здоров’я.
Керівник відділу аритмій серця ДУ «Національний науковий центр «Інститут кардіології, клінічної та регенеративної медицини імені академіка М.Д. Стражеска НАМН України» (м. Київ), д.мед.н., професор Олег Сергійович Сичов під час своєї доповіді наголосив, що ФП – це не лише проблема ритму, але й складне багатокомпонентне порушення, що суттєво впливає на прогноз пацієнта. Відомо, що наявність ФП асоційована зі зростанням ризику смерті більш ніж у 3,5 рази. До 30% усіх ішемічних інсультів і 10% випадків криптогенного інсульту можуть бути зумовлені утворенням тромбів у порожнині лівого передсердя (ЛП) внаслідок його дисфункції. Частота госпіталізацій при ФП сягає 40% на рік, що чинить істотне навантаження на систему охорони здоров’я.
Не менш важливим є вплив на когнітивне здоров’я: ФП корелює із підвищеним ризиком судинної деменції, когнітивного дефіциту й депресії. Понад половина пацієнтів повідомляють про суттєве погіршення якості життя. У разі супутньої ІХС імовірність інфаркту міокарда (ІМ) зростає вдвічі, що потребує особливої уваги при веденні таких хворих (Hindricks et al., 2021).
Європейське товариство кардіологів (ESC) оприлюднило результати аналізу частоти несприятливих подій при застосуванні стратегії контролю частоти серцевих скорочень (ЧСС) порівняно з підходом контролю ритму в осіб із ФП. Згідно із даними, загальна смертність у групі контролю ЧСС була майже в чотири рази вищою, ніж у разі контролю ритму (p<0,0001). Варто враховувати, що до групи контролю ЧСС входили пацієнти із постійною формою ФП – тобто найтяжчі хворі, в яких відновлення та утримання синусового ритму було клінічно неможливим (Purimah et al., 2017).
Як зазначено в оглядовій статті А. Shukla та А.В. Curtis (2013), раннє застосування IC препаратів класу в пацієнтів без структурного ураження серця асоційоване із меншою ймовірністю переходу ФП у постійну форму. Автори підкреслюють, що стратегія раннього контролю ритму, зокрема із залученням ААП IC класу, може мати модифікувальний вплив на перебіг захворювання, зменшуючи тягар симптомів і покращуючи довгостроковий прогноз.
Як працюють препарати ІС класу?
О.С. Сичов зазначив, що згідно із класифікацією Vaughan Williams, ААП ІС класу виразно вповільнюють внутрішньошлуночкове проведення імпульсу, мінімально подовжуючи потенціал дії – на відміну від препаратів ІА класу, для яких характерне як уповільнення проведення, так і суттєве подовження реполяризації. Фізіологічна дія препаратів ІС класу передбачає: подовження інтервалу PR за рахунок розширення комплексу QRS та відсутність впливу на інтервал QT, ЧСС і артеріальний тиск (АТ). Ці характеристики стосуються й етацизину, який, на відміну від пропафенону, не має β-блокувальних властивостей.
Специфіка дії ААП ІС класу етацизин передбачає низку унікальних ефектів. Так, препарат:
- Зменшує автоматизм і швидкість проведення, підвищує поріг збудження.
- Блокує кальцієві канали, завдяки чому забезпечує антиішемічний ефект, що особливо важливо при ІХС.
- Завдяки холінолітичній дії зменшує вплив парасимпатичної нервової системи (n. vagus) на серце, стабілізуючи ритм.
- Як похідне фенотіазину, сприяє стабілізації вегетативної нервової системи, що додатково покращує контроль ритму.
Етацизин починає діяти приблизно через 1 год після приймання, максимальний ефект досягається через 2,5‑3 год, а тривалість дії становить 6‑8 год залежно від індивідуальних особливостей пацієнта. Перед призначенням обов’язково проводиться оцінка на наявність протипоказань. У разі відсутності виразної органічної патології серця можна розглядати застосування препарату. Через 2 год після приймання рекомендовано провести електрокардіографію (ЕКГ) з особливою увагою до комплексу QRS – важливо переконатися, що немає його патологічного розширення.
Режим дозування етацизину визначається клінічною картиною:
- у випадках чисто вагусних пароксизмів препарат можна призначати виключно на ніч, якщо симптоми проявляються лише увечері та вночі; у такій ситуації можливе приймання двічі на добу;
- за потреби контролю ритму протягом доби етацизин застосовується 3‑4 рази на день.
Після досягнення клінічного ефекту доцільно повторно виконати ЕКГ через 2‑3 дні, оскільки в окремих випадках можливий відтермінований вплив препарату на провідність.
У клінічній практиці лікарі керуються алгоритмом AF-CARE, що передбачає постійне динамічне оцінювання стану пацієнта: аналіз, повторну оцінку, адаптацію підходу, з урахуванням розвитку симптомів і ризиків. У центрі цього підходу – ретельний добір хворих без виразного органічного ураження серця, яке підвищує ймовірність ускладнень при застосуванні певних ААП.
Коли мова йде про ІХС, слід звертати увагу на такі ключові чинники:
- Відсутність Q-інфаркту з утворенням великого рубця.
- Відсутність активної ішемії міокарда за даними інструментальної діагностики.
- Відсутність гемодинамічно значущих уражень коронарних артерій.
Ці критерії є визначальними за розгляду можливості приймання ААП IС класу.
Клінічні докази: позиція, що ґрунтується на практиці
Згідно із чинними настановами, застосування препаратів ІС класу не рекомендоване у пацієнтів з ІХС. Проте у клінічній практиці лікарі часто стикаються із ситуаціями, коли хворому вже проведено стентування, шунтування, або ж він має мінімальні ураження коронарних судин – наприклад 20‑30% стенозу за даними коронарографії. Постає логічне запитання: чому цим пацієнтам автоматично відмовляють у використанні ААП ІС класу, навіть за відсутності активної ішемії?
Результати вітчизняного дослідження ставлять під сумнів категоричність такого підходу. До вибірки було включено 182 пацієнти, з яких понад половину мали діагностовану ІХС. Своєю чергою було виключено осіб із виразною органічною патологією серця, що дозволило сфокусуватися на ефективності препарату саме в обраній цільовій групі. Після початку терапії спостерігалося зменшення тривалості пароксизмів ФП на 58%, причому клінічний ефект зберігався впродовж шести місяців. Частота рецидивів протягом цього періоду знизилася утричі, що свідчить не лише про симптоматичний контроль, але й про тривалий вплив на електрофізіологічну стабільність передсердь.
Не менш важливо враховувати і міжнародний клінічний досвід. Зокрема, в Латвії, країні-виробнику препарату, етацизин включено до національних протоколів як засіб для (Kalejs et al., 2014; Kappatto et al., 2014):
- відновлення синусового ритму;
- профілактики пароксизмів після електроімпульсної терапії;
- тривалого підтримання синусового ритму.
Окрім того, у рекомендаціях Латвійського кардіологічного товариства етацизину присвоєно найвищий рівень доказовості (ІА) та експертного консенсусу. На думку латвійських колег, наявних клінічних доказів цілком достатньо для визнання його ефективності та безпеки у визначеній категорії пацієнтів.
У проспективно-ретроспективному дослідженні О.М. Романової (2024), проведеному в ННЦ «Інститут кардіології імені М.Д. Стражеска», було проаналізовано 871 амбулаторну карту осіб з АГ та пароксизмальною формою ФП, з яких 519 дали згоду на участь. У дослідження включали лише пацієнтів без органічної патології серця.
Пацієнтів було розподілено на дві ключові групи:
- перша група отримувала етацизин на постійній основі та за потреби (схема «таблетка в кишені»);
- друга група приймала препарат лише для купірування пароксизмів.
У першій групі учасників середня доза для зупинки нападу ФП становила 79 мг – менш ніж дві таблетки, що свідчить про ефект накопичення. У другій групі в низці випадків було необхідно приймати до трьох таблеток. Проте в обох групах хворих ефективність відновлення синусового ритму перевищувала 60%, зі сприятливою переносимістю та мінімальними побічними явищами. Також було встановлено: за тривалого застосування, особливо в умовах недостатнього контролю АТ, частіші епізоди ФП асоціювалися із негативною динамікою структур серця – збільшенням розмірів ЛП та прогресуванням гіпертрофії лівого шлуночка (ЛШ).
Стратегія «таблетка в кишені» як доцільна альтернатива
За словами професора, серед головних переваг тактики «таблетка в кишені»:
- Самостійне та ефективне купірування нападів у амбулаторних умовах.
- Зменшення госпіталізацій.
- Висока прихильність до терапії.
Особливо слід відзначити, що етацизин демонструє ефективність навіть після електроімпульсної терапії чи абляції. Це розширює показання до його застосування на різних етапах ведення пацієнтів із ФП.
Висновки
Етацизин як у вигляді монотерапії, так і у складі комбінованого лікування може застосовуватися на будь-якому етапі ведення пацієнтів із пароксизмальною або персистуючою формою ФП. Тривалість лікування визначається індивідуально, відповідно до клінічної потреби. Препарат демонструє високу ефективність у контролі синусового ритму і профілактиці персистуючої та пароксизмальної ФП, зокрема після електроімпульсної терапії та транскатетерної абляції субстрату аритмії.
Результати клінічного дослідження «Оцінка ефективності та безпеки застосування препарату Етацизин для протирецидивного лікування та відновлення ритму за схемою «таблетка в кишені» у пацієнтів з артеріальною гіпертензією та пароксизмальною формою ФП» підтвердили, що:
- застосування навантажувальної дози етацизину за схемою «таблетка в кишені» є ефективним способом самостійного відновлення ритму в амбулаторних умовах;
- препарат характеризується сприятливою переносимістю та відсутністю значних побічних реакцій.
Таким чином, доповідач підсумував, що, враховуючи доведену антиаритмічну ефективність, етацизин доцільно застосовувати як для постійного приймання у пацієнтів з АГ і пароксизмальною формою ФП, так і за потреби – у межах тактики «таблетка в кишені».
Особливості застосування ААП ІС класу в пацієнтів із серцевою недостатністю
 Керівник Волинського обласного центру кардіоваскулярної патології, професор кафедри сімейної медицини Львівського національного медичного університету імені Данила Галицького Андрій Володимирович Ягенський у своїй доповіді зосередився на особливостях застосування препаратів ІС класу в осіб із серцевою недостатністю (СН).
Керівник Волинського обласного центру кардіоваскулярної патології, професор кафедри сімейної медицини Львівського національного медичного університету імені Данила Галицького Андрій Володимирович Ягенський у своїй доповіді зосередився на особливостях застосування препаратів ІС класу в осіб із серцевою недостатністю (СН).
У разі наявності ФП завжди постає запитання, чи є у пацієнта серцева недостатність (СН). У метааналізі J. Mundisugih et al. (2023) було проаналізовано дані майже 130 тис. пацієнтів із гострою СН та 100 тис. – із хронічною. Якщо звернути увагу на поширеність фібриляції ФП, засвідчено, що при зниженій фракції викиду (ФВ) її частота навіть нижча, ніж при збереженій. Проте, незалежно від типу ФВ, наявність ФП асоційована із погіршенням загального прогнозу та вищою смертністю.
У контексті профілактики пароксизмів ФП, поза межами СН, добре відомо, що препарати IC класу та аміодарон демонструють найвищу ефективність (Lafuente-Lafuente et al., 2007). Однак у випадку пацієнтів із СН постає ключове питання щодо доцільності та безпеки їх застосування.
Клінічний випадок № 1
Пацієнт із СН ІІ функціонального класу (ФК) за критеріями Нью-Йоркської асоціації серця (NYHA), із частими пароксизмами ФП. На даному етапі розглядається виключно медикаментозна терапія, без урахування можливості абляції. ЕКГ без патологічних змін. ФВ ЛШ становить 36%, кінцево-діастолічний розмір – 65 мм, товщина стінки ЛШ – 11 мм, що свідчить про помірну гіпертрофію без ознак рубцевих змін.
З огляду на знижену ФВ (36%), аміодарон є препаратом вибору для профілактики пароксизмів ФП. Бета-блокатор буде призначений як базовий компонент терапії пацієнтів із систолічною дисфункцією, але його ефективність у профілактиці вже наявних пароксизмів є обмеженою.
Метааналіз K.K. Teo et al. (1993) був спрямований на вивчення впливу ААП ІA та ІB класів на смертність у пацієнтів після ІМ. Згідно з результатами, застосування цих препаратів супроводжувалося підвищенням загальної летальності порівняно як із плацебо, так і з показниками у хворих після ІМ без антиаритмічної терапії. Значна частка учасників досліджень мала супутню СН, що могло додатково впливати на рівень ризику.
Подібні результати були отримані у дослідженні SWORD, яке показало підвищену смертність серед пацієнтів після ІМ на тлі застосування соталолу порівняно із плацебо (Waldo et al., 1996). Водночас слід зауважити, що йшлося про d-соталол – ізомер, який є чистим препаратом ІІІ класу за класифікацією Vaughan Williams. Зважаючи на те, що dl-соталол, який використовується у клінічній практиці, має істотні β-блокувальні властивості на відміну від d-соталолу, результати дослідження SWORD варто інтерпретувати з обережністю.
Дослідження CAST, в якому оцінювали вплив енкаїніду та флекаїніду на виживання, суттєво змінило уявлення про антиаритмічну терапію ще на початку 1990-х рр. ХХ ст. (Echt et al., 1991). Критерії включення:
- ІМ від 7 днів до 2 років;
- ФВ ≤55% протягом перших 90 днів або ≤40% після 90 днів;
- наявність понад п’яти шлуночкових екстрасистол за годину згідно із даними холтерівського моніторування.
Фактично, після 90 днів це типовий пацієнт із СН зі зниженою ФВ.
За результатами дослідження було виявлено, що прогноз у хворих, які отримували енкаїнід та флекаїнід (ААП ІС класу), був гіршим порівняно із групою плацебо. Водночас варто звернути увагу на фонову терапію, характерну для того часу: лише 27% пацієнтів приймали β-блокатори; значна частина – верапаміл, дилтіазем і короткодіючий ніфедипін, які сьогодні вважаються протипоказаними у таких хворих; 48% отримували дигоксин.
Субаналіз, опублікований згодом, продемонстрував, що серед тих 27% пацієнтів, які все ж приймали β-блокатори, різниці у виживаності при застосуванні енкаїніду, флекаїніду і плацебо не було виявлено (Kennedy et al., 1994). Це може свідчити про потенційний захисний ефект β-блокаторів, але субаналізи мають обмежену доказову силу. Основні результати CAST залишаються незаперечними – використання препаратів ІС класу в цієї категорії хворих недопустиме.
Таким чином, клінічні рекомендації базуються на тому, що за наявності виразної структурної патології міокарда – значної дилатації ЛШ, ФВ <40%, гіпертрофії стінки (не 11 мм, як у пацієнта в представленому клінічному випадку, а >14 мм), а також у разі наявних рубцевих змін – застосування препаратів ІС класу є протипоказаним. Ці параметри мають дещо умовний характер і багато в чому базуються на експертній думці, оскільки контрольованих досліджень із жорсткими критеріями не проводилося.
За останні 25 років спостерігається значний прогрес у лікуванні як ІХС, так і низки інших кардіологічних захворювань. Підхід до терапії суттєво еволюціонував завдяки розвитку доказової бази. На сьогодні доступні численні дослідження, які підтверджують, що при стабільній ІХС за відсутності перенесеного ІМ застосування ААП ІС класу є відносно безпечним.
Втім, якщо повернутися до теми СН, важливо усвідомлювати, що це не лише питання контролю аритмії. Ключовим орієнтиром тут є дослідження SCD-HeFT, в якому було вперше продемонстровано, що імплантований кардіовертер-дефібрилятор (ІКД) у пацієнтів із ФВ менш як на 35% покращує виживаність незалежно від наявності аритмії порівняно як із плацебо, так і з аміодароном (Bardy et al., 2005). Це засвідчило, що аміодарон не має негативного впливу на осіб із СН та низькою ФВ, хоча й не забезпечує такого захисту, як ІКД. Саме тому аміодарон фігурує у всіх чинних рекомендаціях як можливий варіант терапії – зокрема в американських рекомендаціях, опублікованих на рік раніше за європейські. Їх формулювання вирізняються особливою точністю та чіткістю. Так, у пацієнтів з інтактною систолічною функцією ЛШ, без ІМ та структурних змін міокарда можна одразу розглядати застосування ААП І та ІІІ класу, які доступні на фармринку: дронедарон, флекаїнід, пропафенон (Joglar et al., 2023).
Згідно із рішенням Ради експертів, можна застосовувати етацизин як ААП ІС класу на будь-якому етапі лікування – за умови відсутності структурних змін міокарда та ФВ <40%.
Дуже цікава робота M.M. Zylla et al. (2024) була присвячена застосуванню препаратів ІС класу в пацієнтів із виразною структурною патологією серця, які мали ІКД. У дослідженні з-поміж учасників:
- 42% мали дилатаційну кардіоміопатію;
- 26% – ішемічну кардіоміопатію;
- 48% – ФВ ЛШ <45%.
Показаннями до призначення ААП ІС класу були симптоматичні порушення ритму та неефективність попередньої терапії. Варто зазначити, що 96% пацієнтів отримували супутню терапію β-блокаторами.
У більшості випадків класичні ААП виявилися неефективними, що й зумовило застосування препаратів ІС класу. Проаритмічні ефекти були зафіксовані лише у трьох пацієнтів, причому тільки в одного спостерігалося зростання частоти спрацювання дефібрилятора.
Як зазначив А.В. Ягенський, так, наразі це лише початковий етап, але цілком можливо, що з часом рекомендації переглядатимуться.
Клінічний випадок № 2
Пацієнт із СН ІІ ФК за NYHA. ЕКГ – без патологічних змін. ФВ ЛШ – 62%, кінцево-діастолічний розмір – 55 мм, товщина стінок ЛШ – 11 мм, що свідчить про наявність помірної гіпертрофії, без рубцевих змін. Рівень NT-proBNP – 800 пг/мл, що підтверджує діагноз СН зі збереженою фракцією викиду (СНзбФВ). У пацієнта спостерігаються часті пароксизми ФП, які клінічно значущі та потребують застосування антиаритмічної терапії.
Професор нагадав, що відповідно до сучасних рекомендацій, якщо пароксизми є безсимптомними або стали такими внаслідок контролю ЧСС, і при цьому є короткочасними, призначення антиаритмічної терапії може бути відтермінованим. Проте в даному клінічному випадку йдеться про симптомні та рецидивні епізоди, які потребують лікування.
Аміодарон, хоча і ефективний препарат, не є оптимальним вибором у цьому випадку – насамперед через потенційні несерцеві побічні явища, як-от порушення функції щитоподібної залози, легенева токсичність, фоточутливість тощо, особливо за тривалої терапії. Тому в цьому контексті перевагу варто надати етацизину, який, за відсутності структурних змін міокарда у вигляді рубців і за збереженої ФВ, може бути ефективним і безпечним варіантом.
Отже, якщо пацієнт звернувся зі скаргами на задишку на тлі пароксизму ФП, постає запитання: чи є місце для призначення препаратів ІС класу, та який має бути алгоритм дій?
Насамперед слід оцінити дані ЕКГ. У разі відсутності атріовентрикулярних (АВ) блокад ІІ‑ІІІ ступеня, варто продовжити аналіз на предмет інших протипоказань. АВ-блокада І ступеня сама по собі не є абсолютним протипоказанням, хоча потребує ретельного моніторингу. Блокади ніжок пучка Гіса також потребують обережності, оскільки препарати ІС класу можуть спричинити порушення внутрішньошлуночкової провідності. Важливо також переконатися, що на ЕКГ немає ознак рубцевих змін міокарда. Чи доцільно призначити Етацизин одразу? Очевидно, що ні.
Наступний обов’язковий етап – ехокардіографія. Адже навіть пацієнт із відносно стабільною клінічною картиною може мати ФВ 36%. Якщо ФВ перевищує 40%, стінки ЛШ не гіпертрофовані (>14 мм), зони асинхронності відсутні – лише тоді можна розглядати застосування препаратів ІС класу.
У такому разі, за наявності ознак СН, слід оцінити рівень NT-proBNP. Якщо він перевищує 365 пг/мл (відповідно до рекомендацій), можна встановити діагноз СНзбФВ. Пацієнтам цієї категорії також показані інгібітори натрійзалежного котранспортера глюкози. І хоча СНзбФВ вже є діагнозом СН, препарати ІС класу можна застосовувати, якщо відсутні значущі структурні зміни міокарда.
Насамкінець лектор наголосив, що ФП часто наявна у хворих на СН. На відміну від осіб зі зниженою ФВ, у пацієнтів із СНзбФВ застосування етацизину та інших препаратів ІС класу виглядає перспективним – за умови відсутності істотної структурної патології серця.
Аспекти вибору ААП в осіб із ФП та АГ
 Дмитро Андрійович Лашкул, д.мед.н., професор, завідувач кафедри внутрішніх хвороб № 1 Запорізького державного медико-фармацевтичного університету, детально розглянув практичні аспекти вибору антиаритмічної терапії у пацієнтів, які страждають на ФП та супутню АГ.
Дмитро Андрійович Лашкул, д.мед.н., професор, завідувач кафедри внутрішніх хвороб № 1 Запорізького державного медико-фармацевтичного університету, детально розглянув практичні аспекти вибору антиаритмічної терапії у пацієнтів, які страждають на ФП та супутню АГ.
Вплив АГ на виникнення ФП
Наявність АГ асоційована із подвоєнням ризику розвитку ФП (Esteve-Pastor et al., 2017). Згідно із даними W.S. Aronow (2017), понад 80% пацієнтів із ФП мають супутню АГ. Окрім того, підвищення систолічного АТ на кожні 20 мм рт. ст. збільшує ризик розвитку ФП на 18%, а також ішемічного інсульту, внутрішньомозкових та субарахноїдальних крововиливів (Verdecchia et al., 2018).
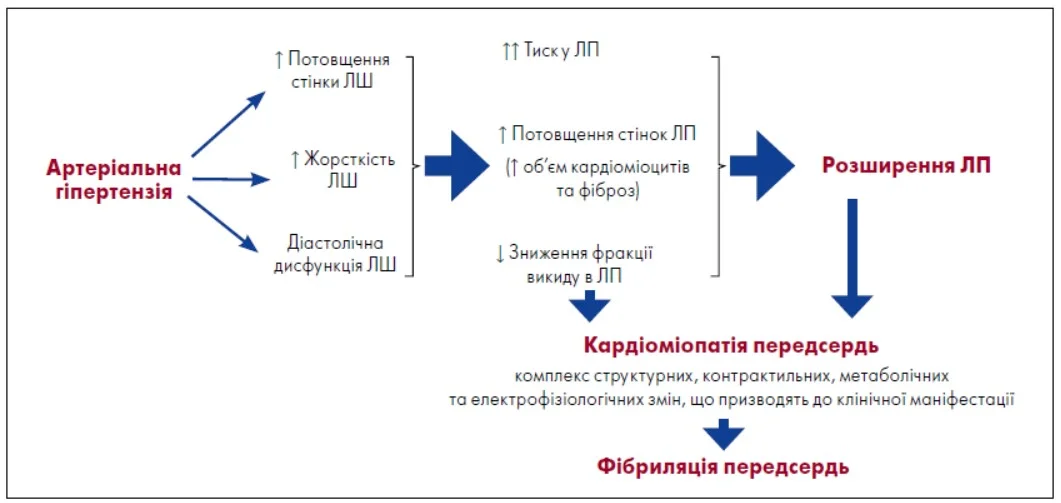
АГ спричиняє структурне ремоделювання міокарда, що спершу проявляється змінами у ЛШ, а згодом – дилатацією ЛП та розвитком гіпертензивної кардіоміопатії. У підсумку це створює умови для формування і підтримання ФП (рисунок).
Рисунок. Вплив АГ на виникнення ФП
Адаптовано за Р. Verdecchia et al. (2018)
Типи та тригери ФП: роль структурного та електричного ремоделювання
Початкові механізми запуску ФП часто пов’язані з ектопічною активністю в ділянці легеневих вен. Саме цей етап сьогодні перебуває у фокусі інвазивних підходів до лікування пароксизмальної форми ФП, про що свідчить сучасна практика, зокрема дані з профільних секцій та сесій, присвячених катетерній абляції. Надалі ж під дією електричного ремоделювання та прогресуючих змін міокарда передсердь формується фіброз, що сприяє трансформації пароксизмальної ФП у персистентну або постійну форму (Michaud, Stevenson, 2021).
Механізм розвитку ФП добре ілюструє трикутник Кумеля, до якого входять:
- тригери (ектопічні фокуси, АГ тощо);
- модулятори (вплив способу життя, запальні чинники);
- субстрат (структурні зміни міокарда).
Ця трикомпонентна структура лежить в основі аритмогенезу загалом, і ФП зокрема.
За наявними даними, АГ посідає друге місце серед ключових чинників, що формують субстрат або модулятор ФП – після обструктивних захворювань легень (Vermeer et al., 2024). Це має значення для прогнозування ризику та вибору стратегії ведення пацієнта.
Встановлено, що зі збільшенням віку та маси міокарда ЛШ у пацієнтів з АГ зростає ризик виникнення ФП. Проте розвиток персистентної або постійної форми тісніше корелює із розширенням ЛП (Verdecchia et al., 2018).
У нещодавньому дослідженні L. Wang et al. (2024) оцінювали фенотип гіпертрофії ЛШ як предиктор виникнення ФП. Було показано, що ризики суттєво варіюють залежно від типу гіпертрофії, і так званий злоякісний фенотип (гіпертрофія ЛШ + підвищення серцевих біомаркерів) асоційований із більш ніж чотириразовим зростанням ризику розвитку ФП порівняно з іншими типами. Цей фенотип також виявився потужнішим прогностичним маркером, ніж модель CHARGE-AF.
Дмитро Андрійович зауважив, що як наявна індексована гіпертрофія ЛШ, так і індексований об’єм ЛП у сукупності є потужними предикторами ФП. Але якщо окремо, то індекс об’єму є потужнішим предиктором розвитку ФП, ніж індекс маси міокарда ЛШ. Слід пам’ятати, що в оновлених американських рекомендаціях запропоновано виокремлювати стадії ризику ФП, зокрема в контексті АГ (ACC/AHA/ACCP/HRC, 2023). АГ розглядається як один із ключових факторів ризику розвитку ФП. У тому ж документі представлено шкалу C2HEST для оцінки ймовірності виникнення ФП у загальній популяції. Одним із компонентів цієї шкали також є АГ як предиктор ризику.
Крім того, у контексті прогнозування ризику ішемічного інсульту в пацієнтів із ФП застосовується шкала CHA2DS2-VA, в якій АГ додає 1 бал (Vangelder et al., 2024). Це вже стосується оцінки емболічних ускладнень, що є фундаментальним аспектом стратифікації ризику й вибору стратегії антикоагулянтної терапії.
Отже, знову повертаємося до еволюції підходів у веденні пацієнтів із ФП: від стратегії ABС («Anticoagulation, Better symptom management, Cardiovascular and Comorbidity risk optimization») до моделі AF-CARE, яка передбачає комплексну пацієнт-центричну стратегію лікування. І справді – коморбідність, а також наявність субстрату чи тригерів аритмії відіграють важливу роль у виборі терапевтичної тактики. Професор зауважив, що тінь від досліджень CAST-I та CAST-II все ще тяжіє над препаратами ІС класу – навіть над тими, на яких ці випробування прямо не проводилися. Іноді це не дозволяє рухатися далі, не переглянувши упередженість минулих парадигм. В оновлених рекомендаціях зазначено, що вибір ААП має ґрунтуватися на ретельній оцінці типу аритмії, клінічних характеристик пацієнта та профілю безпеки конкретного засобу, або, у більшості випадків, поєднання всіх трьох факторів (ESC, 2024).
Повертаючись до питання товщини стінок ЛШ, слід згадати публікацію, в якій проаналізовано вплив наявної гіпертрофії ЛШ на ефективність та безпеку застосування ААП у пацієнтів із ФП (Chung et al., 2014). Первинною кінцевою точкою дослідження була загальна смертність. У роботі порівнювалися різні терапевтичні підходи – застосування препаратів ІА, ІС класу, аміодарону, а також відсутність антиаритмічної терапії. За даними ехокардіографії, всі пацієнти мали товщину міжшлуночкової перегородки та задньої стінки ЛШ понад 14 мм, що свідчило про наявність виразної гіпертрофії. Цікаво, що найкраща виживаність спостерігалася саме серед хворих, які отримували ААП ІС класу. Це вказує на потенційні переваги ААП ІС класу в окремих підгрупах пацієнтів, навіть із помірною гіпертрофією, за умови ретельного відбору кандидатів. Варто зазначити, що виживаність хворих, які використовували ААП ІС класу, була навіть вищою, ніж серед тих, хто взагалі не отримував антиаритмічну терапію – попри відомі побоювання щодо потенційного проаритмогенного ефекту цих препаратів (Chung et al., 2014).
Латвійські колеги у 2021 р. опублікували результати дослідження, в якому порівнювали ефективність утримання синусового ритму препаратами ІС класу порівняно з аміодароном. Особливу увагу було приділено етацизину, ефективність якого оцінювали на часових інтервалах 1, 3 та 6 місяців. Було показано, що ефективність етацизину виявилася зіставною з аміодароном, без статистично значущих відмінностей (Kokina et al., 2021). У цьому дослідженні 44% пацієнтів мали ІХС, 10% – перенесений ІМ, 10% – попередні перкутанні коронарні втручання, 93% – АГ, 69% – СН. Ці дані органічно доповнюють наявне уявлення щодо реальної клінічної ефективності та безпеки препаратів ІС класу.
Етацизин у комбінації з β-блокатором може розглядатися як ефективна альтернатива аміодарону, особливо зважаючи на менш виражений профіль позасерцевих побічних ефектів останнього.
Професор нагадав, що у дослідженні під керівництвом О.С. Сичова (2025) було продемонстровано ефективне відновлення та утримання синусового ритму із можливістю реалізації стратегії «таблетка в кишені» у пацієнтів з АГ, представників різних клінічних підгруп. Це додає ваги доказовій базі стосовно безпеки ААП ІС класу в таких хворих.
Ще одне дослідження, яке також заслуговує на увагу, передбачало ретроспективний аналіз носіїв ІКД. У вибірку входили пацієнти із дилатаційною, ішемічною та гіпертрофічною кардіоміопатіями, в яких спостерігалася неефективність попередньої терапії. У таких випадках призначали препарати ІС класу з урахуванням наявної шлуночкової аритмії (Maura et al., 2024). Результати виявилися обнадійливими: переважна більшість пацієнтів не мали стійких шлуночкових аритмій протягом понад двох років, а наявність ІКД дозволяла точно відстежувати проритмогенні ефекти або інші несприятливі наслідки обраного лікування.
Таким чином, сьогодні все частіше розглядається можливість використання ААП ІС класу, зокрема етацизину, в пацієнтів із/без мінімальних структурних змін міокарда. При цьому важливо враховувати такі критичні обмеження, як перенесений ІМ або верифікована ішемія, які мають вважатися абсолютними протипоказаннями до призначення цієї групи препаратів.
Схема призначення етацизину:
- При першому застосуванні рекомендовано призначити тестову дозу.
- Через 2 год варто виконати контрольну ЕКГ для оцінки можливої проаритмогенної дії, зокрема подовження інтервалу QT або комплексу QRS.
- За відсутності побічних ефектів препарат можна призначити в цільовій дозі з подальшим спостереженням за пацієнтом.
Спікер також зупинився на стратегії «таблетка в кишені», яку вже було протестовано на практиці, апробовано пацієнтами та опубліковано в літературі. У межах цієї схеми допускається приймання двох таблеток одночасно, а за потреби – через 2 год додатково ще 50 мг препарату. Водночас важливо пам’ятати, що добове дозування не має перевищувати 200 мг.
Рекомендації Ради експертів (2024) підтверджують ефективність цієї стратегії у запобіганні новим епізодам і пароксизмам ФП, зокрема в окремих клінічних ситуаціях або категоріях пацієнтів:
у разі обструктивних захворювань легень, коли існують обмеження для застосування певних молекул;
- в осіб із брадикардією чи гіпотензією;
- при вагус-залежних формах порушень ритму;
- у хворих на СН.
Цей підхід дійсно залишається одним із небагатьох ефективних варіантів у клінічно складних або фармакологічно обмежених ситуаціях.
Висновки
- Препарати ІС класу, зокрема етацизин, за наявності ретельного підбору пацієнтів можуть бути ефективними та безпечними навіть у складних клінічних ситуаціях – як у стратегії «таблетка в кишені», так і для підтримувальної терапії.
- Важливо дотримуватися чітких критеріїв відбору, як-то відсутність виразної структурної патології, перенесеного ІМ та доведеної ішемії у хворих.
- Комбінація із β-блокатором може посилити антиаритмічну ефективність і знизити ризик проаритмії.
- Реальні клінічні дані, включно з дослідженнями у пацієнтів з імплантованими ІКД, демонструють життєздатність підходу, що базується не на «страху» перед ААП ІС класу, а на оцінці ризиків і доказах.
- Сучасний підхід до ведення пацієнтів із ФП передбачає персоналізовану стратегію, що враховує не лише контроль ритму, але й коморбідність, субстрат і корекцію факторів ризику.
- Настав час позбутися тіні досліджень CAST і перейти до моделі, де рішення ухвалюються не за історичною інерцією, а на підставі актуальної доказової бази і потреб конкретного пацієнта.
Підготувала Людмила Суржко
Тематичний номер «Кардіологія. Ревматологія. Кардіохірургія» № 1 (104) 2025 р.