23 травня, 2021
Зміни на електрокардіограмі при порушенні електролітного балансу внаслідок впливу фізичних факторів та препаратів: звертаємося до підручника
Редакція медичної газети «Здоров’я України», тематичного номера «Кардіологія. Ревматологія. Кардіохірургія» продовжує знайомити наших читачів із ґрунтовним і детальним підручником «Функціональна діагностика» за редакцією д. мед. н., професора О.Й. Жарінова, д. мед. н., професора Ю.А. Іваніва та к. мед. н., доцента В.О. Куця. Пропонуємо до вашої уваги розділ «Зміни ЕКГ при порушенні електролітного балансу внаслідок впливу фізичних факторів та препаратів».
 Зміни на електрокардіограмі (ЕКГ), зумовлені електролітним дисбалансом, є наслідком впливу патологічно зміненої концентрації іонів на трансмембранні потенціали клітин серця. Для інтерпретації вказаних змін важливо враховувати можливість поєднання електролітних порушень із базисними змінами на ЕКГ, неспецифічні наслідки коливань частоти серцевих скорочень (ЧСС), аритмій та порушень внутрішньошлуночкової провідності при електролітному дисбалансі, а також взаємний вплив електролітів.
Зміни на електрокардіограмі (ЕКГ), зумовлені електролітним дисбалансом, є наслідком впливу патологічно зміненої концентрації іонів на трансмембранні потенціали клітин серця. Для інтерпретації вказаних змін важливо враховувати можливість поєднання електролітних порушень із базисними змінами на ЕКГ, неспецифічні наслідки коливань частоти серцевих скорочень (ЧСС), аритмій та порушень внутрішньошлуночкової провідності при електролітному дисбалансі, а також взаємний вплив електролітів.
Гіперкаліємія
Калій – основний внутрішньоклітинний катіон, який бере участь у деполяризації і реполяризації кардіоміоцитів. У нормі концентрація калію в сироватці крові становить від 3,5 до 5,5 ммоль/л. Гіперкаліємія переважно виникає на тлі ниркової недостатності, хвороби Аддісона, після введення високих доз препаратів калію або калійзберігальних діуретиків. Вона асоційована зі зменшенням тривалості потенціалу дії за рахунок укорочення фази 2, а також збільшенням швидкості реполяризації. По суті, зміни ЕКГ відображають градієнт вмісту іонів калію всередині та ззовні клітини.
При підвищенні рівня калію у плазмі понад 5,5‑6,0 ммоль/л зубці Т стають високими і загостреними (ранній вияв гіперкаліємії), зі зменшенням тривалості інтервалу QT за рахунок вкорочення сегмента ST (рис. 1). При концентрації калію більш ніж 7,0 ммоль/л зменшується швидкість деполяризації, що веде до формування порушень внутрішньошлуночкової провідності та збільшення тривалості комплексу QRS. На відміну від блокад ніжок пучка Гіса, змінюється графіка і початкової, і термінальної частин комплексу QRS (El-Sherif, Turitto, 2011).
Широкий зубець S у лівих грудних відведеннях дозволяє диференціювати зміни, зумовлені гіперкаліємією, від блокади лівої ніжки пучка Гіса. При підвищенні концентрації калію збільшується тривалість комплексу QRS і зменшується тривалість інтервалу QT за рахунок сегмента ST, аж до повного його зникнення.
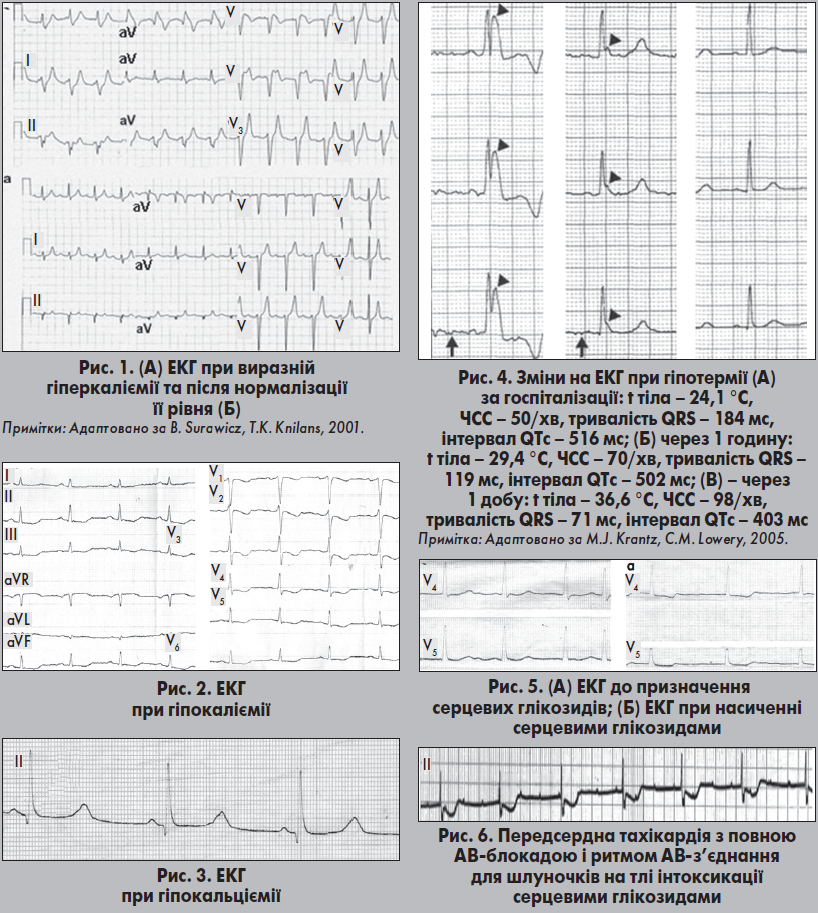
При виразній гіперкаліємії з’являється відхилення сегмента ST від ізолінії, що нагадує гостру ішемію міокарда. Зменшується амплітуда зубця Р (може стати ізоелектричним) та збільшується його тривалість, спостерігаються атріовентрикулярні (АВ) блокади І‑ІІ ступеня, виникають порушення автоматизму синусового вузла, можлива поява вислизаючого ритму АВ-вузла, асистолії або фібриляції шлуночків (Жарінов та співавт., 2011). Відхилення сегмента ST від ізолінії, яке має місце у пацієнтів із гіперкаліємією, розглядається як «псевдоінфарктне»; на відміну від ІМ, ці зміни реєструються в більшості стандартних і грудних відведень, не супроводжуються формуванням патологічних зубців Q, збільшенням тривалості інтервалу QT і швидко зникають унаслідок процедури гемодіалізу. Після нормалізації рівня калію в сироватці крові тривалість комплексу QRS, інтервал QT та амплітуди зубців Т і Р повертаються до норми (див. рис. 1).
Гіпокаліємія
Зміни на ЕКГ переважно з’являються у разі зниженні рівня калію менш як 3,0 ммоль/л. Гіпокаліємія найчастіше спостерігається при первинному або вторинному гіперальдостеронізмі, на тлі потужної діуретичної терапії, масивної втрати рідини або за надлишку стероїдних гормонів. Зниження позаклітинної концентрації калію веде до зменшення тривалості фази 2, збільшення – фази 3 та, загалом, потенціалу дії. Характерними змінами на ЕКГ є зниження сегмента ST на ≥0,5 мм, зменшення амплітуди зубця Т і збільшення – зубця U >1 мм у відведенні V3 та >0,5 мм у ІІ відведенні. Амплітуда зубця U більша, ніж зубця Т у відповідному відведенні, зубці Т і U зливаються (рис. 2). Нерідко спостерігаються інверсія, поширення і зазубреність зубця Т, збільшення тривалості інтервалу QT (точніше QU, за рахунок злиття зубців Т і U), незначне збільшення тривалості комплексу QRS (Де Луна, 1993). Часто з’являються суправентрикулярні та шлуночкові екстрасистоли, в тяжких випадках – злоякісні шлуночкові тахіаритмії.
Слід наголосити, що збільшення амплітуди зубця U може спостерігатися не лише при гіпокаліємії, але й у разі синусової брадикардії, порушень мозкового кровообігу, синдрому подовженого інтервалу QT, гострих та хронічних форм ішемічної хвороби серця, застосування антиаритмічних препаратів 1-го класу, аміодарону, нейролептиків, трициклічних антидепресантів.
Гіперкальціємія
Нормальний рівень кальцію у плазмі крові становить 2,25‑2,75 ммоль/л. Гіперкальціємія може виникати при первинному або вторинному гіперпаратиреозі, метастазах пухлин у кістки, лейкемії, мієломній хворобі, передозуванні вітаміну D, саркоїдозі, гіпертиреозі, тривалому використанні тіазидних діуретиків. Висока концентрація кальцію веде до зменшення тривалості фази 2 і, загалом, потенціалу дії, ефективного рефрактерного періоду та вкорочення реполяризації.
Характерними змінами на ЕКГ є зменшення тривалості інтервалу QT за рахунок сегмента SТ, брадикардія, збільшення тривалості комплексу QRS та зубця Т. При значній гіперкальціємії може спостерігатися збільшення тривалості інтервалу QT за рахунок розширення зубця Т. Інколи виникають АВ-блокади і фібриляція передсердь.
Гіпокальціємія
Гіпокальціємія трапляється рідше, ніж гіперкальціємія. Основні причини її розвитку: дефіцит вітаміну D, гіпофункція паращитоподібних залоз, ниркова недостатність, механічна жовтяниця, кахексія, панкреатит, сепсис, опіки, масивне переливання крові. Низька концентрація кальцію асоційована зі збільшенням тривалості фази 2 потенціалу дії серцевих клітин.
Характерним є подовження інтервалу від початку зубця Q до початку зубця Т та інтервалу QT за рахунок сегмента SТ (рис. 3). На тлі гіпокальціємії спостерігаються згладженість або пізня симетрична інверсія зубця Т, інколи – високий загострений зубець Т (за рахунок супутньої гіперкаліємії). На відміну від гіпокаліємії, при гіпокальціємії сегмент SТ не зміщується від ізолінії. Крім того, при гіпокальціємії подовження інтервалу QT є істинним, тоді як при гіпокаліємії насправді подовжується інтервал QU (Бредикис та співавт., 1984).
Гіпотермія
ЕКГ-ознаки гіпотермії можуть спостерігатися у разі переохолодження тіла, а також іноді при низці гострих і хронічних хвороб: серцевій недостатності, уремії, цукровому діабеті, гострій дихальній недостатності, гіпоглікемії, отруєннях тощо. На ЕКГ нерідко виявляються артефакти внаслідок м’язового тремору.
При помірній гіпотермії спостерігаються неспецифічні зміни зубця Т без суттєвих змін графіки шлуночкового комплексу. При виразному переохолодженні тіла часто з’являється хвиля J (Осборна) – додаткова позитивна зазубреність із пологою висхідною частиною.
Вона розташована між закінченням комплексу QRS і початковою частиною сегмента ST (рис. 4). Її виявляють у відведеннях ІІ, ІІІ, aVF, V5 i V6. Амплітуда цієї хвилі збільшується зі зниженням температури тіла. Типовими змінами ЕКГ при переохолодженні є також синусова брадикардія, брадисистолічний варіант фібриляції передсердь, вислизаючі комплекси та ритми, АВ-блокади, збільшення тривалості інтервалу QTc. Виразна гіпотермія може призводити до виникнення фібриляції шлуночків.
Вплив медикаментозних засобів
Зміни ЕКГ на тлі застосування певних препаратів зумовлені їх впливом на вміст іонів усередині клітини і поза нею, а отже – зміни структури та тривалості потенціалу дії різних відділів серцевого м’яза. Наслідками приймання ліків можуть бути зміни ЧСС та серцевого ритму, тривалості інтервалів PR, QTc, комплексу QRS, а також графіки P-QRS-T. Водночас лише в окремих випадках вказані зміни вважаються специфічними для терапевтичної дії або передозування медикаментів.
Серед клінічно значущих змін на ЕКГ, спричинених застосуванням препаратів, найчастіше виявляють збільшення тривалості інтервалу QTc. Вказаний ефект можна спостерігати при використанні або передозуванні таких ліків, як:
- антиаритмічні засоби (хінідин, новокаїнамід, дизопірамід, соталол, дронедарон, аміодарон);
- препарати для хіміотерапії (доксорубіцин);
- антидепресанти (амітриптилін, іміпрамін, мапротилін, циталопрам);
- антигістамінні засоби (лоратадин, терфенадин);
- антибактеріальні препарати (еритроміцин, кларитроміцин, спарфлоксацин, кліндаміцин, сульфаметоксазол/триметроприм);
- протигрибкові ліки (амфотерицин, флуконазол, кетоконазол);
- нейролептики (фенотіазини, галоперидол);
- деякі інші препарати.
Не випадково перевірка впливу на тривалість інтервалу QTc у добровольців стала обов’язковою умовою регуляторних установ для впровадження нових препаратів у клінічну практику.
Різний вплив на структуру потенціалу дії кардіоміоцитів, який може відображатися відповідними змінами ЕКГ, став основою для класифікації антиаритмічних засобів за Vaughan Williams (1970):
- Препарати 1-го класу (блокатори швидких натрієвих каналів) характеризуються мембраностабілізувальною дією. Засоби класу 1а (хінідин, новокаїнамід, дизопірамід) сповільнюють фази де- і реполяризації, що може призвести до збільшення тривалості комплексу QRS та інтервалу QTс. Препарати класу 1b (лідокаїн, мексилетин, дифенін) зменшують тривалість реполяризації і здатні, таким чином, зменшувати тривалість інтервалу QTс. При цьому антиаритмічні засоби класу 1с (пропафенон, флекаїнід) майже не впливають на реполяризацію, але сповільнюють деполяризацію та інколи збільшують тривалість комплексу QRS.
- Для препаратів 2-го класу (β-адреноблокаторів, як-то пропранолол, метопролол, бісопролол) характерні ефекти зменшення симпатичних впливів на серце: зниження ЧСС та збільшення тривалості інтервалу PR. Окрім того, іноді можна спостерігати зменшення тривалості інтервалу QTс.
- Електрофізіологічний ефект застосування антиаритмічних засобів 3-го класу (блокаторів калієвих каналів – аміодарону, соталолу, дронедарону) насамперед характеризується збільшенням тривалості реполяризації (за рахунок фаз 2 і 3 потенціалу дії), що може виявлятися на ЕКГ збільшенням тривалості інтервалу QTc та розщепленням зубця Т. На додаток, потрібно зважати на ймовірні ефекти аміодарону і соталолу, зумовлені наявністю ефектів інших класів антиаритмічних засобів.
- Препарати 4-го класу (блокатори повільних кальцієвих каналів – верапаміл, дилтіазем) сповільнюють деполяризацію клітин АВ-вузла, що може призвести до збільшення тривалості інтервалу PR.
Безсимптомні зміни на ЕКГ можуть передувати виникненню аритмогенних ефектів не лише антиаритмічних засобів, але й тих, які застосовують в інших галузях медицини. Отже, оцінка ЕКГ у динаміці є одним із найважливіших елементів контролю безпеки медикаментозної терапії загалом.
На відміну від багатьох інших ефектів фармакологічних засобів, зміни ЕКГ на тлі застосування серцевих глікозидів є специфічними для цих препаратів, а їх оцінка має важливі клінічні наслідки. У сучасній клінічній практиці глікозиди переважно застосовують у пацієнтів із дисфункцією лівого шлуночка, серцевою недостатністю і тахісистолічним варіантом фібриляції передсердь. Дигоксин пригнічує автоматизм синусового вузла і проведення імпульсів через АВ-з’єднання і водночас зумовлює активацію ектопічних вогнищ автоматизму (Жарінов та співавт., 2013).
Насичення серцевими глікозидами на ЕКГ виявляється змінами кінцевої частини шлуночкового комплексу. Спочатку спостерігається горизонтальна депресія сегмента ST зі зниженням амплітуди зубця Т і формуванням його негативної фази. У міру підвищення вмісту глікозидів збільшується депресія кінцевої частини сегмента SТ, і він стає косонизхідним, а потім і коритоподібним випуклістю вниз, із переходом у негативний або позитивний зубець Т (рис. 5).
Водночас спостерігається деяке зниження ЧСС, можуть з’являтися порушення серцевого ритму: шлуночкові екстрасистоли за типом алоритмії, непароксизмальні або пароксизмальні передсердна, АВ-вузлова чи шлуночкова тахікардії (рис. 6) (Кушаковський, Журавльова, 1981). У разі виникнення повної АВ-блокади на тлі ФП діагностують синдром Фредеріка, коли джерелом імпульсів для шлуночків є АВ-вузол, а ЧСС становить 40‑60 і більше за хвилину.
Слід зазначити, що до 1980‑1990-х рр. появу ЕКГ-ознак насичення серцевими глікозидами (дигіталізації) вважали критерієм адекватного застосування цих препаратів. Окрім того, широко розроблялися схеми насичення дигоксином із різною швидкістю. Але пізніше виявилося, що з огляду на вузький терапевтичний діапазон дигіталізація може асоціюватися з надто високим ризиком виникнення глікозидної інтоксикації.
Із широким впровадженням нейрогуморальних модуляторів, для яких доведено здатність покращувати прогноз виживання пацієнтів із СН, частота застосування серцевих глікозидів суттєво знизилася. Поява на ЕКГ ознак насичення серцевими глікозидами розглядається наразі як аргумент принаймні на користь зменшення дози дигоксину.