6 липня, 2023
Подагра та гіперурикемія – фактори ризику серцево-судинних захворювань, на які можна вплинути
Гіперурикемія та подагра поширені серед населення розвинених країн, особливо серед чоловіків, при цьому безсимптомне підвищення рівня сечової кислоти (СК) трапляється частіше за клінічно явну подагру. Дійсно, подагра, яка століттями вважалася хворобою заможних людей, котрі добре харчуються, уражає ≈2-3% чоловіків, а гіперурикемія, що визначається в Європі як рівень СК у крові >360 мкмоль/л, наявна в 25-30% чоловіків у Швейцарії [1].
Європейські й американські рекомендації щодо лікування гіперурикемії та подагри на сьогодні є чіткими: пацієнтам із безсимптомною гіперурикемією не слід розпочинати терапію, що знижує СК, їх потрібно лікувати шляхом корекції способу життя [2-4]. Натомість усі пацієнти, які перенесли напад подагри, повинні отримувати уратознижувальну терапію для досягнення і підтримання рівня СК нижче за поріг кристалізації – <360 мкмоль/л і навіть <300 мкмоль/л у разі тяжкої подагри. Однак таке консервативне ставлення до безсимптомної гіперурикемії регулярно ставиться під сумнів [5‑7]. За даними епідеміологічних досліджень, гіперурикемія визнається незалежним фактором серцево-судинного ризику, тому в деяких національних рекомендаціях, наприклад в Японії, уже запропоновано лікувати безсимптомну гіперурикемію, коли рівні СК >480 мкмоль/л [8], а в настанові Європейського товариства кардіологів із лікування гіпертензії рекомендовано вимірювати рівень СК у плазмі крові як один із факторів ризику серцево-судинних захворювань [9].
Гіперурикемія, подагра та серцево-судинний ризик
Перші зв’язки між рівнем СК і виникненням серцево-судинних подій були зареєстровані ще в 1950-х роках [10]. У 1999 році перший аналіз Фремінгемського дослідження серця за участю 6763 осіб середнього віку (47 років) показав, що вихідний рівень СК є прогностичною ознакою ризику серцево-судинної смертності та коронарних подій у жінок, але не в чоловіків [11]. Натомість за допомогою першого аналізу Національного дослідження здоров’я та харчування (NHANES I) у Сполучених Штатах Америки, використовуючи дані, зібрані між 1971 і 1975 роками з подальшим спостереженням протягом 16 років, зроблено висновок, що СК є незалежним фактором ризику серцево-судинних подій як у чоловіків, так і в жінок навіть після корекції на інші відомі фактори ризику [12].
В сучасних дослідженнях вивчали вплив на ризик серцево-судинних захворювань траєкторії рівня СК протягом декількох десятиліть у молодих людей. Зокрема, дослідження CARDIA показало, що в чоловіків і жінок, у яких рівень СК підвищується найбільше протягом середнього періоду 10 років, ризик розвитку серцевих захворювань, серцевої недостатності чи цереброваскулярних подій збільшується у 2,89 разу порівняно з тими, в кого рівень СК залишався стабільним протягом тривалого часу [13].
Водночас причинно-наслідковий зв’язок між СК і серцево-судинними подіями залишається предметом дискусій, оскільки гіперурикемія дуже часто пов’язана з іншими факторами ризику, як-от: дисліпідемія, гіпертензія, ожиріння або діабет. Отже, не можна виключити зворотного причинно-наслідкового зв’язку чи ефекту залишкових змішаних факторів, таких як алкоголь або надмірне споживання цукрів [14].
Чому гіперурикемія пов’язана з підвищеним серцево-судинним ризиком?
Численні експериментальні дослідження дозволили визначити механізми негативного впливу гіперурикемії та подагри на серцево-судинну систему. Як продемонстровано на рисунку, одним із них є накопичення кристалів СК у тканинах, зокрема в серці та деяких судинах [14]. Важливу роль відіграє розвиток системного запалення з активацією нейтрофілів і макрофагів і стимуляцією прозапальних цитокінів, пов’язаних з ендотеліальною дисфункцією та підвищенням окисного стресу [15]. Ці фактори на сьогодні визнано причинами розвитку атеросклерозу та серцево-судинних ускладень; деякі з них також спричиняють ураження суглобів. Інший механізм токсичності – внутрішньоклітинне відкладення СК, що може відбуватися в нирках і печінці. Вважається, що СК опосередковує окисний стрес мітохондрій і пов’язана з метаболічними ефектами, як-от: резистентність до інсуліну, накопичення жиру в печінці та розвиток атеросклерозу [16, 17].
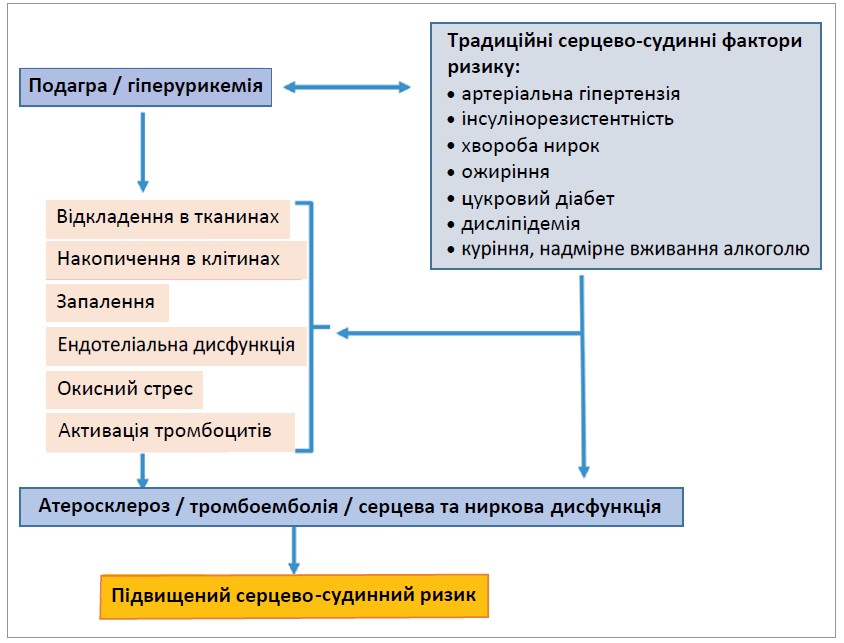 Рис. Потенційні механізми зв’язку між подагрою, гіперурикемією та підвищеним серцево-судинним ризиком
Рис. Потенційні механізми зв’язку між подагрою, гіперурикемією та підвищеним серцево-судинним ризиком
Профілактика серцево-судинних ускладнень у разі подагри та гіперурикемії: яка ціль є правильною?
Згідно з експертними настановами, основною терапевтичною метою лікування подагри та гіперурикемії є зниження рівня СК у плазмі до значень <360 мкмоль/л, щоб запобігти відкладенню уратів у тканинах і нападам подагри. Але чи є ця ціль адекватною для запобігання серцево-судинним ускладненням, пов’язаним із гіперурикемією? Це запитання поставила робоча група Італійського товариства гіпертонії у своєму проєкті URRAH [18]. У цій програмі було проведено декілька порогових аналізів із використанням даних із загальної популяції Італії, які включали 23 475 осіб (середній вік – (57±15 року), чий артеріальний тиск становив 143/85±24/13 мм рт. ст. За учасниками спостерігали майже 20 років. Визначені порогові значення рівнів СК у плазмі крові, пов’язані з найвищим ризиком серцево-судинних наслідків, були нижчими за порогові значення, фактично рекомендовані для профілактики подагри. Наприклад, для загальної смертності розрахований поріг становив 282 ммоль/л, а ризик фатального інфаркту суттєво зростав уже за рівня СК 342 ммоль/л. Ці спостереження порушують питання щодо майбутніх рекомендацій, але отримані порогові значення необхідно перевірити в проспективних рандомізованих контрольованих дослідженнях. Одним із можливих пояснень може бути те, що в деяких пацієнтів з явно «нормальною» СК у сироватці розвиваються серцево-судинні ускладнення внаслідок внутрішньоклітинного накопичення СК. Нещодавно ті самі італійські автори запропонували використовувати співвідношення СК сироватки/креатинін сироватки як прогностичний фактор ризику серцево-судинних захворювань, при цьому співвідношення >5,35 має хорошу прогностичну цінність серцево-судинного ризику, пов’язаного з гіперурикемією [19].
Вплив препаратів, що знижують СК, на серцево-судинні та ниркові ускладнення
Якщо гіперурикемія та подагра відіграють значну роль у розвитку серцево-судинних та ниркових захворювань, слід очікувати, що зниження рівня СК у результаті терапії інгібіторами ксантиноксидази (алопуринол або фебуксостат) супроводжуватиметься значним зниженням смертності, частоти серцево-судинних і ниркових подій. Проте на сьогодні рівень доказовості такого захисту залишається низьким через неоднорідність результатів [14].
У дослідженні ALL-HEART 5937 пацієнтів з ішемічною хворобою серця (але без подагри в анамнезі) випадковим чином розподіляли для прийому алопуринолу чи звичайного лікування [20]. Після спостереження в середньому протягом 4,8 року не було виявлено різниці за частотою серцево-судинних кінцевих точок, як-от: нефатальний інфаркт міокарда, нефатальний інсульт, серцево-судинна смерть або смерть від усіх причин. На підставі цих результатів автори дійшли висновку, що алопуринол не слід використовувати для вторинної профілактики серцево-судинних подій у пацієнтів з ішемічною хворобою серця.
В подальших дослідженнях порівнювали серцево-судинні ефекти алопуринолу та фебуксостату в пацієнтів із високим серцево-судинним ризиком. Перші порівняння двох інгібіторів ксантиноксидази – в дослідженнях CARES [21] та FAST [22] – не продемонстрували переваг однієї молекули над іншою. В дослідженні FREED, яке включало пацієнтів літнього віку з гіперурикемією та підвищеним ризиком церебральних, серцево-судинних чи ниркових ускладнень, хворих рандомізували для прийому фебуксостату або для традиційного лікування протягом 3 років [23]. Застосування фебуксостату було пов’язано зі значущим зниженням первинної кінцевої точки, яка включала 3 елементи: церебральні, серцеві та ниркові події (23,3 проти 28,7%; р=0,02), хоча статистична значущість була здебільшого зумовлена зниженням ризику альбумінурії. Зовсім недавно аналіз найбільшої когорти, що дозволяє порівнювати алопуринол із фебуксостатом, не продемонстрував жодної різниці між двома засобами лікування подагри за впливом на серцево-судинні події. Однак ризик смерті від усіх причин був на 16% нижчим у групі фебуксостату [24].
Що стосується захисту нирок, то в декількох оглядах було зроблено висновок, що немає достатніх доказів на підтримку ренопротекторних ефектів інгібіторів ксантиноксидази в пацієнтів із ХХН та гіперурикемією, хоча деякі групи хворих можуть отримати користь від зниження рівня СК. Було проведено 3 проспективні рандомізовані плацебо-контрольовані дослідження (FEATHER, PERL і CKD-FIX) із метою продемонструвати здатність цих препаратів уповільнювати погіршення функції нирок у пацієнтів із хронічною нирковою недостатністю 3 стадії. Ці 3 дослідження не продемонстрували суттєвого впливу інгібування ксантиноксидази на функцію нирок. Однак можливо, що вони включали пацієнтів на надто пізніх стадіях хвороби нирок, щоб відчути позитивний вплив такої терапії [14]. Зрештою ретроспективний аналіз дослідження FEATHER показав, що фебуксостат уповільнював зниження функції нирок у пацієнтів із ХХН 3 стадії з безсимптомною гіперурикемією без протеїнурії [27], тому варто вивчити раннє лікування пацієнтів із ХХН детальніше.
Висновки
Зростає кількість експериментальних доказів того, що гіперурикемія сприяє прогресуванню серцево-судинних захворювань через відкладення уратів у тканинах і внутрішньоклітинне накопичення СК, а це зумовлює хронічне запалення. Сьогодні не рекомендується лікувати безсимптомну гіперурикемію, якщо лише рівень СК не надто підвищений. З іншого боку, щоб запобігти розвитку серцево-судинних ускладнень, можливо, потрібно досягати порогових значень СК, які є нижчими за рекомендовані наразі. Для досягнення цих цілей інгібітори ксантиноксидази залишаються препаратами першої лінії. У довгостроковому лікуванні гіперурикемії та профілактиці нападів подагри фебуксостат є так само ефективним, як і алопуринол, але з кращою переносимістю й прихильністю до лікування, що дозволяє більшій кількості пацієнтів отримувати потрібну терапію. Сьогодні існує консенсус щодо подальшого дослідження ролі СК у розвитку ниркових і серцево-метаболічних ускладнень. Плануються нові дослідження з удосконаленим дизайном, щоб перевірити реальні переваги зниження рівня СК у пацієнтів із гіперурикемією.
За матеріалами: Burnier M. Gout and hyperuricaemia: modifiable cardiovascular risk factors? Front Cardiovasc Med. 2023 May 25; 10: 1190069. doi: 10.3389/fcvm.2023.1190069. PMID: 37304945; PMCID: PMC10248051.
Список літератури знаходиться в редакції.
Підготував Ігор Петренко
Медична газета «Здоров’я України 21 сторіччя» № 11 (547), 2023 р.