24 липня, 2019
Хронічна серцева недостатність у дорослих: діагностика та лікування
Хронічна серцева недостатність (ХСН) є значною медико-соціальною проблемою як у світі загалом, так і в Україні зокрема. Незважаючи на сучасні досягнення в лікуванні даної патології, її клінічний прогноз залишається незадовільним. Представляємо вашій увазі настанови Національного інституту здоров’я і досконалості медичної допомоги (NICE), опубліковані 2018 р. Даний матеріал допоможе лікареві-практику скласти чіткі алгоритми обстеження й терапії пацієнтів із ХСН, враховуючи індивідуальну переносимість тих чи інших лікарських засобів, деякі коморбідні стани.
Діагностика серцевої недостатності
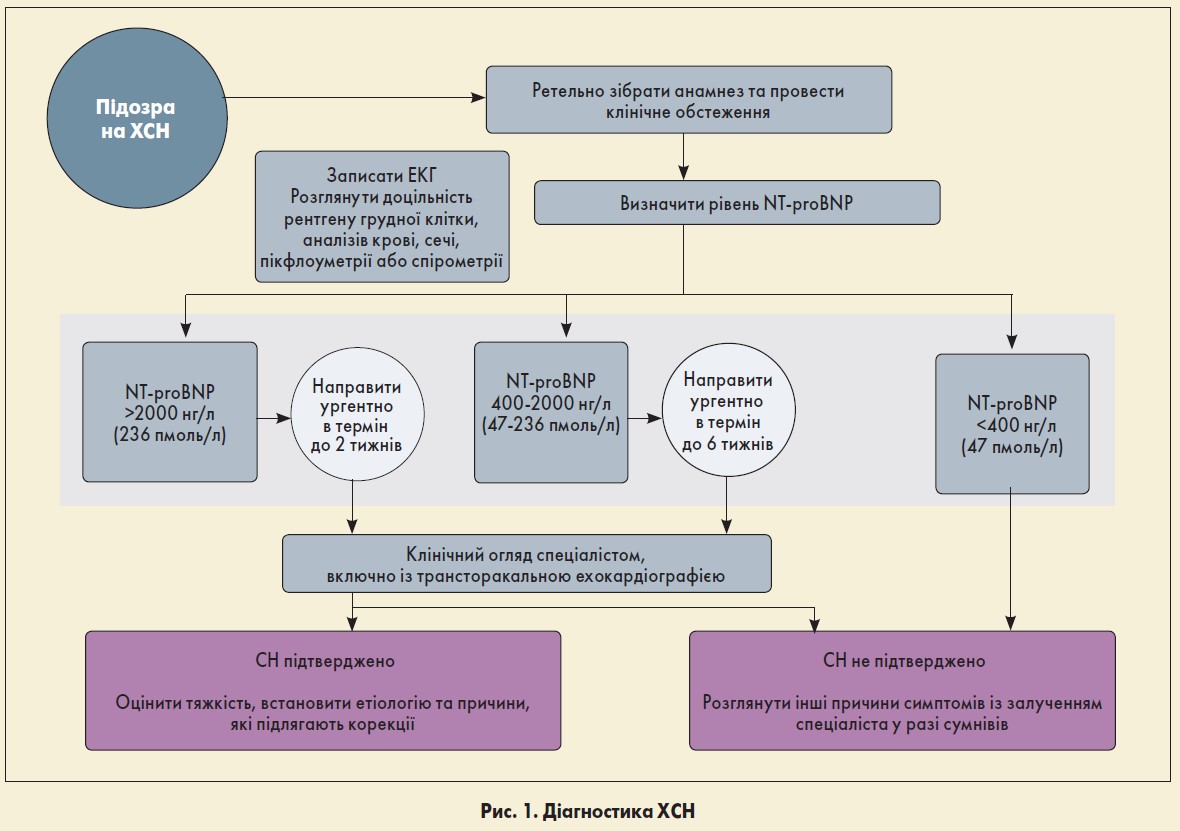
Початковим етапом діагностики серцевої недостатності (СН) є ретельний збір скарг, анамнезу та проведення клінічного обстеження пацієнта (рис. 1). Необхідно виконати аналіз на N-термінальний фрагмент мозкового натрійуретичного пропептиду В-типу (NT-proBNP) у пацієнтів із підозрою на СН. Оскільки дуже високі рівні NT-proBNP означають несприятливий прогноз, варто невідкладно направляти осіб із можливою СН та рівнем NT-proBNP >2000 нг/л (236 пмоль/л) до спеціаліста та для проведення ехокардіографії (ЕхоКГ) протягом максимум два тижні, в межах 400‑2000 нг/л (47‑236 пмоль/л) – шість тижнів.
Потрібно враховувати, що:
- рівень NT-proBNP <400 нг/л (47 пмоль/л) у пацієнта, який раніше не проходив лікування, практично виключає діагноз СН;
- концентрація NT-proBNP у сироватці крові не дозволяє розрізнити СН зі зниженою та збереженою фракцією викиду лівого шлуночка (ФВ ЛШ);
- вміст NT-proBNP у крові може бути меншим при ожирінні, у пацієнтів африканського та карибського походження, а також тих, які попередньо отримували лікування діуретиками, інгібіторами ангіотензинперетворювального ферменту (іАПФ), β-блокаторами (ББ), блокаторами рецепторів ангіотензину ІІ (БРА) або антагоністами мінералокортикоїдних рецепторів (АМР);
- високий рівень NT-proBNP може мати інші причини, окрім СН, серед яких вік від 70 років, гіпертрофія ЛШ, ішемія, тахікардія, перевантаження правого шлуночка, гіпоксія, зокрема при легеневій емболії, ниркова дисфункція, сепсис, хронічне обструктивне захворювання легень, цукровий діабет, цироз печінки.
У пацієнтів із вмістом NT-proBNP <400 нг/л слід розглянути інші можливі причини симптомів СН.
Для виключення значущої патології клапанів серця, оцінки систолічної та діастолічної функції ЛШ та виявлення внутрішніх шунтів необхідно виконати трансторакальну ЕхоКГ. Також слід розглянути можливість застосування інших методів візуалізації серця – радіонуклідної ангіографії, магнітно-резонансної томографії (МРТ), черезстравохідної ЕхоКГ, якщо трансторакальна ЕхоКГ не забезпечує якісної візуалізації. Виконати електрокардіографію (ЕКГ) та розглянути доцільність інших діагностичних тестів варто з метою виявлення можливих коморбідних станів та/або альтернативних причин проявів СН.
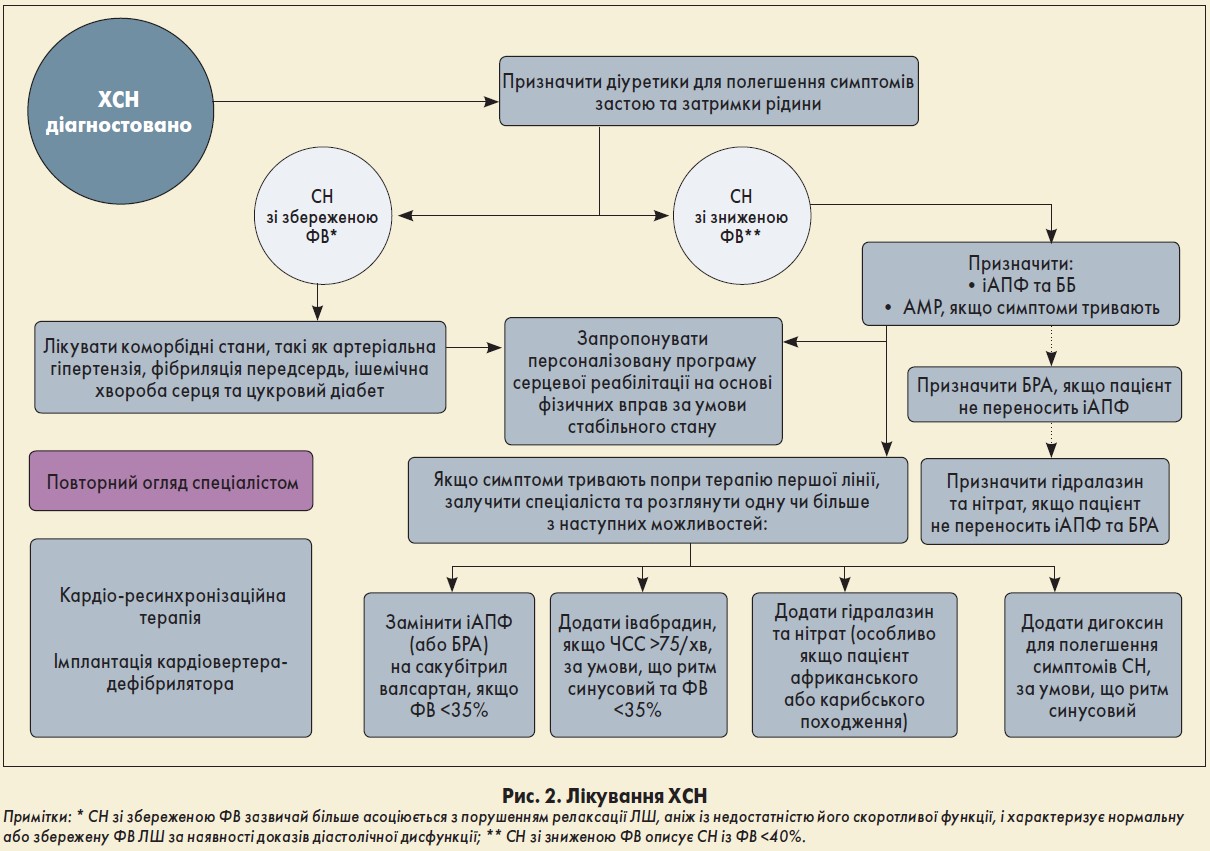
Лікування СН зі зниженою ФВ
Терапія першої лінії
Потрібно призначати іАПФ та ББ із переліку рекомендованих для пацієнтів із СН. Вирішувати, з якого препарату розпочинати лікування, варто з урахуванням клінічної ситуації (рис. 2).
Інгібітори АПФ. Не слід призначати іАПФ, якщо є підозра на гемодинамічно значущу патологію клапанів серця, доки вона не буде належним чином оцінена спеціалістом. Терапію іАПФ необхідно розпочинати з низької дози, підвищувати з інтервалами (наприклад два тижні), доки не буде досягнуто цільової або максимально переносимої дози. Важливо контролювати рівень натрію і калію у крові, а також функцію нирок та артеріальний тиск (АТ) до й через 1‑2 тижні після початку прийому іАПФ та надалі після кожного підвищення дози. Коли буде досягнуто цільової або максимально переносимої дози іАПФ, слід оцінювати вищезазначені параметри та переглядати потребу в терапії щомісяця протягом перших трьох місяців лікування, згодом – принаймні кожні півроку, а також щоразу, якщо стан пацієнта погіршується.
Альтернативна терапія, якщо пацієнт не переносить іАПФ. Якщо пацієнт із СН зі зниженою ФВ демонструє непереносимість побічних ефектів блокади АПФ, слід призначити блокатор рецепторів ангіотензину ІІ (БРА) з переліку рекомендованих для лікування СН. Як і при терапії іАПФ, варто контролювати рівень натрію і калію у крові, а також функцію нирок, АТ до та після початку приймання БРА й після кожного підвищення дози. Коли буде досягнуто цільової або максимально переносимої дози БРА, доцільно аналізувати вищезазначені параметри та переглядати потребу в терапії щомісяця протягом перших трьох місяців лікування, надалі – двічі на рік, а також у разі погіршення стану пацієнта.
Якщо пацієнт із СН зі зниженою ФВ ЛШ не переносить ані іАПФ, ані БРА, варто порадитися зі спеціалістом в області СН та розглянути можливість призначення гідралазину в комбінації з нітратом.
Бета-адреноблокатори. Не слід відмовлятися від призначення ББ лише через похилий вік пацієнта, наявність у нього захворювання периферійних судин, еректильної дисфункції, цукрового діабету, інтерстиціального або хронічного обструктивного захворювання легень. Застосовуючи дану групу препаратів, доцільно керуватися принципом «стартуй низько, продовжуй повільно». Рекомендовано контролювати частоту серцевих скорочень, АТ і клінічний стан хворого після кожного підвищення дози. Стабільних пацієнтів, які вже приймають ББ для лікування коморбідних станів (таких як стенокардія або артеріальна гіпертензія), слід переводити на ББ, схвалений для терапії СН зі зниженою ФВ ЛШ.
Антагоністи мінералокортикоїдних рецепторів. Пацієнтам із СН зі зниженою ФВ, у яких зберігаються симптоми, рекомендовано призначити АМР на додачу до іАПФ (або БРА) та ББ. Варто контролювати рівень натрію/калію у крові, а також функцію нирок і АТ до та після початку прийому АМР, а надалі – після кожного підвищення дози. Щойно буде досягнуто цільової або максимально переносимої дози АМР, слід оцінювати вищезазначені параметри та переглядати потребу в терапії щомісяця впродовж перших трьох місяців лікування, згодом – принаймні два рази на рік, а також щоразу, як стан пацієнта погіршується.
Специфічні засоби терапії
Івабрадин. Препарат рекомендований як опція для лікування пацієнтів із ХСН за наступних умов:
- стабільний стан, систолічна дисфункція, функціональний клас (ФК) за критеріями Нью-Йоркської асоціації серця (NYHA) II‑IV;
- синусовий ритм із ЧСС ≥75 уд./хв;
- стандартна терапія, яка включає ББ, іАПФ та АМР, або якщо ББ протипоказані чи погано переносяться;
- ФВ ЛШ <35%.
Терапію івабрадином можна розпочинати лише після періоду стабілізації протягом чотирьох тижнів на оптимальній стандартній терапії іАПФ, ББ та АМР.
Сакубітрил валсартан. Лікарський засіб рекомендований для лікування симптоматичної ХСН зі зниженою ФВ у пацієнтів із:
- ФК за NYHA II‑IV;
- ФВ ЛШ ≤35%;
- тих, хто вже приймає стабільні дози іАПФ або БРА.
Гідралазин у комбінації з нітратом. Варто порадитися зі спеціалістом та розглянути доцільність призначення гідралазину в комбінації з нітратом (особливо якщо пацієнт африканського чи карибського походження та має СН зі зниженою ФВ із ФК за NYHA IIІ‑IV).
Дигоксин. Препарат рекомендований при погіршенні перебігу або тяжкій СН зі зниженою ФВ ЛШ попри терапію першої лінії. Перед призначенням слід порадитися з фахівцем. Не варто використовувати рутинне моніторування концентрації дигоксину в плазмі крові. Натомість визначення концентрації дигоксину в період від 8 до 12 год після прийому останньої дози може бути корисним для підтвердження дигіталісної інтоксикації або ухиляння пацієнта від виконання лікарських призначень. Результати аналізу доцільно оцінювати в сукупності з клінічними даними, оскільки дигоксин буває токсичним навіть у межах терапевтичних доз.
Лікування СН зі зниженою ФВ у пацієнтів із хронічною хворобою нирок
Якщо швидкість клубочкової фільтрації (ШКФ) становить ≥30 мл/хв/1,72 м², рекомендовано терапію першої лінії всім пацієнтам із СН зі зниженою ФВ. Коли ж розрахована ШКФ <45 мл/хв/1,72 м², доцільно застосовувати менші дози препаратів та/або сповільнювати темпи титрації. При ШКФ <30 мл/ хв/1,72 м² слід залучити нефролога до прийняття рішень щодо лікування.
У пацієнтів із СН та зниженою функцією нирок слід ретельніше контролювати відповідь на підвищення доз іАПФ, ББ, АМР зважаючи на підвищений ризик розвитку гіперкаліємії.
Інше лікування незалежно від типу СН
Діуретики
Діуретики слід рутинно призначати для полегшення симптомів застою та затримки рідини у пацієнтів із СН, індивідуально підбираючи дозу. В осіб із СН зі збереженою ФВ потрібно розпочинати діуретичну терапію з низької або помірної дози петльового діуретика (наприклад, <80 мг/добу фуросеміду). Пацієнти, які не відповідають на лікування, потребують консультації спеціаліста.
Блокатори кальцієвих каналів
Варто уникати призначення верапамілу, дилтіазему та дигідропіридинових препаратів короткої дії пацієнтам, які мають СН зі зниженою ФВ ЛШ.
Аміодарон
Рішення про призначення аміодарону з метою лікування порушень серцевого ритму в пацієнтів із СН слід приймати за участю фахівця-аритмолога. Потребу в аміодароні переглядають кожні шість місяців. На повторних візитах варто оцінювати профіль побічних ефектів, призначати тести на функцію печінки та щитоподібної залози.
Антикоагулянти
У пацієнтів із СН та фібриляцією передсердь слід розглядати доцільність призначення антикоагулянтів з метою профілактики кардіоемболічного інсульту, керуючись відповідними рекомендаціями з цього виду аритмії.
В осіб із СН та синусовим ритмом варто розглядати доцільність призначення антикоагулянтів у тих випадках, коли є анамнестичні дані про перенесені тромбоемболічні події, наявні аневризма ЛШ або внутрішньосерцеві тромби. Призначаючи оральні антикоагулянти, слід враховувати вплив функції нирок та печінки на фармакокінетику цього класу препаратів.
Корекція способу життя
Обмеження солі та рідини. Не слід рутинно рекомендувати пацієнтам із СН обмежити вживання солі або рідини. Доцільно уточнити об’єми їхнього споживання і за потреби порадити наступне:
- обмежити вживання рідини пацієнтам із гіперволемічною гіпонатріємією;
- обмежити вживання рідини особам із високим рівнем споживання солі та/або рідини.
Рекомендовано продовжувати переглядати потребу в обмеженнях. Пацієнтам із СН слід уникати споживання замінників солі, які містять калій.
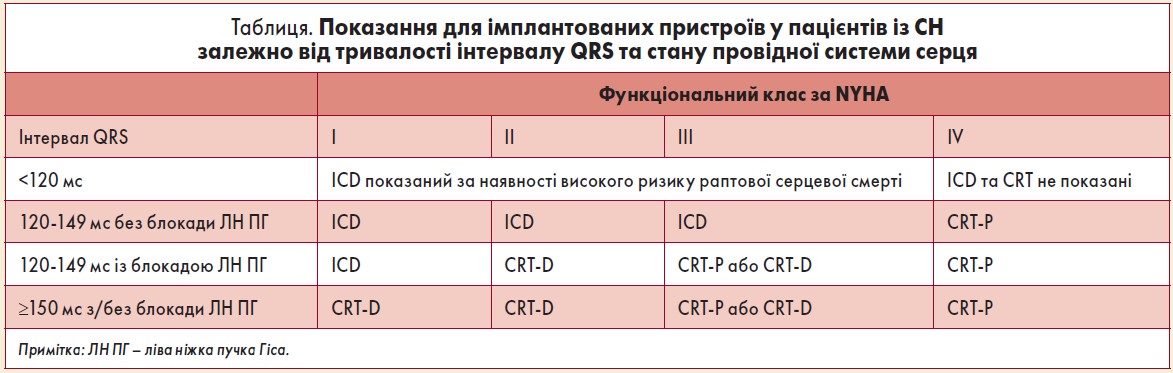
Інтервенційні процедури. Не слід рутинно рекомендувати коронарну реваскуляризацію хворим, які мають СН зі зниженою ФВ та ішемічну хворобу серця. Можливість направлення на трансплантацію серця варто розглядати у пацієнтів із тяжкими рефрактерними симптомами або рефрактерним кардіогенним шоком. Імплантований кардіовертер-дефібрилятор (ІCD), пристрій серцевої ресинхронізаційної терапії (CRT) із функцією дефібрилятора (CRT-D) або водія ритму (CRT-P) рекомендовані як опції лікування осіб із СН, які мають дисфункцію ЛШ із ФВ <35% (таблиця).
Під час обговорення доцільності встановлення кардіовертера-дефібрилятора доцільно:
- пояснити пацієнтові ризики, переваги та наслідки встановлення, керуючись принципами спільного прийняття рішень;
- роз’яснити хворому, що функцію пристрою може бути деактивовано без впливу на функції ресинхронізації або водія ритму, а згодом – повторно активовано;
- поінформувати про обставини, за яких може знадобитися деактивація;
- обговорити поширені хибні уявлення щодо функції пристрою та наслідків деактивації;
- забезпечити пацієнта (і за вимогою його сім’ю або опікуна) письмовою інформацією щодо вищезазначених питань.
У пацієнта із СН рекомендовано повторно оцінювати співвідношення користі та потенційних ризиків активного ICD:
- кожні шість місяців під час планового перегляду лікування СН;
- кожного разу, як змінюються цілі лікування;
- у межах планування обсягу допомоги при прогнозованій короткій тривалості життя.
Серцева реабілітація. Пацієнтам із СН слід запропонувати персоналізовану програму серцевої реабілітації на основі фізичних вправ за умови стабільного стану.
Паліативна допомога. Не варто призначати довготривалу кисневу терапію особам із тяжкою СН. Але доцільно зважати на те, що таку процедуру може бути призначено із приводу супутніх станів, як-то хронічне обструктивне захворювання легень. Не рекомендовано використовувати інструменти прогнозування ризику для прийняття рішень про направлення хворих на СН у заклади паліативної допомоги. Якщо симптоми СН погіршуються попри оптимальну спеціалізовану терапію, необхідно обговорити потребу в паліативній допомозі з мультидисциплінарною командою.
Підготував Сергій Романюк
Із повним текстом документа можна ознайомитися
на сайті nice.org.uk