18 жовтня, 2019
Цукровий діабет 2-го типу та серцева недостатність: наукове судження від Американської асоціації серця та Американського товариства серцевої недостатності
Цукровий діабет (ЦД) 2-го типу є одним із факторів ризику розвитку серцевої недостатності (СН), що також погіршує прогноз перебігу та смертності у хворих із вже встановленим діагнозом СН. Світові тенденції зростання поширеності ЦД і СН вказують на необхідність пошуку нових ефективних терапевтичних стратегій. Останні клінічні випробування продемонстрували спільні патофізіологічні ланки між ЦД і СН, синергічний ефект менеджменту обох станів і можливість схем лікування ЦД корегувати ризики та прогнози СН. Цьогоріч S.M. Dunlay et al., представляючи Американську асоціацію серця (АНА) у співпраці з Американським товариством серцевої недостатності (HFSA), опублікували наукове судження щодо епідеміології, патофізіології, медикаментозного контролю ЦД та його впливу на розвиток і перебіг СН. У документі, зокрема, розглянуто підходи до фармакологічної терапії та модифікації способу життя у пацієнтів із ЦД і СН. Науковці акцентують увагу на доцільності мультидисциплінарного менеджменту та визначають пріоритети майбутніх досліджень. Пропонуємо короткий огляд даної роботи.
Епідеміологія ЦД і СН
За останнє десятиліття поширеність ЦД у світі зросла на 30%. За даними дослідження глобального тягаря хвороби (2015), у період із 2005 по 2015 рр. кількість хворих на ЦД збільшилася із 333 до 435 млн. Центри контролю та профілактики захворювань повідомили (2017), що станом на 2015 р. у 9,4% населення США діагностовано ЦД. На СН у світі хворіє щонайменше 26 млн людей, і поширеність захворювання має тенденцію до збільшення (Savarese et al., 2016). У США цей показник складає 6,5 млн дорослих (From et al., 2006). Разом із цим СН і ЦД часто зустрічаються одночасно, і кожний стан взаємозалежно підвищує ризики для іншого.
У когортах хворих на СН, як зі зниженою, так і зі збереженою фракцією викиду (ФВ), поширеність ЦД коливається від 10 до 47% (Greenberg et al., 2007). У хворих на ЦД розповсюдженість СН становить від 9 до 22%, що у чотири рази вище, ніж у загальній популяції (Nichols et al., 2004); у пацієнтів із ЦД ≥60 років цей показник має тенденцію до зростання (Boonman-de Winter et al., 2012).
ЦД як фактор ризику розвитку СН
Обсерваційні дослідження послідовно демонстрували, що ризик виникнення СН збільшується у 2‑4 рази в осіб із ЦД порівняно з такими без хвороби. У Фремінгемському дослідженні серця ЦД був пов’язаний із майже вдвічі більшою ймовірністю виникнення СН у чоловіків та у чотири рази – в жінок, навіть після коригування інших факторів ризику розвитку серцево-судинних захворювань (ССЗ). Крім того, вірогідність появи СН, асоційована із ЦД, може зростати у молодих людей (Kannel et al., 1979). У дослідженні Heart and Soul у пацієнтів зі встановленою ішемічною хворобою серця (ІХС) ЦД також був пов’язаний із вищим скорегованим ризиком виникнення СН (коефіцієнт небезпеки [КН] 3,34; 95% довірчий інтервал [ДІ] 1,65‑6,76). Також ЦД є важливим предиктором розвитку симптоматичної СН у пацієнтів із безсимптомною систолічною дисфункцією лівого шлуночка (ЛШ) (Shindler et al., 1996). До того ж поганий контроль глікемії призводить до збільшення ризику СН: при кожному підвищенні глікованого гемоглобіну (HbA1С) на 1% він зростає від 8 до 36% (van Melle et al., 2010; Iribarren et al., 2001; Pazin-Filho et al., 2008; Stratton et al., 2000).
Поширеність СН серед пацієнтів із ЦД збільшується з віком, за наявності ІХС, захворювань периферичних артерій, нефропатії, ретинопатії, більшої тривалості ЦД, ожиріння, артеріальної гіпертензії (АГ) та підвищеного рівня натрійуретичного пептиду (NT-proBNP) (Nichols et al., 2004; Bertoni et al., 2004; Scirica et al., 2014). У менших дослідженнях додатково пов’язували резистентність до інсуліну з виникненням СН, систолічної та діастолічної дисфункції ЛШ (Arnlöv et al., 2001, 2004).
СН як фактор ризику розвитку ЦД
Порушення обміну речовин властиве для патофізіології СН; інсулінорезистентність у таких пацієнтів відзначають у 60% випадків (Paolillo et al., 2015). Серед хворих, які були залучені до досліджень CHARM та EMPHASIS-HF, частота ЦД становила 28 та 21 на 1 тис. осіб відповідно, що значно вище, ніж у дорослих аналогічного віку в загальній популяції (9,4‑10,9 на 1 тис. осіб для дорослих віком ≥45 років) (Preiss et al., 2009, 2012). Фактори ризику виникнення ЦД серед осіб із СН включають підвищений індекс маси тіла та окружність талії, куріння, зростання рівня HbA1С, систолічного артеріального тиску (АТ), більшу тривалість СН, діуретичної терапії та вищий функціональний клас (ФК) СН за класифікацією Нью-Йоркської асоціації серця (NYHA) (Torp-Pedersen et al., 2007; Tenenbaum et al., 2003).
Спільні патофізіологічні ланки між СН та ЦД
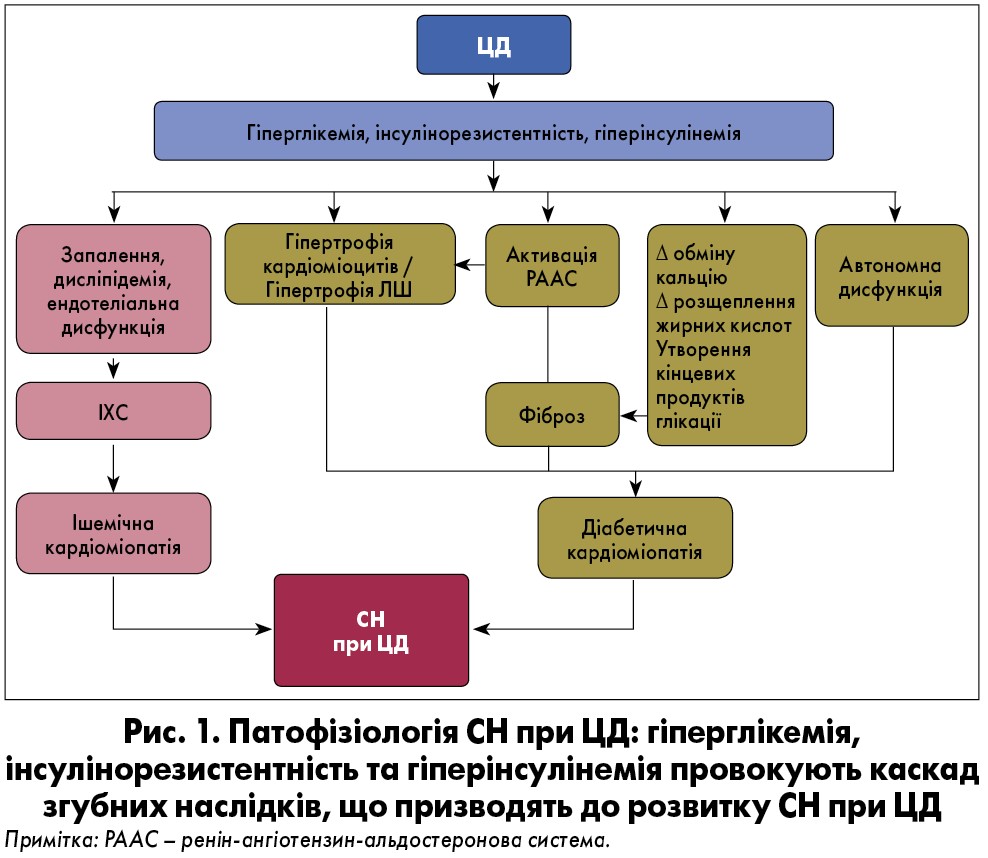
ЦД може сприяти розвитку структурних захворювань серця та СН через системні, міокардіальні та клітинні механізми (Marwick et al., 2018). Так, гіперглікемія та гіперінсулінемія прискорюють розвиток атеросклерозу через проліферацію та запалення клітин гладкої мускулатури судин (рис. 1). ЦД також асоційований із більш атерогенною дисліпідемією та ендотеліальної дисфункцією. На додачу, ЦД може спровокувати захворювання міокарда за відсутності первинної ІХС.
Термін «діабетична кардіоміопатія» вперше був введений 1972 р. Rubler et al., які виявили посмертні докази кардіомегалії за відсутності ІХС у чотирьох осіб із ЦД. Діабетична кардіоміопатія визначається як наявність систолічної або діастолічної дисфункції у пацієнта із ЦД без інших очевидних причин кардіоміопатії, таких як ІХС, АГ або клапанне захворювання серця. Візуальні методи дослідження показують, що гіпертрофія ЛШ, викликана резистентністю до інсуліну та гіперінсулінемією, є важливою характеристикою «діабетичного серця» (Levelt et al., 2016). Гіпертрофія ЛШ викликає діастолічну дисфункцію, що є раннім функціональним проявом діабетичної кардіоміопатії та виявляється у 40‑75% хворих на ЦД (Fang et al., 2003).
Гіперглікемія призводить до утворення кінцевих продуктів глікації, які своєю чергою викликають поперечні зв’язки в молекулах колагену, що спричиняє посилення фіброзу та порушення скоротливості міокарда (Basta et al., 2004). Окрім того, гіперглікемія сприяє активізації ренін-ангіотензин-альдостеронової системи (РААС), що призводить до гіперпродукції ангіотензину II та альдостерону, який індукує гіпертрофію та фіброз міокарда і посилює діастолічну дисфункцію (Waddingham et al., 2015).
Вплив ЦД на прогноз СН
Пацієнти із СН та ЦД мають значно гірші клінічні прогнози порівняно з особами із СН без ЦД. У популяційних дослідженнях супутній ЦД підвищував ризик смерті як у госпіталізованих, так і в амбулаторних хворих на СН (From et al., 2006; Dauriz et al., 2017; Johansson et al., 2016; Targher et al., 2017).
У багатьох глобальних проектах, як, наприклад, метааналіз MAGGIC, часто виділяють ЦД як незалежний фактор ризику смерті (Pocock et al., 2013). До того ж в осіб із СН на тлі ЦД ризик госпіталізації на 50% вищий, ніж у таких без ЦД (Dunlay et al., 2009; Chaudhry et al., 2013; Lawson et al., 2018). Нарешті, пацієнти із ЦД та СН мають значно гіршу якість життя, ніж лише із СН (Fotos et al., 2013).
У випробуванні CHARM ЦД асоціювався з вищим ризиком смерті від ССЗ, загальної летальності або госпіталізації з приводу СН (MacDonald et al., 2008). У дослідженні I-PRESERVE (середній термін спостереження – 4,1 року) смерть від ССЗ або госпіталізація із приводу СН відбулася у 34% пацієнтів із ЦД + СН зі збереженою ФВ порівняно з 22% хворих на СН зі збереженою ФВ, але без ЦД. Загальна смертність становила 28 та 19% відповідно (Kristensen et al., 2017).
Лікування ЦД на тлі СН
Цільові глікемічні рівні для пацієнтів із ЦД та СН
Інтенсивне лікування для досягнення низьких рівнів HbA1С при ЦД 2-го типу знижує довгостроковий ризик виникнення мікросудинних подій (ретинопатії, нефропатії та периферичної нейропатії) (Zoungas et al., 2014; Ismail-Beigi et al., 2010; Duckworth et al., 2009; Holman et al., 2008). Незважаючи на те що інтенсивний контроль глікемії не зменшує вірогідності загальної, серцево-судинної смертності або інсульту, він може скоротити ризик нефатального інфаркту міокарда (ІМ) (Rodríguez-Gutiérrez et al., 2016). І хоча гіперглікемія з/без ЦД асоційована з підвищеним ризиком розвитку СН, наявні дані свідчать про те, що інтенсивний контроль глікемії у пацієнтів зі встановленим ЦД не знижує імовірності виникнення СН (van Melle et al., 2009; Pazin-Filho et al., 2008; Castagno et al., 2011).
У великих клінічних випробуваннях, зокрема UKPDS, ADVANCE, ACCORD та VADT, не виявлено різниці у показниках досягнення вторинної кінцевої точки, за яку визначено розвиток СН, між інтенсивними (цільовий рівень HbA1С 6,4‑7,0%) та стандартними (цільовий рівень HbA1С 7,3‑8,4%) терапевтичними стратегіями (Patel et al., 2008; Duckworth, 2009).
За дорученням Управління з контролю якості харчових продуктів та медикаментів США (FDA), сучасні рандомізовані клінічні дослідження (РКД) були більшою мірою зосереджені на серцево-судинній безпеці глюкозознижувальних препаратів, а не потенційних перевагах досягнення цільових рівнів HbA1С або інтенсивніших методах терапії. Вчені фокусувалися на звичайній 3-бальній кінцевій точці негативних серцево-судинних подій (смерть від ССЗ, ІМ або інсульт), але іноді включали СН як вторинну кінцеву точку. Незважаючи на те що учасники випробувань досягли зниження концентрації HbA1С на 0,3‑0,6% порівняно із контрольними групами, будь-які переваги щодо ССЗ або СН не співвідносилися зі ступенем зменшення даного показника, а тому значною мірою не залежали від контролю глікемії (Zinman et al., 2015; Marso et al., 2016, 2017; Pfeffer et al., 2015; Neal et al., 2017; Green et al., 2015; Holman et al., 2017; Scirica et al., 2013; White et al., 2013).
Обсерваційні дослідження свідчать про те, що помірний контроль глікемії може бути оптимальним для пацієнтів із ЦД та СН, хоча отримані результати демонстрували прогресивне збільшення ризику розвитку СН або госпіталізації з приводу СН із підвищенням рівня HbA1С. Це було найбільш очевидним, коли HbA1С перевищував 8‑10%. Водночас деякі науковці виявляли вищий показник появи СН, коли вміст HbA1С став <6% (Skrtic et al., 2012; Blecker et al., 2016; Kishimoto et al., 2014; Zhao et al., 2014; Parry et al., 2015; Lind et al., 2012). Зв’язок між рівнем HbA1С та смертністю серед осіб із СН має U-подібну форму, з найнижчою смертністю у пацієнтів із HbA1С 7‑8% (Elder et al., 2016; Selvin et al., 2015; Aguilar et al., 2009; Eshaghian et al., 2006).
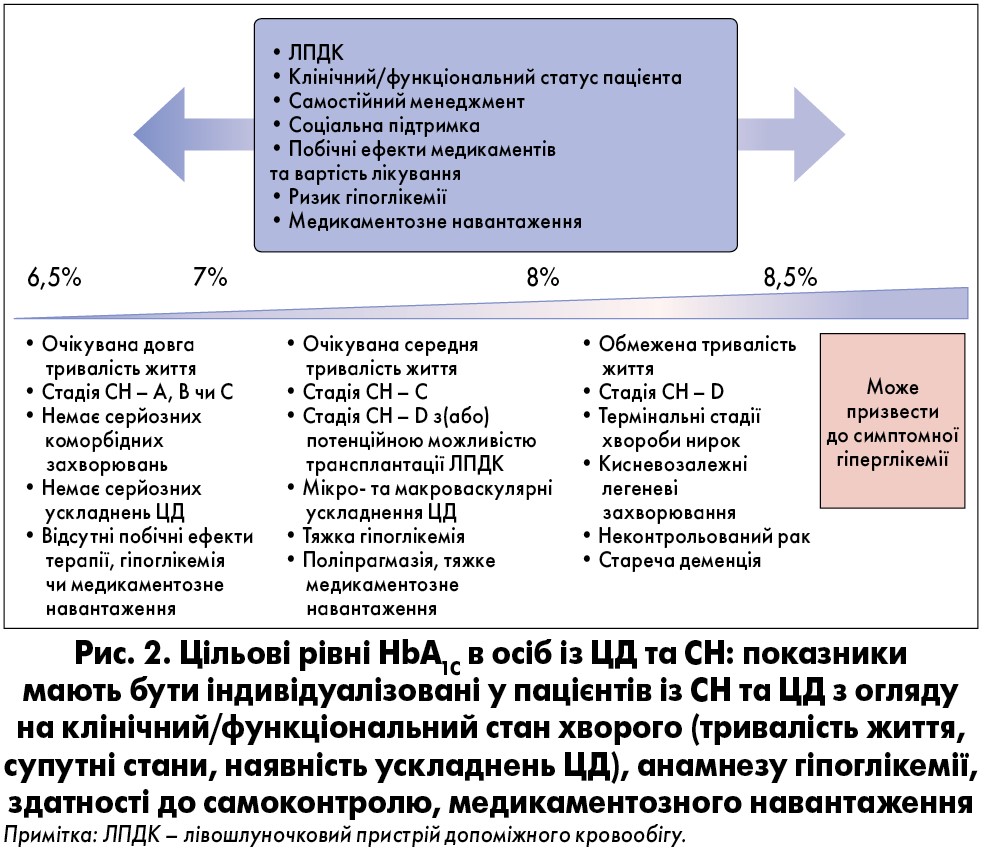
Поточні керівні принципи щодо менеджменту хворих на ЦД дещо відрізняються залежно від рекомендованих точних цільових глікемічних рівнів або діапазонів. Проте більшість настанов співпадають щодо порогів HbA1С ≤7,0% для дорослих пацієнтів із ЦД за відсутності тяжких супутніх захворювань або ускладнень ЦД та значної гіпоглікемії. Особам літнього віку, хворим зі встановленими мікросудинними або макросудинними порушеннями чи складними коморбідними станами доцільно орієнтуватися на вищі рівні HbA1С – від 8 до 8,5%.
За даними Американської діабетичної асоціації (ADA, 2018), Американської асоціації клінічних ендокринологів (AACE), Американської колегії ендокринологів (ACE) й Національного інституту здоров’я та досконалості допомоги (NICE, 2015), пацієнтам з очікувано короткою тривалістю життя, розвиненими мікро- чи макроваскулярними ускладненнями або будь-якою термінальною стадією супутньої патології рекомендоване лікування, мета якого полягає у мінімізації симптоматичної гіперглікемії чи гіпоглікемії, що відповідає рівню HbA1С 8‑9% (рис. 2).
Вибір глюкозознижувальної терапії у пацієнтів із ЦД та високим ризиком розвитку або підтвердженою СН
Метформін. На даний час метформін рекомендований як краща початкова фармакотерапія пацієнтам із ЦД 2-го типу за відсутності протипоказань (ADA, 2017). Метформін ефективний, безпечний і, як правило, добре переноситься. Хоча даний препарат раніше був протипоказаний при СН через стурбованість щодо рідкісного ризику розвитку лактоацидозу, численні спостереження свідчать про його користь (Aguilar et al., 2011; Andersson et al., 2010; Eurich et al., 2005; Romero et al., 2011; Shah et al., 2010). Так, у метааналізі дев’яти когортних випробувань, де взяли участь майже 34 тис. пацієнтів, метформін був пов’язаний зі зниженням смертності та незначним зменшенням кількості госпіталізацій з усіх причин в осіб із СН порівняно із групами контролю (Eurich et al., 2013).
У великому обсерваційному дослідженні терапія метформіном асоціювалася з меншим ризиком госпіталізації з приводу СН, ніж препарати сульфонілсечовини (Roumie et al., 2017). Чи відображає це потенційні переваги метформіну, чи несприятливий ефект препаратів сульфонілсечовини, наразі невідомо. Невеликі рандомізовані клінічні випробування, присвячені вивченню прогнозів щодо ССЗ, також продемонстрували зниження асоційованих із метформіном скорочень макросудинних подій, зокрема ІМ та смертності від усіх причин (Khurana et al., 2010; UKPDS Group, 1998). З огляду на отримані висновки, FDA вилучив СН із переліку протипоказань до вживання метформіну в 2006 р.
Таким чином, метформін доцільно призначати хворим на ЦД із високим ризиком розвитку чи встановленою СН. Але варто припинити застосування препарату в разі виникнення гострих станів, пов’язаних із лактоацидозом, як-то кардіогенний шок.
Похідні сульфонілсечовини. Існують обмежені дані щодо зв’язку між застосуванням препаратів сульфонілсечовини та появою СН в осіб із ЦД. У дослідженні UKPDS інтенсивний контроль глікемії похідними сульфонілсечовини або інсуліном у пацієнтів із нещодавно діагностованою СН не був асоційований із підвищенням частоти розвитку даного захворювання порівняно зі звичайною дієтологічною терапією. Результати випробування BARI‑2D (2009) показали, що у хворих на ЦД та ІХС лікування препаратами сульфонілсечовини, інсуліном або обома було пов’язане з аналогічним ризиком виникнення СН, як і за призначення метформіну, тіазолідиндіону (ТЗД) або обох. У дослідженні ADVANCE не спостерігалося різниці у частоті госпіталізацій із приводу СН серед пацієнтів, рандомізованих у групи контролю глікемії без препаратів сульфонілсечовини та із застосуванням лікарського засобу даної групи гліклазиду (плюс інші) (Patel et al., 2008). На відміну від цих РКД, у декількох обсерваційних дослідженнях було припущено, що терапія сульфонілсечовиною може бути пов’язана з підвищенням ризику СН порівняно із прийманням метформіну або препаратів новіших поколінь, хоча не скрізь надано стійкі результати (Roumie et al., 2017; McAlister et al., 2008; Tzoulaki et al., 2009; Ou et al., 2015; Fadini et al., 2015; Kim et al., 2017). Незважаючи на поширене застосування похідних сульфонілсечовини у пацієнтів із СН, не існує РКД, де б вивчали їхній вплив на клінічні прогнози.
В обсерваційному дослідженні Masoudi et al. (2005) велося спостереження за хворими на ЦД, виписаними зі стаціонара, де вони проходили лікування із приводу СН. За отриманими даними зв’язку між використанням похідних сульфонілсечовини та рівнем смертності не виявлено. В інших обсерваційних проектах із залученням пацієнтів із ЦД та СН терапія препаратами сульфонілсечовини асоціювалася з більшим ризиком смерті порівняно з метформіном (Andersson et al., 2015; Eurich et al., 2005; Evans et al., 2010).
Наразі триває масштабне дослідження CAROLINA, результати якого дозволять отримати найкращі докази щодо безпеки застосування похідних сульфонілсечовини у хворих на ССЗ, зокрема впливу даних препаратів на госпіталізацію із приводу СН.
Інсулін. Багато пацієнтів із ЦД потребують призначення інсуліну як монотерапії або в поєднанні з іншими гіпоглікемічними засобами для досягнення адекватного глікемічного контролю. ORIGIN (2012) – єдине РКД, в якому безпосередньо оцінювали безпеку інсуліну щодо ССЗ. У дослідженні взяли участь 12 537 осіб із предіабетом чи ЦД, що були рандомізовані у групи за терапевтичними стратегіями: застосування інсуліну гларгіну та стандартного лікування. За результатами роботи не виявлено різниці щодо виникнення будь-яких серцево-судинних подій, зокрема госпіталізацій із приводу СН. Інші випробування, присвячені стратегіям лікування ЦД, що включали інсулін, як-то UKPDS (1998) та BARI‑2D (2009), не продемонстрували підвищення частоти розвитку СН у хворих на інсулінотерапії.
На противагу, в обсерваційних дослідженнях було показане зростання поширеності СН. За даними більшості проектів та аналізів підгруп у клінічних випробуваннях, застосування інсуліну пов’язане з вищим ризиком смерті у пацієнтів із ЦД та СН (Lawson et al., 2018; Kristensen et al., 2017; Cooper et al., 2017; Murcia et al., 2004; Pocock et al., 2006).
Отже, призачення інсуліну іноді доцільне та виправдане для досягнення адекватного контролю глікемії в осіб із ЦД та СН. Проте інсулінотерапія асоційована з підвищенням ваги та ризику гіпоглікемії, тому її слід призначати з обережністю та за ретельного моніторингу.
Тіазолідиндіони. РКД продемонстрували, що терапія ТЗД пов’язана з підвищенням частоти госпіталізації з приводу СН у пацієнтів без СН на початку лікування ЦД. У проспективному дослідженні впливу піоглітазону на розвиток макросудинних подій взяли участь 5238 осіб (Dormandy et al., 2005). Препарат асоціювався зі зниженням ризику смерті від ССЗ, ІМ або інсульту, але збільшував ймовірність розвитку СН порівняно із плацебо.
У випробуванні RECORD оцінювали ефект терапії розиглітазоном на контроль глікемії та прогноз ССЗ. У 4447 пацієнтів із ЦД та без СН ризик госпіталізації або смерті від СН підвищився приблизно удвічі на розиглітазоні порівняно із препаратами сульфонілсечовини та метформіном (Home et al., 2009; Komajda et al., 2010). Метааналізи РКД підтвердили зростання вірогідності появи СН на тлі лікування розиглітазоном або піоглітазоном в осіб із ЦД (Hernandez et al., 2011; Lincoff et al., 2007; Lago et al., 2007). Слід зазначити, що при підвищенні ризиків розвитку ССЗ за призначення ТЗД зниження ФВ не спостерігалося (Dargie et al., 2007; Giles et al., 2008). Даний факт свідчить про те, що переважаючим механізмом розвитку СН у даному разі може бути посилення реабсорбції натрію в нирках (Masoudi et al., 2006).
Таким чином, ТЗД не рекомендовано застосовувати у пацієнтів зі встановленою СН. Використання даних препаратів може підвищувати ризик виникнення СН у хворих на ЦД (Bozkurt et al., 2016; Kaul et al., 2010).
Агоністи рецепторів глюкагоноподібного пептиду‑1 (ГПП‑1). Ці лікарські засоби стимулюють глюкозозалежне вивільнення інсуліну з низьким ризиком гіпоглікемії. Важливим вторинним ефектом є зниження апетиту, що сприяє зменшенню маси тіла та нормалізації рівня ліпідів. Альбіглутид, дулаглутид, екзенатид, ліраглутид, ліксисенатид та семаглутид – представники групи агоністів рецепторів ГПП‑1, затверджені FDA для лікування ЦД 2-го типу. Препарати вводяться підшкірно і можуть призначатися як монотерапія або у складі терапевтичних схем, зокрема з інсуліном.
У дослідженні LEADER, присвяченому вивченню ефекту ліраглутиду на прояви ССЗ у хворих на ЦД, препарат знижував ризик серцево-судинної смерті, ІМ та інсульту на 13%, а також загальної летальності в осіб із високою ймовірністю розвитку або встановленим ССЗ. РКД SUSTAIN‑6 продемонструвало зниження показників смерті від ССЗ, ІМ, інсульту на тлі приймання семаглютиду порівняно із плацебо (Marso et al., 2016).
Незважаючи на те що у дослідженнях не виявлено впливу агоністів рецепторів ГПП-1 на ризик госпіталізації з приводу СН, результати, отримані на тваринах та у людей дозволили припустити, що дана група препаратів може бути корисною для пацієнтів зі встановленою СН. Так, у собак із дилатаційною кардіоміопатією на тлі інфузії рекомбінантного ГПП-1 покращувалися скоротливість ЛШ та серцевий викид, знижувався тиск наповнення ЛШ та системний судинний опір (Nikolaidis et al.,2004). У мишей із діабетичною кардіоміопатією введення селективного агоніста ГПП-1 зменшувало гіпертрофію ЛШ, послаблювало окислювальний стрес та покращувало виживання (Monji et al.,2012).
Nikolaidis et al. (2004) вводили інфузію агоністів рецепторів ГПП1 10 пацієнтам з ІМ та дисфункцію ЛШ. Було відзначене достовірне поліпшення функції ЛШ. Sokos et al. (2006) застосовували препарати вказаної групи протягом п’яти тижнів у 12 хворих на СН із ФК IIIIV за NYHA. На тлі лікування агоністами ГПП1 підвищувалися ФВ, фізична активність та поліпшувалася якість життя пацієнтів.
Доклінічні та клінічні дані також дозволяють припустити, що агоністи рецепторів ГПП‑1 можуть покращити функцію нирок за рахунок посилення натрійурезу та зменшення альбумінурії, а також знизити системне запалення та агрегацію тромбоцитів.
Також варто наголосити, що агоністи рецепторів GLP-1 можуть знизити ризик основних несприятливих серцево-судинних подій та смертності у загальній популяції хворих на ЦД.
Інгібітори дипептидилпептидази‑4 (ДПП‑4). ДПП‑4 – фермент, що бере участь у швидкій деградації ГПП‑1; таким чином, ефекти інкретинової системи можуть бути посилені інгібуванням ДПП‑4 (Deacon et al., 1995). Алогліптин, лінагліптин, саксагліптин та ситагліптин – препарати групи інгібіторів ДПП‑4, затверджені FDA для лікування ЦД 2-го типу як друга лінія після метформіну (Inzucchi et al., 2013).
На сьогодні немає доказів того, що інгібітори ДПП‑4 чинять позитивні ефекти на серцево-судинну систему. У пацієнтів із ЦД та високим ризиком розвитку ССЗ деякі інгібітори ДПП‑4 можуть збільшити ймовірність госпіталізацій із приводу СН. Вплив препаратів даної групи в осіб зі встановленою СН недостатньо вивчений. З огляду на ці дані співвідношення ризик/користь для більшості інгібіторів ДПП‑4 не виправдовує їхнє застосування у пацієнтів зі встановленою СН або тих, що мають високу вірогідність її появи (Zheng et al., 2018; McMurray et al., 2018; Filion et al., 2016).
Інгібітори натрій-глюкозного котранспортера 2-го типу (SGLT-2). Ці препарати знижують рівень глюкози через інсулінонезалежний спосіб дії, а саме посилене виділення глюкози із сечею (Inzucchi et al., 2015). Крім екскреції глюкози, інгібітори SGLT‑2 підвищують фракційну екскрецію натрію та мають помірну сечогінну, натрійуретичну дію. Канагліфлозин, дапагліфлозин та емпагліфлозин – інгібітори SGLT‑2, затверджені FDA для лікування ЦД 2-го типу.
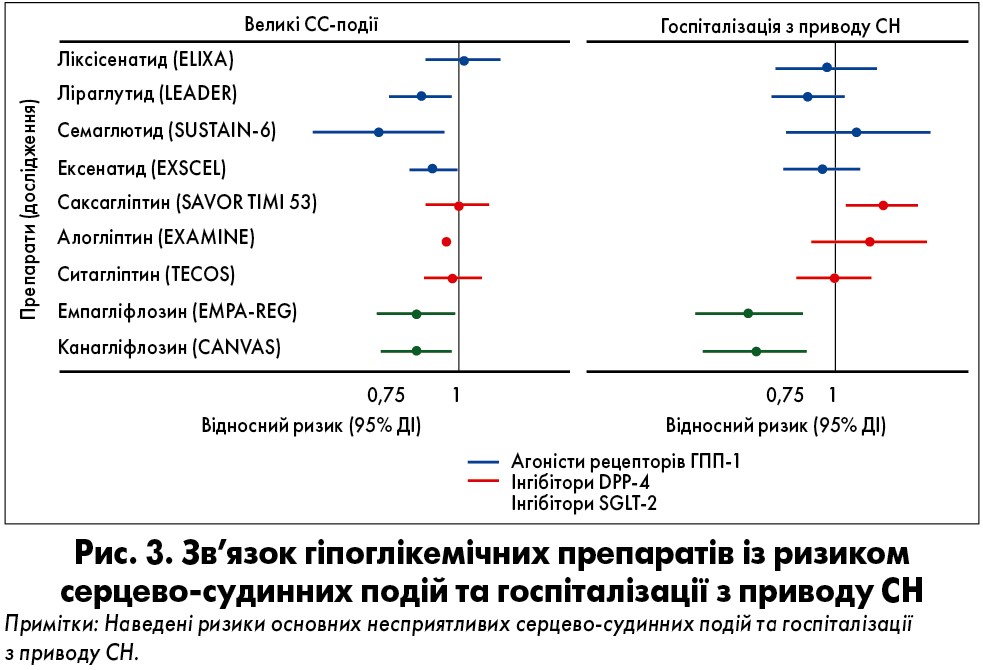
У процесі дослідження EMPA-REG OUTCOME пацієнтів із ЦД та ССЗ розділили на групи приймання емпагліфлозину по 10 або 25 мг та плацебо (Zinman et al., 2015). У хворих, які отримували емпагліфлозин, спостерігалося зниження ризику розвитку великих серцево-судинних подій на 14% порівняно із плацебо. Насамперед це було зумовлено зменшенням смерті від ССЗ на 38%. Також спостерігалося зменшення кількості госпіталізацій із приводу СН на 35%. Програма CANVAS поєднувала два дослідження – оригінальне та CANVAS-R (Neal et al., 2014).
У пацієнтів у межах проекту зі встановленими ССЗ (65%) або високим ризиком серцево-судинних подій (35%), які отримували лікування канагліфлозином, спостерігалося зменшення ймовірності розвитку великих серцево-судинних подій на 14% та госпіталізації на 33% порівняно із плацебо.
У великому міжнародному обсерваційному дослідженні CVD-REAL Kosiborod et al. (2017) об’єднали дані реєстрів шести країн і оцінили >300 тис. пацієнтів із ЦД. Терапія інгібіторами SGLT‑2 була асоційована з відносним зниженням ризику госпіталізації на 39% порівняно з іншими глюкозознижувальними препаратами. У багатонаціональному випробуванні CVD-REAL2, де використовували аналогічний підхід, застосування інгібіторів SGLT‑2 було пов’язане зі зниженням ризику смерті від загальних причин на 49% та госпіталізації з приводу СН – на 36% (Kosiborod et al., 2018).
Потенційні механізми, за допомогою яких інгібітори SGLT‑2 можуть знижувати ризики, пов’язані з СН, залишаються до кінця незрозумілими та мають бути вивчені більш детально. Наразі проходять кілька великих випробувань, як-то EMPEROR-PRESERVED, EMPEROR-REDUCED, DAPA-HF, DELIVER, SOLOIST-WH, DEFINEHF, PRESERVED-HF, які повинні допомогти розібратися з механізмами впливу інгібіторів SGLT‑2 на серцево-судинні події.
Серцево-судинні переваги інгібіторів SGLT-2 повинні бути збалансовані з їхніми потенційними ризиками, включно з генітальним кандидозом та іншими рідкісними ускладненнями, як-то еуглікемічний діабетичний кетоацидоз, ампутація нижньої кінцівки та переломи (останні два ускладнення спостерігалися лише при застосуванні канагліфлозину).
З огляду на наведені дані доцільно розглядати використання інгібіторів SGLT‑2 як частину стратегії профілактики СН у пацієнтів із ЦД та високим ризиком розвитку СН. За даними досліджень ці препарати зменшують вірогідність госпіталізації через СН у пацієнтів з/без СН, тому є хорошим вибором і для осіб зі встановленими СН та ЦД. Проте необхідні додаткові випробування, щоб впевнено рекомендувати застосування цього класу медикаментів для лікування СН у хворих без ЦД.
Зв’язок гіпоглікемічних препаратів із ризиком серцево-судинних подій та госпіталізації з приводу СН відображений на рисунку 3.
СН на тлі ЦД: вплив препаратів для лікування СН на глікемічний контроль
Інгібітори ренін-ангіотензин-альдостеронової системи (РААС). Інгібітори ангіотензинперетворювального ферменту (іАПФ) та блокатори рецепторів ангіотензину II (БРА), що відносяться до групи інгібіторів РААС, можуть зменшувати ризик виникнення ЦД у хворих на СН зі зниженою ФВ. Аналізи випробувань SOLVD та CHARM продемонстрували зменшення частоти виникнення ЦД серед пацієнтів, які отримували еналаприл та кандесартан відповідно (Vermes et al., 2003). Крім того, є обмежені дані про їхній вплив на контроль глікемії в осіб із СН і підтвердженим ЦД. У дослідженні PARADIGM-HF серед пацієнтів, що приймали еналаприл, протягом першого року лікування відзначали середнє зниження рівня HbA1С на 0,16% (Seferovic et al., 2017).
Хворі, які отримували сакубітрил/валсартан, зазнали ще більшого поліпшення показника HbA1С (середнє зниження на 0,26%). Однак група плацебо для порівняння була відсутня. Застосування сакубітрилу/валсартану в пацієнтів із СН зі зниженою ФВ також було пов’язане зі зменшенням використання нового інсуліну на 29% порівняно з еналаприлом. Кращий глікемічний контроль, асоційований із застосуванням сакубітрилу/валсартану порівняно з еналаприлом, має фізіологічну правдоподібність і може бути пов’язаний зі збільшенням ефекту інгібування неприлізину. Відомо, що останній стимулює ліполіз, посилює окислення ліпідів та окислювальну здатність м’язів. Інгібування неприлізину сакубітрилом може сприяти поліпшенню глікемічних параметрів (Langenickel et al., 2012).
Було продемонстровано, що антагоністи мінералокортикоїдів негативно впливають на деякі глікемічні заходи при застосуванні у пацієнтів без СН. Так, систематичний огляд 18 плацебо-контрольованих досліджень показав, що спіронолактон підвищував рівень HbA1С приблизно на 0,16%, але не мав чіткого ефекту на вміст глюкози та інсуліну натще (Zhao et al.,2016).
У випробуванні EMPHASIS-HF, де вивчали ефективність еплеренону порівняно із плацебо у хворих на СН зі зниженою ФВ, впливу даного препарату на розвиток ЦД не відмічено (Preiss et al., 2012). У невеликому порівняльному дослідженні спіронолактону проти еплеренону в осіб із СН зі зниженою ФВ було показане значне підвищення рівня HbA1С у групі спіронолактону, але не при лікуванні еплереноном (Yamaji et al.,2010). Ці обмежені дані свідчать про те, що еплеренон може мати сприятливіший вплив на контроль глікемії, ніж спіронолактон.
Бета-блокатори. Більшість метааналізів досліджень β-блокаторів продемонстрували стійку користь препаратів для осіб із ЦД та СН зі зниженою ФВ (Shekelle et al., 2003; Bell et al., 2006; Wikstrand et al., 2003; Deedwania et al., 2005). Метааналіз випробувань, де вивчали вплив шести основних β-блокаторів, що включав 3230 пацієнтів із ЦД (25% когорти), показав, що ці лікарські засоби значно знижували смертність осіб з/без ЦД, хоча величина скорочення була більшою у таких без ЦД (Haas et al., 2003). Загалом, використання β-блокаторів, що рекомендовані FDA при СН зі зниженою ФВ, а саме карведилолу, метопрололу сукцинату та бісопрололу, істотно зменшує захворюваність та смертність хворих на ЦД (Bell et al., 2006; Deedwania et al., 2005; Erdman et al., 2001).
У пацієнтів із ЦД та АГ, але без СН карведилол асоціювався із кращими чутливістю до інсуліну та глікемічним контролем, ніж метопрололу тартрат (Bakris et al., 2004). В осіб із СН зі зниженою ФВ терапія карведилолом, окрім впливу на основне захворювання, знижувала рівень інсуліну натще, HbA1С та частоту розвитку ЦД. У хворих, які отримували метопрололу тартрат або бісопролол, подібних позитивних ефектів щодо глікемічних показників не спостерігалося (Ferrua et al., 2005; Wai et al., 2012; Torp-Pedersen et al., 2007).
Немає даних стосовно впливу івабрадину на глікемічний контроль у хворих на СН. У пацієнтів зі стенокардією та ЦД івабрадин асоціювався з незначним (у середньому на 0,1%) зниженням HbA1С (Borer et al., 2010).
Таким чином, в цілому інгібітори РААС сприятливо впливають на перебіг, прогноз ЦД і контроль глікемії у пацієнтів із СН, та їх слід застосовувати відповідно до рекомендацій. Спіронолактон може помітно погіршити контроль глікемії в осіб із СН та супутнім ЦД. Карведилол, вірогідно, має сприятливіший вплив на глікемічний контроль, ніж метопрололу сукцинат та бісопролол, і його можна використовувати переважно у хворих на СН зі зниженою ФВ та ЦД із незадовільним глікемічним контролем.
Підготувала Наталія Нечипорук
Із повним текстом документа можна ознайомитися на сайті www.ncbi.nlm.nih.gov
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (65) вересень 2019 р.