10 грудня, 2019
Роль йоду у гармонійному розвитку дитини та профілактиці патології молочних залоз у матері
Йододефіцит є однією з актуальних медико-соціальних проблем у багатьох країнах світу. Це зумовлено тим, що йододефіцит, навіть легкого ступеня, є причиною низки патологічних станів, найбільш тяжкі та незворотні з яких формуються внаслідок недостатнього надходження мікронутрієнту на етапі внутрішньоутробного розвитку та раннього дитинства. Саме тому вагітні, жінки, що годують грудьми, та діти належать до категорії максимально високого ризику розвитку йододефіцитних захворювань [1].
Щитоподібна залоза (ЩЗ) концентрує 70-80% спожитого йоду та використовує його для продукування йодовмісних гормонів – тетрайодтироніну (4 атоми йоду) та трийодтироніну (3 атоми йоду), які мають виняткове значення для розвитку центральної нервової системи (ЦНС) та формування інтелекту. Саме підтримання тиреоїдного гомеостазу протягом антенатального періоду та перших 2-3 років життя забезпечує нормальний розвиток головного мозку дитини, який залишається чутливим до дефіциту тиреоїдних гормонів упродовж усього періоду раннього віку. Гормони ЩЗ контролюють процес мієлінізації нервових волокон, що відбувається в цей період, забезпечують функціональну активність ЦНС, визначають рівень інтелектуальної працездатності людини та її здатність до навчання.
Здебільшого йод на Землі знаходиться у водах океанів, і порівняно із цим вміст його у ґрунті є дуже низьким і варіює залежно від регіону. Припускають, що останній льодовиковий період на планеті призвів до повного вимивання йоду з ґрунту на рівнинах. Старші поверхні ґрунту, що піддаються зовнішньому впливу, більш схильні до вилуговування йоду внаслідок ерозії. Овочі та рослини, вирощені на йододефіцитних ґрунтах, також мають низький вміст йоду.
Згідно з даними ВООЗ, у Європі зареєстровано найвищий відсоток дітей шкільного віку із йододефіцитом порівняно з іншими регіонами за останні 10 років. Незважаючи на високі стандарти охорони здоров’я та вимоги до контролю й усунення дефіциту йоду, у 2015 році лише у 66% дітей шкільного віку в Європейському регіоні споживання цього мікроелемента відповідало нормі.
Їжа є основним джерелом йоду, він міститься у таких продуктах, як морська риба, м’ясо, морепродукти, яйця, молоко, зернові каші. Близько 90% цього мікроелемента всмоктується з їжі у шлунку та у верхньому відділі тонкого кишечника. Кількість йоду в їжі залежить від її джерела, а також від ґрунту, на якому вона зросла.
Потреба у йоді фізіологічно зумовлена, перш за все він необхідний для оптимального функціонування ЩЗ. За допомогою натрій-йодидних симпортерів йодид надходить через мембрану тиреоцитів, де його концентрація у 20-50 разів вища, ніж у плазмі. Нормальна ЩЗ дорослої людини містить 15 мг йоду в йододостатніх зонах [2].
Йод міститься у складі попередників гормонів ЩЗ, які поєднуються, що призводить до утворення тироксину (Т4) та трийодтироніну (Т3). Зоб, або збільшена ЩЗ, є початковим симптомом йододефіциту. Йодна недостатність призводить до розвитку гіпотиреозу, що характеризується низьким рівнем трийодтироніну і тироксину та підвищеним рівнем тиреотропного гормону (ТТГ), тиреоглобуліну і зворотного трийодтироніну.
Підтримка нормального рівня йоду у жінок під час вагітності – запорука здорової нервової системи та розвитку інтелекту дитини
Профілактика йододефіциту є особливо важливою у вагітних та жінок, які годують грудьми. Дефіцит йоду й гіпотиреоз у матері може призвести до кретинізму дитини – стану, що характеризується розумовою відсталістю, неврологічними дефектами й відхиленнями у рості.
Вагітна жінка має споживати більше йоду, оскільки вже на ранніх термінах гестації відбуваються наступні важливі процеси:
- високі концентрації гормону людського хоріонічного гонадотропіну стимулюють ЩЗ для синтезу більшої кількості тиреоїдних гормонів;
- підвищується нирковий кліренс йоду в організмі вагітної;
- йод із організму матері через плаценту потрапляє до плода;
- збільшується об’єм розподілення йоду та рівень гормонів ЩЗ матері, більша частина яких зв’язуються з білками у крові.
P. Santiago-Fernandez et al. оцінили зв’язок між йододефіцитом і коефіцієнтом розумового розвитку (IQ) у школярів. Дослідження показало, що діти з рівнем йоду в сечі >100 мкг/л мали значно вищий рівень IQ, тоді як у дітей із рівнем йоду в сечі <100 мкг/л спостерігався підвищений ризик недорозвиненості IQ (<70). Також було доведено, що споживання нейодованої солі та вживання молока рідше 1 разу на день підвищує ризик рівня IQ нижче 25-го перцентиля [3]. Аналогічно, діти у зонах тяжкого йододефіциту мали зниження IQ-показника на 12,5 бала порівняно з однолітками із йододостатніх зон [4].
Синдром дефіциту уваги з гіперактивністю (СДУГ) теж може бути зумовлений йододефіцитом. Дослідження показало, що у 68,7% дітей із зони помірного йододефіциту було діагностовано СДУГ порівняно з відсутністю такого стану в дітей, які проживають у зоні легкого йододефіциту. IQ-показник був також нижчий у помірно дефіцитній зоні порівняно з оцінкою дітей, які мешкають у легкодефіцитній зоні. Крім того, 63,6% дітей, які мають синдром СДУГ, народжені матерями, в яких був діагностований гіпотиреоз на ранній стадії гестації [5]. Подібне дослідження порівняло стан дітей із зони тяжкого йододефіциту з тими, які мешкали в зоні помірного йододефіциту. Було показано, що діти у зоні тяжкого йододефіциту мали нижчий рівень тироксину і вищий рівень ТТГ. Крім того, вони були більш уповільненими й мали нижчі бали оцінки за виконання мотиваційних тестів порівняно з однолітками із зони легкого йододефіциту [6].
M.J. Costeira et al. оцінювали психомоторний розвиток у дітей із зони помірного йододефіциту. Автори дійшли висновку, що діти у цій зоні, народжені матерями з рівнем вільного тироксину на нижній межі 25-го перцентиля, мали більш ніж удвічі підвищений ризик затримки розвитку у віці від 18 до 24 місяців [7].
Отже, тяжкий йододефіцит у вагітних жінок має наступні наслідки:
- підвищений ризик народження мертвої дитини, аборту;
- порушення неврологічного розвитку плода;
- гіпотироксинемія, що виникає в регіонах із тяжким, хронічним йододефіцитом і викликає у плода та новонародженого незворотне ураження мозку із затримкою розумового розвитку та неврологічними розладами;
- найбільш тяжка форма йододефіциту в утробі – кретинізм, який може бути неврологічним (тяжке ураження) або мікседематозним (помірне ураження).
Йод у період грудного вигодовування – користь для мами та немовляти
Йодне забезпечення матері у період лактації є важливою складовою формування здоров’я як самої жінки, так і малюка. Материнське молоко, що є практично єдиним продуктом харчування дитини протягом першого півріччя життя, має покривати потребу немовляти не лише в основних харчових нутрієнтах, а й у вітамінах і мінералах, оскільки це критичний період розвитку мозку.
Йод концентрується в молочних залозах та передається немовляті з грудним молоком. Концентрація його у грудному молоці у 20-50 разів вища, ніж у плазмі. Щоденні втрати йоду в матері, яка годує грудьми, становлять приблизно 75-200 мкг/день. Після пологів концентрація його в молозиві становить приблизно 200-400 мкг/л. Протягом наступних кількох тижнів після народження концентрація йоду у грудному молоці знижується й залишається стабільною у зрілому молоці. За достатнього споживання його концентрація у грудному молоці варіює в діапазоні 150-180 мкг/л. Для створення резерву йоду у ЩЗ та забезпечення достатньої його кількості для немовляти у грудному молоці матерям у період вигодовування рекомендується продовжити споживання більшої кількості цього мікроелемента порівняно з невагітними жінками.
Тканина молочної залози також експресує натрій-йодидний симпортер, що дозволяє йоду концентруватися у грудному молоці. Було показано, що натрій-йодидний симпортер, активний у лактаційній тканині молочної залози, запобігає доброякісним фіброзним змінам та раку молочної залози (Berger F. et al., 2006). Дослідники припускають, що високий рівень споживання йоду японками пов’язаний із низькою захворюваністю на доброякісні та ракові утворення молочної залози у цій популяції. Було показано, що йодні добавки пригнічують і розвиток, і розмір доброякісних та ракових утворень у молочній залозі (Smyth P.P. et al., 2003). Крім того, існує сильний кореляційний зв’язок між раком молочної залози та захворюваннями ЩЗ, що вказує на можливу спільну ланку цих патологій, таку як йодна недостатність (Aceves C. et al., 2005).
Таким чином, йодна недостатність пов’язана з підвищеним ризиком розвитку раку молочної залози. Її тканина за дефіциту йоду стає більш уразливою до дії канцерогенів, причому ураження виникають раніше і є більш вираженими. До того ж за таких умов у молочній залозі відбуваються зміни щодо білків рецептора естрогену, який може зумовлювати розвиток раку. Дослідження показали, що у декількох рядів клітин людського раку молочної залози молекулярний йод пригнічує індукцію і проліферацію, індукує апоптоз і виявляє антиоксидантну дію (Shrivastava A. et al., 2006).
Фіброзно-кістозні захворювання молочної залози також пов’язані з йододефіцитом. Експериментальні дослідження вказують на те, що блокування поглинання йоду призводить до патологічних змін у тканині, таких як внутрішньочастковий фіброз і кістозні зміни, подібні до фіброзно-кістозної хвороби у людини, і збільшують передракові ураження [8, 9]. Клінічні дослідження показали, що додавання йоду у раціон полегшує прояви масталгії. Показники болю, чутливості та вузлуватості молочної залози покращувалися, і більш ніж 50% пацієнтів, які отримували молекулярний йод у дозі 6 мг/добу, повідомляли про значне загальне зменшення болю [10]. Інші дослідження виявили подібні результати, в яких доведено, що від 40 до 74% осіб із фіброзно-кістозними змінами молочної залози повідомляли про поліпшення симптомів при вживанні йодної добавки [11].
Отже, йод є важливим для належного розвитку мозку, когнітивної функції та достатнього функціонування ЩЗ. Достатнє споживання йоду жінкою у період грудного вигодовування – це профілактика фіброзно-кістозної мастопатії, а не лише джерело мікроелемента для малюка та забезпечення нормального розвитку його нервової системи.
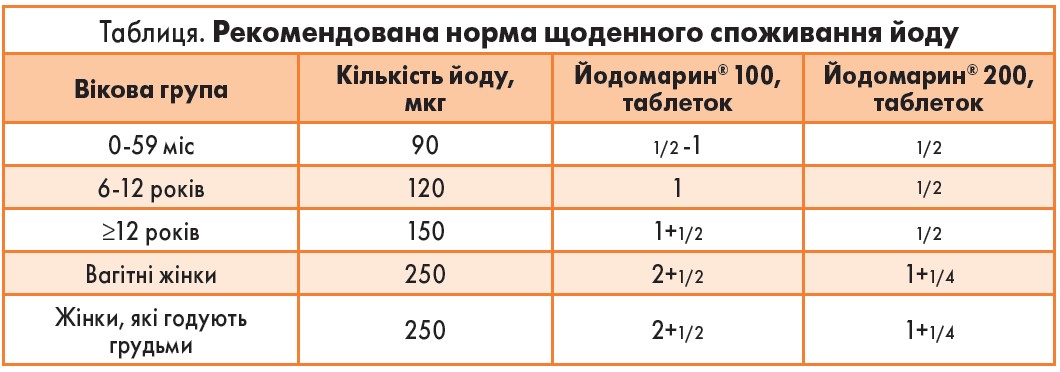
Відповідно до рекомендацій ВООЗ, норма споживання йоду залежить від віку та окремих періодів життя людини й складає від 90 мкг/добу у дітей дошкільного віку до 250 мкг/добу у жінок під час вагітності та лактації (таблиця).
Враховуючи масштабність йододефіцитних зон, вживання йоду є вкрай необхідним у жінок у період вагітності та грудного вигодовування. Оптимальним джерелом йоду для перорального застосування вважається калію йодид, оскільки може бути точно дозований і дозволяє досягти рекомендованого вмісту йоду в організмі як вагітних жінок, так і тих, що годують грудьми. Йодомарин® 100, Йодомарин® 200 - німецький лікарський засіб виробництва компанії «Берлін-Хемі/А.Менаріні», що показаний для профілактики та лікування захворювань щитоподібної залози у дітей і дорослих. Прийом цього препарату не лише забезпечує достатньою кількістю мікроелемента організм дитини, а й дозволяє запобігти розвитку фіброзно-кістозної мастопатії у матері.
Література
1. Delange F. Optimal Iodine Nutrition during Pregnancy, Lactation and the Neonatal Period // Int. J. Endocrinol. Metab. – 2007. – Vol. 2. – P. 1-12.
2. National Acadamies Press. Dietary reference intakes for vitamin A, vitamin K, arsenic, boron, chromium, copper, iodine, iron, manganese, molybdenum, nickel, silicon, vanadium, and zinc (2000). http://www.nap.edu. Accessed May 3, 2011.
3. Santiago-Fernandez P., Torres-Barahona R., Muela-Martinez J.A. et al. Intelligence quotient and iodine intake: a cross-sectional study in children. J Clin Endocrinol Metab. 2004;89:3851-3857.
4. Qian M., Wang D., Watkins W.E. et al. The effects of iodine on intelligence in children: a meta-analysis of studies conducted in China. Asia Pac J Clin Nutr. 2005;14:32-42.
5. Vermiglio F., Lo Presti V.P., Moleti M. et al. Attention deficit and hyperactivity disorders in the offspring of mothers exposed to mild-moderate iodine deficiency: a possible novel iodine deficiency disorder in developed countries. J Clin Endocrinol Metab. 2004;89:6054-6060.
6. Tiwari B.D., Godbole M.M., Chattopadhyay N. et al. Learning disabilities and poor motivation to achieve due to prolonged iodine deficiency. Am J Clin Nutr. 1996;63:782-786.
7. Costeira M.J., Oliveira P., Santos N.C. et al. Psychomotor development of children from an iodine-deficient region [published online ahead of print April 12, 2011]. J Pediatr. http://dx.doi.org/10.1016/ j.jpeds.2011.02.034 doi:10.1016/j.jpeds.2011.02.034.
8. Krouse T.B., Eskin B.A., Mobini J. Age-related changes resembling fibrocystic disease in iodine-blocked rat breasts. Arch Pathol Lab Med. 1979;103:631-634.
9. Eskin B.A., Shuman R., Krouse T. et al. Rat mammary gland atypiaproduced by iodine blockade with perchlorate. Cancer Res. 1975; 35:2332-2339.
10. Kessler J.H. The effect of supraphysiologic levels of iodine on patients with cyclic mastalgia. Breast J. 2004;10:328-336.
11. Ghent W.R., Eskin B.A., Low D.A. et al. Iodine replacement in fibrocystic disease of the breast. Can J Surg. 1993;36:453-460.
Підготувала Христина Ружанська
Тематичний номер «Акушерство, Гінекологія, Репродуктологія» № 3 (35), жовтень 2019 р.