27 грудня, 2019
Діагностика та лікування артеріальної гіпертензії у дорослих: оновлені рекомендації NICE
Наприкінці серпня 2019 р. Національний інститут охорони здоров’я та вдосконалення клінічної практики Великої Британії (NICE) опублікував оновлену настанову з діагностики й терапії первинної артеріальної гіпертензії (АГ) у пацієнтів віком ≥18 років, зокрема хворих на цукровий діабет (ЦД) 2-го типу. В британських рекомендаціях, на відміну від європейських та американських, залишилися без змін як граничне значення артеріального тиску (АТ) для встановлення діагнозу АГ (140/90 мм рт. ст.), так і цільовий рівень АТ при лікуванні (<140/90 мм рт. ст.). Як і раніше, не є доцільним використання комбінацій на старті терапії. Порівняно з попередньою настановою NICE (2011) найзначущою зміною стало положення призначати антигіпертензивні препарати пацієнтам
Вимірювання АТ
Насамперед слід переконатися, що медичний працівник, який проводить вимірювання АТ, має відповідну підготовку. За нерегулярного ритму серця (наприклад, при фібриляції передсердь) автоматичні прилади можуть демонструвати неточні показники, тому перед процедурою варто провести пальпацію плечової або променевої артерії: якщо пульс нерегулярний, АТ вимірюють за допомогою прямої аускультації плечової артерії. Пристрої для визначення АТ необхідно валідувати, повіряти та регулярно калібрувати згідно з інструкцією виробника.
При вимірюванні АТ у лікарні або вдома необхідно забезпечити пацієнтові спокійні комфортні умови: він повинен зручно сидіти, рука в манжеті має бути розслаблена та спиратися на тверду опору. Манжету потрібно використовувати відповідного розміру.
Якщо у хворого спостерігаються симптоми постуральної гіпотензії (падіння або постуральне запаморочення), необхідно:
- вимірювати АТ у положенні сидячи або лежачи на спині;
- перевірити АТ ще раз через одну хвилину після перебування у положенні стоячи.
Якщо у пацієнта в положенні стоячи систолічний АТ знижується на ≥20 мм рт. ст., доцільно переглянути медикаментозну терапію, а якщо симптоми постуральної гіпотензії зберігаються – розглянути можливість направлення до спеціаліста.
Діагностика АГ
При підозрі у пацієнта АГ слід вимірювати АТ на обох руках:
- якщо значення АТ на обох руках відрізняються на ≥15 мм рт. ст., варто повторити процедуру;
- якщо при повторному вимірюванні різниця між показниками АТ на обох руках зберігається ≥15 мм рт. ст., надалі треба робити це на руці з вищим значенням АТ.
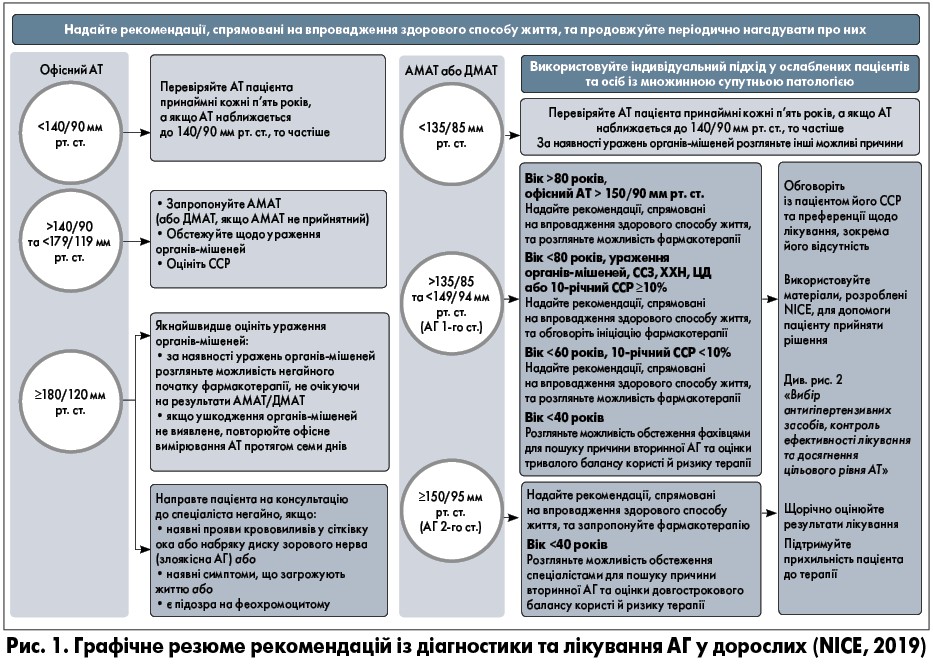
У разі якщо офісний АТ ≥140/90 мм рт. ст., доцільно виміряти АТ повторно протягом консультації. Варто зробити це знову, якщо перші та другі результати суттєво відрізняються. Значення офісного АТ – це менший із показників двох останніх вимірювань.
Якщо значення офісного АТ ≥140/90 та ≤180/120 мм рт. ст., слід запропонувати пацієнтові провести добове амбулаторне моніторування АТ (АМАТ) для підтвердження діагнозу АГ. За наявності у хворого офісного АТ ≥180/120 мм рт. ст., див. розділ «Пацієнти, які потребують термінового обстеження спеціаліста». Якщо з якихось причин АМАТ не може бути реалізовано, пацієнту рекомендоване домашнє моніторування АТ (ДМАТ) для підтвердження діагнозу АГ. Під час очікування на підтвердження діагнозу АГ, доцільно продовжувати обстеження щодо уражень органів-мішеней (див. рекомендації при ушкодженні органів-мішеней, наведені далі) з наступною оцінкою СС-ризику (ССР).
При проведенні добового АМАТ для підтвердження діагнозу АГ необхідно проконтролювати, що, поки пацієнт не спить, виконують принаймні по два вимірювання АТ на годину. Враховують середнє значення щонайменше 14 вимірювань.
У разі використанні ДМАТ для підтвердження діагнозу АГ необхідно переконатися, що для кожного запису АТ пацієнт робив два послідовних вимірювання з інтервалом принаймні одна хвилина у положенні сидячи, показники записували двічі на день, в ідеалі – вранці та ввечері, а також як мінімум чотири, в ідеалі – сім днів. Не варто враховувати показники вимірювань, зроблених у перший день; для підтвердження діагнозу АГ беруть середнє значення.
Діагноз АГ підтверджений, якщо у пацієнта:
- офісний АТ ≥140/90 мм рт. ст.;
та
- середні значення АТ при АМАТ або ДМАТ ≥135/85 мм рт. ст.
Якщо діагноз АГ не встановлений, але є ознаки ураження органів-мішеней, доцільно продовжувати обстеження для пошуку інших причин його виникнення. Потрібно вимірювати офісний АТ пацієнта принаймні кожні п’ять років, а якщо показник наближається до 140/90 мм рт. ст. – частіше. У дорослих пацієнтів із ЦД 2-го типу без раніше діагностованих АГ або захворювань нирок слід вимірювати АТ хоча б раз на рік. Хворий має отримати рекомендації щодо впровадження здорового способу життя. Також доцільно розглянути можливість направлення до спеціалістів пацієнтів із симптомами, що можуть свідчити про вторинну природу АГ.
Оцінка серцево-судинного ризику та ураження органів-мішеней
Оцінка ССР є важливою при обговоренні з пацієнтами прогнозу та можливостей терапії підвищеного АТ, а також інших модифікованих факторів ризику. ССР аналізують згідно з рекомендаціями, наведеними у настанові NICE з лікування ССЗ. Для розрахунку ССР варто брати до уваги офісний АТ.
Усім пацієнтам з АГ рекомендовані:
- аналіз сечі на протеїн- та гематурію;
- аналіз крові на глікований гемоглобін (HbA1C), електроліти, креатинін, швидкість клубочкової фільтрації (ШКФ), загальний холестерин та холестерин ліпопротеїнів високої щільності;
- обстеження очного дна на предмет гіпертензивної ретинопатії;
- електрокардіографія у 12 відведеннях.
Лікування та контроль АГ
Модифікація способу життя
Потрібно надати пацієнтові з підозрою чи встановленим діагнозом АГ рекомендації, спрямовані на впровадження здорового способу життя, та періодично нагадувати про них. Доцільно дізнатися у хворого про раціон і фізичну активність, адже здорове харчування та регулярні фізичні вправи можуть знижувати АТ. Також варто надати йому друковані або аудіовізуальні матеріали для заохочення зміни способу життя. На додачу, поінформуйте хворого про місцеві ініціативи, наприклад пацієнтські організації, які здійснюють підтримку та мотивують щодо впровадження здорового способу життя.
Не завадить дізнатися у хворого про рівень споживання алкоголю та в разі надмірного споживання заохочувати його обмеження, адже це може знижувати АТ та має інші переваги для здоров’я. Практичні рекомендації див. у настанові NICE із лікування розладів, пов’язаних із вживанням алкоголю. Крім того, пацієнту слід рекомендувати скоротити споживання кави та інших кофеїновмісних продуктів. Якщо ж хворий курить – треба допомогти йому відмовитися від цієї шкідливої звички. Практичні рекомендації див. у відповідній настанові NICE.
Варто радити пацієнтові обмежити споживання натрію, зокрема шляхом зменшення кількості кухонної солі в раціоні, адже це може знижувати АТ. Харчові добавки з кальцієм, магнієм або калієм як засоби для зниження АТ не рекомендовані.
Рекомендації щодо попередження ожиріння та ССЗ див. у відповідних настановах NICE.
Ініціація фармакотерапії у пацієнтів з АГ
NICE створив для пацієнтів брошури, що містять інформацію про АГ, антигіпертензивну терапію, особливості різних груп відповідних лікарських засобів. Ці відомості допоможуть хворому й медичному працівникові обговорити можливості медикаментозної терапії АГ та обрати оптимальний варіант, прийнятний у конкретному випадку.
Дорослим пацієнтам зі стійкою АГ 2-го ст., незалежно від віку, рекомендовано застосовувати антигіпертензивну фармакотерапію разом із модифікацією способу життя. В ослаблених хворих та осіб із множинною супутньою патологією потрібен індивідуальний підхід.
Ініціацію антигіпертензивного медикаментозного лікування варто розглянути сумісно з корекцією способу життя із дорослими хворими віком <80 років зі стійкою АГ 1-го ст., які мають одну або більше з наступних патологій:
- ураження органів-мішеней;
- встановлене ССЗ;
- захворювання нирок;
- ЦД;
- розрахунковий 10-річний ССР ≥10%.
Потрібно обговорити з пацієнтом індивідуальний ССР та побажання щодо лікування, зокрема його відсутність, та пояснити ризики й переваги різних варіантів перед початком антигіпертензивної фармакотерапії. Варто продовжувати рекомендувати хворому впровадження здорового способу життя та підтримувати в цьому, незалежно від того, обрав він чи ні медикаментозне лікування АГ.
На додаток, необхідно розглянути можливість проведення антигіпертензивної фармакотерапії як доповнення до модифікації способу життя у пацієнтів віком <60 років з АГ 1-го ст. та 10-річним ССР <10%. Важливо пам’ятати, що розрахунковий 10-річний ССР може занижувати ймовірність розвитку ССЗ упродовж життя.
Слід розглянути варіант антигіпертензивної фармакотерапії у сукупності зі зміною способу життя в осіб віком >80 років з офісним АТ >150/90 мм рт. ст. В ослаблених пацієнтів та хворих на множинну супутню патологію потрібний індивідуальний підхід.
Для пацієнтів віком <40 років з АГ може бути доцільним обстеження спеціалістами для пошуку вірогідної причини вторинної АГ та детальнішої оцінки довгострокового балансу користі й ризику терапії.
Контроль ефективності лікування та досягнення цільового АТ
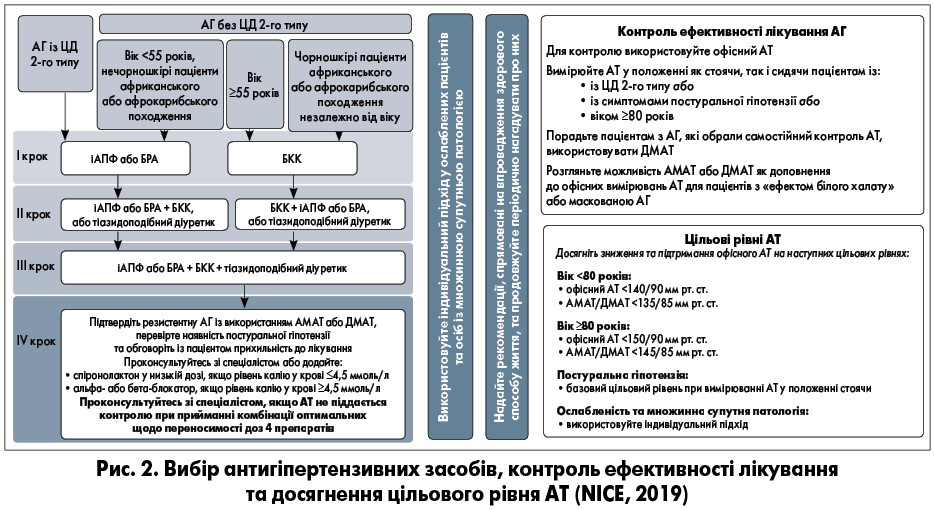
Вимірювання офісного АТ необхідно використовувати для контролю відповіді на запровадження здорового способу життя або фармакотерапію. АТ визначають у положенні як стоячи, так і сидячи в пацієнтів з АГ
Пацієнтам з АГ, які обрали самостійний контроль АТ, рекомендовано порадити використовувати ДМАТ. Також варто розглянути можливість АМАТ або ДМАТ як доповнення до офісних вимірювань АТ для хворих з «АГ білого халату» або маскованою АГ (при яких офісні та позаофісні значення є суперечливими). Важливо пам’ятати, що показники при АМАТ та ДМАТ на 5 мм рт. ст. нижчі, ніж при офісному вимірюванні.
Пацієнтів, які обрали ДМАТ, необхідно:
- навчити користуватися пристроєм для вимірювання АТ у домашніх умовах,
- проінформувати, що робити, якщо вони не досягають цільового рівня АТ.
Варто пам’ятати, що значення при ДМАТ на 5 мм рт. ст. нижчі, ніж при офісному вимірюванні. У дорослих пацієнтів віком <80 і ≥80 років з АГ рекомендовано досягти зниження офісного АТ <140/90 та <150/90 мм рт. ст. відповідно та підтримувати цей рівень. В ослаблених осіб та хворих на множинну супутню патологію потрібний індивідуальний підхід. При проведенні АМАТ або ДМАТ для контролю відповіді на терапію у дорослих з АГ слід використовувати середні значення АТ за період неспання.
Важливо досягти зниження та підтримання АТ на наступних рівнях:
- <135/85 мм рт. ст. для дорослих віком <80 років;
- <145/85 мм рт. ст. для дорослих віком ≥80 років.
Необхідно щорічно оцінювати результати лікування пацієнтів з АГ, надавати підтримку, обговорювати з ними спосіб життя, симптоми та фармакотерапію. Якщо хворому, який отримує антигіпертензивне лікування, встановлюють діагноз ЦД 2-го типу, потрібно переглянути ефективність контролю АТ та призначені лікарські засоби. Доцільно змінити терапію лише за неефективності контролю АТ, а також якщо застосовувані раніше препарати можуть спричиняти мікросудинні або метаболічні ускладнення.
Вибір препаратів для лікування АГ (в осіб з/без ЦД 2-го типу)
Рекомендовано призначати хворим непатентовані лікарські засоби, якщо це можливо та мінімізує витрати. Варто пропонувати особам з ізольованою систолічною гіпертензією (систолічний АТ ≥160 мм рт. ст.) таке саме лікування, як пацієнтам із підвищеними систолічним та діастолічним АТ.
У жінок репродуктивного віку зі встановленою АГ доцільно розглянути застосування антигіпертензивних препаратів згідно з даною настановою. Ведення жінок, які планують вагітність, вагітних або матерів, що годують грудьми, з АГ здійснюють відповідно до настанови NICE з АГ у вагітних.
При виборі антигіпертензивного засобу для чорношкірих пацієнтів африканського або афрокарибського походження треба надавати перевагу блокаторам рецепторів ангіотензину ІІ (БРА) перед інгібіторами ангіотензинперетворювального ферменту (іАПФ).
І крок лікування пацієнтів з АГ
іАПФ або БРА розглядають як стартову антигіпертензивну терапію у дорослих пацієнтів:
- із ЦД 2-го типу незалежно від віку та родинного походження;
або
- віком <55 років, за виключенням чорношкірих пацієнтів африканського або афрокарибського походження.
Якщо пацієнт погано переносить іАПФ, наприклад, через кашель, слід запропонувати використання БРА. Не варто комбінувати іАПФ і БРА при лікуванні пацієнтів з АГ.
Блокатори кальцієвих каналів (БКК) як стартова антигіпертензивна терапія рекомендовані дорослим хворим:
- віком ≥55 років без ЦД 2-го типу;
або
- чорношкірим пацієнтам африканського або афрокарибського походження, які не хворіють на ЦД 2-го типу.
Якщо хворий погано переносить БКК, наприклад, через набряки, необхідно запропонувати тіазидоподібні діуретики. За наявності ознак серцевої недостатності (СН) доцільним є приймання тіазидоподібних діуретиків та дотримання настанов NICE з лікування СН.
При старті терапії або заміні діуретика у пацієнта з АГ рекомендовано надавати перевагу тіазидоподібним діуретикам, як-то індапамід, перед традиційними тіазидними, такими як бендрофлуметіазид або гідрохлоротіазид.
Пацієнтам з АГ, які вже отримують бендрофлуметіазид або гідрохлоротіазид та мають стабільний, добре контрольований АТ, доцільно радити продовжувати таке лікування.
ІІ крок лікування пацієнтів з АГ
Перш ніж розглянути доцільність наступного кроку терапії АГ, слід обговорити з пацієнтом, чи приймав він лікарські засоби згідно з призначенням, та підтримати його прихильність до лікування.
У разі якщо АГ не піддається контролю стартовою терапією іАПФ або БРА, рекомендовано додати до наявного лікування препарат одного з таких класів, як БКК чи тіазидоподібні діуретики. Якщо ж АГ не вдається контролювати стартовою терапією БКК, доцільно запропонувати додати до лікування препарат одного з наступних класів: іАПФ або БРА, або тіазидоподібні діуретики.
Якщо у чорношкірих пацієнтів африканського або афрокарибського походження, які не хворіють на ЦД 2-го типу, АГ не піддається контролю стартовою терапією, рекомендовано розглянути додавання до лікування другого препарату, надаючи перевагу БРА перед іАПФ.
ІІІ крок лікування пацієнтів з АГ
Перш ніж розглянути доцільність наступного кроку лікування АГ, необхідно:
- переглянути медикаментозні призначення та переконатися, що пацієнт отримує лікарські засоби в оптимальних щодо переносимості дозах;
та
- обговорити із хворим його прихильність до лікування.
У разі якщо АГ не піддається контролю на ІІ кроці терапії, слід запропонувати комбінацію: іАПФ або БРА та БКК і тіазидоподібного діуретика.
IV крок лікування пацієнтів з АГ
Якщо АГ не піддається контролю за приймання оптимальних щодо переносимості доз іАПФ або БРА + БКК і тіазидоподібний діуретик, вважають, що у хворого резистентна АГ.
Перш ніж розглянути можливості наступної терапії у пацієнтів із резистентною АГ, рекомендовано:
- підтвердити високий рівень офісного АТ за допомогою АМАТ або ДМАТ;
- оцінити постуральну гіпотензію;
- обговорити із хворим його прихильність до лікування.
Для пацієнтів із підтвердженою резистентною АГ варто розглянути можливість додавання четвертого антигіпертензивного засобу або направити на консультацію до спеціаліста. В осіб із резистентною АГ та рівнем калію у крові ≤4,5 ммоль/л слід рекомендувати наступну діуретичну терапію низькими дозами спіронолактону. З обережністю призначають препарат пацієнтам зі зниженою ШКФ через підвищений ризик гіперкаліємії. При продовженні застосування діуретиків на IV кроці лікування резистентної АГ необхідно контролювати в пацієнта рівень натрію/калію у крові та ниркову функцію протягом місяця від початку терапії та пізніше повторювати аналізи у разі потреби.
Дорослим особам з резистентною АГ при рівні калію у крові ≥4,5 ммоль/л слід розглянути можливість призначення на IV кроці лікування α- або β-блокаторів. Якщо АТ не піддається контролю у пацієнтів із резистентною АГ при прийманні комбінації оптимальних щодо переносимості доз чотирьох препаратів, варто проконсультуватися з фахівцем.
Пацієнти, які потребують термінового обстеження спеціаліста
У пацієнтів із тяжкою АГ (офісний рівень АТ ≥180/120 мм рт. ст.), але без симптомів, які потребують негайного направлення до фахівця, необхідно невідкладно продовжувати обстеження для виявлення ураження органів-мішеней. Якщо його встановлено, слід розпочати антигіпертензивну фармакотерапію, не очікуючи результатів АМАТ або ДМАТ. Якщо ж ушкодження органів-мішеней не виявлено, рекомендовано повторювати офісне вимірювання АТ протягом наступних семи днів.
Доцільно направити пацієнта на консультацію до спеціаліста негайно, якщо його офісний рівень АТ ≥180/120 мм рт. ст., а також:
- наявні прояви крововиливів у сітківку ока або набряку диску зорового нерва (злоякісна АГ);
або
- наявні симптоми, що загрожують життю, як-то сплутаність свідомості, що виникла вперше, біль у грудях, прояви СН або гострого ураження нирок.
Потрібно направити пацієнта на консультацію до фахівця того самого дня, якщо є підозра на феохромоцитому (наприклад, лабільна або постуральна гіпотензія, головний біль, відчуття серцебиття, блідість, біль у животі, посилене потовиділення).
Графічне резюме рекомендацій NICE (2019) із діагностики та лікування АГ у дорослих представлене на рисунку 1. Стратегії вибору антигіпертензивних засобів, контролю ефективності терапії та цільового рівня АТ наведені на рисунку 2.
Словник термінів NICE
АГ 1-го ст. – офісний рівень АТ становить від 140/90 до 159/99 мм рт. ст. за середніх значень АТ, отриманих шляхом АМАТ або ДМАТ, у діапазоні від 135/85 до 149/94 мм рт. ст.
АГ 2-го ст. – офісний рівень АТ становить від 160/100 до 180/120 мм рт. ст. за середніх значень АТ, отриманих шляхом АМАТ або ДМАТ, ≥150/95 мм рт. ст.
АГ 3-го ст. (тяжка АГ) – офісний рівень систолічного АТ ≥180 мм рт. ст. або діастолічного АТ 120 мм рт. ст.
Злоякісна АГ – значне підвищення АТ ≥180/120 мм рт. ст. (часто ≥220/120 мм рт. ст.) із проявами крововиливів у сітківку ока або набряку диску зорового нерва. Така АГ асоційована з виникненням чи прогресуванням уражень органів-мішеней.
«Ефект білого халату» – різниця на >20/10 мм рт. ст. між офісним рівнем АТ та середнім значенням АТ, отриманим за допомогою АМАТ або ДМАТ.
Маскована АГ – стан, за якого офісний рівень АТ нормальний (<140/90 мм рт. ст.), тоді як позаофісний, виміряний за допомогою АМАТ або ДМАТ – підвищений.
Підготувала Тетяна Ткаченко
Із повним текстом документа можна ознайомитися на сайті www.nice.org.uk
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (66) листопад 2019 р.