2 червня, 2020
Серцево-судинна патологія у практиці сімейного лікаря
Наприкінці лютого у Львові відбувся науковий симпозіум із міжнародною участю «Серцево-судинна допомога у практиці сімейного лікаря: діагностика, лікування, профілактика». Подія зібрала більш ніж 700 різнофахових спеціалістів, зокрема сімейних лікарів та кардіологів, з усіх куточків Західної України. Протягом двох днів активної науково-просвітницької діяльності були висвітлені актуальні аспекти діагностики, терапії та профілактики серцево-судинних захворювань (ССЗ).
Серед ґрунтовних доповідей неабияке зацікавлення лікарів викликала презентація міжнародного багатоцентрового дослідження EUROASPIRE V (2019) у контексті гендерних відмінностей щодо попередження, ведення та наслідків ССЗ, яку представила на розсуд авдиторії одна з авторів та очільниця роботи, професор Королівського коледжу Лондона (Велика Британія) Корнелія Котцева. Вона розпочала виступ із поширених, зокрема з-поміж лікарів, міфів стосовно захворювань серця у жінок та їхнього розвінчання.
Відтак, вважається, що на ССЗ більшою мірою страждають чоловіки, тоді як основною загрозою для жінок є рак. Натомість хвороби серця частіше вражають представниць жіночої статі та є значно поширенішими за всі форми раку разом.
Слід зауважити, що на захворювання серця страждають жінки будь-якого віку, всупереч міфу, що стосувався виникнення ССЗ у літніх людей. До того ж у молодих пацієнток поєднання куріння та застосування протизаплідних препаратів підвищує ризик ССЗ на 20%. Також доповідачка зауважила, що «…навіть якщо ви бігаєте марафон, ризик ССЗ не зникає повністю. А такі фактори, як холестерин, шкідливі дієтичні уподобання, куріння можуть врівноважити інші корисні звички». Таким чином, заняття фітнесом однозначно не зводять до нуля ймовірність виникнення ССЗ.
Професор також розвінчала хибну думку про те, що часто перебіг ССЗ у жінок є безсимптомним. Насправді у пацієнток часто спостерігаються задишка, нудота/блювання, біль у спині чи щелепі, запаморочення, непритомність.
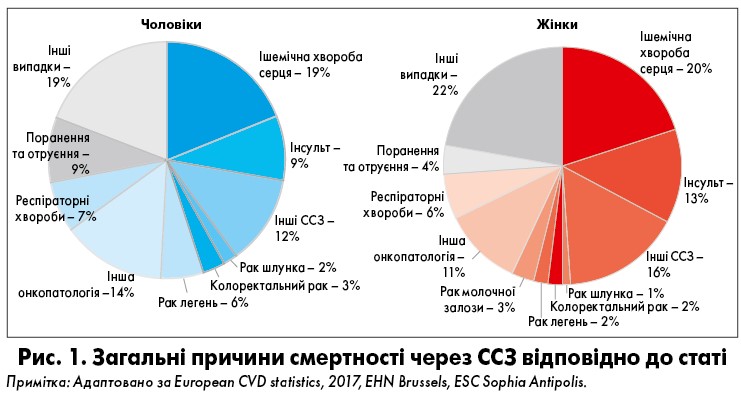
Згідно зі статистичними даними, ССЗ є основною причиною смерті у Європі (European CVD statistics, EHN&ESC, 2017). Так, щороку від ССЗ помирає 3,9 млн осіб, серед яких 2,1 млн жінок та 1,8 млн чоловіків. У загальній структурі смертності майже половина всіх летальних випадків припадає на смерть від ССЗ, із них 49% у жінок і 40% у чоловіків (рис. 1). Тож актуальність проблеми не потребує додаткового обґрунтування, а важливість роботи з вивчення перебігу, лікування та запобігання ССЗ не підлягає сумніву.
У дослідженні EUROASPIRE V взяли участь медичні центри із 27 країн Європи, зокрема Україна, Близького Сходу та Центральної Азії. Метою роботи було:
- визначити пацієнтів з ішемічною хворобою серця (ІХС) та осіб із високим ризиком розвитку ССЗ, в яких реалізовані європейські рекомендації стосовно профілактики ССЗ у клінічній практиці з модифікації способу життя, лікування артеріальної гіпертензії (АГ), а також дисліпідемії та порушення вуглеводного обміну;
- встановити, чи покращилася практика профілактичної кардіології у хворих на ІХС із високим ризиком розвитку ССЗ в EUROASPIRE V порівняно із тими центрами, які брали участь у попередньому дослідженні EUROASPIRE ІV.
Оцінку результатів проводили на основі даних щодо частки пацієнтів з ІХС та високим ризиком розвитку ССЗ, які досягають модифікації способу життя та терапевтичних цілей у межах профілактики ССЗ, визначених у спільних європейських рекомендаціях.
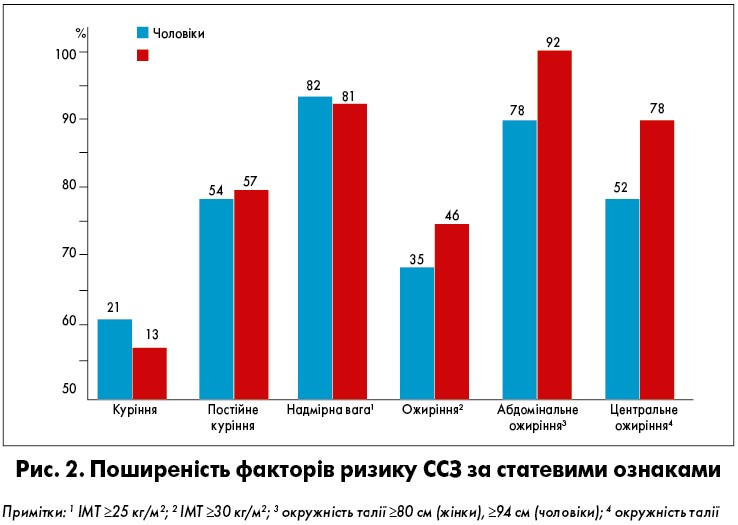
Професор Корнелія Котцева представила узагальнені дані щодо гендерних особливостей найвагоміших факторів ризику. Так, класичні чинники ризику ССЗ у жінок і чоловіків є однаковими, проте існують розбіжності за їхньою поширеністю. Хоча серед курців переважають чоловіки, ризик, пов’язаний із курінням, пропорційно вищий у жінок. Також у пацієнток регулярне вживання підсолоджених напоїв корелює з підвищенням імовірності розвитку ІХС на 35%. Крім того, у жінок спостерігається більша поширеність ожиріння. Індекс маси тіла (ІМТ) як незалежний прогностичний фактор мозкових та коронарних подій має більшу предикативну вагу також у представниць жіночої статі (рис. 2).
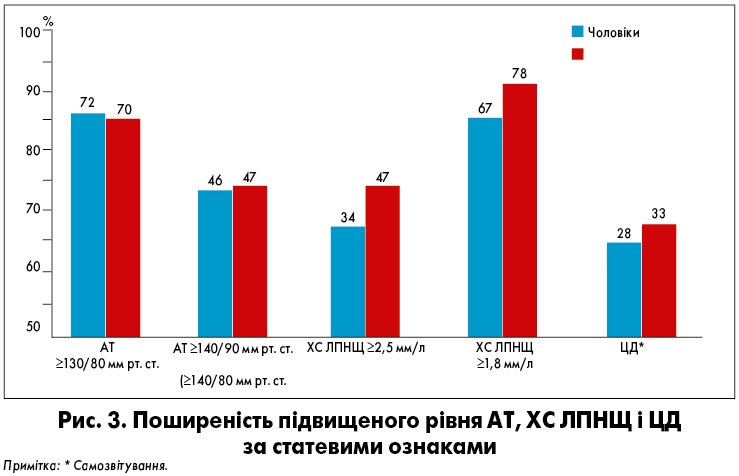
Такий вагомий фактор ризику ІХС, як цукровий діабет (ЦД) 2-го типу також частіше трапляється у жінок після 20 років порівняно з чоловіками. Поширеність АГ – без суттєвих гендерних відмінностей, проте для жінок є небезпечнішою. А от підвищений рівень холестерину (ХС) ліпопротеїнів низької щільності (ЛПНЩ) має гірше прогностичне значення для чоловіків, проте частіше зустрічається серед жінок (рис. 3).
Отже, ССЗ – не лише хвороба чоловіків. Більш ніж одна із трьох жінок помирає внаслідок ССЗ чи інсульту. Але цьому можна запобігти.
Заслужений лікар України, віце-президент Всеукраїнської громадської організації «Асоціація серцево-судинної допомоги сімейної медицини», завідувачка кафедри кардіології Національної медичної академії післядипломної освіти імені П.Л. Шупика (м. Київ), д. мед. н., професор Марина Миколаївна Долженко у своєму виступі наголосила: «Треба допомагати сімейним лікарям!». Згідно зі статистичними даними, четверо з десяти пацієнтів, що потрапляють на консультацію до сімейного лікаря, мають ССЗ (EPCCS Council, 2018).
У своїй доповіді «Лікування хворого з артеріальною гіпертензією та хронічним коронарним синдромом за Європейськими рекомендаціями 2018‑2019 рр.» Марина Миколаївна висвітлила проблематику профілактики інсульту та АГ. Одним із найважливіших аспектів запобігання виникненню даних захворювань є рівень артеріального тиску.
Також особливий акцент був зроблений на необхідності генетичного скринінгу інсульту задля ефективної профілактики. Так, особи із хворобою Фабрі, полікістозом нирок, фібром’язовою дисплазією шийки матки та ЦД 1-го й 2-го типу мають набагато вищий ризик захворюваності (Meschia et al., 2014). Цікавою тезою стало те, що вага при народженні менш ніж 2,5 кг відіграє важливу роль у розвитку АГ та інсульту в майбутньому через меншу кількість клубочків у нирках.
За словами спікера, основна стратегія сьогодні – це терапія комбінованими препаратами з фіксованими дозами діючих речовин. Метою лікування є зниження ризику розвитку серцево-судинних (СС) катастроф і смертності. Досягнення цільових рівнів АТ дозволяє втілити дану мету.
Темою наступного виступу професора Долженко стало лікування постменопаузальних розладів у хворих на ССЗ. Окрему увагу було приділено гендерним відмінностям та надано порівняльну характеристику причин смертності чоловіків і жінок у Європі.
Статистичні дані свідчать, що жінки мають набагато вищі показники смертності унаслідок ССЗ. Як фактор ризику розвитку ІХС у жінок розглядається менопауза, асоційована з потенційними ефектами зниження функцій яєчників на роботу СС-системи, рівень АТ та різноманітні метаболічні параметри.
Щодо гендерних особливостей лікування осіб із серцевою недостатністю (СН) та ЦД, було проведене дослідження, за результатами якого β-блокатори та інгібітори ангіотензинперетворювального ферменту (іАПФ) частіше застосовують чоловіки, а діуретики та сартани – жінки. Також доповідачка озвучила висновок, що на ІХС хворіють більшою мірою чоловіки, а на АГ – жінки (Swedish Heart Falure Registry, 2012).
На додачу, яскравий акцент був зроблений на оцінці користі та ризику менопаузальної гормональної терапії (МГТ). Лікування естрогенами може чинити кардіопротективний ефект, якщо ініційоване під час менопаузи у жінок віком до 60 років. Але Європейське товариство кардіологів (ESC) не підтримує призначення МГТ хворим на ССЗ. Національний консенсус України обов’язково рекомендує проводити визначення СС-ризику в жінок до застосування МГТ, незважаючи на останні дослідження, в яких було показане зниження загального холестерину та товщини інтим-медіального комплексу судин. Водночас замісну гормональну терапію не слід призначати жінкам похилого віку, через 10 років після настання клімаксу та як рутинне лікування у літніх пацієнток з ІХС (IMS, 2011).
Лікар-кардіолог, д. мед. н., професор Юрій Андрійович Іванів (кафедра променевої діагностики ФПДО Львівського національного медичного університету імені Данила Галицького) виступив із доповіддю «Відтерміновані патологічні зміни в серці, зумовлені променевою терапією». На сьогодні основними причинами захворюваності й смертності є ССЗ та рак, тож лекція була надзвичайно актуальною та інформативною.
ССЗ – найчастіша причина смерті з-поміж хворих, у яких проводили радіаційну терапію із приводу лімфоми Ходжкіна. Такі хворі мають підвищену вірогідність розвитку ІХС, клапанних вад серця, хронічної недостатності кровообігу, патологічних змін перикарда та раптової смерті, особливо, якщо променеву терапію застосовували у пацієнтів молодше 40 років. Відносний ризик смерті від інфаркту міокарда (ІМ) є втричі вищим у тих осіб, яким виконували опромінення середостіння порівняно з тими, хто її не отримував (Cuzick et al., 1994).
Радіація пошкоджує ендотелій судин, тому в ділянці, яку опромінювали, виникають судинні зміни, ураження капілярів проявляється телеангіектазіями. У крупніших судинах, зокрема сонних та вінцевих артеріях, виникають тромботичні, запальні та склеротичні зміни. Професор Іванів проілюстрував свою доповідь цікавими клінічними випадками із власної лікарської практики.
До факторів ризику радіаційно зумовленої патології серця відносять наступні:
- опромінення передньої грудної стінки;
- вік <50 років;
- провокувальні ССЗ чинники;
- вже наявні ССЗ;
- велика загальна доза опромінення (>30 Гр);
- велика одноразова доза (>2 Гр/день);
- пухлина в самому серці чи біля нього;
- відсутність обмеження зони опромінення;
- супутня хіміотерапія антрациклінами.
Юрій Андрійович наголосив, що пацієнти, які успішно пройшли терапію із приводу раку, а особливо молочної залози, лімфогранулематозу, лімфоми Ходжкіна, повинні обстежуватися у кардіолога принаймні раз на п’ять років задля вчасної діагностики та попередження ускладнень і летальних наслідків.
Заслужений лікар України, завідувач кафедри пропедевтики внутрішньої медицини № 1 ЛНМУ імені Данила Галицького, д. мед. н., професор Роман Ярославович Дутка представив доповідь рекомендаційного характеру «Дискусійні питання постановки діагнозу ішемічної (вінцевої) хвороби серця». У поняття ІХС вкладаються неспецифічні синдроми, одним з яких є, власне, вінцева хвороба серця – локальні зміни вінцевих судин. У розвинених країнах діагноз встановлюється згідно з результатами КАГ. Лікування зводиться до ревізії пошкодженої артерії.
Із доповіддю про шляхи досягнення контролю АТ при ізольованій систолічній АГ (ІСАГ) виступила провідний науковий співробітник ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н., професор Олена Геннадіївна Несукай. Лектор розглянула такі питання, як особливості лікування хворих на ІСАГ, ризики, пов’язані з ІСАГ в осіб похилого віку, тощо. Важливість проблематики даної патології полягає в її значимості як чинника ризику розвитку СС-ускладнень – порівняно з нормотоніками смертність від ССЗ збільшується у 2‑5 разів, загальна – на 51%.
АТ, особливо систолічний (САТ), має фізіологічну тенденцію до зростання з віком, внаслідок чого причина ІСАГ часто не ідентифікується. Якщо ж у клінічній практиці трапляється пацієнт із заниженими показниками діастолічного АТ, слід обов’язково виключити недостатність аортального клапана.
До можливих факторів ризику виникнення ІСАГ відносять: генетичну схильність та поліморфізм генів, зниження еластичності або ж підвищену жорсткість великих артерій, а особливо аорти, дисфункцію ендотелію та атеросклероз, солечутливість, анемію, гіпертиреоз, недостатність аортального клапана, обструктивне апное сну (Дзизинський, Протасов, 2008).
Окрему увагу було приділено Фремінгемському дослідженню серця Franklin et al. (1999), присвяченому вивченню перебігу ССЗ серед населення протягом десятків років. Дане випробування ілюструє вплив САТ і пульсового тиску на ризик ІХС (рис. 4)..jpg)
«Людина старішає настільки, наскільки старіють її судини» – процитувала лектор слова відомого лікаря Томаса Сіденгама. Так, підвищення швидкості пульсової хвилі на 1 м/с підвищує ризик СС-подій на 14%, СС-летальності – на 15% та смерті з будь-яких причин – на 15% (Charlambos et al., 2010).
Не менш детально було висвітлене лікування пацієнтів з ІСАГ. Як вважає професор Несукай, гіпертонія – німий ворог, тому лікування в жодному разі не варто відкладати на потім. При високому нормальному АТ (130‑139/85‑89 мм рт. ст.) пацієнтові рекомендовано модифікацію способу життя, а для хворих із високим ризиком ССЗ, особливо ІХС, розглядають медикаментозне лікування. У разі АГ І ст. (АТ 140‑159/90‑99 мм рт. ст.) зміна способу життя є малоефективною, фармакотерапію призначають пацієнтам із високою вірогідністю СС-подій, захворюваннями нирок або ураженнями органів-мішеней. В осіб із низьким та помірним ризиком без патологічних ознак СС-системи, нирок та органів-мішеней застосовують лікування тоді, коли зміни способу життя після 3‑6 місяців не спричинили належного ефекту. При АГ ІІ та ІІІ ст. (АТ 160‑179/100‑109 і >180/110 мм рт. ст. відповідно) стратегія не відрізняється – зміна способу життя, негайне призначення медикаментозної терапії відповідно до актуальних рекомендацій з очікуваним досягненням цільових показників АТ через три місяці (ESC/ESH, 2018).
Академік Академії наук вищої освіти України, д. мед. н., професор, завідувач кафедри сімейної медицини ФПДО ЛНМУ імені Данила Галицького Юліан Григорович Кияк у доповіді «Вплив факторів ризику ІХС на аспіринорезистентність та покази до застосування нових пероральних антитромботичних препаратів» проілюстрував деякі аспекти власного дослідження. Клітинні механізми коронаросклерозу, тромбоутворення і резистентності до антитромбоцитарної терапії при ІХС та гострих коронарних синдромах (ГКС) наразі перебувають у центрі уваги багатьох науковців. За різними даними, резистентність до ацетилсаліцилової кислоти (АСК) зустрічається у 5‑40% пацієнтів з ІХС та у 8‑30% тих, хто отримував клопідогрель. Тож важливим є вивчення ультраструктури вінцевих артерій і тромбоцитів у осіб з ГКС, а також тромбів, отриманих шляхом мануальної аспірації при проведенні черезшкірного коронарного втручання (ЧКВ) із метою визначення причин резистентності до АСК у даних пацієнтів.
Родзинкою доповіді професора Кияка стали численні клінічні випадки, які були детально описані та проілюстровані. Добре запам’ятався 76-річний пацієнт, у якого кальцієвий індекс дорівнював 4123 одиницям, що відповідає 4-му ступеню кальцифікації коронарних артерій і значно перевищує середньостатистичний рівень для даного віку. Такі цифри виникли внаслідок радіаційного впливу на судини. Опромінення викликає апоптоз клітин крові та ендотеліальних клітин. Навіть при належному лікуванні та профілактиці хворий із такими вихідними даними не може прожити довго, тож ступінь кальцифікації коронарних артерій визначає ризик раптової смерті.
У ході лекції слухачам були представлені світлини з мікроскопічних препаратів, що зображають клітинні механізми утворення коронаросклерозу, тромбів та резистентності до АСК. Окрім того, були озвучені цікаві висновки, наприклад: за відсутності кальцифікації вінцевих артерій ІХС та коронаросклероз є малоймовірними, що доведено застосуванням мультидетекторної КТ, а сама кальцифікація – маркер тяжкості ІХС. У процесі вивчення цієї теми професор та його колеги з’ясували, що зниження рівня іонізованого Са++ у крові пацієнтів є основною причиною таких змін, а також вперше виявили осифікацію вінцевих артерій та ектопічні осередки гемопоезу в стінках склерозованих коронарних артерій.
Виступ «Лікування хворих з фібриляцією передсердь: як попередити катастрофу?» представила член Асоціації кардіологів України, доцент кафедри кардіології НМАПО імені П.Л. Шупика (м. Київ), к. мед. н. Ірина Володимирівна Давидова. Фібриляцію передсердь (ФП) класифікують на пароксизмальну, яка припиняється самостійно і триває до семи днів, а частіше до 24 годин, персистуючу, що не проходить самостійно та зазвичай спостерігається понад сім днів, і перманентну, яка може продовжуватися більш ніж рік.
Існують різні підходи до профілактики тромбозів у пацієнтів із ФП на підставі шкали СНА2DS2-VASc. Так, якщо наявні один серйозний або два і більше клінічно легших фактори ризику, рекомендовано призначати пероральну антикоагулянтну терапію, у разі наявності одного – пероральну антикоагулятну терапію або АСК у дозі 75‑325 мг щоденно. Якщо ж чинники ризику відсутні, розглядають використання АСК, або ж антитромботичне лікування не застосовують. За призначення пацієнтові антитромботичної терапії варто оцінити вірогідність виникнення геморагічних ускладнень. Ризик кровотечі визначають за шкалою HALS-BLED, наявність ≥3 балів вказує на високу ймовірність її розвитку (ESC, 2012).
До основних ускладнень ФП відносять тромбоемболії, які є причиною появи третини всіх випадків інсульту й тахікардіоміопатії, що розвиваються у 4% хворих протягом року та разом призводять до зростання рівня СС-смерті вдвічі. У лікуванні осіб із ФП застосовують базисну терапію основного захворювання, антитромботичні засоби, контроль частоти серцевих скорочень (ЧСС) та антиаритміки.
У пацієнтів із ЦД 2-го типу складно нормалізувати та контролювати АТ. За даними міжнародних досліджень, лише чверть осіб із ЦД досягають цільового рівня АТ (Hajjar et al., 2003). Хоча, на думку професора Давидової, ця цифра в Україні є значно нижчою (рис. 5)..jpg)
Окрім того, в межах доповіді були представлені рекомендації Німецького товариства з терапії аритмій, згідно з якими у пацієнта перед призначенням антиаритмічних препаратів слід провести оцінку вмісту електролітів. Відповідно до настанови Німецького товариства з дослідження магнію (2013), за наявності дефіциту магнію та його ознак варто вводити цей елемент із метою компенсації. Тож при корекції порушень вмісту електролітів у багатьох випадках можна уникнути призначення антиаритмічних засобів.
Стратегія лікування ФП має на меті виконання трьох завдань, як-то:
- контроль ЧСС;
- нормалізація ритму;
- профілактика тромбоемболії.
Контроль патологічно прискореного серцебиття здійснюється за допомогою β-блокаторів, дигоксину та блокаторів кальцієвих каналів. Порушення синусового ритму коригуються такими препаратами, як прокаїнамід, дизопірамід, флекаїнід, пропафенон, аміодарон, у разі неефективності фармакотерапії застосовують кардіоверсію, хірургічну або процедурну абляцію чи штучний водій ритму. У виборі між контролем ЧСС та ритму варто звертати увагу на такі фактори, як тип ФП, вік, супутні захворювання, симптоми та побажання пацієнта (Fuster et al., 2006). За даними досліджень AFFIRM та RACE, різниці у дієвості між цими двома стратегіями немає (Wyse et al., 2002, Van Gelder et al., 2002). Проте, незалежно від вибору, головною метою лишається профілактика тромбоемболії (Lip, Tse, 2007).
Підготувала Ольга Маковецька
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 2 (69) 2020 р.