12 травня, 2022
Гострі питання кардіології в умовах реальної практики
Наприкінці жовтня 2021 р. за підтримки української фармацевтичної компанії «Мікрохім» відбувся круглий стіл, під час якого учасники заходу ставили актуальні запитання, з якими стикаються кардіологи, лікарі загальної практики та фахівці суміжних спеціалізацій в умовах реальної кардіологічної практики. Ґрунтовні відповіді на них надавали провідні вітчизняні експерти: д. мед. н., професорка, лікарка-кардіологиня вищої категорії Ганна Дмитрівна Радченко і завідувач відділення вторинних та легеневих гіпертензій, д. мед. н., професор Юрій Миколайович Сіренко (ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, м. Київ).
 До блокаторів ренін-ангіотензинової системи (РАС) відносяться наступні групи препаратів: інгібітори ангіотензинперетворювального ферменту (іАПФ), блокатори рецепторів ангіотензину II (БРА) та інгібітори реніну. Їх призначають при неускладненій артеріальній гіпертензії (АГ), а також коморбідних станах, таких як ішемічна хвороба серця (ІХС), гіпертрофія лівого шлуночка (ГЛШ), хронічна серцева недостатність (СН), хронічна хвороба нирок, цукровий діабет (ЦД), а також за високого ризику серцево-судинних ускладнень (ESC/ESH, 2018; Сіренко, 2020).
До блокаторів ренін-ангіотензинової системи (РАС) відносяться наступні групи препаратів: інгібітори ангіотензинперетворювального ферменту (іАПФ), блокатори рецепторів ангіотензину II (БРА) та інгібітори реніну. Їх призначають при неускладненій артеріальній гіпертензії (АГ), а також коморбідних станах, таких як ішемічна хвороба серця (ІХС), гіпертрофія лівого шлуночка (ГЛШ), хронічна серцева недостатність (СН), хронічна хвороба нирок, цукровий діабет (ЦД), а також за високого ризику серцево-судинних ускладнень (ESC/ESH, 2018; Сіренко, 2020).
? Чому частота призначення сартанів в Україні нижча порівняно з такою іАПФ?
Підвищений артеріальний тиск (АТ) є прямим показанням для отримання блокаторів РАС. Базисна терапія повинна включати іАПФ або БРА у більшості пацієнтів. Проте у медичній спільноті досі не дійшли згоди щодо того, яка група препаратів є кращою – ефективніша, має швидшу дію, асоційована з меншою кількістю несприятливих явищ тощо.
Юрій Миколайович навів дані Національного огляду стану здоров’я та благополуччя 2010 р. у контексті пріоритетності використання іАПФ та БРА на 100 призначень у Європі. Так, у Великій Британії іАПФ призначають у 64% випадків порівняно із 36% БРА, у Німеччині – 57 vs 43%, в Іспанії – 52 vs 48%, в Італії – порівну, а у Франції – 29 vs 71% відповідно (Girerd et al., 2010).
На думку спікера, БРА мають такі переваги порівняно з іАПФ (Mancia еt al., 2011):
- Сартани не викликають кашель і розглядаються як альтернатива іАПФ при розвитку кашлю на тлі приймання останніх.
- Сартани асоційовані з кращим комплаєнсом та рідшою відміною лікування завдяки низькій частоті побічних ефектів порівняно з іншими антигіпертензивними препаратами.
У дослідженні ONTRGET (2008) не було продемонстровано відмінностей щодо ефекту при порівнянні препаратів групи іАПФ раміприл та БРА телмісартан на кінцеві точки (смертність від усіх причин) – 11,8 і 11,6% відповідно.
Слід зазначити, що багато лікарів у світі віддають перевагу іАПФ на відміну від БРА. Ймовірними причинами цього є те, що іАПФ довший час знаходяться на фармринку, та суб’єктивні уподобання кардіологів. Проте доказова база й вартість сартанів суттєво не відрізняються від препаратів групи іАПФ.
? Чи є різниця в чутливості до сартанів та іАПФ у чоловіків та жінок?
Натепер немає рандомізованих досліджень, які б довели, що жінки та чоловіки повинні лікувати АГ різними препаратами. Проте деякі гендерні особливості РАС, дані ретроспективних аналізів та метааналізів свідчать, що, можливо, жінки є більш чутливими саме до БРА, в той час як у чоловіків ефективними є як іАПФ, так і БРА (Hudson et al., 2007, Wing, 2003).
? За яких клінічних умов краще починати терапію з іАПФ, а коли із БРА?
Обидва класи антигіпертензивних препаратів є рівноцінними та можуть успішно заміняти один одного. Проте історично склалося, що при певних станах першими досліджували іАПФ, і саме вони, згідно з діючими настановами, є препаратами вибору. Так, при СН зі зниженою фракцією викиду (ФВ), недіабетичній нефропатії, гострому коронарному синдромі (ГКС) та хронічній ІХС із високим СС-ризиком слід починати лікування з іАПФ, але у разі їх непереносимості можна застосовувати БРА. За високого ризику інсульту на тлі ГЛШ, пароксизмальної/персистуючої фібриляції передсердь (ФП) на тлі ГЛШ або СН та трансплантованої нирки БРА можуть стати препаратами першого вибору. В інших ситуаціях лікар сам вирішує, що призначати.
У разі непереносимості іАПФ при лікуванні ХСН із ФВ <40% призначають сартани (ESC, 2021). Слід зазначити, що при ХСН показані три сартани: валсартан, кандесартан і лозартан.
? Якими є особливості фармакокінетики різних видів сартанів?
Як зауважила Ганна Дмитрівна, до ключових переваг сартанів порівняно з іАПФ належать:
- висока селективність та відсутність феномена «вислизання» ефекту при тривалому застосуванні;
- сприятливий метаболічний профіль;
- їх м’яка дія.
Ці особливості дії сартанів зумовлюють меншу кількість побічних реакцій та високу прихильність до лікування. Стосовно різниці між БРА доцільно підкреслити, що серед основних фармакокінетичних характеристик сартанів увагу привертає дисоціаційний період напіввиведення, який відображає час зв’язування БРА із рецепторами ангіотензину ІІ. Від міцності зв’язку із рецепторами залежить, чи може препарат витіснятися ангіотензином ІІ, і тому всі сартани поділяються на ті, що витісняються (лозартан), частково витісняються (валсартан, телмісартан, ірбесартан) та не витісняються (олмесартан, кандесартан, азилсартан) (Van Liefde, Vauquelin, 2009). Вважається, що чим більший дисоціаційний період БРА, тим його важче витіснити із зв’язку з рецепторами, і тим більшими будуть тривалість та сила дії препарату.
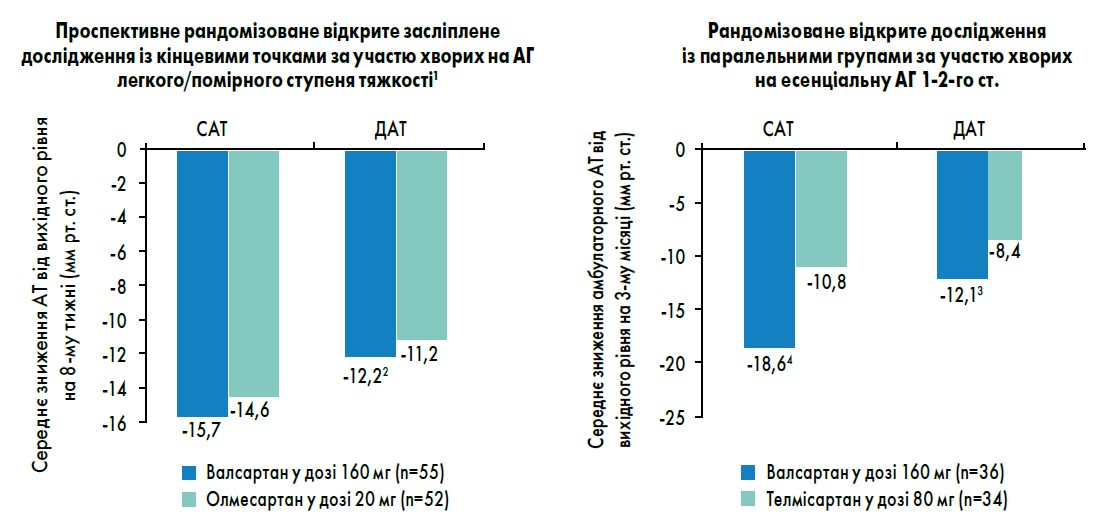
Існують дослідження, які підтверджують кращу клінічну ефективність сартанів із групи «ті, що не витісняються», проте можна знайти дані, які цьому протирічать. Так, у дослідженнях M. Destro et al. (2005) та С. Calvo et al. (2004) валсартан виявився ефективнішим у зниженні діастолічного АТ, ніж олмесартан, а також систолічного і діастолічного АТ, ніж телмісартан (рис. 1).
Рис. 1. Кращий контроль АТ на тлі лікування валсартаном порівняно з іншими сартанами
Примітки: Показники отримано при амбулаторному добовому моніторингу АТ.
1 ІТТ-популяція; 2 р<0,05 vs олмесартан; 3 р=0,014 vs телмісартан; 4 р<0,001 vs телмісартан.
Адаптовано за M. Destro et al., 2005; C. Calvo et al., 2004.
? Які дослідження підтверджують ефективність валсартану при серцево-судинних хворобах?
Валсартан відноситься до представників класу БРА, який має чи не найбільшу доказову базу ефективності при майже будь-якій СС-патології та не тільки. Так, при АГ він не поступався амлодипіну в попередженні несприятливих подій у пацієнтів із високим ризиком СС-ускладнень (Julius et al., 2004). Результати досліджень Val-HF та VALIANT дозволили рекомендувати його як альтернативу іАПФ для лікування осіб із СН, зокрема із ГКС (ESC-HF, 2016, ESC/ACS, 2012, 2018).
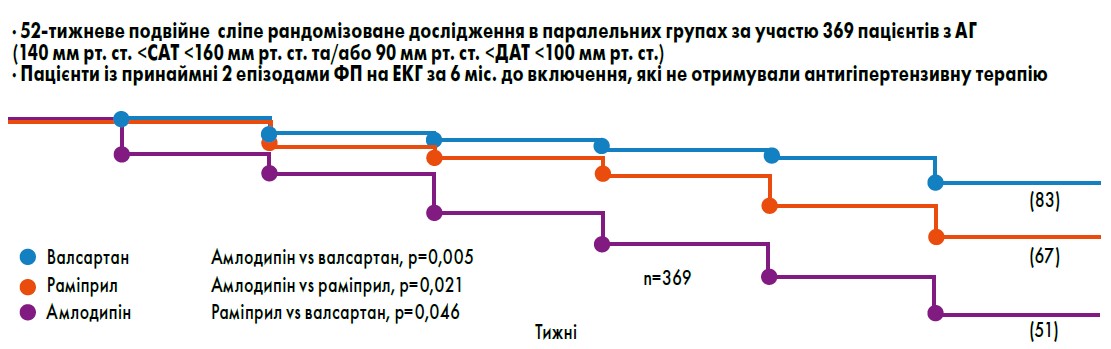
В аналізі S. Peters et al. (2005) призначення валсартану порівняно з іАПФ (як-то еналаприл, раміприл, каптоприл) асоціювалося із меншою кількістю рестенозів після встановлення коронарних металевих стентів. У дослідженні Val-HeFT на тлі застосування валсартану частота виникнення ФП у хворих на СН знизилася на 37% (Maggioni et al., 2005). Позитивна дія валсартану щодо попередження пароксизмів ФП була підтверджена і в дослідженні R. Fogari et al. (2008) (рис. 2).
Рис. 2. Нижча частота ФП на тлі лікування валсартаном порівняно з амлодипіном та раміприлом
Примітка: Адаптовано за R. Fogari et al., 2008.
Валсартан був першим БРА, для якого доведено ефективність при діабетичній нефропатії незалежно від наявності АГ (Viberti, 2002). При порівнянні із метаболічно нейтральним амлодипіном валсартан зменшував імовірність нових випадків ЦД навіть у поєднанні з гідрохлортіазидом (ГХТЗ) (Julius et al., 2004).
На вітчизняному фармринку молекула валсартану доступна як у вигляді оригінального препарату, так і багатьох генериків, одним з яких є АДЕНІЗ (у дозуваннях 80 та 160 мг) виробництва ТОВ НВФ «Мікрохім».
? Яка тактика ведення хворих на АГ із коморбідними станами: ЦД, хронічною СН?
АГ та ЦД. Професор Сіренко звернув увагу учасників круглого столу на важливість дотримання рекомендацій щодо менеджменту пацієнтів із коморбідними станами через високий ризик небажаних ускладнень. У разі поєднання АГ із ЦД слід орієнтуватися на цільовий рівень систолічного АТ ≤130 мм рт. ст., в осіб похилого віку (>65 років) – в межах 130-139 мм рт. ст. Цільовий рівень діастолічного АТ становить 70-80 мм рт. ст. Препаратами вибору є іАПФ або БРА за їх непереносимості. Для контролю АТ потрібна багатокомпонентна терапія блокаторами РАС, БКК чи діуретиками. Поєднувати іАПФ та БРА не рекомендовано (ESC, 2019).
АГ та СН. При підтвердженні зниження ФВ (≤40%) слід надавати перевагу препаратам першої лінії – іАПФ (І, А), за непереносимості – замінити на БРА (І, В). У разі наявності помірного зниження ФВ (<40-50%) можна використовувати іАПФ або БРА (IIb, C) (ESC, 2021).
АГ та ФП. Лікування пацієнтів з АГ БРА може бути корисним для запобігання розвитку ФП. При терапії валсартаном ФП зустрічалася рідше, ніж у групах амлодипіну та раміприлу (рис. 2) (Fogari et al., 2008).
? Як впливають сартани, зокрема валсартан, на еректильну функцію?
Еректильна дисфункція (ЕД) може супроводжувати АГ, а також бути викликана прийомом антигіпертензивних препаратів, через що ставати причиною відмови пацієнта від лікування. Нещодавно був опублікований оновлений позиційний документ щодо АГ та еректильної функції, відповідно до якого чоловікам з ЕД краще застосовувати БРА та небіволол (ESH, 2020).
Найчастіше причиною ЕД є зниження тиску в кавернозних тілах на тлі загального зниження АТ під впливом антигіпертензивної терапії. У роботі Rong Yang et al. (2009) було показано, що лозартан, знижуючи системний АТ, не так сильно, як інші антигіпертензивні засоби знижує тиск у кавернозних тілах. У результаті співвідношення тиск у кавернозних тілах/системний АТ було найбільшим саме на тлі лікування лозартаном.
Дослідження R. Düsing (2003) включало 3502 чоловіків віком 55,8±8,4 року з АГ в анамнезі та скаргами на ЕД (75%). У пацієнтів після застосування валсартану спостерігалася позитивна динаміка за всіма компонентами сексуальної функції: еректильна функція покращилася на 39,9%, оргастична – на 39,4%, сексуальне бажання – на 20,9%, задоволення від статевого акту – на 40,3%, загальне задоволення – на 45,8%.
Ганна Дмитрівна навела можливі механізми позитивного впливу БРА на ЕД: сартани сприяють розслабленню гладком’язових волокон кавернозних тіл через зменшення впливу ангіотензину ІІ, який викликає скорочення кавернозної тканини та блокує спонтанну ерекцію; через блокаду рецепторів ангіотензин ІІ легко стає здобиччю ферментів, під впливом яких він розпадається на деякі метаболіти, які, у свою чергу, є агоністами центральної дофамінергічної системи та відіграють важливу роль у сексуальній поведінці.
? З якими препаратами можна поєднувати сартани, зокрема валсартан, і яка комбінація буде найефективнішою?
Згідно з наявними настановами, БРА, так само як іАПФ, рекомендують застосовувати у комбінації з діуретиками або блокаторами кальцієвих каналів (БКК). Переважна більшість пацієнтів з АГ потребує призначення саме таких подвійних комбінацій уже на старті. У 2020 р. Міжнародне товариство з гіпертензії (ISH) рекомендувало починати лікування більшості пацієнтів із залученням БКК, але у випадку їх непереносимості, за наявності ознак СН, після інсульту та в осіб дуже похилого віку слід застосовувати комбінацію блокатора РАС із діуретиком.
Обмеження у використанні діуретиків пов’язані з їх імовірними довгостроковими негативними метаболічними ефектами. Проте дані деяких останніх досліджень свідчать, що діуретики можуть бути дуже корисними. Так, у міжнародному систематичному широкомасштабному когортному дослідженні LEGEND-HTN 49 млн пацієнтів з АГ розподілили на п’ять груп для призначення 5 основних класів антигіпертензивних ліків першої лінії як монотерапії: іАПФ (48%), тіазидного та тіазидоподібного діуретика (17%), дигідропіридинового БКК (16%), БРА (15%), недигідропіридинового БКК (3%) (Suchard et al., 2019). За отриманими результатами вчені дійшли висновків, що тіазидні/тіазидоподібні діуретики порівняно з іАПФ зменшували ймовірність виникнення гострого ІМ на 16% (відносний ризик [ВР] 0,84; 95% довірчий інтервал [ДІ] 0,75-0,95), СН – на 17% (ВР 0,83; 95% ДІ 0,74-0,95) та інсульту – на 17% (ВР 0,83; 95% ДІ 0,74-0,95). Щодо профілю безпеки перевагу також мали тіазидні/тіазидоподібні діуретики – на 19% менше побічних реакцій, ніж на іАПФ (Suchard et al., 2019).
Тобто препарати, які рідше використовують у практиці, виявляються ефективнішими. В рекомендаціях ESC (2013) із профілактики та лікування СС-хвороб у пацієнтів із ЦД і предіабетом вказується, що, дійсно, діуретики мають негативний вплив на метаболізм, але це може бути значущим лише для осіб із метаболічним синдромом без ЦД. Для хворих зі встановленим діагнозом ЦД факт самого зниження АТ є важливішим, ніж невеликі зміни метаболічного статусу, які можуть виникнути на тлі тривалого лікування діуретиками.
Окрім негативних метаболічних ефектів, діуретики можуть мати і позитивні властивості. Так, на тлі тіазидів на 56% знижується частота виявлення нових конкрементів у нирках, та в пацієнтів, у яких попереджається каменеутворення, спостерігається зниження на 20% ризику розвитку ЦД (ВР 0,80; 95% ДІ 0,28; 2,23) (Li et al., 2020). Також тіазидні/тіазидоподібні діуретики зменшують остеопороз та ймовірність переломів кісток. Комбінація валсартану із ГХТЗ чинила кращий судинно- та нефропротекторний ефект, ніж амлодипін в осіб із систолічною АГ, ЦД та альбумінурією завдяки антиейджинговому фосфатуричному протеїну, що асоційований із васкулоренальною протекцією (Karalliedde, 2013).
Чи є кращими тіазидоподібні діуретики? У дослідженні за участю 730 225 пацієнтів було доведено, що ГХТЗ та хлорталідон мали однаковий вплив на частоту СС-подій, тоді як хлорталідон характеризувався підвищеним ризиком подагри на 27%, ЦД – на 21%, гострої та хронічної ниркової недостатності – на 37 і 24% відповідно, гіпокаліємії – у 2,72 раза, гіпонатріємії – на 31% (Hripcsak, 2020). Автори підкреслили, що вони не підтримують рішення Американської асоціації серця та Американської колегії кардіологів (АНА/АСС, 2017) щодо хлорталідону як препарату вибору, а не ГХТЗ для лікування АГ.
При виборі діуретика для лікування АГ слід враховувати швидкість клубочкової фільтрації. При її величині >60 мл/хв/1,73 м2 може застосовуватися будь-який діуретик, при 30-60 мл/хв/1,73 м2 тіазидоподібні діуретики здатні краще працювати, ніж ГХТЗ, а при <30 мл/хв/1,73 м2 слід надавати перевагу петльовому діуретику. У разі резистентності петльовий діуретик доцільно комбінувати із тіазидоподібним (Mann, 2011).
Нині відомі два основні петльові діуретики: фуросемід та торасемід. Фармакологічна компанія «Мікрохім» також має у своєму потужному арсеналі препарат торасеміду Діутор®, який має низку переваг, як-от (Buggery et al., 2015):
- тривала дія – 12‑24 год;
- висока біодоступність – 80‑90%;
- зниження активності РАС;
- забезпечення рівномірного сечогінного ефекту та блокування дії альдостерону;
- мінімальне виведення калію;
- доступна вартість.
На користь торасеміду також вказують результати дослідження TORIC, які демонструють, що він зменшує смертність (загальну – на 51,5%, серцево-судинну – на 59,7% та раптову – на 65,8%) у пацієнтів із СН порівняно з фуросемідом (Cosin, Diez, 2002).
На думку професорки Г.Д. Радченко доцільною комбінація з діуретиком є у випадках наявності СН, набрякового синдрому, солезалежній АГ, після перенесеного інсульту та при схильності до тахіаритмій. У разі наявності супутньої ІХС, периферичного атеросклерозу, брадиаритмій, подагри, ізольованої систолічної АГ краще використовувати комбінацію із БКК.
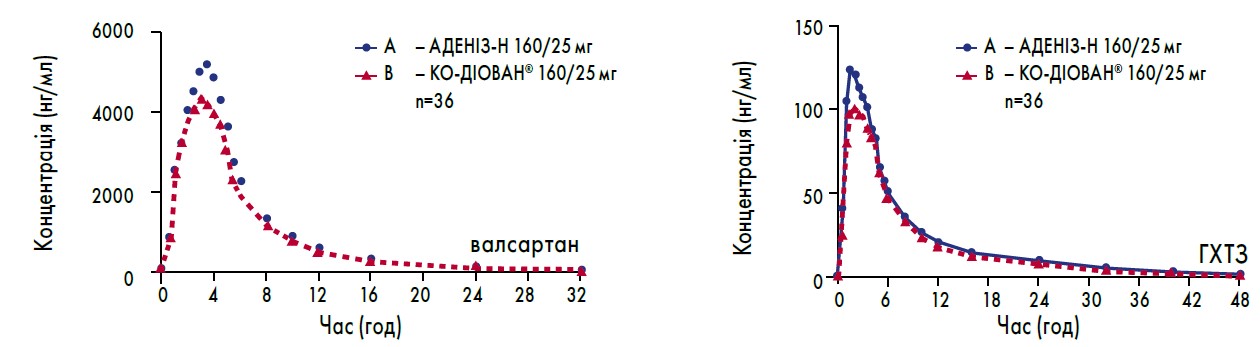
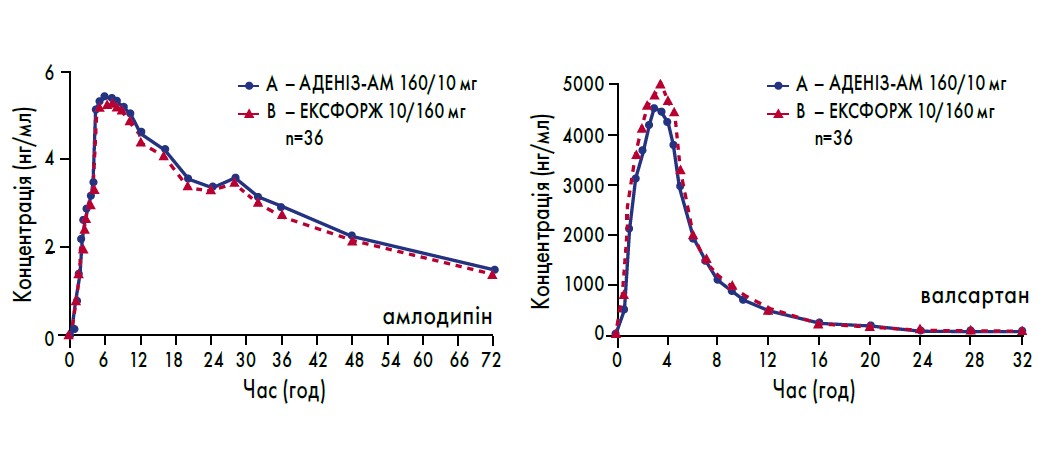
На сучасному фармринку багато компаній пропонують різноманітні фіксовані комбінації для будь-яких ситуацій. Так, вітчизняне ТОВ НВФ «Мікрохім» створило препарати АДЕНІЗ-Н (валсартан 80 або 160 мг / ГХТЗ 12,5 мг) та АДЕНІЗ-АМ (валсартан 80 або 160 мг / амлодипін 5 або 10 мг), які мають підтверджену біоеквівалентність оригінальним аналогам (рис. 3, 4). Якщо ж подвійна комбінація виявилася неефективною, можна перейти на потрійну фіксовану комбінацію – АДЕНІЗ-Тріо (валсартан 160 мг, амлодипін 5 або 10 мг, ГХТЗ 12,5 мг), яка характеризується більшою ефективністю у зниженні АТ та нижчою частотою виникнення периферичних набряків (Сalhoun, 2009). Такий «арсенал» комбінацій підтримує високу прихильність пацієнтів до лікування та дозволяє ефективно і безпечно застосовувати препарати ТОВ НВФ «Мікрохім» серед широкої популяції пацієнтів з АГ та різними супутніми станами.
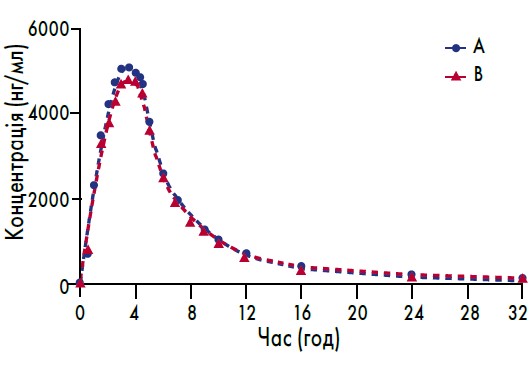
Рис. 3. Суміщені криві залежності середніх значень концентрації валсартану та ГХТЗ у плазмі крові добровольців від часу після одноразового приймання препаратів АДЕНІЗ-Н та КО-ДІОВАН® у різних дозуваннях
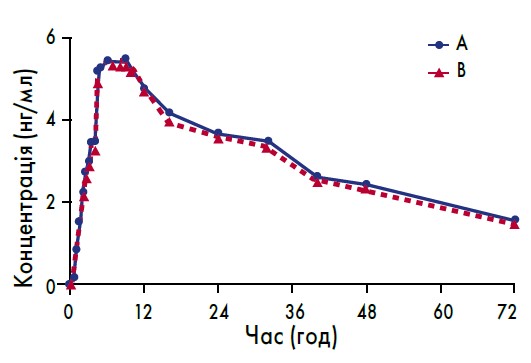
Рис. 4. Суміщені криві залежності середніх значень концентрації валсартану та амлодипіну в плазмі крові добровольців від часу після одноразового приймання препаратів АДЕНІЗ-АМ та ЕКСФОРЖ
? Які особливості біоеквівалентності препарату АДЕНІЗ-Тріо?
У клінічному дослідженні оцінювали біоеквівалентність препаратів АДЕНІЗ-Тріо та ЕКСФОРЖ НСТ шляхом порівняльного вивчення їх біодоступності при застосуванні натще здоровими добровольцями (Голубенко та співавт., 2019). Для визначення фармакокінетичних (ФК) параметрів було проаналізовано дані щодо концентрації валсартану, амлодипіну та ГХТЗ 36 здорових добровольців, які повністю завершили участь у дослідженні.
На рисунках 5-7 представлені суміщені криві залежності від часу середніх значень вмісту валсартану, амлодипіну та ГХТЗ у плазмі крові після одноразового приймання препаратів АДЕНІЗ-Тріо та ЕКСФОРЖ НСТ. Обчислені 90% довірчі інтервали (ДІ) для співвідношення середніх геометричних параметрів, як-то максимальна концентрація у крові (Cmax), площа під кривою «концентрація/час» із моменту введення лікарського засобу до останньої визначеної точки (AUC0-t) для валсартану/ГХТЗ і Cmax, площа під кривою «концентрація/час» із моменту введення препарату до 72 год (AUC0-72) для амлодипіну, знаходилися в межах 80-125%. Це свідчить про те, що лікарські засоби АДЕНІЗ-Тріо та ЕКСФОРЖ НСТ є біоеквівалентними.
Рис. 5. Суміщені криві залежності середніх значень концентрації валсартану в плазмі крові добровольців від часу після одноразового приймання досліджуваних препаратів
Рис. 6. Суміщені криві залежності середніх значень концентрації амлодипіну в плазмі крові добровольців від часу після одноразового приймання досліджуваних препаратів
Рис. 7. Суміщені криві залежності середніх значень концентрації ГХТЗ у плазмі крові добровольців від часу після одноразового приймання досліджуваних препаратів
Підготував Денис Соколовський