11 січня, 2025
Стратегія ERAS при кесаревому розтині: шлях до покращення материнських та неонатальних результатів
 Застосування протоколу прискореного відновлення після операції (Enhanced Recovery After Surgery, ERAS) є сучасним, науково обґрунтованим підходом до періопераційного ведення пацієнтів, спрямованим на оптимізацію результатів лікування, прискорення відновлення та зменшення ризику ускладнень. У рамках майстер-класу «Стратегія ERAS на клінічних випадках. Як це працює» доцент кафедри хірургії, анестезіології та інтенсивної терапії післядипломної освіти Національного медичного університету ім. О.О. Богомольця, доктор медичних наук Катерина Юріївна Бєлка представила доповідь, у якій розглянула особливості застосування зазначеного підходу при періопераційному веденні жінок після кесаревого розтину.
Застосування протоколу прискореного відновлення після операції (Enhanced Recovery After Surgery, ERAS) є сучасним, науково обґрунтованим підходом до періопераційного ведення пацієнтів, спрямованим на оптимізацію результатів лікування, прискорення відновлення та зменшення ризику ускладнень. У рамках майстер-класу «Стратегія ERAS на клінічних випадках. Як це працює» доцент кафедри хірургії, анестезіології та інтенсивної терапії післядипломної освіти Національного медичного університету ім. О.О. Богомольця, доктор медичних наук Катерина Юріївна Бєлка представила доповідь, у якій розглянула особливості застосування зазначеного підходу при періопераційному веденні жінок після кесаревого розтину.
Ключові слова: протокол прискореного відновлення після операції (ERAS), кесарів розтин, нейроаксіальна анестезія, пероральна та мультимодальна аналгезія, антибіотикопрофілактика.
У контексті акушерства, особливо при проведенні кесаревого розтину, протокол ERAS набуває особливого значення, враховуючи зростаючу кількість оперативних пологів та наявність у вагітних супутньої патології. Протокол ERAS при кесаревому розтині включає три основні етапи – перед-, інтра- та післяопераційний, кожен із яких має свої особливості та ключові елементи, спрямовані на покращення результатів лікування та досвіду пацієнтки (рис. 1).
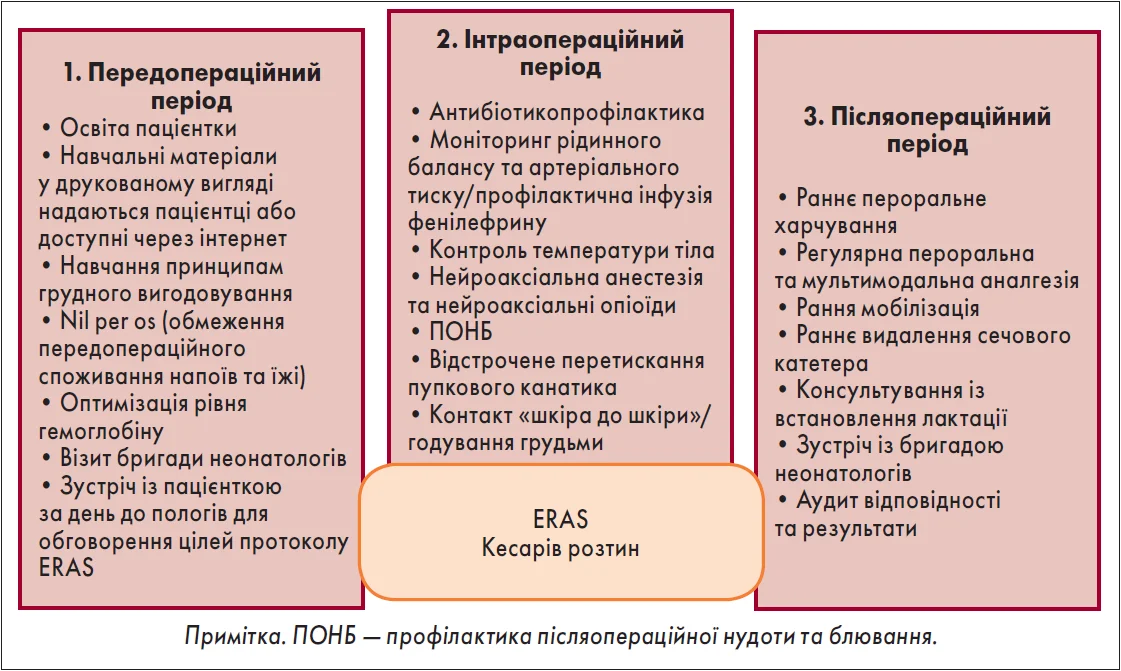 Рис. 1. Етапи протоколу ERAS при кесаревому розтині
Рис. 1. Етапи протоколу ERAS при кесаревому розтині
Передопераційний період
У передопераційному періоді особлива увага приділяється інформуванню та навчанню пацієнтів, включаючи надання друкованих матеріалів, відеозаписів та проведення групових зустрічей з анестезіологом. Такий підхід дозволяє зменшити тривогу пацієнтів, покращити їх розуміння процедури та сприяє активній участі в процесі відновлення. Важливим є навчання жінок грудного вигодовування ще до операції, що підвищує ймовірність успішного початку та тривалої лактації.
Профілактика ПОНБ включає введення дексаметазону (8-10 мг) перед операцією та використання профілактичної інфузії фенілефрину, що особливо важливо у пацієнток із факторами ризику ПОНБ.
Оптимізація рівня гемоглобіну є критично важливим компонентом передопераційної підготовки. Рекомендовано проводити скринінг на анемію під час першого візиту до акушера-гінеколога та в ІІ триместрі. За наявності анемії призначається відповідне лікування, переважно пероральними препаратами заліза. У випадках тяжкої анемії може розглядатися парентеральне введення заліза. Анестезіологічна служба за два тижні до операції ідентифікує всіх пацієнтів з анемією, які не були виявлені раніше, і призначає відповідне лікування.
Харчування перед операцією є важливим аспектом протоколу ERAS. Традиційний підхід щодо тривалого голодування перед операцією замінюється на більш фізіологічний. Рекомендоване утримання від твердої їжі протягом 6 год перед операцією, але дозволяється прийом прозорих рідин, включаючи воду або вуглеводний напій, за 2 год до втручання. У пацієнток із гестаційним цукровим діабетом може бути рекомендовано лише вживання води.
Інтраопераційний період
Антибіотикопрофілактика є стандартною практикою при кесаревому розтині. Препаратом першої лінії зазвичай є цефазолін. У пацієнток з алергією на b-лактамні антибіотики або з ризиком інфікування метицилін-резистентним Staphylococcus aureus можуть використовуватися альтернативні препарати, такі як кліндаміцин або ванкоміцин. При екстренному кесаревому розтині або тривалому безводному періоді рекомендоване додавання азитроміцину.
Профілактика тромбоемболічних ускладнень включає механічні та фармакологічні методи. Механічна профілактика здійснюється за допомогою пневматичних компресійних пристроїв або еластичних компресійних панчіх. Фармакологічна профілактика зазвичай включає низькомолекулярні гепарини, дозування яких залежить від маси тіла пацієнтки та наявності додаткових факторів ризику.
Підтримка нормотермії є важливим компонентом ERAS. Використовуються спеціальні ковдри з підігрівом, пристрої для зігрівання інфузійних розчинів та підтримання оптимальної температури повітря в операційній. Це сприяє зменшенню ризику інфекційних ускладнень, кровотечі та дискомфорту пацієнтки.
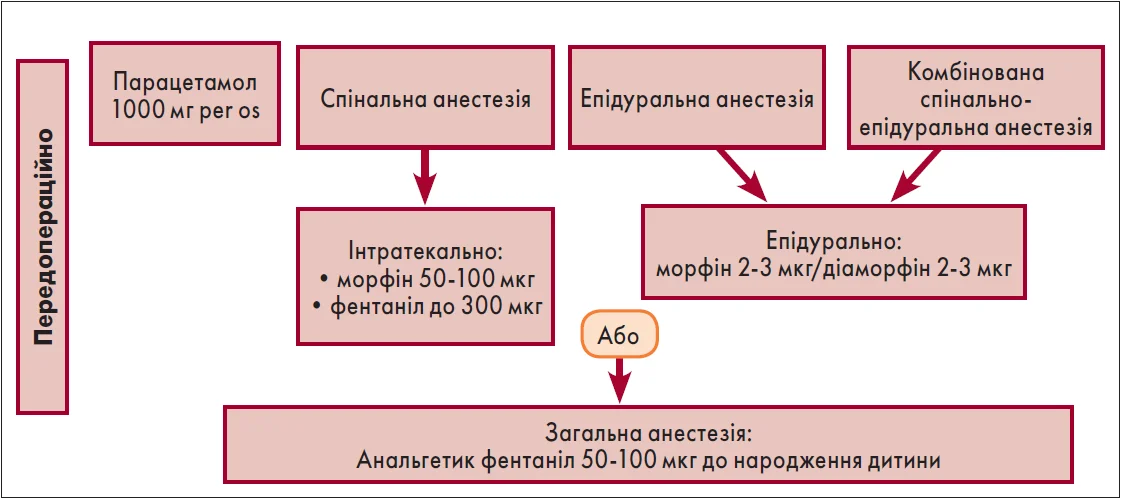
Нейроаксіальна анестезія (спінальна або епідуральна) є методом вибору при планових кесаревих розтинах (рис. 2). Для складних випадків рекомендоване використання ультразвукової візуалізації для полегшення виконання анестезії. Інтратекальне введення морфіну та фентанілу забезпечує ефективне післяопераційне знеболення.
Рис. 2. Схема нейроаксіальної анестезії
Оптимізація рідинного балансу є ключовим аспектом ERAS. Рекомендоване обмежене введення кристалоїдів для підтримки нормоволемії. Профілактична інфузія фенілефрину може бути ефективною для зменшення кількості гіпотензивних епізодів.
Відстрочене перетискання пуповини (не менше 30 секунд) рекомендоване у випадку як доношених, так і недоношених новонароджених. Це сприяє збільшенню в дитини об’єму циркулюючої крові, підвищенню рівня гемоглобіну та зменшенню ризику внутрішньошлуночкових крововиливів у недоношених немовлят.
Забезпечення раннього контакту «шкіра до шкіри» між матір’ю та новонародженим одразу після пологів є важливим компонентом протоколу ERAS. Це сприяє налагодженню терморегуляції малюка, стимулює раннє прикладання до грудей та покращує емоційний зв’язок між матір’ю та дитиною.
Післяопераційний період
Протокол ERAS передбачає ранній початок перорального прийому рідини, зазвичай одразу після переведення з операційної. Легка їжа може бути запропонована через 2 год після втручання, починаючи з легкозасвоюваних продуктів, таких як печене яблуко. Поступово раціон розширюється відповідно до післяопераційної дієти.
Рання активізація породіллі є ключовим елементом протоколу ERAS. Рекомендовано висаджування жінки за допомогою персоналу через 2 год після операції. Через 4 год заохочується ходьба в межах відділення з підтримкою партнера або медичного персоналу. Це сприяє профілактиці тромбоемболічних ускладнень, покращує функцію шлунково-кишкового тракту та прискорює загальне відновлення.
За протоколом ERAS видалення сечового катетера рекомендоване протягом 24 год після операції. Однак у багатьох випадках це може бути зроблено раніше, зазвичай через 7-8 год після операції, за умови відсутності моторного блоку та здатності пацієнтки самостійно пересуватися. У разі затримки сечі перевага віддається одноразовій катетеризації.
Мультимодальний підхід до післяопераційного знеболення є основою протоколу ERAS (рис. 3). Він включає регулярний прийом парацетамолу (1000 мг кожні 6-8 год) та ібупрофену (600 мг кожні 6-8 год). Додатково може виконуватися ТАP-блок (Transversus Abdominis Plane block, блокада поперечного простору живота) або QL-блок (Quadratus Lumborum block, блокада квадратного м’яза попереку) за потребою пацієнтки. Використання опіоїдів обмежується і розглядається лише як резервний метод знеболення.
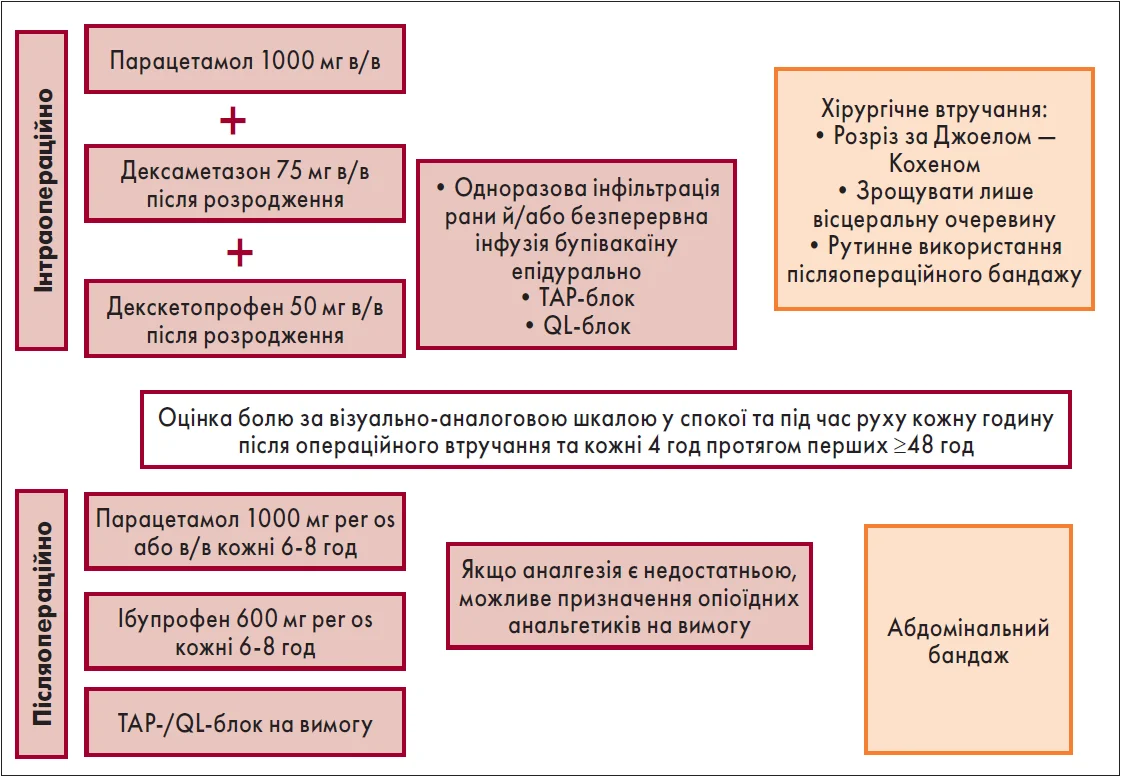 Рис. 3. Схема регулярної пероральної та мультимодальної аналгезії
Рис. 3. Схема регулярної пероральної та мультимодальної аналгезії
Застосування абдомінального бандажу в післяопераційному періоді є стандартною практикою в рамках ERAS. Це сприяє зменшенню болю, покращує комфорт пацієнтки при ранній мобілізації та може зменшувати ризик розходження швів.
Постійний супровід спеціаліста з лактації та неонатолога є важливим компонентом післяопераційного нагляду жінок після кесаревого розтину. Це забезпечує своєчасну допомогу у встановленні успішного грудного вигодовування та вирішенні можливих проблем.
Таким чином, протокол ERAS забезпечує комплексний науково обґрунтований підхід до оптимізації періопераційного ведення пацієнток при кесаревому розтині. Впровадження стратегії ERAS в акушерську практику надає потенціал для значного покращення результатів лікування, зменшення тривалості госпіталізації, зниження частоти ускладнень та підвищення задоволеності пацієнток.
Підготувала Олена Речмедіна
Тематичний номер «Акушерство. Гінекологія. Репродуктологія» № 5 (61) 2024 р.