26 липня, 2025
Базисні принципи діагностики і лікування алергічних ринокон’юнктивітів
 9-10 травня 2025 року, у межах міжнародної онлайн-конференції «Респіраторні та нереспіраторні алергічні захворювання: мультидисциплінарність проблеми», організованої проєктом «Життя без алергії», було заслухано низку доповідей з актуальних питань сучасної алергології. Секретар Асоціації алергологів України, доктор медичних наук, професор Артемій Євгенійович Богомолов присвятив свій виступ темі ведення пацієнтів з алергічними ринокон’юнктивітами (АРК). У своїй презентації професор докладно висвітлив ключові аспекти діагностики, диференційної діагностики та терапії алергічних уражень очей, що супроводжують респіраторну алергію. Доповідь поєднувала практичні рекомендації з урахуванням сучасних клінічних настанов, розкриваючи клінічне значення АРК, алгоритми обстеження, підходи до лікування і роль лікаря первинної ланки у вчасному виявленні та корекції цього стану.
9-10 травня 2025 року, у межах міжнародної онлайн-конференції «Респіраторні та нереспіраторні алергічні захворювання: мультидисциплінарність проблеми», організованої проєктом «Життя без алергії», було заслухано низку доповідей з актуальних питань сучасної алергології. Секретар Асоціації алергологів України, доктор медичних наук, професор Артемій Євгенійович Богомолов присвятив свій виступ темі ведення пацієнтів з алергічними ринокон’юнктивітами (АРК). У своїй презентації професор докладно висвітлив ключові аспекти діагностики, диференційної діагностики та терапії алергічних уражень очей, що супроводжують респіраторну алергію. Доповідь поєднувала практичні рекомендації з урахуванням сучасних клінічних настанов, розкриваючи клінічне значення АРК, алгоритми обстеження, підходи до лікування і роль лікаря первинної ланки у вчасному виявленні та корекції цього стану.
Алергічний риніт: системне захворювання з локальними проявами
Згідно з останнім визначенням ICAR (Thе International Consensus Statement on Allergy and Rhinology: Allergic Rhinitis – Міжнародний консенсус з алергії та ринології: алергічний риніт), алергічний риніт (АР) – це IgE-опосередкована реакція гіперчутливості І типу з боку слизової оболонки носа, яка виникає у відповідь на контакт з алергеном в уже сенсибілізованої людини. У цьому формулюванні принциповими є два ключові аспекти, які треба враховувати під час встановлення діагнозу: по-перше, наявність IgE-опосередкованого механізму; по-друге, факт попередньої сенсибілізації, без якої клінічні прояви АР не виникають. Така імунна відповідь запускає каскад запальних реакцій, що лежать в основі характерної клінічної картини захворювання (Wise S.K. et al., 2023).
За сучасними уявленнями АР є топічним проявом системного алергічного захворювання, характеризується наявністю як назальних, так і неназальних симптомів. До назальних симптомів належать гіперемія і свербіж носа, чхання, закладеність носа, ринорея; свербіж або подразнення в горлі, постназальне затікання, кашель. Однак клінічна картина АР не обмежується локальними проявами – у багатьох пацієнтів спостерігають системні порушення, такі як втома, головний біль, сонливість, нездужання, дратівливість, порушення когнітивних функцій.
За результатами досліджень 46% пацієнтів з АР відчувають стомлюваність, а 77% мають труднощі із засинанням. У 90% хворих знижується працездатність, а серед дітей у 93% погіршуються результати навчання. За даними Bousquet та співавт., втрати продуктивності на робочому місці можуть сягати 11-40%, навіть якщо пацієнт фізично присутній на роботі (Bousquet J. et al., 2008).
Розлади сну, зниження щоденної активності, когнітивні порушення, а також емоційні аспекти, зокрема сором’язливість через постійний нежить або необхідність регулярно застосовувати препарати, істотно впливають на соціальну адаптацію та загальну життєдіяльність пацієнта.
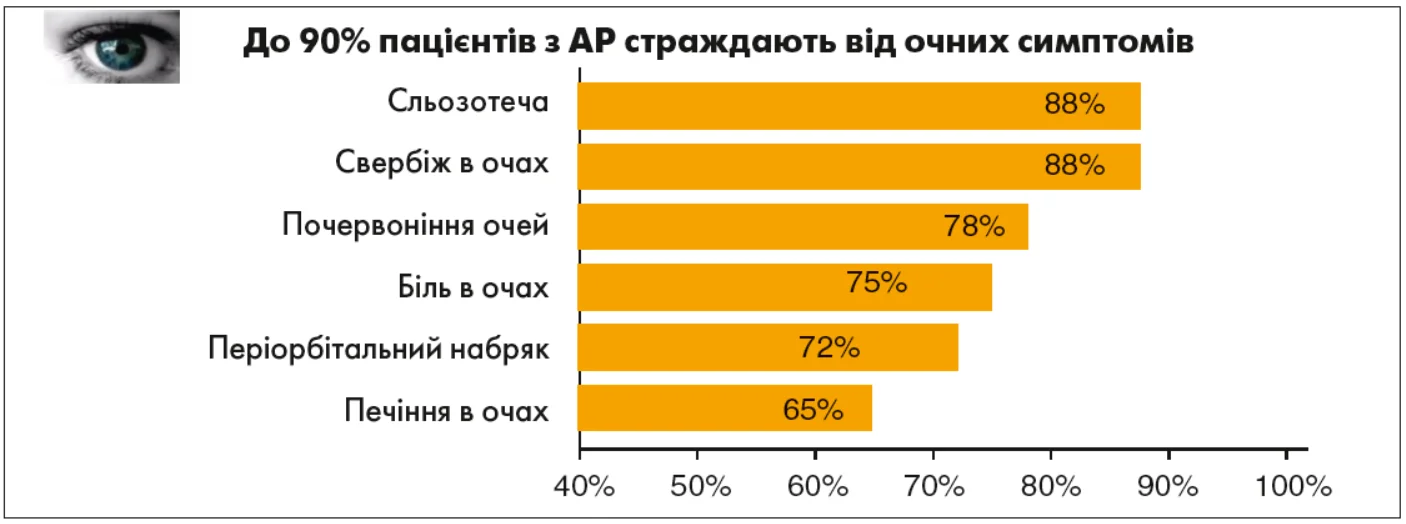
До 90% пацієнтів з АР також мають очні прояви (рис. 1), які значуще погіршують якість життя та часто залишаються недооціненими як з боку пацієнтів, так і з боку лікарів.
Найпоширенішими очними симптомами при АР є сльозотеча, свербіж, почервоніння, біль в очах, набряк у ділянці повік, печіння. Частота цих проявів, за даними дослідження Bousquet J. та співавт., коливається від 65 до 88% (Bousquet J. et al., 2008).
З огляду на значний тягар як назальних, так і неназальних симптомів АР, сучасні клінічні настанови приділяють цьому аспекту особливу увагу. Зокрема, за останніми рекомендаціями ARIA, класифікація АР, відображена в таблиці 1, враховує не лише частоту загострень і тривалість симптомів, а й ступінь впливу захворювання на повсякденну активність, якість життя, сон, навчання та працездатність пацієнта.
! З огляду на суб’єктивну вираженість очних симптомів, які, за оцінками пацієнтів, за інтенсивністю та впливом на самопочуття поступаються лише закладеності носа (Dupuis P. et al., 2020), важливо розглядати їх не як другорядний прояв АР, а як ключовий компонент захворювання. Саме комбінація назальних і кон’юнктивальних симптомів формує клінічну картину АРК.
АРК і АР: спільність патогенезу, симптоматики та впливу на якість життя
АРК – це алергічне захворювання, яке одночасно уражає слизову оболонку носа й очей, має переважно хронічний перебіг і супроводжується еозинофільним запаленням. Найчастішим тригером АРК є амброзія, пилок якої часто спричиняє виражений ринокон’юнктивальний синдром, однак пилок злакових трав асоціюється з більшою кількістю очних симптомів, ніж інші аероалергени (Dupuis P. et al., 2020; Bielory L., 2000).
Основними джерелами пилку, що спричиняє загострення АР та АРК, є вітрозапильні рослини – саме їхні мікроскопічні частинки легко переносяться повітрям на великі відстані та потрапляють на слизові оболонки дихальних шляхів.
Сезонність симптомів залежить від періоду цвітіння певних груп рослин:
- дерева та чагарники (береза, тополя, вільха, ліщина, ясен, верба) зазвичай зумовлюють весняну хвилю алергії, з пилкуванням, що триває з березня по травень;
- злакові трави (тимофіївка, пирій, костриця, житня трава, тонконіг) – як дикі, так і культурні (жито, кукурудза) – відповідальні за весняно-літній пік симптомів, переважно з червня по початок серпня;
- бур’янисті трави, насамперед амброзія, полин і лутига, мають найвищу алергенну активність у серпні–вересні, що зумовлює осіннє загострення АР.
Утім потрібно пам’ятати, що під час цвітіння алергени переносяться вітром на багато кілометрів і осідають на слизових оболонках людини, отже через таку високу летючість алергенів часто буває складно точно визначити джерело сенсибілізації під час збору анамнезу, оскільки пацієнт може не контактувати безпосередньо з джерелом пилку, який спричиняє загострення. Це ускладнює діагностику та потребує системного підходу до виявлення причинних алергенів.
Клінічно АРК проявляється почервонінням, свербежем, набряком, сльозотечею, іноді – хемозом (набряком кон’юнктиви). У типових випадках кон’юнктива має молочно-білий або блідо-рожевий відтінок з елементами судинного застою. Більшість хворих з АРК страждають на нього у поєднанні з АР, але приблизно 6% мають ізольовані очні симптоми. Крім того, до 44% дітей і 20% дорослих з астмою також мають ознаки АРК, що підкреслює його коморбідний характер.
Оскільки АРК рідко становить загрозу життю, йому часто приділяють менше уваги. Однак, згідно з даними сучасних оглядів, до третини випадків цього захворювання залишаються недіагностованими або недолікованими, що створює реальні ризики зниження якості життя пацієнтів.
АРК супроводжується формуванням негативних емоцій (дратівливість, розчарування, гнів, зневіра), зниженням продуктивності, погіршенням концентрації уваги, втомою та навіть відсутністю на роботі. Згідно з даними міжнародного дослідження, пацієнти з АРК повідомляють про суттєвий вплив захворювання на повсякденне життя, зокрема (Klossek J.M. et al., 2012):
- 47,8% – скаржаться на погіршення зору;
- 38,8% – повідомляють про скорочення щоденної активності;
- 25,8% – зазначають зниження ефективності на роботі;
- 16,3% – повідомляють про порушення сну;
- 12,9% – змушені брати лікарняний через тяжкість очних симптомів.
Сучасні підходи до менеджменту АРК
Ураховуючи виражений вплив АРК не лише на фізичний стан, а й на емоційне благополуччя, працездатність і повсякденну активність пацієнтів, виникає потреба в цілісному, мультикомпонентному підході до його ведення. Треба підходити до менеджменту АР та АРК комплексно, адже, з патофізіологічного боку, це єдиний імунозапальний процес із різною локалізацією – у носовій порожнині та на кон’юнктиві. Відповідно, і діагностичні, і терапевтичні підходи мають бути взаємопов’язаними.
Діагностика та моніторинг контролю симптомів
Діагноз АРК, так само як і АР, треба підтверджувати лабораторно – шляхом виявлення специфічних IgE в сироватці крові або за допомогою шкірного прик-тесту з алергенами. У плані оцінки симптомів та ефективності лікування може бути корисним використання візуальної аналогової шкали (ВАШ), яка допомагає швидко і доступно задокументувати суб’єктивну вираженість симптомів АР/АРК з боку пацієнта, а також надати лікарю можливість оцінити контроль захворювання. Цей інструмент рекомендований ARIA (рис. 2).
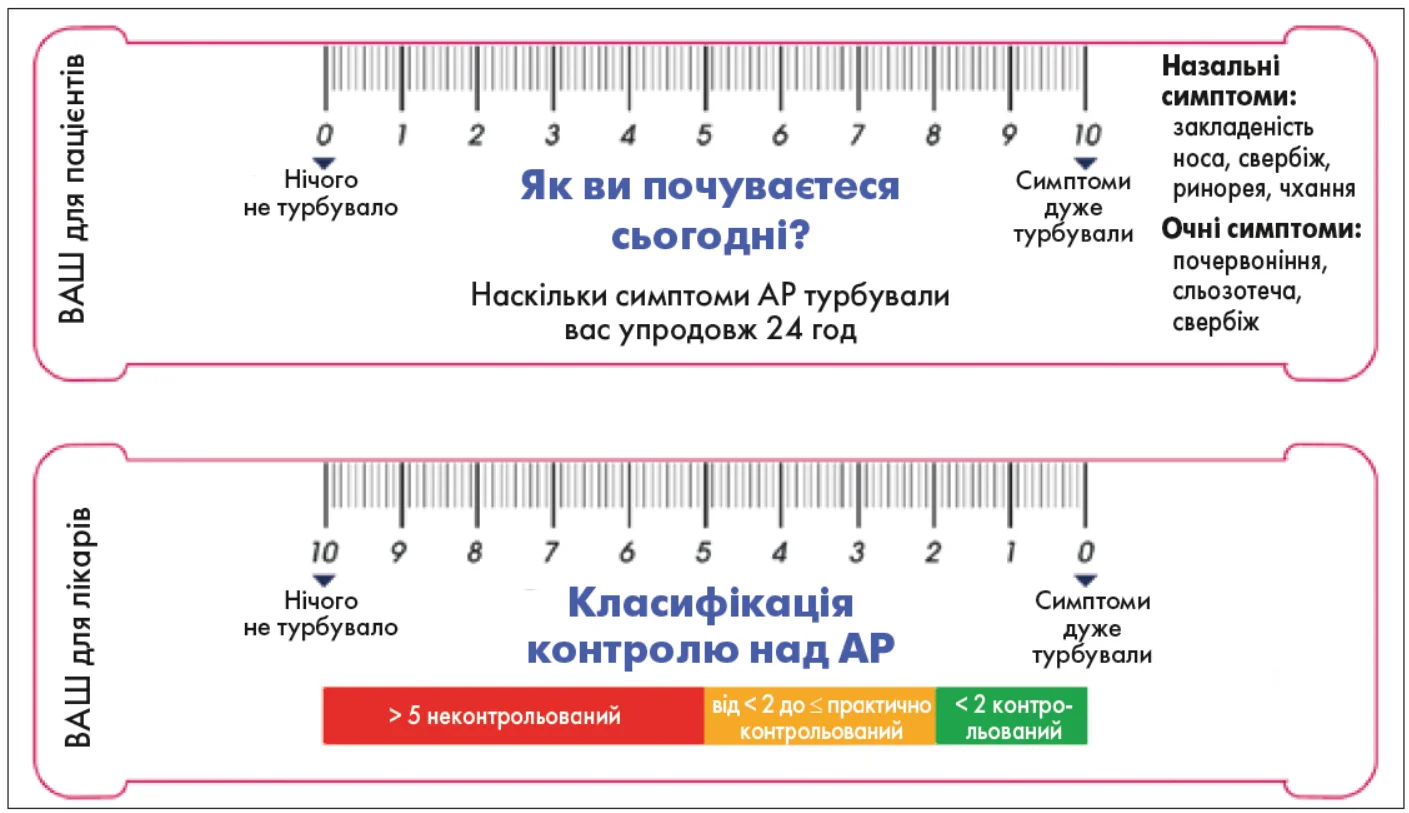 Рис. 2. ВАШ для оцінки симптомів та контролю захворювання при АР і АРК (за ARIA, 2020)
Рис. 2. ВАШ для оцінки симптомів та контролю захворювання при АР і АРК (за ARIA, 2020)
ВАШ охоплює як назальні (закладеність носа, ринорея, чхання, свербіж), так і очні (почервоніння, сльозотеча, свербіж) симптоми і є зручною частиною рутинного клінічного спостереження пацієнтів з АР та АРК.
Відповідно до підходу «єдиної алергологічної хвороби» AР і АРК, запропонованого ARIA, для моніторингу стану пацієнтів також активно впроваджують цифрові інструменти, зокрема мобільні опитувальники MACVIA ARIA. Вони базуються на ВАШ та дають пацієнтам змогу щоденно оцінювати вираженість симптомів, що сприяє об’єктивному контролю захворювання, поліпшенню комплаєнсу та персоналізації терапії.
Патогенетична й етіологічна терапія АРК
Варто зауважити, що навіть за наявності підтвердженого діагнозу ефективність терапії АРК не завжди відповідає очікуванням пацієнтів. Попри наявність широкого спектра терапевтичних засобів, значна частина пацієнтів з алергічними захворюваннями, зокрема з АР і АРК, залишаються не повністю задоволеними призначеним лікуванням. Згідно з опитуванням, майже третина (31%) пацієнтів повідомляє про недостатню ефективність призначених препаратів.
Серед тих, хто не повністю задоволений:
- 55% хотіли б, щоб ефект від лікування тривав довше;
- 44% прагнуть швидшого настання полегшення;
- 60% пацієнтів зацікавлені у спробі нових лікарських засобів;
- 26% постійно експериментують із різними препаратами, намагаючися знайти ефективне рішення.
Ці дані вказують на потребу не лише в удосконаленні наявних схем лікування, а й у кращій комунікації між лікарем і пацієнтом, з урахуванням індивідуального сприйняття ефективності терапії та очікувань щодо швидкості й тривалості дії.
Позиція ARIA, EAACI, GA2LEN щодо вибору антигістамінних препаратів для контролю симптомів АРК: акцент на біластин
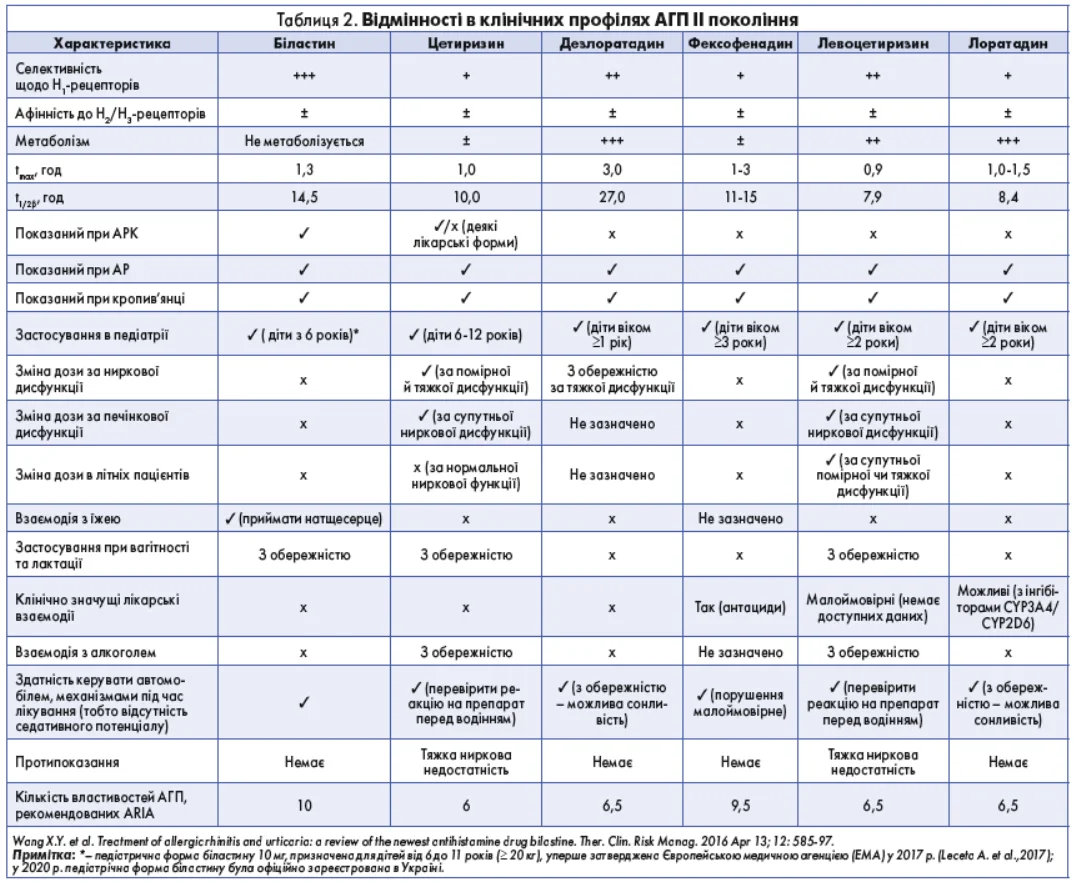
Згідно з настановами ARIA та спільними рекомендаціями Європейської академії алергології та клінічної імунології (EAACI), Глобальної мережі з алергії та астми (GA²LEN), Європейського дерматологічного форуму (EDF) та Всесвітньої алергологічної організації (WAO), саме антигістамінні препарати (АГП) є першим етапом терапії як АР, так і АРК. Перевагу віддають препаратам ІІ покоління, які мають краще співвідношення ефективності й безпеки, більш сприятливу фармакокінетику, а також не спричиняють седативних або антихолінергічних побічних ефектів (Vena GA et al., 2008; Bousquet J. et al., 2001).
Як видно з рисунку 3, еволюція АГП триває вже понад 80 років – від появи перших седативних засобів із вираженою холінолітичною дією до сучасних молекул, що поєднують високу ефективність і сприятливий профіль безпеки. Препарати І покоління, які активно застосовували в середині XX століття, мали суттєві обмеження: спричиняли сонливість, сухість слизових, зниження концентрації уваги. Ці ефекти були зумовлені проникненням крізь гематоенцефалічний бар’єр і взаємодією з холінергічними рецепторами.
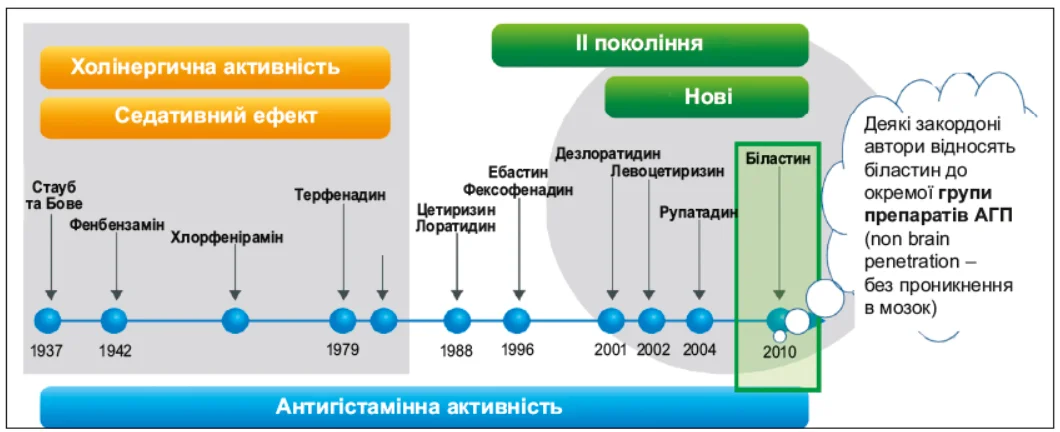 Рис. 3. Еволюція розвитку АГП (за Kuna P. et al., 2016; Kawauchi H. et al., 2019)
Рис. 3. Еволюція розвитку АГП (за Kuna P. et al., 2016; Kawauchi H. et al., 2019)
Із появою АГП ІІ покоління ситуація змінилася – нові молекули стали більш селективними до периферичних H1-рецепторів, а також практично позбавлені седативної дії. До цієї групи належать цетиризин, лоратадин, фексофенадин, ебастин, дезлоратадин, левоцетиризин, рупатадин. Препарати цього покоління рекомендовані провідними міжнародними організаціями як засоби першої лінії для лікування АР і АРК.
На окрему увагу заслуговує сучасний представник АГП – біластин, який, за даними низки закордонних авторів, належить до так званих non-brain penetration АГП, тобто таких, що не проникають у центральну нервову систему. Це дає можливість досягати терапевтичного ефекту без когнітивних побічних реакцій і додатково поліпшує профіль безпеки.
Оцінюючи ефективність будь-якого з АГП, важливим критерієм є його спорідненість до H1-рецепторів, оскільки саме цей показник визначає силу зв’язування з мішенню та потенційну тривалість дії. Біластин демонструє високу спорідненість до H1-рецепторів у порівнянні з іншими сучасними АГП. Спорідненість до H1-рецепторів у біластину приблизно у 5 разів вища, ніж у фексофенадину, і втричі вища, ніж у цетиризину, що пояснює його виражену і стабільну антигістамінну активність (Corcóstegui R. et al., 2005).
! Селективність до H1-рецепторів – ще один критичний параметр, який визначає ефективність і безпеку АГП. Що вища селективність, то менший ризик взаємодії з іншими рецепторами, а отже – і нижча ймовірність побічних ефектів.
Згідно з оглядом Wang X.Y. та співавт., біластин продемонстрував найвищу селективність до H1-гистамінових рецепторів серед АГП ІІ покоління. Його селективність оцінена на рівні (+++), що суттєво перевищує показники цетиризину, фексофенадину, лоратадину, ебастину та навіть левоцетиризину. Це додатково підкреслює фармакологічну перевагу біластину як препарату з високою специфічністю дії та мінімальним потенціалом небажаних ефектів.
Згідно з даними Wang X.Y. та співавт. (2016), біластин відповідає всім 10 критеріям, які ARIA висуває до сучасних АГП. Для порівняння, цетиризин має лише 6 таких властивостей, а лоратадин, дезлоратадин і левоцетиризин – по 6,5. Більш детальне порівняння біластину з іншими АГП наведено в таблиці 2.
Ефективність біластину щодо контролю симптомів АРК: результати клінічних досліджень
Однією з ключових переваг біластину порівняно з іншими АГП є наявність в інструкції офіційного показання до застосування саме при АРК. Серед препаратів ІІ покоління лише біластин рекомендований для лікування цього стану. Підґрунтям для появи показання до застосування біластину при АРК стали переконливі результати клінічних досліджень. Так, у рандомізованому подвійному сліпому перехресному дослідженні Horak F. і співавт. було продемонстровано, що вже через годину після прийому біластин значуще зменшує вираженість назальних і очних симптомів АР у відповідь на провокацію аероалергенами (рис. 4). Ефект зберігається впродовж 24-26 год, що значно перевищує тривалість дії фексофенадину в аналогічній дозі (Horak F. et al., 2010).
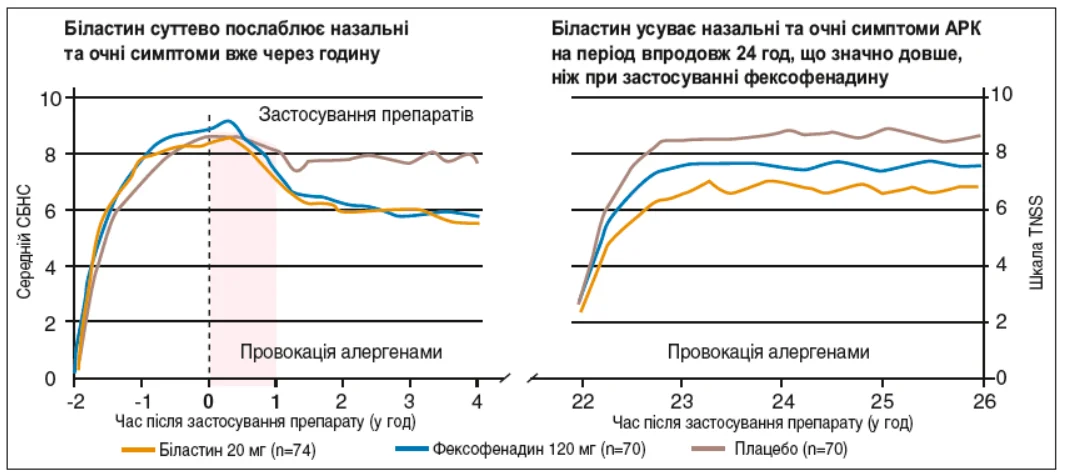 Рис. 4. Динаміка ефективності біластину щодо зменшення назальних і очних симптомів АРК (Horak F. et al., 2010)
Рис. 4. Динаміка ефективності біластину щодо зменшення назальних і очних симптомів АРК (Horak F. et al., 2010)
У дослідженні Bartra J. та співавт. (2011) біластин показав найкращі результати серед порівнюваних АГП щодо зменшення вираженості основних очних симптомів АРК – свербежу, сльозотечі та почервоніння очей – уже на 7-й день лікування, з подальшим посиленням ефекту до 14-го дня. Зміни були статистично достовірними (p<0,001) порівняно з плацебо, а ефективність біластину перевищувала таку цетиризину за зменшенням як свербежу, так і почервоніння кон’юнктиви (Bartra J. et al., 2011).
Додатково до короткострокових результатів, ефективність біластину в лікуванні як сезонного, так і цілорічного АР була підтверджена в японському відкритому дослідженні Okubo K. та співавторів. Упродовж 12 або 52 тиж 120 пацієнтів отримували біластин у дозі 20 мг щоденно. Було зафіксовано значуще зниження загального балу назальних та очних симптомів, що зберігалося протягом усього періоду спостереження – без зниження ефективності препарату. Біластин також продемонстрував хорошу переносимість, зокрема за тривалого застосування (Okubo K. et al., 2017).
Таким чином, Ніксар® – оригінальний неседативний АГП біластину – є єдиним сучасним АГП, що має офіційно зареєстроване показання для симптоматичного лікування АРК (сезонного і цілорічного) та кропив’янки. Його ефективність доведено щодо полегшення:
- чхання, свербежу та закладеності носа;
- свербежу, сльозотечі та почервоніння очей;
- свербежу та зменшення кількості й розміру пухирів при кропив’янці.
Роль алерген-специфічної імунотерапії при АРК
Утім, навіть за наявності ефективних симптоматичних засобів, таких як сучасні АГП з доведеною дією на назальні та очні прояви, стратегія ведення пацієнта з АР чи АРК не має обмежуватися лише купіруванням симптомів – треба не забувати про етіологічну терапію.
Попри те що алерген-специфічна імунотерапія (АСІТ) є єдиною етіологічною терапією АР, її отримує лише незначний відсоток пацієнтів. Не менш важлива і специфічна діагностика причин алергії, адже вона:
- дає можливість правильно рекомендувати елімінаційну терапію;
- допомагає виявити неочевидну сенсибілізацію та спрогнозувати ефективність лікування;
- забезпечує можливість призначення АСІТ, яка впливає безпосередньо на патогенез захворювання;
- сприяє запобіганню трансформації алергічних захворювань – «атопічного маршу» (харчова гіперчутливість → атопічний дерматит → алергічний риніт → бронхіальна астма);
- дає змогу знизити поріг чутливості, зменшити кількість симптомів у відповідь на вплив алергену та запобігти розширенню спектра сенсибілізації.
Висновки
АР у більшості випадків супроводжується очними симптомами, тобто закономірно поєднується з АРК, що треба розглядати не як окрему патологію, а як єдиний запальний процес із різною локалізацією – у слизовій оболонці носа та кон’юнктиві. Найчастіше таку коморбідність спостерігають у пацієнтів із сезонною сенсибілізацією до пилкових алергенів. Відповідно, оптимізація лікування має передбачати комплексний підхід до контролю як назальних, так і очних проявів, з урахуванням тяжкості, тривалості й впливу симптомів на якість життя.
У цьому контексті особливого значення набуває застосування препаратів, здатних впливати одночасно на обидві групи симптомів. Єдиним сучасним неседативним АГП, зареєстрованим для лікування як сезонного, так і цілорічного АРК, є біластин (оригінальний – Ніксар®). Він забезпечує швидке (уже через годину) та тривале (до 26 год) полегшення як назальних, так і очних проявів, у тому числі чхання, свербежу, сльозотечі, почервоніння очей і закладеності носа. Препарат також має офіційне показання для лікування кропив’янки, що підвищує його універсальність у клінічній практиці.
Водночас навіть найсучасніші симптоматичні препарати, зокрема Ніксар®, що ефективно контролюють як назальні, так і очні прояви алергії, не замінюють етіотропного підходу до лікування. АСІТ залишається єдиним методом, здатним модифікувати перебіг алергічного захворювання, знизвати рівень сенсибілізації та запобігти прогресуванню «атопічного маршу». Проте через обмежену доступність або інші чинники АСІТ наразі застосовується меншістю пацієнтів. Це наголошує на важливості своєчасної діагностики, виявлення причинно-значущих алергенів і поетапного вибору терапевтичної тактики – від ефективного контролю симптомів до потенційної імунної модифікації перебігу хвороби.
Список літератури – у редакції.
Підготувала Ганна Кирпач
Тематичний номер «Пульмонологія. Алергологія. Риноларингологія» №2 (70), 2025 р.