17 квітня, 2017
Механизм-обоснованный подход к выбору фармакотерапии хронической боли
В рамках V Национального конгресса неврологов, психиатров и наркологов Украины (16-17 марта, г. Харьков) традиционно одной из самых обсуждаемых была тема выбора терапии для пациентов с хроническими болевыми синдромами.
 Руководитель отдела сосудистой патологии головного мозга ГУ «Институт неврологии, психиатрии и наркологии НАМН Украины», главный внештатный специалист МЗ Украины по специальности «Неврология», доктор медицинских наук, профессор Тамара Сергеевна Мищенко охарактеризовала проблему хронической боли и представила механизм-обоснованный подход к назначению терапии.
Руководитель отдела сосудистой патологии головного мозга ГУ «Институт неврологии, психиатрии и наркологии НАМН Украины», главный внештатный специалист МЗ Украины по специальности «Неврология», доктор медицинских наук, профессор Тамара Сергеевна Мищенко охарактеризовала проблему хронической боли и представила механизм-обоснованный подход к назначению терапии.
По данным Всемирной организации здравоохранения (ВОЗ), около 90% заболеваний ассоциируются с болью. Боль служит основной причиной 11-40% обращений за первичной медицинской помощью. При длительности дольше 12 нед боль классифицируется как хроническая. Она истощает эмоциональные ресурсы человека, нарушает сон, приводит к социальной и трудовой дезадаптации, прямым и непрямым экономическим потерям. Эксперты ВОЗ прогнозируют прогрессивное увеличение распространенности хронических болевых синдромов.
О медико-социальной значимости проблемы боли в Украине свидетельствует статистика продаж комбинированных аналгетиков. Согласно данным 2015 г. украинцы приобрели 62 млн упаковок цитрамона, около 42 млн упаковок седалгина: цифры сопоставимые и даже превышающие численность населения. Злоупотребление аналгетиками в высоких дозах для купирования боли влечет за собой новые проблемы – рост желудочно-кишечной патологии и абузусную головную боль. Простые аналгетики очень часто применяются при состояниях, при которых они не показаны или неэффективны, например при нейропатических болевых синдромах.
Причиной нейропатической боли является не сигнал о повреждении периферических тканей, а первичное повреждение или дисфункция отделов периферической или центральной нервной системы (ЦНС), ответственных за проведение и обработку болевых сигналов. По данным некоторых авторов, распространенность нейропатической боли в популяции составляет 6-8%; 20% всех хронических болевых синдромов являются нейропатическими по механизму (P.D. Wall, R. Melzack, 1999). Примерами первичного поражения нервной системы, вызывающего нейропатическую боль, является алкогольная и диабетическая полинейропатии, герпетическая невралгия, травмы спинного мозга. Кроме того, нейропатический компонент часто присутствует в составе первично ноцицептивных болевых синдромов, таких как вертеброгенная боль в спине, туннельные нейропатии, комплексный регионарный болевой синдром после травм конечностей. Такую боль классифицируют как смешанную.
Для оказания эффективной помощи при нейропатических и смешанных болевых синдромах следует сделать все возможное для определения ведущих механизмов формирования и хронизации болевых ощущений у данного пациента.
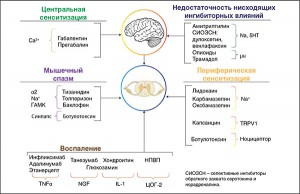
Исходя из типа механизмов формирования боли подбирается дифференцированная терапия (рис. 1). При ноцицептивной боли, которая ощущается в ответ на активацию ноцицепторов периферических тканей при реальном повреждающем воздействии, основными мишенями терапии являются отек и воспаление с участием провоспалительных цитокинов, на которое эффективно влияют нестероидные противовоспалительные препараты (НПВП). При наличии мышечного спазма, служащего дополнительным источником афферентных болевых стимулов, показано назначение миорелаксантов.
Особого подхода требует нейропатическая и смешанная боль. Основной механизм в данном случае – это сенситизация (понижение порога чувствительности) периферических или центральных отделов нервной системы к болевым стимулам. Клинически сенситизация проявляется разнообразием «позитивных» нейропатических феноменов – аллодинией (болезненным восприятием неболевых стимулов), гипералгезией (усиленным восприятием боли), парестезиями (дополнительными неболевыми ощущениями).
Если у пациента присутствуют аллодиния и вторичная гипералгезия, то простые аналгетики и НПВП будут неэффективны. В рекомендациях Европейской федерации неврологических обществ (EFNS) по лечению нейропатической боли (последний пересмотр – 2009 г.) к препаратам первой линии отнесены габапентин, прегабалин, трициклические антидепрессанты (например, амитриптилин) и препараты группы ингибиторов обратного захвата серотонина и норадреналина (дулоксетин, венлафаксин). Эффективность и безопасность перечисленных средств подтверждены в контролируемых клинических исследованиях.
Мишенью действия прегабалина (оригинальный препарат Лирика) являются α2δ-субъединицы потенциалзависимых кальциевых каналов на мембранах нейронов задних рогов спинного мозга, которые вовлечены в механизм центральной сенситизации. Как модулятор кальциевых каналов прегабалин препятствует перегрузке нейронов кальцием и избыточному выделению возбуждающих медиаторов.
Эффективная начальная доза Лирики – 150 мг/сут (в два приема по 75 мг). При необходимости через 3-7 дней дозу можно повысить до 300-600 мг/сут (2 р/сут по 150 или 300 мг). Доза прегабалина 450 мг/сут соответствует максимальной терапевтической дозе габапентина 3600 мг/сут.
 Заведующая кафедрой нервных болезней и нейрохирургии факультета последипломного образования ГУ «Днепропетровская медицинская академия МЗ Украины», доктор медицинских наук, профессор Людмила Антоновна Дзяк более подробно остановилась на механизмах контроля боли и эффектах адъювантных аналгетиков.
Заведующая кафедрой нервных болезней и нейрохирургии факультета последипломного образования ГУ «Днепропетровская медицинская академия МЗ Украины», доктор медицинских наук, профессор Людмила Антоновна Дзяк более подробно остановилась на механизмах контроля боли и эффектах адъювантных аналгетиков.
В настоящее время общепринятой является биопсихосоциальная концепция боли, согласно которой боль – это результат динамического взаимодействия биологических, психологических и социо-культуральных факторов, формирующих переживания, представления человека о боли, его реакции и поведение.
В 1965 г. R. Melzak и P.D. Wall была предложена теория воротного контроля боли, согласно которой нервные импульсы, вызванные болевым стимулом, контролируются на уровне задних рогов спинного мозга нисходящими путями, передающими неболевую информацию из высших отделов головного мозга.
Негативные эмоции (тревога, страх), нарушения сна, депрессия, навязчивые мысли о боли (катастрофизация), а также другие факторы, такие как социальная изоляция и гиподинамия, открывают «ворота боли», то есть способствуют прохождению ноцицептивных импульсов в ЦНС, их усилению и негативному эмоциональному окрашиванию. И наоборот, положительные эмоции и поддержка окружающих эти ворота закрывают.
Однако дальнейшие наблюдения показали, что болевые ощущения могут возникать и при полном повреждении спинного мозга, а также в отсутствующих частях тела. Исследования феномена фантомных болей привели к заключению, что восприятие собственного тела и его многообразных ощущений обусловлено центральными процессами в головном мозге, генетически детерминировано и может лишь модифицироваться под воздействием периферических сигналов и прошлого опыта. Этот вывод стал основой новой теории – теории нейроматрикса (R. Melzack, 1999). Нейроматрикс представляет собой обширную сеть нейронов, образующих функциональные петли между таламусом и корой, корой и лимбической системой.
Синаптические связи в этой нейронной сети генетически детерминированы и в некотором смысле составляют материнскую «матрицу», генерирующую, воспроизводящую и модулирующую сенсорную информацию.
Примером сложных взаимодействий центральных структур передачи и обработки сенсорной информации является феномен нейропатической боли. По современным представлениям, нейропатическая боль является результатом центральной сенситизации к болевым и неболевым стимулам, что происходит на фоне ослабления нисходящих ингибиторных влияний.
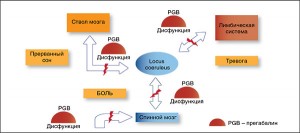
Соответственно, основные задачи терапии нейропатической боли – заблокировать механизмы сенситизации и усилить нисходящий воротный контроль. В настоящее время эту задачу наиболее успешно решают препараты, которые обладают специфическим свойством модулировать α2δ-субъединицу потенциалзависимых кальциевых каналов на мембранах сенсорных нейронов в ганглиях заднего корешка и спинном мозге. Этим свойством обладает прегабалин (Лирика), что и определяет высокую эффективность препарата при лечении постгерпетической невралгии, диабетической болевой полинейропатии, постинсультной боли и других нейропатических синдромов.
Продолжается изучение других центральных механизмов действия прегабалина. G.D. Iannetti и соавт. (2010) в исследованиях с использованием функциональной нейровизуализации показали, что даже разовая доза препарата подавляет активацию структур внутри «матрицы боли» (структур, отвечающих за восприятие боли в ЦНС, например правой и левой коры островка, ствола мозга, таламуса) и вызывает торможение структур вне «матрицы боли» (например, затылочной, лобной и височной коры). Кроме того, прегабалин улучшает работу антиноцицептивной системы: ослабляет ГАМК-эргическую интернейронную ингибицию нисходящих норадренергических путей контроля боли в стволе мозга (Takasu et al., 2006; Takeuchi et al., 2007).
Уникальным свойством прегабалина является разобщение порочного круга «боль – нарушение сна – тревога», так как этот препарат обладает выраженной анксиолитической активностью. Улучшение в эмоциональной сфере и повышение качества сна являются важными условиями закрытия «ворот боли», что отвечает принципам биопсихосоциального подхода к терапии (рис. 2).
Таким образом, хроническая боль – это ежедневный вызов профессионализму врача, но знание основных механизмов формирования боли и контроля боли со стороны ЦНС помогает подобрать адекватную терапию, которая будет максимально соответствовать потребностям и ожиданиям пациента.
Подготовил Дмитрий Молчанов