20 березня, 2017
Фенотипы астмы: возможности персонализированной терапии монтелукастом
Бронхиальная астма (БА) – одно из наиболее распространенных хронических состояний в мире и самое распространенное неинфекционное заболевание у детей. По данным исследования Global Burden of Disease Study, в Европе астмой страдают около 30 млн в мире – более 300 млн человек. О гетерогенной природе астмы известно давно, однако только в последние годы медицинская наука пришла к пониманию, что БА – не одно заболевание, а совокупность множественных фенотипов, каждый из которых определяется уникальной взаимосвязью между генетическими и внешними факторами. В соответствии c исследованием Wenzel (2006), классификация фенотипов основывается преимущественно на клинических, связанных с теми или иными триггерами или воспалительных характеристиках (эозинофильная астма, астма с поздним началом, резистентная к лечению астма, аллергическая астма и т.д.).
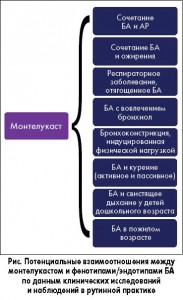 Предложенные фенотипы БА можно дополнительно разделить на подтипы в зависимости от определенного функционального или патофизиологического механизма – так называемые эндотипы. Точное определение фенотипа астмы становится все более важным, поскольку распознавание специфического субфенотипа может улучшить наше понимание патофизиологических механизмов и ответа на лечение, особенно у пациентов, резистентных к имеющейся сегодня терапии. Традиционные противоастматические препараты эффективны не у всех пациентов, и имеет место значительная вариабельность ответа на лечение у разных больных. Ингаляционные кортикостероиды (ИКС) в ежедневном режиме в моно- или комбинированной терапии используют миллионы пациентов с БА, однако примерно треть больных не получают пользы от такого лечения. С другой стороны, на сегодня накоплено достаточно доказательств, что некоторые фенотипы астмы являются чувствительными к антагонистам лейкотриеновых рецепторов (АЛТР), особенно в условиях реальной клинической практики. Представитель класса АЛТР монтелукаст является особенно эффективным при астме, индуцированной физическими нагрузками, а также при астме, ассоциированной с аллергическим ринитом (АР). Другими фенотипами, при которых монтелукаст оказывает выраженный положительный эффект, являются астма у пациентов с ожирением, аспирининдуцированная БА и эпизоды свистящего дыхания («визинга»), индуцированные вирусной инфекцией (рис.). В настоящей работе проведен анализ недавней литературы (контролированных клинических исследований, а также прагматических и наблюдательных исследований, лучше отражающих аспекты рутинной практики) касательно роли монтелукаста в лечении БА, включая специфические фенотипы заболевания.
Предложенные фенотипы БА можно дополнительно разделить на подтипы в зависимости от определенного функционального или патофизиологического механизма – так называемые эндотипы. Точное определение фенотипа астмы становится все более важным, поскольку распознавание специфического субфенотипа может улучшить наше понимание патофизиологических механизмов и ответа на лечение, особенно у пациентов, резистентных к имеющейся сегодня терапии. Традиционные противоастматические препараты эффективны не у всех пациентов, и имеет место значительная вариабельность ответа на лечение у разных больных. Ингаляционные кортикостероиды (ИКС) в ежедневном режиме в моно- или комбинированной терапии используют миллионы пациентов с БА, однако примерно треть больных не получают пользы от такого лечения. С другой стороны, на сегодня накоплено достаточно доказательств, что некоторые фенотипы астмы являются чувствительными к антагонистам лейкотриеновых рецепторов (АЛТР), особенно в условиях реальной клинической практики. Представитель класса АЛТР монтелукаст является особенно эффективным при астме, индуцированной физическими нагрузками, а также при астме, ассоциированной с аллергическим ринитом (АР). Другими фенотипами, при которых монтелукаст оказывает выраженный положительный эффект, являются астма у пациентов с ожирением, аспирининдуцированная БА и эпизоды свистящего дыхания («визинга»), индуцированные вирусной инфекцией (рис.). В настоящей работе проведен анализ недавней литературы (контролированных клинических исследований, а также прагматических и наблюдательных исследований, лучше отражающих аспекты рутинной практики) касательно роли монтелукаста в лечении БА, включая специфические фенотипы заболевания.
Монтелукаст в лечении астмы
Роль цистеиниловых лейкотриенов (CysLT) как ключевых медиаторов и модуляторов патогенеза БА доказана в экспериментальных и клинических условиях. CysLT продуцируются преимущественно клетками врожденной иммунной системы, в частности базофилами, эозинофилами, тучными клетками и моноцитами/макрофагами. Взаимодействие CysLT с рецепторами 1 типа на этих клетках вызывает сокращение гладких мышц, усиливает бронхиальную гиперреактивность, нарушает мукоцилиарный клиренс, повышает секрецию слизи, сосудистую проницаемость и Тh2-опосредованное эозинофильное воспаление дыхательных путей.
Бронхоспастический эффект CysLT в респираторном тракте человека превышает таковой гистамина и метахолина. При персистирующей астме CysLT играют важную роль в ремоделировании дыхательных путей за счет повышения количества бокаловидных клеток, продукции слизи, неоангиогенеза и фиброза, а также гиперплазии гладкомышечных клеток и миофибробластов. В свою очередь, антагонисты рецепторов CysLT1 ингибируют ремоделирование дыхательных путей, эффективно противодействуя вышеперечисленным процессам. Дополнительным терапевтическим преимуществом этих препаратов является то, что кортикостероиды не влияют ни на синтез CysLT, ни на экспрессию рецепторов CysLT1. Среди доступных антагонистов рецепторов CysLT1 монтелукаст обладает самой высокой эффективностью и лучшим профилем безопасности, а также является наиболее изученным препаратом класса. Кроме того, монтелукаст проявляет дополнительные противовоспалительные свойства, не связанные с антагонизмом к рецепторам CysLT. Согласно результатам рандомизированных контролированных исследований (РКИ) и систематических обзоров монтелукаст при назначении в монотерапии или в комбинации с ИКС улучшает легочную функцию, уменьшает симптомы и снижает риск обострений у взрослых пациентов и у детей с астмой.
Современные руководства рекомендуют использование АЛТР в монотерапии у пациентов с персистирующей БА, в качестве альтернативы или в сочетании с ИКС, а также в качестве альтернативы повышению дозы ИКС либо добавлению длительнодействующего β2-агониста. ИКС остаются препаратами первой линии поддерживающей терапии на основании данных РКИ, в которых ИКС продемонстрировали преимущество над АЛТР. Тем не менее следует отметить, что репрезентативность РКИ для реальной клинической практики является большим вопросом, прежде всего вследствие строгих критериев включения (как правило, из участия исключались пациенты с выраженной коморбидностью или получающие сопутствующую терапию) и тщательным мониторингом техники ингаляции. Подсчитано, что из-за этих факторов из РКИ исключали примерно 95% пациентов с БА, получающих лечение в обычных условиях. В то же время исследования, осуществляемые в реальной клинической практике (натуралистические, прагматические или наблюдательные), охватывают более разнородную популяцию пациентов с астмой и благодаря этому позволяют лучше изучить взаимосвязь между сопутствующими заболеваниями, факторами образа жизни, характеристиками пациентов и эффективностью противоастматической терапии.
В исследовании Price и соавт. (2011), опубликованном в авторитетном издании New England Journal of Medicine, в условиях реальной клинической практики (первичного звена медицинской помощи) изучали эффективность АЛТР у пациентов в возрасте от 12 до 80 лет с плохо контролированной БА. Первичной конечной точкой было качество жизни пациентов, оцененное по опроснику MAQoLQ, после 2 месяцев лечения. В результате было установлено, что АЛТР эквивалентны ингаляционным кортикостероидам на шаге 2 GINA (Глобальной инициативы по борьбе с астмой) и длительнодействующим β2-агонистам на шаге 3. В похожем исследовании Chen и соавт. (2014) начало терапии с ИКС или АЛТР у детей с астмой ассоциировалось с одинаковой частотой обострений БА, требующих госпитализации или назначения системных кортикостероидов. Таким образом, в условиях реальной клинической практики АЛТР демонстрируют очень высокую – сравнимую с ИКС – эффективность при БА, тем не менее при определенных фенотипах астмы назначение АЛТР является особенно оправданным.
Астма и ринит
Бронхиальная астма и АР часто сопутствуют друг другу. Тесная связь между этими заболеваниями позволяет говорить о том, что и БА, и АР являются системной патологией. У пациентов с АР повышен риск развития астмы, и плохо контролируемый АР ассоциируется с ухудшением контроля БА. Аллергический ринит является важнейшей клинической характеристикой эндотипа «аллергическая астма».
В настоящее время появляется все больше доказательств того, что лейкотриены играют важную роль в патогенезе АР. Систематический обзор и метаанализ 11 РКИ показал, что АЛТР значительно лучше плацебо и не уступают антигистаминным препаратам в уменьшении симптомов и улучшении качества жизни пациентов с АР. Nayak и Langdon (2007) провели систематический обзор исследований, в которых монтелукаст применялся в лечении сезонного и круглогодичного АР, в том числе у пациентов с сопутствующей БА. У пациентов с астмой монтелукаст значительно улучшал течение обоих заболеваний и позволил уменьшить применение противоастматических препаратов. В исследовании COMPACT сравнивали ответ на комбинированную терапию монтелукастом и будесонидом у пациентов с БА и коморбидным АР или без АР. В подгруппе больных с АР сочетанное применение монтелукаста и будесонида значительно эффективнее уменьшало бронхообструкцию по сравнению с удвоением дозы будесонида.
Следует отметить, что, несмотря на очевидную взаимосвязь БА и АР, пациенты с аллергическим ринитом, как правило, исключались из РКИ противоастматических препаратов. В то же время в многочисленных наблюдательных исследованиях монтелукаст продемонстрировал высокую эффективность у пациентов с БА и АР.
В 12-недельном открытом исследовании Virchow и соавт. (2010) наблюдали 1681 пациента с легкой и среднетяжелой астмой, неадекватно контролируемой ИКС или ИКС + длительнодействующий β2-агонист. В качестве дополнительной терапии пациенты получали монтелукаст 10 мг 1 р/сут и проходили обследования через 3, 6, 9 и 12 мес. Результаты показали, что добавление монтелукаста значительно улучшало оценку теста контроля астмы (АСТ; первичная конечная точка) на протяжении 12 мес наблюдения у всех больных, однако у пациентов с АР улучшение было значительным. Недавно Wu и соавт. (2014) установили, что у детей с БА и АР, принимающих АЛТР, риск неотложной госпитализации снижается более чем вдвое по сравнению с детьми, которые получают ИКС. Результаты этих и других подобных исследований свидетельствуют о том, что назначение монтелукаста пациентам с БА и АР является рациональной терапевтической стратегией, эффективно воздействующей на оба заболевания. В международных консенсусах PRACTALL и ICON также указывается, что монтелукаст может быть особенно эффективным у детей с БА и сопутствующим АР.
Бронхоконстрикция, индуцированная физической нагрузкой
Согласно руководству GINA ограничение активности вследствие симптомов, вызываемых физической нагрузкой, является ключевым фактором ухудшения контроля астмы. Бронхоконстрикция, индуцированная физической нагрузкой, (БИФН) сопровождается высвобождением CysLT С4, D4 и E4. В многочисленных исследованиях было продемонстрировано, что монтелукаст значительно уменьшает проявления БИФН у взрослых и у детей начиная с 6-летнего возраста, при этом при длительном применении препарата к нему не развивается толерантность. Значимая защита от БИФН достигается уже через 2 ч после приема и сохраняется на протяжении 24 ч. Этот аспект действия препарата особенно актуален для детей, у которых активность на протяжении дня имеет частый и нерегулярный характер.
Stelmach и соавт. (2008) сравнивали эффекты ИКС будесонида; комбинации будесонида и длительнодействующего β2-агониста формотерола; комбинации будесонида и монтелукаста; монтелукаста в монотерапии и плацебо у детей в возрасте 6-18 лет с БИФН. Результаты показали, что лучшая защита от БИФН достигалась в двух группах, принимавших монтелукаст.
Как известно, β2-агонисты при ингаляции непосредственно перед физической нагрузкой уменьшают выраженность БИФН у большинства пациентов. Однако ежедневное применение этих препаратов вызывает тахифилаксию с десенситизацией β2-рецепторов, что усиливает высвобождение аллергических медиаторов. Fogel и соавт. (2010) сравнивали монтелукаст и ингаляционный салметерол, назначаемые дополнительно к ИКС у детей с персистирующей астмой и БИФН. Монтелукаст значительно эффективнее предупреждал снижение объема форсированного выдоха за 1-ю секунду после физических нагрузок и ускорял восстановление этого показателя. Аналогичные результаты были получены в исследовании Storms и соавт. (2008). Систематический обзор рандомизированных контролированных исследований показал, что у детей с БА антагонисты лейкотриеновых рецепторов по сравнению с длительнодействующими β2-агонистами обеспечивают стабильную защиту от БИФН и обладают важным дополнительным эффектом – снижают потребность в скоропомощных препаратах.
Активное и пассивное курение
Распространенность курения среди пациентов с астмой примерно такая же, как и в общей популяции. У больных БА активное курение ассоциируется с усугублением симптомов и ухудшением контроля над заболеванием, а также со сниженным ответом на кортикостероиды. Очевидно, по этой причине из большинства исследований ИКС и комбинированных препаратов исключали не только активных курильщиков, но и пациентов с анамнезом курения >10 пачко-лет.
С другой стороны, имеются убедительные доказательства, что курение стимулирует продукцию CysLT, что обусловливает целесообразность применения АЛТР в этой популяции больных БА. В исследовании Lazarus и соавт. (2007) было подтверждено, что курильщики с БА малочувствительны к ИКС, в то же время монтелукаст оказывал выраженный положительный эффект на показатели пикфлоуметрии. В крупном двойном слепом рандомизированном исследовании, включавшем курильщиков с БА, монтелукаст 10 мг 1 р/сут улучшал контроль БА так же эффективно, как и флутиказона пропионат 250 мг 2 р/сут (Price et al., 2013). При этом у пациентов с анамнезом курения более 11 пачко-лет наблюдалась отчетливая тенденция к более высокой эффективности монтелукаста.
Пассивное курение, особенно у детей, также может вызывать стероидорезистентность. У детей с БА, подверженных воздействию табачного дыма, наблюдается повышение уровней CysLT E4, что коррелировало с высоким риском обострений астмы. В исследовании Rabinovich и соавт. (2008) с участием детей школьного возраста было установлено, что монтелукаст, назначаемый в дополнение к базисной терапии, был более эффективным у детей, подверженных пассивному курению.
Ожирение
Ожирение является значимым фактором риска развития БА. Кроме того, у пациентов с БА и ожирением заболевание хуже контролируется традиционной противоастматической терапией, что ассоциируется со снижением качества жизни и повышенными расходами на лечение. Исследования с участием взрослых и детей с БА свидетельствуют о том, что пациенты с ожирением хуже отвечают на кортикостероиды и бронходилататоры. Это обусловлено повышенной экспрессией 5-липоксигеназы и других ключевых медиаторов синтеза CysLT в жировой ткани, что приводит к повышению уровней CysLT. Peters-Golden и соавт. (2006) наблюдали пациентов с БА и ожирением и установили, что этот тип астмы лучше отвечает на лечение монтелукастом.
Аспирин-индуцированное респираторное заболевание (АИРЗ)
АИРЗ – широко распространенный фенотип астмы с началом во взрослом возрасте, который ассоциируется с хроническим гиперпластическим риносинуситом, назальными полипами и приступами астмы после приема аспирина и других неселективных ингибиторов циклооксигеназы. По разным данным, распространенность АИРЗ среди взрослых составляет 10-25%.
В патогенезе АИРЗ задействованы гиперэкспрессия 5-липоксигеназы и синтазы лейкотриена С4, что приводит к конститутивной повышенной продукции CysLT и пиковому высвобождению CysLT после приема аспирина. Кроме того, при АИРЗ наблюдается повышенная экспрессия рецепторов CysLT. Как и в случае курения и ожирения, этот фенотип БА отличается низкой чувствительностью к ИКС и хорошо отвечает на лечение АЛТР. В исследовании Dahlen и соавт. (2002) оценивали эффективность монтелукаста у пациентов с плохо контролированной БА и непереносимостью аспирина, из которых 90% уже получали средние и высокие дозы ИКС. В группе монтелукаста наблюдалось значительное улучшение контроля заболевания по сравнению с группой плацебо. При этом улучшение легочной функции при лечении монтелукастом сопровождалось уменьшением симптомов астмы и снижением частоты обострений. Результаты этого исследования и множества подобных работ свидетельствуют о том, что монтелукаст может значительно улучшать контроль астмы и назальных симптомов у пациентов с АИРЗ.
Астма у пожилых пациентов
Недавние эпидемиологические исследования показывают, что распространенность астмы у пациентов пожилого возраста составляет 4,5-12,7%. По сравнению с более молодыми пациентами у таких больных БА ассоциируется с более высокими показателями смертности и затрат на лечение. Как известно, у пожилых пациентов вследствие когнитивных нарушений и других факторов часто наблюдаются трудности с соблюдением техники ингаляций, что ассоциируется с ухудшением контроля астмы. Монтелукаст рассматривается как перспективный препарат для лечения данной категории больных, поскольку благодаря простому режиму применения он позволяет значительно улучшить комплайенс.
Ye и соавт. (2013) сравнивали эффективность добавления монтелукаста и удвоения дозы ИКС у пожилых пациентов с астмой. После 12 нед лечения контроль заболевания улучшался примерно одинаково в обеих группах, однако в группе монтелукаста наблюдалась значительно более низкая частота обострений, требовавших системного приема кортикостероидов, и более низкая частота фарингита. В исследовании Bozek и соавт. (2012) добавление монтелукаста к терапии ИКС и длительнодействующим β2-агонистом позволило почти в 2 раза увеличить количество дней без астмы и уменьшить потребность в скоропомощных препаратах.
В целом имеющиеся данные показывают, что у пожилых пациентов с БА монтелукаст характеризуется высокой эффективностью и хорошо переносится, благодаря чему может применяться в дополнение к комбинированной ингаляционной терапии или самостоятельно как альтернатива ИКС или β2-агонистам у больных, которым эти препараты противопоказаны.
Фенотипы «малых дыхательных путей»
Согласно последним данным персистирующее неконтролированное воспаление в малых дыхательных путях вносит значительный вклад в ухудшение контроля астмы. Ингаляционные препараты, даже в современных доставочных устройствах, в меньшей степени достигают дистальных отделов респираторного тракта по сравнению с системными препаратами, такими как монтелукаст. Кроме того, экспрессия рецепторов CystLT в малых бронхах примерно в 30 раз выше по сравнению с крупными бронхами, что объясняет мощную антагонистическую активность монтелукаста в отношении ремоделирования малых дыхательных путей. Получены доказательства того, что уменьшение воспаления в дистальных бронхиолах при лечении монтелукастом ассоциируется с улучшением контроля БА и качества жизни, связанного с астмой.
Дети дошкольного возраста с астмой и свистящим дыханием
Свистящее дыхание (визинг) и одышка у детей дошкольного возраста – одни из наиболее частых жалоб в педиатрической практике. До 6-летнего возраста эти расстройства регистрируются примерно у 50% детей. Ранний транзиторный визинг в целом является доброкачественным состоянием, однако в случае персистирования или позднего развития он ассоциируется с замедленным ростом пребронходилатационного объема форсированного выдоха за 1-ю секунду и необратимым ограничением воздушного потока по достижению 18-летнего возраста.
Типичный паттерн визинга у детей дошкольного возраста состоит из непродолжительных, но частых рецидивов кашля и свистящего дыхания, индуцируемых острой респираторной вирусной инфекцией. Европейское респираторное общество (ERS) рекомендует дифференцировать два фенотипа визинга: эпизодический и персистирующий, в зависимости от отсутствия или присутствия симптомов между обострениями. Существует консенсус, что при персистирующем визинге первым выбором поддерживающей терапии являются ИКС, тогда как при интермиттирующем могут назначаться ИКС или монтелукаст. Однако родители детей дошкольного возраста часто отказываются применять ИКС из-за опасений развития побочных эффектов. В то же время исключительно благоприятный профиль безопасности монтелукаста и простой режим лечения (пероральная терапия) позволяют достичь значительно лучшего комплайенса в этой возрастной группе.
Безопасность
Монтелукаст является безопасным препаратом и ассоциируется с низкой частотой нежелательных явлений (НЯ). Общая частота НЯ для монтелукаста сравнима с таковой плацебо, и назначение препарата в качестве дополнительной терапии не повышает риск НЯ по сравнению с терапией, основанной на ИКС или β2-агонистах. В недавнем систематическом обзоре и метанаализе сравнивали эффективность и безопасность АЛТР и плацебо у подростков и взрослых. Процент пациентов с НЯ был сопоставимым в основной группе и группе сравнения. В 5 исследованиях НЯ не наблюдались вовсе. Кроме того, не было зарегистрировано ни одного случая серьезных НЯ. Авторы пришли к выводу, что частота НЯ и досрочного прекращения лечения вследствие НЯ или усугубления астмы была аналогичной для АЛТР и плацебо, что свидетельствует об исключительно благоприятном профиле безопасности и переносимости АЛТР.
Анализ безопасности и переносимости монтелукаста у 2751 ребенка дошкольного и школьного возраста показал, что препарат хорошо переносится, и наиболее частыми клиническими НЯ во всех группах терапии (плацебо, монтелукаст или активный контроль/стандартное лечение) были инфекция верхних дыхательных путей, усугубление астмы, фарингит и лихорадка. В исследовании Ali и соавт. (2015) с участием 1920 детей с астмой было убедительно продемонстрировано, что монтелукаст не ассоциируется с нейропсихиатрическими событиями.
Выводы
- Результаты РКИ и данные, полученные в рутинной практике, свидетельствуют о том, что монтелукаст, наиболее широко используемый АЛТР, эффективно воздействует на многие биологические и патофизиологические механизмы БА. При назначении в монотерапии или в комбинации с ИКС монтелукаст может уменьшать потребности в скоропомощных препаратах, улучшать легочную функцию, уменьшать симптомы и снижать риск обострений у взрослых пациентов и у детей с астмой.
- Низкая приверженность к лечению ИКС – частое явление, способствующее ухудшению контроля астмы и развитию тяжелых обострений, требующих госпитализации или неотложной помощи. По сравнению с ингаляционными препаратами монтелукаст имеет более простой путь назначения и благодаря этому может представлять более эффективную стратегию улучшения приверженности к лечению астмы.
- На сегодня накоплено достаточно доказательств того, что определенные фенотипы БА являются особенно чувствительными к монтелукасту. Такие фенотипы включают астму, индуцируемую физическими нагрузками, БА в сочетании с АР, астму у пожилых пациентов, астму у курильщиков, аспирининдуцированную БА и эпизоды свистящего дыхания, вызываемые вирусной инфекцией.
- Безусловным преимуществом монтелукаста является благоприятный профиль безопасности: препарат хорошо переносится, частота побочных реакций при его применении сравнима с таковой плацебо.
Список литературы находится в редакции.
Статья печатается в сокращении.
Marcello C., Carlo L. Asthma phenotypes: the intriguing selective intervention with Montelukast. Asthma Res Pract. 2016 Aug 12; 2: 11.
Перевел с англ. Алексей Терещенко


