16 жовтня, 2017
Комплекс туберозного склероза

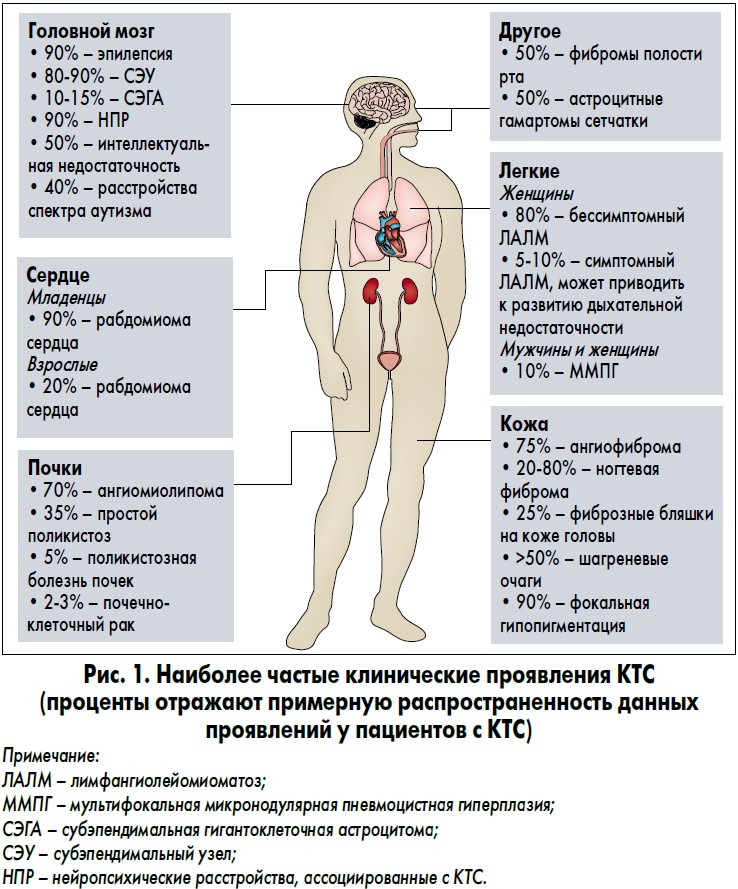
Комплекс туберозного склероза (КТС) представляет собой генетическое заболевание, при котором поражаются многие системы органов. Клинические проявления КТС включают доброкачественные опухоли головного мозга, кожи, сердца, легких и почек, а также разнообразную неврологическую патологию – судороги, расстройства спектра аутизма и когнитивную недостаточность (рис. 1). Название этого заболевания образовано от латинского слова tuber (корневидный побег) и греческого слова skleros (твердый), поскольку при аутопсии в головном мозге умерших пациентов с КТС можно обнаружить характерные твердые и бледные новообразования, именуемые туберсами. Они были впервые описаны в 1880 г. французским неврологом Дезире-Маглуаром Бурневиллем, поэтому данную патологию также называют его именем – болезнь Бурневилля. КТС наследуется по аутосомно-доминантному типу, при этом клинические признаки заболевания характеризуются широкой межличностной вариабельностью (даже у членов одной семьи). Все пациенты с КТС являются носителями функциональных герминативных мутаций в любом из генов-супрессоров опухолей – TSC1 или TSC2. Приблизительно две трети лиц с КТС имеют герминативные мутации, возникшие de novo (некоторые из них – мозаичные), тогда как в трети случаев мутации TSC1 и TSC2 являются наследственными.
КТС имеет характерные клинические проявления, включающие мальформации церебральной коры (туберсы), рабдомиомы сердца, которые могут формироваться в периоде внутриутробного развития и обычно регрессируют в раннем детстве, почечные ангиомиолипомы (АМЛ), содержащие аневризматические сосудистые структуры опухолевого происхождения, ангиофибромы лица (доброкачественные опухоли на лице, состоящие из заполненных кровью сосудов), гипомеланотические макулы (белые очаги на коже) и легочный лимфангиолейомиоматоз (ЛАЛМ) – деструктивное заболевание легких, развивающееся почти исключительно у женщин (рис. 2). У педиатрических пациентов с КТС часто отмечаются младенческие судороги и расстройства спектра аутизма.
Белковый комплекс туберозного склероза, который включает TSC1 (также известный как гамартин) и TSC2 (также известный как туберин), ингибирует mTORC1 – комплекс 1 мишени рапамицина в клетках млекопитающих (mTOR), который контролирует и опосредует такие основные процессы, как клеточный рост, пролиферацию, аутофагию, а также синтез белков и липидов. Впечатляющий прогресс в фундаментальных и прикладных научно-практических исследованиях роли mTOR дал возможность проведения рандомизированных контролируемых клинических исследований по изучению применения при КТС инновационного класса лекарственных препаратов – ингибиторов mTOR. На основании их результатов за последние 5 лет Управление по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) и Европейское агентство лекарственных средств (EMA) одобрили применение у пациентов с КТС целого ряда препаратов, ингибирующих mTOR, с целью лечения почечных АМЛ, субэпендимальных гигантоклеточных астроцитом (СЭГА) и легочного ЛАЛМ.
Эпидемиология
КТС встречается у лиц любой расовой/этнической принадлежности; показатели заболеваемости не различаются в зависимости от пола. Согласно оценкам, КТС отмечается почти у 2 млн человек во всем мире, при этом только в США проживает примерно 50 000 таких пациентов. Многие случаи КТС остаются недиагностированными на протяжении нескольких лет ввиду незначительной выраженности симптоматики и неустановленной природы заболевания. Частота КТС у детей составляет примерно 1 случай на 6000-10000 младенцев, рожденных живыми.
Прогноз при КТС зависит от степени выраженности клинических симптомов. При легких формах заболевания ожидаемая продолжительность жизни соответствует норме. В целом наиболее частыми причинами смерти пациентов с КТС, согласно опубликованным клиникой Мейо в 1991 г. данным, являлись эпилептический статус и бронхопневмония. Другие ведущие причины смерти включали опухоль головного мозга, осложнения со стороны почек и ЛАЛМ, а у новорожденных – сердечную недостаточность вследствие наличия рабдомиом в сердце. Однако в настоящее время – в эпоху наличия терапевтических возможностей ингибирования mTOR – прогноз у пациентов с КТС может значительно отличаться в лучшую сторону от данных, полученных в прошлом столетии.
Генетика
Мутации TSC2 были выявлены примерно у 70%, а мутации TSC1 – у 20% пациентов с клиническим диагнозом КТС. Недавно с использованием таких техник, как секвенирование нового поколения и подходы, основанные на анализе РНК, у части из оставшихся 10% пациентов было показано наличие низкоуровневого соматического мозаицизма или вариантов интронного сплайсинга, поражающих TSC1 или TSC2.
Диагностика, скрининг и профилактика
Консенсусное заявление в отношении диагностических критериев КТС (2012)
В 2012 г. критерии диагностики КТС были пересмотрены Международной консенсусной группой по изучению этого заболевания, в частности в них был включен анализ на наличие мутаций и улучшена идентификация клинических признаков КТС. Диагноз КТС может быть установлен на основании документальной фиксации клинических и рентгенологических признаков заболевания либо посредством генетического тестирования. Прицельное диагностическое обследование следует инициировать при наличии анамнестических сведений о КТС у родственников либо при выявлении у пациента характерных клинических признаков и симптомов заболевания. Пересмотренные критерии диагностики КТС были опубликованы в 2013 г.
 Таким образом, поскольку ни одно из многочисленных клинических проявлений КТС не является патогномоничным, окончательный клинический диагноз основывается на демонстрации сочетаний клинических и/или рентгенологических признаков. Выявление патогенетически значимых мутаций TSC в нормальной ткани сейчас рассматривается как достаточное основание для установления окончательного диагноза, хотя мутации обнаруживают не у всех лиц с клиническими признаками КТС.
Таким образом, поскольку ни одно из многочисленных клинических проявлений КТС не является патогномоничным, окончательный клинический диагноз основывается на демонстрации сочетаний клинических и/или рентгенологических признаков. Выявление патогенетически значимых мутаций TSC в нормальной ткани сейчас рассматривается как достаточное основание для установления окончательного диагноза, хотя мутации обнаруживают не у всех лиц с клиническими признаками КТС.
Мониторинг и профилактика
клинической манифестации
Эпилепсия. Тщательный мониторинг с использованием электроэнцефалографии (ЭЭГ) в первые месяцы жизни в настоящее время считается наилучшим из доступных инструментов определения эпилептогенеза. У младенцев с подозрением на КТС оптимальной методикой мониторинга является видеорегистрация ЭЭГ (одновременная регистрация мозговых волн и поведения пациента). В соответствии с рекомендациями Консенсусной конференции 2012 г. ЭЭГ следует проводить во время установления диагноза и при любом подозрении на судорожную активность. В частности, учитывая высокую распространенность при КТС младенческих судорог, при выявлении поведения, свидетельствующего об их возникновении, всегда следует выполнять ЭЭГ. Важно помнить, что младенцы с КТС, у которых развиваются младенческие судороги, могут не иметь гипсаритмии (аномальный паттерн активности между конвульсиями, который характерен для младенческих судорог) на электроэнцефалограмме.
Субэпендимальные гигантоклеточные астроцитомы. Согласно рекомендациям, принятым на Консенсусной конференции в 2012 г., с целью мониторинга развития СЭГА следует проводить рутинную нейровизуализацию каждые 1-3 года до достижения больными возраста 25 лет. Если рост опухоли фиксируется в период между двумя нейровизуализационными исследованиями, в дальнейшем они проводятся с более короткими интервалами.
Нейропсихические расстройства, ассоциированные с КТС. Интеллектуальная недостаточность, расстройства спектра аутизма и психические нарушения у лиц с КТС часто остаются гиподиагностированными и недостаточно скорректированными. В соответствии с рекомендациями Консенсусной конференции 2012 г. дети с КТС должны проходить тщательное нейропсихологическое обследование на момент установления данного диагноза, а также находиться под пристальным последующим наблюдением невролога и психиатра в детском и подростковом возрасте. Поскольку различные типы эпилепсии, в частности младенческие судороги и рефрактерная эпилепсия, являются факторами риска развития когнитивных нарушений и расстройств спектра аутизма при КТС, должно проводиться агрессивное лечение эпилепсии с целью достижения адекватного контроля судорожной активности.
Легкие. Женщины с КТС подвержены высокому риску развития ЛАЛМ. Всем девушкам с КТС должна проводиться исходная КТ в возрасте около 18 лет; кроме того, регулярное обследование функции легких следует проводить у всех женщин, которые по состоянию своих когнитивных функций способны выполнить инструкции во во время данных исследований. Ограничение воздушного потока может быть оценено количественно с использованием показателя объема форсированного выдоха за 1-ю секунду (ОФВ1) и часто используется для оценки легочной функции у пациентов с ЛАЛМ.
Почки. Новые международные рекомендации указывают на необходимость оценки почечной функции и контроля артериального давления как минимум 1 раз в год, а визуализации почек – каждые 1-3 года. Методом выбора является МРТ, поскольку по информативности она превосходит УЗИ и не сопряжена с риском радиоактивного облучения в отличие от КТ. При выявлении новых АМЛ и их роста нефрологи рутинно увеличивают частоту визуализации до ее выполнения каждые 6-12 мес.
Ангиофибромы. Учитывая недавно полученные доказательства наличия у пациентов с ангиофибромами вторичных мутаций, индуцированных ультрафиолетовым облучением, было высказано предположение о том, что меры по защите от солнечных лучей могут снизить частоту возникновения ангиофибром, однако это пока не было продемонстрировано.
Ведение пациентов с КТС
Проявления со стороны центральной нервной системы
Эпилепсия. Первая линия лечения эпилепсии при КТС, как и при эпилепсии другой этиологии, заключается в назначении противосудорожных препаратов. В соответствии с европейскими и международными рекомендациями в качестве терапии первой линии у детей как с парциальными, так и с младенческими судорогами следует использовать вагабатрин – необратимый ингибитор трансаминазы гамма-аминомасляной кислоты. В лечении эпилепсии при КТС может быть высокоэффективна диетотерапия – причем как классическая кетогенная диета, так и диета на основе продуктов с низким гликемическим индексом. Способствовать достижению контроля судорожной активности может также стимуляция блуждающего нерва. Роль ингибиторов mTOR в лечении рефрактерной эпилепсии при КТС в настоящее время активно изучается, и некоторые сообщения свидетельствуют о том, что у ряда пациентов они могут быть эффективны. Хирургическая резекция участка головного мозга, ответственного за развитие рефрактерной эпилепсии, также может быть весьма успешной.
Субэпендимальные гигантоклеточные астроцитомы. Традиционно единственным вариантом лечения симптомных или растущих СЭГА являлась нейрохирургическая резекция. Однако данное вмешательство сопряжено с известными рисками, особенно при выполнении ургентной операции в условиях повышенного внутричерепного давления. Возможные осложнения хирургической резекции включают неполную резекцию, кровоизлияние, инфекцию и нарушение оттока цереброспинальной жидкости (ЦСЖ), которое часто требует выполнения вентрикулоперитонеального шунтирования с целью удаления избытка ЦСЖ из головного мозга. В течение последних 10 лет интенсивно накапливался опыт использования ингибиторов mTOR в лечении СЭГА. После первоначальных сообщений о том, что лечение ингибитором mTOR привело к уменьшению размера СЭГА, были выполнены клинические исследования, итогом которых стало одобрение FDA и EMA применения эверолимуса в лечении данного заболевания. При этом рекомендуется долгосрочное лечение этими препаратами, поскольку прекращение лечения обычно ведет к возобновлению роста СЭГА. Эти препараты хорошо переносятся даже у детей в возрасте младше 3-х лет, а недавно полученные данные также указывают на то, что количество нежелательных эффектов при их применении с течением времени уменьшается.
Нейропсихические расстройства, ассоциированные с КТС. Если у лиц с КТС выявляют любые подобные расстройства, в дальнейшем следует использовать клинические и практические рекомендации по ведению конкретного нейропсихического нарушения. Ведение пациентов с данными нарушениями должно быть междисциплинарным, а также удовлетворять образовательные и социальные потребности пациентов и членов их семьи. При наличии психических расстройств пациент с КТС должен быть направлен на консультацию к опытным психиатрам, а также к психологам. Исследования, выполненные Tillema и соавт., продемонстрировали благоприятное воздействие эверолимуса на белое вещество головного мозга (которое может коррелировать с улучшением течения НПР), однако для подтверждения этих данных необходимы более длительные исследования. В настоящее время продолжаются несколько исследований II фазы, в которых изучается влияние ингибирования mTOR при различных НПР.
Клинические проявления со стороны легких
Результаты исследования MILES поддерживают использование сиролимуса у женщин как с КТС-ассоциированным, так и со спорадическим ЛАЛМ, у которых ОФВ1 составляет <70% от прогнозируемого нормального значения. Эффективность эверолимуса при ЛАЛМ была оценена в ходе исследования II фазы, где установлено, что лечение этим препаратом улучшает некоторые показатели легочной функции и переносимость физической нагрузки. Во время консультаций женщин с ЛАЛМ следует проинформировать о риске возникновения пневмоторакса, который может повышаться во время беременности, и о необходимости избегать приема эстрогенов.
Осложнения со стороны почек
Согласно новым международным рекомендациям, ключевым моментом в контроле нефрологических осложнений при КТС является мониторинг структурного и функционального состояния почек.
Ангиомиолипомы. Важным осложнением АМЛ является почечное кровотечение. Два исследования показали, что риск кровотечения из локализующейся в паренхиме почки АМЛ при КТС составляет 9-21%. Наиболее высокий риск кровотечения характерен для пациентов с опухолевыми очагами, которые увеличиваются и достигают размеров >30 мм в диаметре. В идеале лечение АМЛ должно быть профилактическим и направленным на предупреждение развития кровотечения, уменьшение размера опухоли либо замедление ее роста. При остром кровотечении из АМЛ терапевтической стратегией первой линии является чрескожная эмболизация. Последняя включает использование селективной артериальной катетеризации и инъекционное введение пластикового окклюдера либо склерозирующего средства напрямую в сосуд, питающий АМЛ, это позволяет заблокировать кровоснабжение опухоли. Нежелательные эффекты данного подхода включают постэмболизационный синдром – сочетание таких симптомов, как боль, лихорадка, тошнота и рвота, которые возникают в течение 72 ч после процедуры; эти проявления можно существенно ослабить с помощью профилактического применения стероидов.
В отличие от эмболизации, системная терапия ингибиторами mTOR является предпочтительной стратегией превентивного лечения АМЛ, поскольку после эмболизации существует высокий риск рецидива, а вызванное ею коллатеральное повреждение нормальной почечной ткани может усиливать риск более позднего нарушения почечной функции. Так, клинические исследования III фазы показали, что терапия эверолимусом успешна у 95% взрослых и у 100% детей в профилактике роста АМЛ и уменьшении их размера, а также обеспечивает 100% эффективность в предотвращении кровотечения во время лечения. Ответ на терапию эверолимусом являлся стойким, а нежелательные явления преимущественно были минимальными; при этом отмечалось уменьшение частоты образования новых АМЛ с течением времени при условии индивидуального подбора режима дозирования.
Нефропатия. У взрослых с КТС отмечается высокая распространенность преждевременного снижения скорости клубочковой фильтрации (СКФ). Хотя это снижение может быть обусловлено острым поражением почек вследствие острого кровотечения из АМЛ и коллатерального повреждения во время операции и эмболизации, клинические наблюдения свидетельствуют о том, что это явление также часто встречается у лиц, у которых кровотечений никогда не было. Также было высказано предположение о том, что преждевременный апоптоз дифференцированных почечных клеток может отмечаться вследствие гаплонедостаточности TSC1 или TSC2, ассоциированной с умеренной гиперактивацией mTORC1 в почечной ткани, не относящейся к АМЛ. У пациентов с КТС иногда сообщается о фокальном сегментарном гломерулосклерозе, который также может быть ассоциирован с повышенной активностью mTORC1. В исследованиях по оценке эффективности терапии эверолимусом EXIST‑1 (с участием детей) и EXIST‑2 (с участием взрослых) значения СКФ сохранялись на исходном уровне у тех пациентов, у которых она не была серьезно снижена (<30 мл/мин) до начала исследования.
Поликистозная болезнь почек (ПБП), ассоциированная с КТС. Лечение КТС-ассоциированной ПБП, которая встречается у пациентов со смежными делециями TSC2-PKD1, является поддерживающим и включает контроль гипертензии, коррекцию факторов кардиоваскулярного риска и проявлений почечной недостаточности.
Дерматологические проявления
До появления в арсенале врачей ингибиторов mTOR лечение поражений кожи при КТС проводилось методом абляции (преимущественно с использованием диоксида углерода и импульсного лазера с красителем) либо хирургических подходов; также с этой целью использовался так называемый «камуфляжный» макияж. Однако использование метода абляции характеризуется высокой частотой рецидивов, и кроме того, оно весьма проблематично у детей и взрослых с поведенческими проблемами, которым может понадобиться общая анестезия. Несколько небольших исследований, в которых использовалось местное нанесение 0,1-1% рапамицина, продемонстрировали улучшение состояния кожи лица у пациентов с ангиофибромами, и на Консенсусной конференции по КТС в 2012 г. экспертная группа дерматологов включила топическое применение рапамицина в свои рекомендации по лечению ангиофибром. В исследованиях EXIST‑1 и EXIST‑2 по оценке системной терапии эверолимусом при СЭГА и АМЛ также осуществлялся мониторинг кожных проявлений заболевания (в качестве поисковых конечных точек); в обоих испытаниях сообщалось о значимых частичных ответах поражений кожи на применение эверолимуса по сравнению с плацебо. Кроме того, долгосрочная пероральная терапия сиролимусом также обеспечивала значимое уменьшение размеров опухолей кожи, в частности ангиофибром (табл.).
Перспективы
После подтверждения эффективности применения ингибиторов mTOR с целью лечения нескольких серьезных осложнений КТС (в том числе СЭГА, почечные АМЛ и легочного ЛАЛМ) ученые и клиницисты сфокусировали свое внимание на потенциальной способности этих препаратов предотвращать клинические проявления КТС еще до развития осложнений. Сейчас КТС часто диагностируется пренатально или в раннем детстве, что дает возможность мониторинга и активного вмешательства еще до появления судорожных припадков и/или задержки неврологического развития. Профилактика судорог при КТС сейчас оценивается в ходе международного клинического исследования EPISTOP. Этот проект был начат в 2013 г., в нем участвуют ученые из 16 госпиталей и лабораторий 10 стран мира. Его цель заключается в том, чтобы улучшить понимание патофизиологии эпилепсии, создать профилактическую стратегию, выявить новые биомаркеры и разработать новые терапевтические мишени, которые могут блокировать либо модифицировать эпилептогенез у пациентов с КТС. Недавно в исследованиях на животных, в ходе которых создавалась экспериментальная модель КТС-ассоциированной эпилепсии, было сообщено о противоэпилептических свойствах ингибиторов mTOR. В отличие от «классических» противоэпилептических средств, которые снижают возбудимость нейронов путем модуляции ионных каналов или изменения метаболизма нейротрансмиттеров, ингибиторы mTOR, по-видимому, способны модулировать фоновые молекулярные и патологические отклонения от нормы, ассоциированные с эпилептогенезом, такие как пролиферация астроцитов, дисперсия пирамидных клеток и экспрессия глутаматных транспортеров. Однако в экспериментальной модели на мышах эти эффекты при КТС сохранялись только на фоне непрерывного лечения рапамицином, поскольку исходный генетический дефект, способствующий гиперактивации mTORC1, ожидаемо сохранялся и после прекращения терапии. Хотя в настоящее время нет достаточных доказательств, которые поддерживали бы использование ингибиторов mTOR в качестве противоэпилептической терапии при КТС, некоторые исследования продемонстрировали уменьшение объема СЭГА и снижение частоты судорожных припадков после лечения этими препаратами. Результаты продолжающихся сегодня клинических исследований могут выявить подгруппу пациентов, которые получат пользу в плане контроля судорог и/или определить ключевое временное «окно», в рамках которого терапия ингибиторами mTOR может предотвращать судорожные припадки при минимальном риске любых связанных с терапией нежелательных воздействий на развитие и функционирование головного мозга.
Исследование EXIST‑1 показало, что применение эверолимуса эффективно с целью стабилизации и достижения частичного обратного развития болезни почек на ранней ее стадии у детей, при этом данный ответ является стойким. Еще предстоит изучить использование ингибиторов mTOR в профилактике ПБП у детей со смежной мутацией TSC2-PKD1 и выяснить, может ли ингибирование mTOR предотвращать либо замедлять развитие терминальной стадии болезни почек в этой небольшой группе пациентов. Очевидно, что относительно небольшое количество детей, имеющих данный генетический синдром, будет выступать серьезным препятствием к быстрой реализации такого клинического исследования. Напротив, вполне осуществимыми в ближайшее время представляются исследования, обладающие адекватной статистической мощностью для выяснения того, будет ли ингибирование mTOR предотвращать преждевременное снижение СКФ, которое наблюдается у значительного количества пациентов с КТС.
Что же касается ЛАЛМ, то ингибирование mTOR может стабилизировать функцию легких у большинства пациенток с данной патологией, но такая терапия должна продолжаться пожизненно. При этом пока неясно, может ли ингибирование mTOR предотвращать развитие ЛАЛМ у женщин с КТС. Исследование естественного течения заболевания у девочек, которые сейчас получают ингибиторы mTOR по поводу патологии головного мозга или почек, может стать важным инструментом в решении этого ключевого вопроса.
Оценка долгосрочных нежелательных эффектов ингибиторов mTOR при КТС все еще продолжается. В настоящее время некоторые исследования демонстрируют относительно незначительное количество клинически значимых долгосрочных эффектов, в то время как другие исследования выявляют более высокую частоту токсических проявлений у пациентов, получающих ингибиторы mTOR, в сравнении с плацебо. После начала терапии ингибитором mTOR ее обычно продолжают в течение всей жизни, поскольку опухоли склонны возобновлять рост после прекращения приема этих препаратов.
В заключение следует отметить, что за последние 10 лет ведение пациентов с КТС претерпело значительные изменения ввиду получения неопровержимых доказательств эффективности ингибиторов mTOR в лечении многих клинических проявлений этого заболевания. В течение следующего десятилетия есть все основания ожидать новых научных прорывов на пути разработки стратегии профилактической терапии и полной элиминации клинических проявлений КТС, то есть фактического излечения от этого заболевания. Для достижения указанной цели недавно была создана специальная инициативная программа под названием TSCure, которую финансируют Альянс туберозного склероза (Tuberous Sclerosis Alliance, США) и Ассоциация туберозного склероза (Tuberous Sclerosis Association, Великобритания). TSCure представляет собой международное сотрудничество исследователей КТС и практикующих врачей, которое нацелено на решение вопросов, связанных с планированием клинических исследований по оценке максимально раннего начала лечения с целью излечения от КТС либо предотвращения развития его проявлений.
Список литературы находится в редакции.
Статья печатается в сокращении.
Henske E.P., Jozwiak S., Kingswood J.C., Sampson J.R., Thiele E.A. Tuberous sclerosis complex. Nature Reviews, vol. 2, 2016, pp. 1-18.
Перевела с англ. Елена Терещенко
Тематичний номер «Педіатрія» №3 (42), вересень 2017 р.