3 січня, 2018
Эволюция лечебно-диагностической тактики при синдроме вагинальных выделений
10-11 ноября 2017 года в конгресс-холле Ramada Encore (г. Киев) при поддержке ОО «Украинская ассоциация кольпоскопии и цервикальной патологии» и ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины» состоялся I Всеукраинский научно-практический форум с международным участием «Vagina, Cervix, Uterus: инфекция, воспаление, неоплазия». Следует отметить, что это первое в Украине мероприятие, цель проведения которого – объединить усилия отечественных и зарубежных экспертов в разных областях медицины для создания единой концепции ведения пациенток с патологией шейки матки. При этом, несмотря на эксклюзивность, масштабы данного форума в полной мере позволяют ему конкурировать с другими, не менее важными, ежегодными мероприятиями. Уже в первый день работы I Всеукраинского научно-практического форума в нем приняли участие более 1000 специалистов из различных уголков Украины, а также признанные эксперты из стран ближнего и дальнего зарубежья.
Ключевой особенностью мероприятия по праву можно считать презентацию Национального консенсуса по ведению пациенток с патологией шейки матки и влагалища, в ходе которой все участники имели возможность ознакомиться с нынешней ситуацией и перспективами в вопросах, касающихся качества оказания специализированной помощи данной категории пациенток. Значимым является тот факт, что данный консенсус не только позволит усовершенствовать подходы к ведению женщин с патологией шейки матки в соответствии с современными международными нормами, но и в очередной раз подтверждает преимущества междисциплинарного подхода. Так, для его реализации была проделана огромная работа, в ходе которой благодаря тесному сотрудничеству фактически на одном языке смогли вести диалог представители разных медицинских профессиональных организаций и дисциплин: акушеры-гинекологи, онкологи, цитологи и патоморфологи, репродуктологи, хирурги и др.
На форуме были представлены множество тем, инноваций лабораторной диагностики, данные эксклюзивных исследований, последних разработок, инновационных технологий и достижений как отечественных, так и международных научных медицинских сообществ, в том числе и репродуктивной медицины. Среди них, на наш взгляд, особого внимания заслуживает вопрос о современных методах диагностики и лечения синдрома вагинальных выделений.

Основные аспекты данного вопроса с точки зрения лечебно-диагностической тактики врача акушера-гинеколога были подробно освещены в докладе члена-корреспондента НАМН Украины, заместителя директора по научной работе ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», доктора медицинских наук, профессора Татьяны Феофановны Татарчук. Предлагаем нашим читателям ознакомиться с ответами на интересующие вопросы.
? Уважаемая Татьяна Феофановна, известно, что вагинальные выделения являются одной из основных причин обращения к врачу. Какова же тактика врача в этом случае?
Прежде всего следует установить причину.
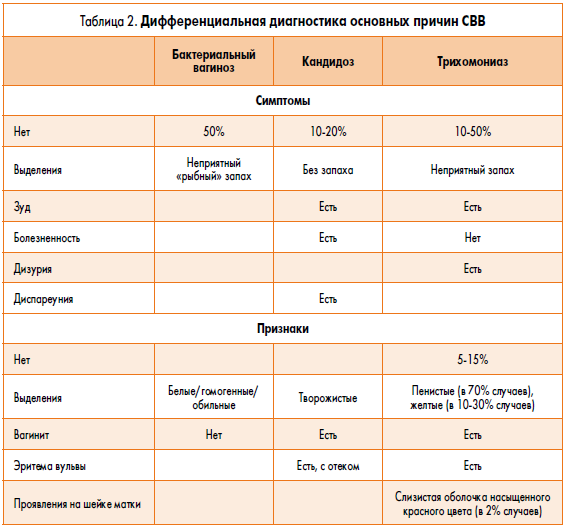
В соответствии с европейскими (Guideline on the Management of Vaginal Discharge, International Union against Sexually Transmitted Infections – IUSTI, 2011) и американскими (Sexually Transmitted Diseases Treatment, Centers for Disease Control and Prevention – CDC, 2015) руководствами, патологические вагинальные выделения рассматриваются как синдром вагинальных выделений (СВВ), основными причинами возникновения которого являются бактериальный вагиноз, трихомониаз, кандидоз (рис. 1, табл. 2).
? Насколько серьезной является нынешняя ситуация с проблемой бактериального вагиноза в Украине?
В современной клинической практике доля бактериального вагиноза у женщин с патологическими выделениями, которая составляет в среднем 60%, значительно превышает таковую в отношении других воспалительных заболеваний влагалища. В популяции беременных женщин данный показатель несколько ниже, однако все равно достигает 40%. Следует отметить, что риск наличия бактериального вагиноза (в 24% случаев) присутствует даже у тех женщин, которые не предъявляют никаких жалоб. Именно поэтому рациональный подход и своевременная диагностика играют очень важную роль при данной категории заболеваний. Среди доступных на сегодняшний день методов скрининга бактериального вагиноза особого внимания заслуживает определение ДНК возбудителя (Gardnerella vaginalis, Atopobium vaginae, Lactobacillus spp.) и общего числа бактерий посредством количественного метода полимеразной цепной реакции (табл. 1).
? Татьяна Феофановна, каким современным методам диагностики следует отдавать предпочтение в случае подозрения на наличие вагинального трихомониаза или кандидоза?
В отношении диагностики трихомониаза всегда следует учитывать, что ни один лабораторный метод не дает 100% гарантии обнаружения трихомонад. Поэтому если есть симптомы трихомониаза, а трихомонады не обнаружены, то это не значит, что возбудитель отсутствует (их просто могли не найти), в таких случаях необходимо провести многократное обследование с использованием различных методов. На сегодняшний день золотым стандартом – наиболее точным методом определения наличия Trichomonas vaginalis – является InPounch TV (CDC, 2015). Этот метод имеет чувствительность 81-94% и специфичность 100%. Что же касается вульвовагинального кандидоза, то нельзя забывать об особенностях данного заболевания: 75% женщин репродуктивного возраста имеют, по крайней мере, один эпизод вульвовагинального кандидоза в течение жизни; 50% случаев заболевания – повторные эпизоды; около 5% женщин страдают от хронического рецидивирующего вульвовагинального кандидоза. Эти особенности, по сути, являются основными причинами высокой распространенности заболевания и обуславливают необходимость в проведении качественной диагностики и постоянного контроля, как после выявления возбудителя, так и после окончания курса лечения. По данным CDC (2015), для диагностики вульвовагинального кандидоза в качестве золотого стандарта следует применять ПЦР и культуральный метод.
? С какими еще заболеваниями ассоциировано развитие синдрома вагинальных выделений и чем чреваты несвоевременная диагностика и нерациональный подход к их лечению?
Наряду с такими заболеваниями, как вагиниты и вульвовагиниты, синдром вагинальных выделений может быть также вызван воспалительными заболеваниями шейки матки (цервицит, эндоцервицит, экзоцервицит), а также доброкачественными или фоновыми патологическими процессами шейки матки (псевдоэрозия, истинная эрозия, полип, лейкоплакия). Кроме того, патологические вагинальные выделения могут быть обусловлены рядом других причин (аэробный вагинит, атрофический вагинит, эктопия слизистой оболочки влагалища) (рис. 1).
! Важно: всегда следует учитывать то, что наличие синдрома вагинальных выделений в большинстве случаев связано с хроническим воспалительным процессом, который клинически проявляется рецидивами заболеваний, а также ассоциируется с высоким риском развития предраковых изменений в шейке матки.
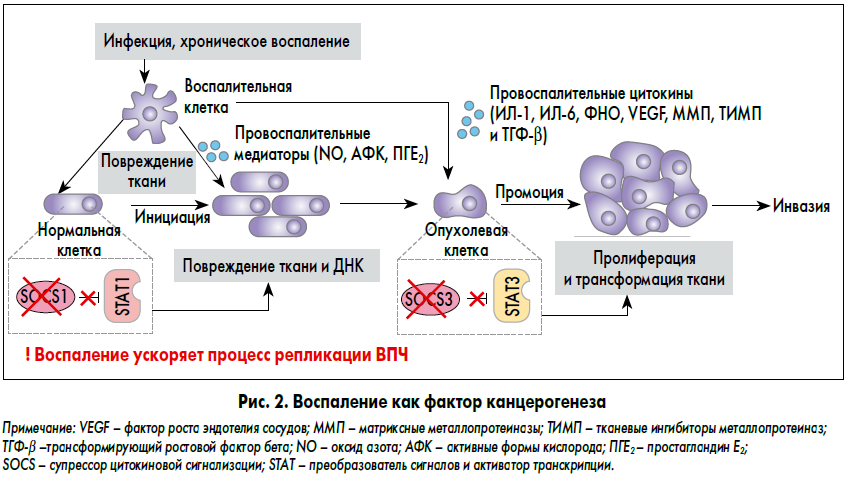
? Как именно воспаление связано с процессом канцерогенеза?
Как известно, патологический процесс, в частности при воспалительных заболеваниях, протекает в области перехода многослойного плоского эпителия влагалищной части шейки матки в цилиндрический эпителий цервикального канала. На базальной мембране под цервикальным эпителием расположены субцилиндрические клетки, характеризующиеся бипотентностью (способностью дифференцироваться не только в цилиндрический эпителий, но и в другие типы клеток). В свою очередь, существует высокая вероятность, что они под воздействием воспалительного процесса или гормональных изменений дифференцируются в сторону плоскоклеточной метаплазии. На сегодняшний день доказано, что хронические воспалительные процессы играют важную роль как в канцерогенезе, так и в процессе репликации папилломавируса человека (ВПЧ) – одного из основных факторов развития рака (рис. 2).
! Именно поэтому главная задача врача-гинеколога – как можно быстрее устранить местное воспаление у пациенток с синдромом вагинальных выделений!
? Татьяна Феофановна, какой подход к лечению местного воспаления при СВВ является патогенетически обоснованным?
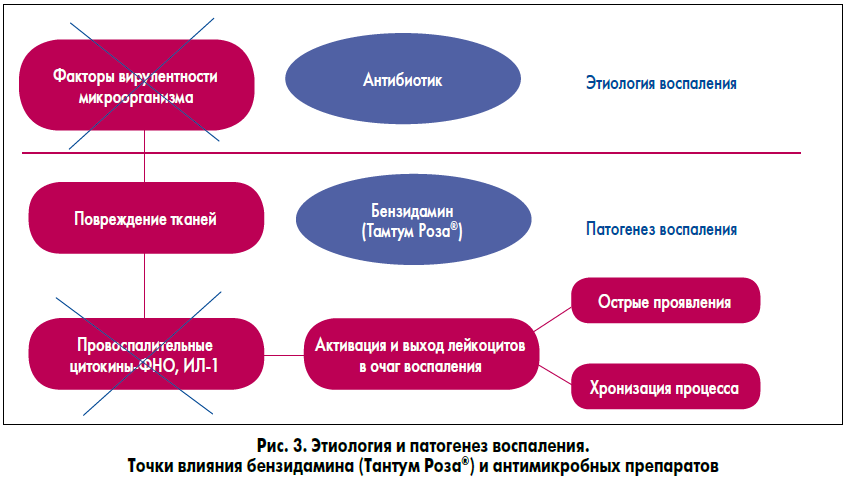
Известно, что основными медиаторами воспаления являются провоспалительные цитокины, такие как фактор некроза опухоли (ФНО) и интерлейкин‑1 (ИЛ‑1), которые ответственны за клинические проявления СВВ, хронизацию процесса воспаления и возникновение рецидивов. Исходя из этого, можно сделать вывод, что проведение одной лишь антибиотикотерапии направлено только на этиологию воспаления (факторы вирулентности возбудителя), но не дает возможности воздействовать на ключевые звенья его патогенеза (рис. 3). При этом топические кортикостероиды не являются препаратами выбора для лечения локального воспаления, так как характеризуются иммуносупрессивным эффектом.
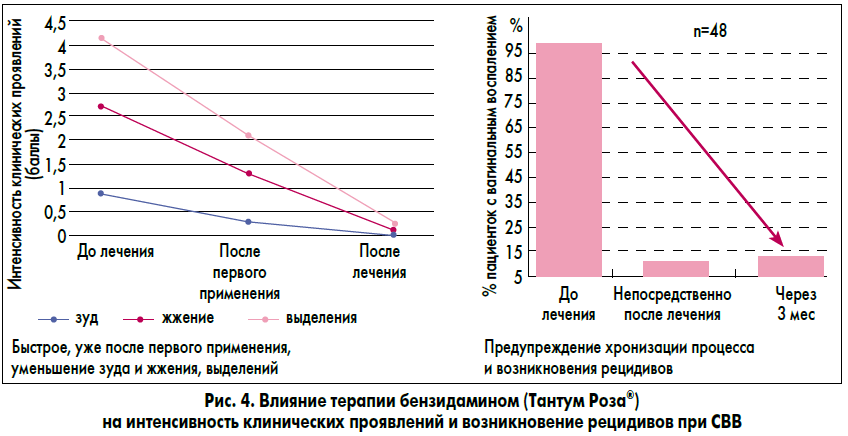
С точки зрения эффективной патогенетической терапии вагинального воспаления всем пациенткам с СВВ следует рекомендовать использование нестероидных противовоспалительных средств. Поэтому патогенетически обоснованным является местное использование раствора с бензидамином (Тантум Роза®), противовоспалительный эффект которого позволяет быстро снизить выраженность клинических проявлений (зуд, жжение, патологические выделения), а также предупредить хронизацию процесса и возникновение рецидивов (рис. 3 и 4). Доказана безопасность его применения при беременности и в период лактации.
Подготовил Антон Вовчек
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 4 (28), грудень 2017 р.