19 січня, 2018
Периферична міопатія як терапевтична «мішень» при хронічній серцевій недостатності
 Процеси, що відбуваються в скелетних і дихальних м’язах при хронічній серцевій недостатності (ХСН), відіграють надзвичайно важливу роль у патофізіології цього синдрому, впливаючи не тільки на формування відповідної клінічної симптоматики, а й на його прогресування та клінічний прогноз.
Процеси, що відбуваються в скелетних і дихальних м’язах при хронічній серцевій недостатності (ХСН), відіграють надзвичайно важливу роль у патофізіології цього синдрому, впливаючи не тільки на формування відповідної клінічної симптоматики, а й на його прогресування та клінічний прогноз.
Основною структурно-функціональною одиницею міоцитів поперечно-смугастих м’язів є міофібрили, які забезпечують акт їх скорочення, використовуючи для цього аденозинтрифосфорну кислоту (АТФ), що утворюється, як і в міокарді, з двох джерел – вуглеводів (переважно глюкози) та жирних кислот.
У дорослої людини поперечно-смугасті м’язи представлені трьома основними типами міофібрил – І, ІІа та ІІб, структурно-функціональна відмінність яких визначається ізоформами так званих тяжких ланцюгів локалізованого в них скорочувального білка – міозину. Порівняно з І типом міофібрил волокна ІІб типу утворюють АТФ анаеробним (без участі кисню) шляхом ензиматичного перетворення глюкози, використовують продуковану енергію швидко, швидко ж скорочуються та «задіяні» за фізіологічних умов при виконанні коротких високоінтенсивних м’язових зусиль, для яких характерне швидке настання втоми. Останнє визначається не тільки швидким використанням АТФ, а й значно меншою продуктивністю гліколітичного (анаеробного) шляху її утворення порівняно з окислювальним шляхом (аеробним). Тип ІІа міофібрил характеризується як проміжний, оскільки міофібрили цього типу використовують одночасно обидва, окислювальний та ана-
еробний, шляхи утворення енергії й здатні забезпечувати як швидке (більшою мірою), так і повільне скорочення. У нормі в скелетних м’язах (СМ) домінують міофібрили І типу [3], а ІІа тип переважає в діафрагмі.
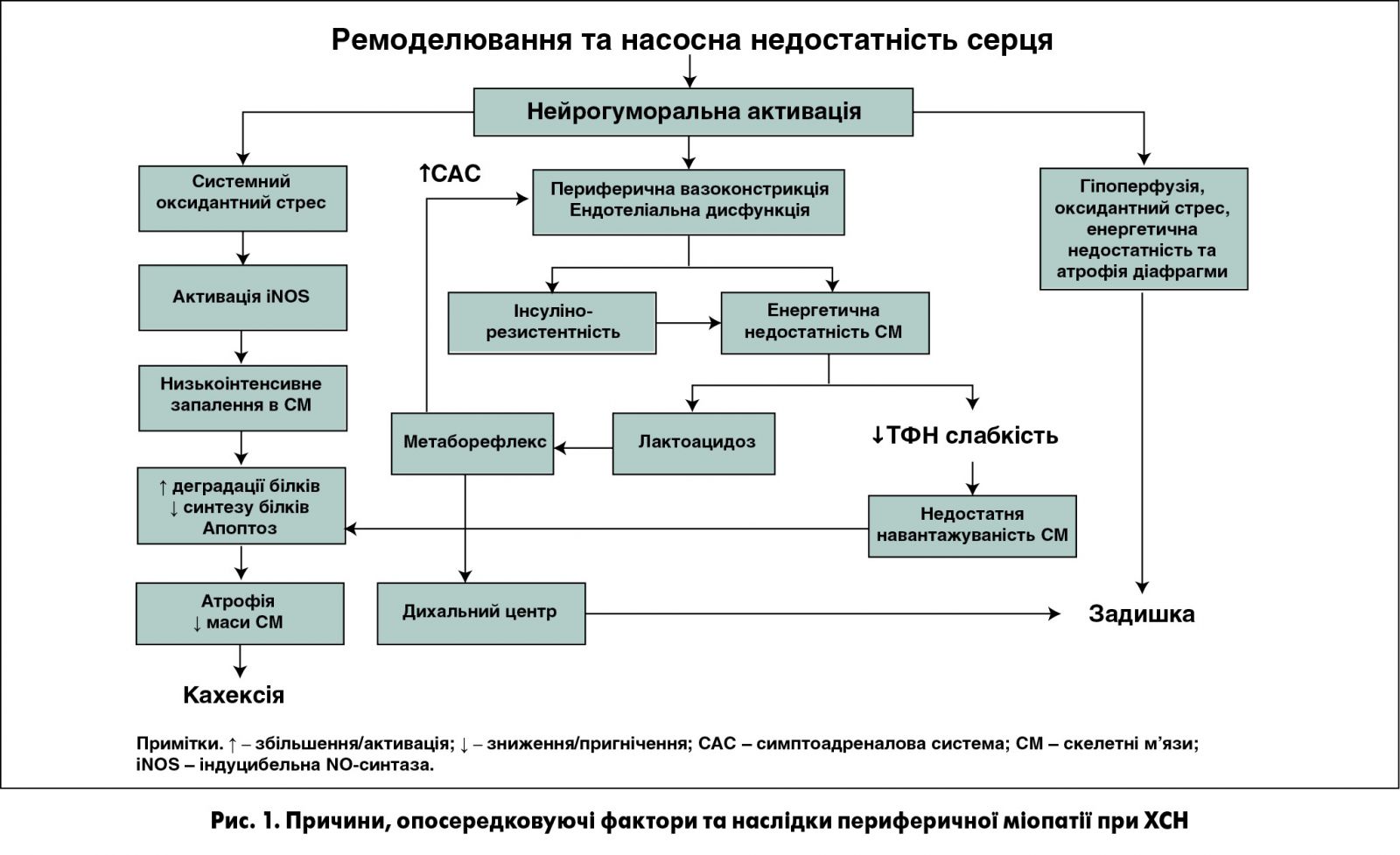
При ХСН унаслідок зниження насосної спроможності серця обмежується можливість зростання серцевого викиду під час виконання фізичного навантаження, що теоретично є базовою передумовою для невідповідності перфузії СМ їхнім функціональним потребам. Утім, цей механізм є актуальним лише для пацієнтів із незворотною тяжкою ХСН (стадія D, фінальна, за класифікацією Американської колегії кардіологів (ACC) / Американської асоціації серця (АНА) – АСС/АНА) [5]. За сучасними уявленнями, основною причиною гіпоперфузії СМ при ХСН є істотне обмеження вазодилататорного резерву периферичних артерій на тлі дезадаптивних судинних ефектів, спричинюваних нейрогуморальною активацією (індуковані ангіотензином ІІ та норадреналіном вазоконстрикція й ремоделювання артерій і особливо пригнічення вазодилататорної функції ендотелію). Як наслідок, якщо під час виконання пікового фізичного навантаження кровоток у нижніх кінцівках у здорових осіб може збільшуватися майже у 20 разів, то в пацієнтів із ХСН – лише у 2-3 рази. Необхідно додати, що енергетичній недостатності СМ сприяє їхня інсулінорезистентність, яка спостерігається майже в половини хворих на ХСН за відсутності цукрового діабету.
Наслідком гіпоперфузії (і в багатьох випадках – інсулінорезистентності) СМ при ХСН є їхня хронічна енергетична недостатність у вигляді виснаження в міоцитах, за даними магнітно-резонансної (МР) спектроскопії, пулу креатинфосфату та зростання внутрішньоклітинної концентрації лактату внаслідок активації анаеробного шляху утворення АТФ. Паралельно відбувається пригнічення активності ензимів, які забезпечують аеробний (окислювальний) шлях енергетичного метаболізму, що поєднане з відповідною трансформацією структурно-функціонального фенотипу СМ у вигляді зменшення в них кількості мітохондрій, загальної площини мітохондріальних крист і збільшення порівняно з нормою кількості гліколітичних міофібрил ІІ типу з одночасним зменшенням кількості міофібрил І типу. Зростання внаслідок накопичення лактату концентрації водневих іонів спричиняє дисфункцію кальцієвого насоса (Са2+-АТФаза саркоплазматичного ретикулуму), який забезпечує узгодження між процесами розслаблення та скорочення міофібрил.
Клінічним відображенням зазначених змін є зниження сили й витривалості периферичних м’язів у пацієнтів із ХСН, яке корелює з функціональним класом (ФК) за NYHA, зумовлює скарги на слабкість і спричиняє зменшення толерантності до фізичного навантаження (ТФН) за даними функціональних тестів.
Активація при навантаженнях анаеробного метаболізму в СМ, яка супроводжується швидким настанням лактоацидозу, за механізмом метаборефлексу (синонім – ергорефлекс) спричиняє підвищення центрального симпатичного тонусу, внаслідок чого можливе збільшення адренергічних вазоконстрикторних стимулів із відповідним зменшенням кровотоку в нижніх кінцівках. У такий спосіб метаболічні зміни в СМ, пов’язані з їхньою енергетичною недостатністю, замикають відповідне «хибне коло» нейрогуморальних і метаболічних чинників при ХСН-індукованій периферичній міопатії. З другого боку, зазначена активація анаеробної складової метаболізму СМ із виникненням лактоацидозу навіть за помірного навантаження через той самий метаборефлекторний механізм стимулює дихальний центр, унаслідок чого збільшується частота дихальних рухів і глибина дихання. За допомогою МР-спектроскопії у пацієнтів із ХСН продемонстровано обернений кореляційний зв’язок між рівнем локального рН у СМ та об’ємом вентиляції легень за 1 хв під час виконання фізичного навантаження. Отже, дизметаболізм СМ під час виконання фізичного навантаження є одним із чинників задишки при ХСН.
Іншим кардинальним напрямом негативного впливу нейрогуморальної активації на процеси в СМ при ХСН є стимулювання в них ангіотензином ІІ, а також певною мірою норадреналіном, оксидантного (вільнорадикального стресу). Утворювані в надмірній кількості вільні радикали стимулюють локальну експресію в міоцитах індуцибельної NO-синтази (іNOS) – ензиму, за допомогою якого утворюється оксид азоту в патогенних (цитотоксичних) концентраціях. Одним із важливих механізмів негативного впливу продукованого за допомогою іNOS оксиду азоту на скелетно-м’язові міоцити є пригнічення активності мітохондріальної креатинкінази – ферменту, що відповідає за транспорт синтезованої в мітохондріях енергії у вигляді фосфокреатину в цитозоль клітин, що, відповідно, поглиблює їхній енергодефіцит.
Через підвищення активності іNOS у макрофагах оксидантний стрес виступає тригером іншого важливого механізму ураження СМ при ХСН – системного запалення низької інтенсивності у вигляді зростання продукції макрофагами прозапальних цитокінів – фактора некрозу пухлини-альфа, інтерлейкінів 1 та 6. Наслідками згаданого низькоінтенсивного запалення в СМ є інтенсифікація процесів деградації скелетно-м’язових протеїнів поряд із пригніченням синтезу останніх. Окрім запальної реакції, ще однією причиною змін при ХСН білкового обміну катаболічного спрямування в СМ є недостатня навантажуваність (англ. disuse) останніх унаслідок зниження фізичної активності пацієнтів. У результаті поступово розвивається атрофія та спостерігається зниження маси СМ (саркопенія), що фундаментально притаманне синдрому ХСН і маніфестується в частини пацієнтів типовими ознаками кахексії.
Діафрагма, котра є основним дихальним м’язом, не лишається «осторонь» патологічних процесів, які відбуваються в поперечно-смугастій мускулатурі при ХСН. Особливостями діафрагми порівняно з м’язами кінцівок є її вельми потужна васкуляризація й домінування в нормі проміжного (ІІа) типу міофібрил, що потенційно має забезпечувати їй більші адаптивні можливості в умовах ХСН. Більше того, при ХСН у діафрагмі відбуваються зміни з боку міофібрилярного апарату – протилежні тим, що спостерігаються при ХСН у СМ, а саме – збільшення кількості міофібрил І (аеробного) та зменшення кількості міофібрил ІІб (анаеробного) типів із відповідним зростанням активності окислювальних ензимів і пригніченням активності ензимів гліколітичних. Утім, попри наведені структурно-функціональні особливості та адаптаційні реакції діафрагми при ХСН, у ній урешті-решт розвиваються зміни, подібні до тих, що відбуваються в периферичних м’язах. Це, ймовірно, пов’язано зі значним, перманентним за своїм характером навантаженням, яке на неї припадає. У діафрагмі таких пацієнтів поступово розвивається енергетична недостатність, знижується функція мітохондрій, у тому числі зменшується експресія згаданої вище мітохондріальної креатинкінази, спостерігаються атрофічні зміни. У результаті знижуються як сила скорочень, так і витривалість дихальної мускулатури, що вважається передумовою до компенсаторного збільшення частоти дихальних рухів [39]. Продемонстрована достовірна лінійна кореляція між показниками функції дихальної мускулатури та вираженістю задишки за шкалою Борга під час виконання стандартного (25 Вт) фізичного навантаження.
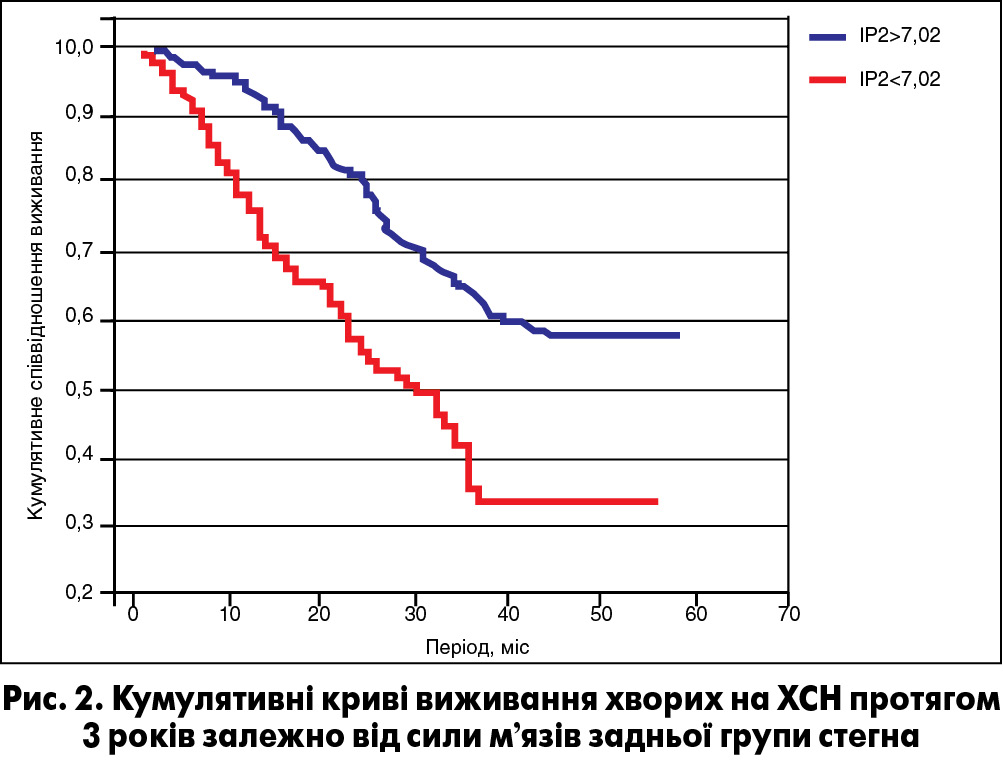 Усе викладене вище свідчить про те, що периферична міопатія при ХСН являє собою складний патофізіологічний феномен, який реалізується в таких його головних клінічних проявах, як зниження ТФН та поступово прогресуюча втрата маси СМ. Клінічна значущість цього феномена підкріплюється даними щодо прямого зв’язку між ступенем дисфункції м’язів нижніх кінцівок і наступною смертністю пацієнтів із ХСН при тривалому спостереженні (рис. 2).
Усе викладене вище свідчить про те, що периферична міопатія при ХСН являє собою складний патофізіологічний феномен, який реалізується в таких його головних клінічних проявах, як зниження ТФН та поступово прогресуюча втрата маси СМ. Клінічна значущість цього феномена підкріплюється даними щодо прямого зв’язку між ступенем дисфункції м’язів нижніх кінцівок і наступною смертністю пацієнтів із ХСН при тривалому спостереженні (рис. 2).
Наразі цілісної стратегії, спрямованої на уповільнення прогресування периферичної міопатії при ХСН, не існує. Втім, на сьогодні накопичено певні дані щодо ефективності окремих фармакологічних і немедикаментозних підходів до покращення ТФН і зменшення інших проявів периферичної міопатії при ХСН. З-поміж стандартних рекомендованих при ХСН фармакологічних засобів позитивний терапевтичний вплив на механізми та прояви периферичної міопатії справляють блокатори ренін-ангіотензинової системи (РАС). Тривала – впродовж 6 міс – терапія пацієнтів із ХСН як інгібітором ангіотензинперетворювального ферменту (АПФ), так і сартаном супроводжувалася достовірним зростанням ТФН і асоціювалася (за даними повторних біопсій СМ) нормалізацією в останніх співвідношення типів міофібрил у вигляді достовірного збільшення кількості волокон I (аеробного) типу з відповідним зменшенням кількості гліколітичних волокон ІІб типу; зазначені зміни корелювали зі ступенем приросту пікового фізичного навантаження. В іншому дослідженні зростання м’язової витривалості пацієнтів із ХСН на тлі терапії інгібітором АПФ корелювало з ефектом збільшення кількості мітохондрій у міофібрилах на тлі зазначеного лікування. Як потенційні механізми вищезгаданого впливу блокаторів РАС на стан СМ при ХСН обговорюють їх здатність збільшувати кровоток у СМ завдяки вазодилататорному ефекту, а також пригнічувати гуморальну ланку імунозапальної відповіді.
За даними відповідного метааналізу, бета-блокатори при ХСН загалом не впливають у таких пацієнтів на симптоматику з боку СМ (слабкість, втомлюваність). З другого боку, відомо, що селективні бета-блокатори не підвищують ТФН у таких пацієнтів. Утім, досвід застосування карведилолу – бета-блокатора з вазодилататорними властивостями й антиоксидантною дією – засвідчує його здатність збільшувати дистанцію в тесті з 6-хвилинною ходьбою, максимальну довільну силу м’язів нижніх кінцівок, підвищувати «суху» м’язову масу, що поєднується зі збільшенням на тлі його застосування ендотелійзалежної судинорозширювальної відповіді та швидкості кровотоку в тильній артерії стопи.
Аеробні фізичні тренування в пацієнтів із ХСН та зниженою фракцією викиду лівого шлуночка (ФВ ЛШ) у вигляді контрольованого регулярного виконання навантажень невисокої інтенсивності покращують ендотеліальну функцію, функцію ЛШ, підвищують ТФН і поліпшують якість життя. Окрім того, згідно з результатами метааналізу вони знижують ризик госпіталізацій із будь-яких причин, демонструючи тенденцію до зменшення смертності серед пацієнтів із тривалістю спостереження понад 1 рік. Аеробні тренування з різними типами вправ супроводжуються підвищенням параметрів переносимості фізичного навантаження, а також, за даними виконаних у динаміці біопсій СМ, збільшенням кількості міофібрил І типу та щільності мітохондрій, чому відповідає покращення біохімічних індикаторів окислювального метаболізму. Більше того, продемонстровано, що фізичні тренування тварин з експериментально змодельованою ХСН та істотно підвищеною експресією в СМ міостатину (м’язового протеїну – провідника катаболічних процесів) нормалізують експресію останнього до рівня, який спостерігався до процедури моделювання ХСН. Широкому впровадженню тренувальних прог-
рам при ХСН можуть перешкоджати такі чинники, як брак відповідної медичної інфраструктури й труднощі під час формування прихильності багатьох пацієнтів до участі в таких програмах.
Зважаючи на ключову роль енергетичної недостатності скелетних і дихальних м’язів при ХСН, логічним вбачаємо випробування в таких пацієнтів поряд з іншими підходами терапевтичної стратегії, безпосередньо спрямованої на корекцію зазначених порушень енергетичного метаболізму. В цьому аспекті є цікавою можливість застосування екзогенного фосфокреатину з метою покращення клінічної симптоматики та підвищення переносимості фізичних навантажень у пацієнтів із тяжкою (III-IV ФК за NYHA) ХСН і низькою (<35%) ФВ ЛШ, що отримують оптимізоване стандартне лікування нейрогуморальними антагоністами та діуретиками.
Ідея застосування екзогенного фосфокреатину з метою швидкого відновлення його внутрішньоклітинного пулу знайшла своє втілення в низці експериментальних і клінічних досліджень, у ході яких оцінювали його вплив на функцію та електричну стабільність ішемізованого й декомпенсованого міокарда. Узагальнений аналіз результатів таких досліджень демонструє здатність цього засобу обмежувати зону некрозу при інфаркті міокарда, його антиішемічний та антиаритмічний ефекти, спроможність підвищувати систолічну функцію ЛШ у пацієнтів із СН.
Попередні дані вбачаються обнадійливими з точки зору перспектив подальшого покращення функціональних можливостей пацієнтів із систолічною ХСН на тлі отримання раніше підібраної стандартної фармакотерапії (інгібітор АПФ / бета-блокатор / антагоністи мінералокортикоїдних рецепторів / діуретик).
Отже, науковий пошук щодо з’ясування механізмів прогресування периферичної міопатії при ХСН та розроблення нових засобів терапевтичного впливу на цей синдром наразі залишаються надзвичайно актуальними, відтак існує потреба в плануванні проведення нових досліджень у цьому напрямі.
Список літератури знаходиться в редакції.
Стаття друкується в скороченні.
Стаття надрукована в журналі «Серцева недостатність
та коморбідні стани», № 2, 2017.
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (43), грудень 2017 р.