26 листопада, 2018
Преконцепционный подход к профилактике воспалительных осложнений беременности
 Одним из наиболее частых поводов обращения к акушеру-гинекологу являются патологические выделения из половых путей. Однако нередко, особенно при стертой клинической картине, многие пациентки разных возрастов не видят необходимости в обследовании, уточнении диагноза и тщательно подобранном лечении, а пытаются лечиться самостоятельно, по советам подруг или родственниц, а также находя бесчисленные советы в сети интернет.
Одним из наиболее частых поводов обращения к акушеру-гинекологу являются патологические выделения из половых путей. Однако нередко, особенно при стертой клинической картине, многие пациентки разных возрастов не видят необходимости в обследовании, уточнении диагноза и тщательно подобранном лечении, а пытаются лечиться самостоятельно, по советам подруг или родственниц, а также находя бесчисленные советы в сети интернет.
Вагинальные инфекции являются одной из самых распространенных гинекологических проблем. Наиболее частыми вагинальными инфекциями являются бактериальный вагиноз, вульвовагинальный кандидоз и трихомониаз, во многих случаях выявляют микст-инфекцию.
Как правило, бактериальный вагиноз ассоциируется с повышенным риском развития воспалительных заболеваний органов малого таза, послеабортного эндометрита, абсцессов молочной железы, цервикальных неоплазий и постгистерэктомических инфекций.
Кандидоз характеризуется симптомами вульвовагинального воспаления в присутствии грибов Candida.
Это вторая по распространенности (после бактериального вагиноза) причина симптомов вагинита. В структуре вагинитов кандидоз составляет примерно одну треть случаев. Кандидоз не считается оппортунистической инфекцией, и, в отличие от трихомонадного вагинита, не рассматривается как заболевание, передающееся половым путем.
Различные виды Candida могут быть идентифицированы в нижних половых путях у 10-20% здоровых женщин репродуктивного возраста, у 6-7% женщин в период менопаузы и у 3-6% девочек в препубертатный период. Частота заболеваемости кандидозным вульвовагинитом с каждым годом возрастает.
Трихомониаз является наиболее распространенной невирусной инфекцией половых путей, в мире ежегодно регистрируют примерно 170 млн случаев заболевания.
Следует отметить, что наличие инфекций половых путей обусловливает риск развития таких осложнений беременности, как преждевременные роды, повышение вероятности преждевременной отслойки нормально расположенной плаценты, рождения детей с недостаточной массой тела, инфекциями глаз и легких.
Хронические рецидивирующие инфекции половых путей играют ведущую роль в наступлении преждевременных родов. Ранняя гестация – период наибольшей уязвимости для воспалительных процессов. Микроорганизмы, обнаруженные в половых путях, при преждевременном излитии околоплодных вод, как правило, характеризуются низкой вирулентностью, что, вероятно, связано как с хроническим течением инфекционного процесса, так и с частым отсутствием явных клинических признаков инфекции.
Беременность увеличивает частоту вагинальной колонизации Candida, что является следствием повышенного уровня циркулирующих эстрогенов и отложения гликогена во влагалище в период беременности.
При этом колонизация Candida может нарушить функционирование нормальной флоры влагалища, вследствие чего наблюдается уменьшение количества лактобактерий и увеличение роста провоспалительных микроорганизмов.
Исследования, основанные на популяционных данных, полученных венгерскими авторами, показали, что местное (вагинальное) лечение кандидоза в период беременности связано с уменьшением распространенности преждевременных родов на 34-64%. В то же время в двух когортных исследованиях не выявлено достоверной связи между преждевременными родами и умеренным и тяжелым ростом Candida у женщин в сроке беременности 22-30 недель.
Таким образом, лечение инфекций половых путей в преконцепционный период является важным механизмом снижения частоты акушерских осложнений, перинатальной заболеваемости и смертности новорожденных.
Необходимо пропагандировать важность планирования семьи, целесообразность преконцепционной диагностики, адекватной прегравидарной подготовки. Самолечение приводит не только к отсутствию или краткой длительности клинического эффекта, рецидиву воспалительного процесса, но и к формированию резистентности микрофлоры к антибиотикам, антимикотикам, необходимости проводить лечение уже воспалительного заболевания, вызванного смешанной флорой, устойчивой к действию многих препаратов.
Мы считаем, что одним из успехов преконцепционного консультирования является выявление воспалительных заболеваний влагалища, точная диагностика патогенной флоры и эффективная этиотропная терапия.
Необходимо отметить факторы риска развития кольпита:
1. Повреждение целостности слизистой оболочки влагалища – механическое (плотное нижнее белье, джинсы), химическое, термическое или их сочетание.
2. Нарушение функциональной защитной способности микрофлоры влагалища из-за продолжительной антибактериальной терапии или приверженности к спринцеванию в качестве гигиенической процедуры.
3. Беспорядочная сексуальная жизнь.
4. Сенсибилизация к средствам интимной гигиены или внутривагинальным лекарствам.
5. Пренебрежение правилами интимной гигиены.
6. Заболевания эндокринной системы, аутоиммунные заболевания.
7. Дистрофические изменения слизистой оболочки влагалища.
8. Анатомические аномалии.
9. Преобладание в рационе пряных продуктов, быстроусвояемых углеводов (мучное, сладости).
10. Перенесенные заболевания (онкологическое, длительное обострение хронического заболевания) и необходимость длительного агрессивного лечения (полихимиотерапия, радиотерапия, применение высоких доз кортикостероидов).
Материалы и методы. Для преконцепционного консультирования обратились 164 женщины в возрасте 22-32 года, у 134 из них выявлен кольпит смешанной этиологии. При этом у 68 женщин отмечен первый эпизод кольпита (1-я группа), а у 66 – рецидив (2-я группа).
Основными жалобами были выделения из половых путей, зуд, раздражение в области вульвы. Пациенткам предлагалось оценить значимость симптомов по шкале от 0 до 3 баллов во время первого визита, после проведенного курса лечения, через 2 недели после лечения.
Всем женщинам проведено бактериоскопическое и бактериологическое обследование с обязательной оценкой чувствительности флоры к антибиотикам и антимикотикам. Для лечения рекомендован Неотризол®, лекарственное средство для местного применения, используемое при ряде вагинальных инфекций.
Препарат Неотризол® не только оказывает противогрибковое действие, но за счет оптимального состава активен в отношении грамотрицательных и грамположительных бактерий.
Антибиотик неомицин, относящийся к группе аминогликозидов, способен проникать в структуру бактериальной клетки и блокировать синтез белков. Антимикотик миконазол предназначен для местного лечения вульвовагинального кандидоза, эффективен против Сandida vulvovaginali
В состав препарата входит орнидазол, активный в отношении T. vaginalis, E. histolytica, G. lamblia, многих анаэробных бактерий (Bacteroides, Clostridium spp., Fusobacterium spp.) и анаэробных кокков. Комплексное противовоспалительное действие препарата усилено преднизолоном – синтетическим кортикостероидом, применяемым для уменьшения выраженности симптомов воспаления, торможения секреции и высвобождения медиаторов воспаления.
Эффективность проводимой местной терапии оценивали бактериоскопически сразу после лечения и через 2 недели после его окончания. Стоит отметить, что пациентки 2-й группы ранее изолированно и комплексно применяли суппозитории, содержащие полимиксин, метронидазол, нистатин, флуконазол. За время лечения все участницы демонстрировали приверженность к лечению, аллергические реакции или непереносимость компонентов препарата не зафиксированы.
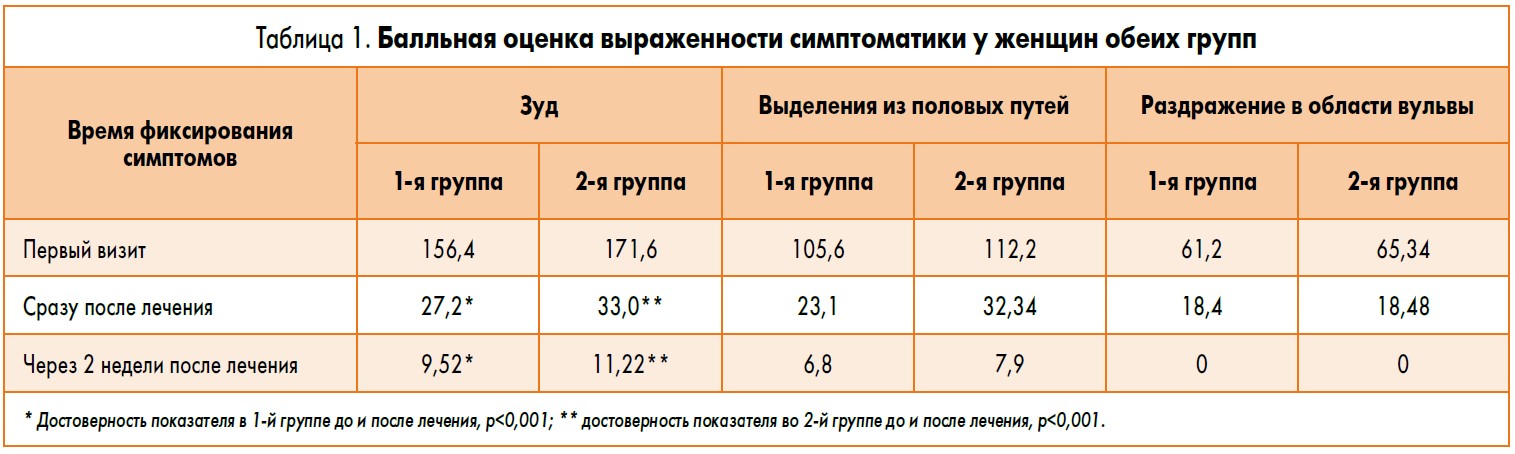
Результаты и их обсуждение. Выраженность симптомов у пациенток обеих групп представлена в таблице 1.
Как видно из представленных данных, имеет место значительная убывающая динамика симптомов кольпита, особенно такая тенденция отмечается у пациенток 1-й группы. Это объясняется тем, что при первом эпизоде кольпита, вызванного смешанной флорой, этиотропное лечение воспалительного процесса назначено с учетом данных бактериоскопического, бактериологического исследований и чувствительности возбудителя к действующим веществам препарата Неотризол®, что позволило добиться значительного улучшения самочувствия за счет минимизации симптоматики и способствовало улучшению качества жизни.
Женщинам с зудом через 2 недели после лечения целесообразно назначить мультиштаммовый синбиотик Пробиз Фемина для ускорения восстановления лактофлоры в кишечнике и влагалище. Подобная тактика позволяет усилить защитные свойства собственной микрофлоры и осуществить блокирование грибов лактобациллами, использующими в борьбе с ними феномен «клещей» и выработку веществ, имеющих более совершенные свойства, чем самый современный антимикотик.
Стоит обратить особое внимание на показатели пациенток 2-й группы. У женщин с рецидивирующим кольпитом сложнее подобрать эффективное лечение, тем более, что пациентки данной группы ранее применяли от 1 до 5 различных вариантов суппозиториев и вагинальных таблеток моно- и комплексного состава.
При этом 39,3% пациенток отмечали, что самостоятельно принимали решение об используемом препарате, 36,4% женщин препараты назначали без полноценного микробиологического обследования, а 24,3% получали лечение только на основании анализа выделений без определения чувствительности флоры к антибиотикам и антимикотикам.
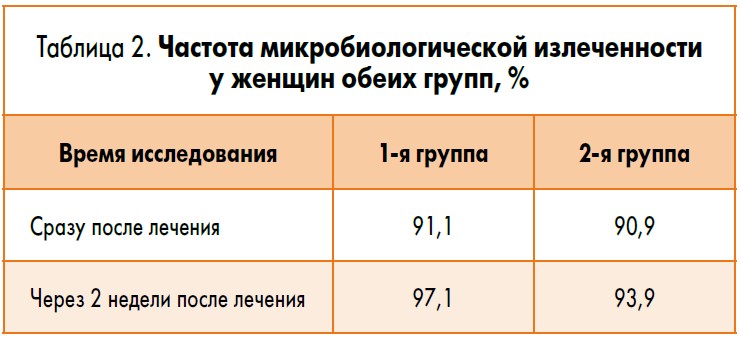
Данные об эффективности лечения, подтвержденные результатами микробиологического исследования, представлены в таблице 2. Учитывая данные о микробиологической излеченности, мы получили лабораторное обоснование назначения Пробиз Фемина курсом 15 дней в дозе 1 капсула 2 раза в день.
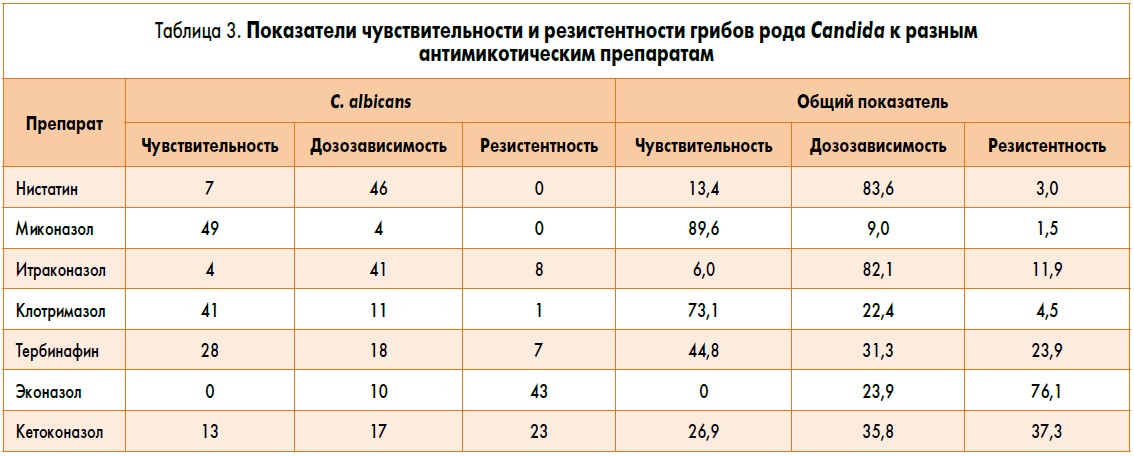
В клинической практике большое значение имеет правильный выбор комплексного препарата для лечения кольпита смешанной этиологии. Очень важно при таких кольпитах назначить препарат, содержащий современный антимикотик, характеризующийся высокой чувствительностью микрофлоры и низкой резистентностью грибов к агенту. Мы выбрали комплексный препарат, содержащий миконазол с адекватным соотношением чувствительность/резистентность (табл. 3).
При выборе лекарственного средства необходимо учитывать проблемы, связанные с резистентностью к противогрибковым препаратам: как часто это происходит, как это связано с ненадлежащим использованием препарата, как часто это приводит к неудачам в лечении. Так, в ряде комплексных препаратов, которыми ранее лечились пациентки 2-й группы, содержится антимикотик нистатин в дозе 100 тыс. ЕД, в то время как ингибирующая концентрация нистатина в разы выше, т.е. имеется высокая дозозависимость.
Увеличить кратность приема комплексного препарата, содержащего необходимую дозу нистатина (500 тыс. ЕД), невозможно, а применение препарата в дозе меньше минимальной ингибирующей концентрации приводит к формированию резистентности к антимикотикам и отсутствию клинического эффекта.
Устойчивость к противомикробным агентам сегодня представляет большую клиническую проблему. При этом наблюдается увеличение частоты устойчивости в изолятах вида, обычно восприимчивого к известному агенту, или увеличение распространенности ранее редких видов гриба с низкой восприимчивостью к препарату (табл. 3).
Как следует из представленных данных, Неотризол® оказывает выраженный положительный клинический эффект. При оценке качества лечения через 2 недели сохранность эффекта высокая, разница между группами статистически незначимая. Все это свидетельствует в пользу эффективности применения препарата Неотризол® у пациенток как с впервые диагностированным кольпитом смешанного генеза, так и с рецидивирующим кольпитом.
Литература
1. Gianni C. Update on antifungal therapy with terbinafine. G Ital Dermatol Venerol. 2010; 145 (3): 415-24.
2. Nyirjesy P., Peyton C., Weitz M.V., Mathew L., Culhane J.F. Causes of chronic vaginitis: analysis of a prospective database of affected women. Obstet Gynecol. 2006; 108 (5): 1185-91.
3. Paulitsch A., Weger W., Ginter-Hanselmayer G., Marth E., Buzina W. A 5-year (2000-2004) epidemiological survey of Candida and non-Candida yeast species causing vulvovaginal candidiasis in Graz, Austria. Mycoses. 2006; 49 (6): 471-5.
4. Salehei Z., Seifi Z., Zarei Mahmoudabadi A. Sensitivity of Vaginal Isolates of Candida to Eight Antifungal Drugs Isolated From Ahvaz, Iran. Jundishapur J Microbiol. 2012; 5(4): 574-7.