2 квітня, 2019
Старіння і пов’язані з віком хвороби: чи можна додати життя рокам?
Завдяки покращенню гігієни, прихильності до більш здорового способу життя, вдосконаленню медичної допомоги й зменшенню дитячої смертності очікувана тривалість життя сучасної людини є значно більшою, ніж у декількох минулих поколінь, і продовжує зростати. Так, у 1960 р. середня тривалість життя у Європі становила 69 років, натомість у 2010 р. – 80 років, що відповідає збільшенню на 2,2 року за десятиліття. Якщо ця тенденція збережеться, діти, які народжуються сьогодні, можуть прожити до 100 років і довше.
Утім, значне подовження життя не супроводжується пропорційним покращенням його якості в осіб похилого віку. Загалом що довше живе людина, то вища імовірність появи в неї тяжких функціональних обмежень. Наприклад, у Великій Британії 30% популяції віком понад 60 років мають деменцію, і цей показник і надалі збільшуватиметься з огляду на постаріння населення й експоненційну залежність розповсюдженості деменції від віку. У минулому люди помирали молодими і відносно швидко, а на сучасних людей очікує спричинена денегеративними хворобами повільна смерть у похилому віці після багатьох років поліморбідності й недієздатності. Отже, постає важливе питання: у які сфери наукових досліджень необхідно спрямовувати зусилля найближчими роками чи десятиліттями, щоб не лише покращити виживаність, а й зменшити поширеність хронічних захворювань і їх негативний вплив на якість життя літніх людей?
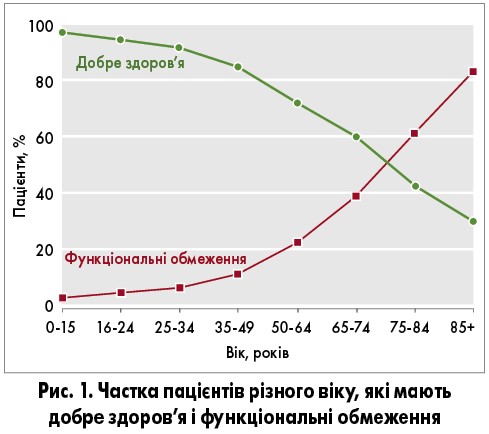 Головною проблемою простого збільшення тривалості життя є те, що люди, які живуть довше, набувають більше пов’язаних з віком хвороб і функціональних обмежень. З віком асоціюються багато тяжких захворювань, зокрема рак, інфаркт міокарда, інсульт, хвороба нирок, респіраторна патологія, остеопороз, артрит і деменція. Приміром, у Європейському регіоні поширеність деменції серед осіб віком від 60 до 64 років становить 0,6%, від 70 до 74 років – 3,5%, від 80 до 84 років – 16%, від 90 до 94 років – 41% (www. alzheimer-europe.org). Відповідно, частота функціональних обмежень і недієздатності різко зростає з віком, сягаючи 80% у популяції ≥80 років (рис. 1).
Головною проблемою простого збільшення тривалості життя є те, що люди, які живуть довше, набувають більше пов’язаних з віком хвороб і функціональних обмежень. З віком асоціюються багато тяжких захворювань, зокрема рак, інфаркт міокарда, інсульт, хвороба нирок, респіраторна патологія, остеопороз, артрит і деменція. Приміром, у Європейському регіоні поширеність деменції серед осіб віком від 60 до 64 років становить 0,6%, від 70 до 74 років – 3,5%, від 80 до 84 років – 16%, від 90 до 94 років – 41% (www. alzheimer-europe.org). Відповідно, частота функціональних обмежень і недієздатності різко зростає з віком, сягаючи 80% у популяції ≥80 років (рис. 1).
Крім того, функціональні обмеження в пізні роки життя зазвичай мають множинний і тяжкий характер – більш ніж 50% пацієнтів віком понад 85 років не можуть обійтися без сторонньої допомоги в повсякденному житті.
У європейських країнах упродовж 2005-2011 рр. середня очікувана тривалість життя людей, яким уже виповнилося 65 років, збільшилася на 1,3 року, хоча очікувана тривалість здорового життя (роки, прожиті без тяжких функціональних обмежень) не змінилася.
Як зауважив професор Кембриджського університету, нейробіолог Гай Браун, «роки додаються нашому життю, але життя не додається нашим рокам», тобто ці набуті роки відрізняються дуже низькою якістю життя.
 Навіть за відсутності хвороб здатність людини запам’ятовувати, бачити, чути, відчувати запахи, рухатися і комунікувати з віком зменшується (рис. 2), тому якість життя середньостатистичної особи віком понад 90 років є дуже низькою. Тим часом пріоритетними напрямами інвестицій фармацевтичних компаній і регуляторних органів охорони здоров’я є онкологія і кардіоваскулярні захворювання, а деменція й інші вікові порушення не отримують належної уваги. Приміром, у Великій Британії на дослідження раку витрачається в 10 разів більше, ніж на дослідження деменції, попри те що порівняно з раком тягар захворюваності на деменцію в 5 разів вищий.
Навіть за відсутності хвороб здатність людини запам’ятовувати, бачити, чути, відчувати запахи, рухатися і комунікувати з віком зменшується (рис. 2), тому якість життя середньостатистичної особи віком понад 90 років є дуже низькою. Тим часом пріоритетними напрямами інвестицій фармацевтичних компаній і регуляторних органів охорони здоров’я є онкологія і кардіоваскулярні захворювання, а деменція й інші вікові порушення не отримують належної уваги. Приміром, у Великій Британії на дослідження раку витрачається в 10 разів більше, ніж на дослідження деменції, попри те що порівняно з раком тягар захворюваності на деменцію в 5 разів вищий.
У 2012 р. у звіті Єврокомісії було передбачено, що у 2060 р. популяція людей віком понад 65 років у ЄС зросте до 152 млн порівняно з 87 млн у 2010 р. Це зсуне демографічний індекс постаріння (співвідношення кількості населення віком ≥65 років до кількості населення віком 15-64 років) з 26 до 52%. Якщо таке станеться, на кожного пенсіонера припадатиме лише 2 особи працездатного віку, а не 4, як тепер.
Ця криза частково зумовлена вірою в те, що людина має певну максимальну тривалість життя, тому збільшення середньої тривалості життя поступово сповільнюватиметься і зрештою зупиниться. Відповідно, індекс постаріння і пенсійні втрати також припинять зростати. Проте на сьогодні не відомо жодної біологічної причини існування абсолютного максимуму тривалості життя. Старіння не програмувалося і не зазнавало селекції під час еволюції, оскільки люди дуже рідко досягали старечого віку. Отже, якщо продовжувати усувати причини смерті без супутнього сповільнення старіння, людство стикнеться з непомірними економічними втратами.
Тож чи існують моральні або етичні причини на користь подовження тривалості життя замість підвищення його якості? Етичні аргументи зазвичай ґрунтуються або на моральній теорії, або на утилітаризмі. Своєю чергою, моральна теорія спирається на теологію, права людини, традиції, емоції, обов’язок і доброчесність, але ж не зрозуміло, як усе це стосується відносних переваг подовження життя замість покращення його якості.
Можна посперечатися, що старіння є «природним» процесом, а отже, людині не слід у нього втручатися. Проте старіння, як ми його розуміємо, не відбувається в диких тварин, і так само воно не відбувалося в людей до початку цивілізації, які вмирали від зовнішніх причин до досягнення похилого віку. Таким чином, старіння ніколи не зазнавало селекційного тиску і є не природним, а радше побічним ефектом нашої культури – культури, яка намагається подовжити життя понад усе.
Утилітаризм базується на принципі досягнення максимальної користі для максимальної кількості людей («мета виправдовує засоби»). Відповідно до цього етичного напряму, що саме дозволить максимізувати користь – підвищення тривалості життя чи покращення його якості? Відповідь залежить від того, як оцінювати користь. Наприклад, установи, які фінансують медицину, часто використовують показник DALY (disability adjusted life years – роки життя, скориговані за непрацездатністю). DALY – це кількість років, втрачених через ранню смерть або прожитих з тяжкою хворобою чи непрацездатністю. Якщо цей показник використати для порівняння різних хвороб, то рак і кардіоваскулярна патологія створюватимуть найбільший тягар захворюваності в більшості розвинених країн. Проте DALY не враховує вплив старіння. Так, зменшення захворюваність на рак удвічі супроводжуватиметься зростанням поширеності деменції й інших пов’язаних з віком хвороб просто тому, що люди житимуть довше.
Іншою мірою оцінки того, чи доцільно витрачати гроші на те чи інше захворювання, є QALY (quality-adjusted life years – роки життя, скориговані за якістю життя). Кожний додатковий рік життя з ідеальним здоров’ям оцінюється як 1 QALY, а 0 означає смерть. Якщо додаткові роки отримуються не з ідеальним здоров’ям (наприклад, коли пацієнт втрачає кінцівку або зір), тоді QALY присвоюють значення між 0 та 1. Цей підхід має два очевидні недоліки. По-перше, QALY також не враховує непрямий вплив подовження життя на його якість унаслідок старіння. По-друге, розрахунок QALY не передбачає негативних значень, тож, скажімо, додаткові роки життя з деменцією розраховуються як позитивні й тому корисні.
У підсумку жодна моральна теорія не має відповіді на запитання, що потрібно підвищувати – тривалість життя чи його якість. Проте уряди та некомерційні організації більше коштів спрямовують саме на програми, сфокусовані на тривалості життя. Очевидно, це пояснюється тим, що смерть вважається страшнішою за хворобу і що запобігання смерті є важливішим для здоров’я, ніж покращення якості життя. Проте ці переконання є хибними, оскільки кожна людина рано чи пізно вмирає. До того ж звичайна смерть сьогодні – вже не обмежена в часі подія в кінці життя, а тривалий процес, що супроводжує старіння.
А як щодо самих людей? Чи переймаються вони тривалістю життя більше, ніж якістю? Нещодавнє опитування понад 9 тис. мешканців країн Європи показало, що 71% респондентів вважають покращення якості життя важливішим порівняно зі збільшенням кількості років, що залишилися; 4% вбачають більш цінним подовження життя незалежно від якості, 25% згодні, що тривалість і якість життя є однаково важливими. У подібному дослідженні в США 71% опитаних вважали важливішим покращення якості життя в тяжкохворих людей шляхом використання всіх можливих терапевтичних опцій. Отже, принаймні щодо тяжких захворювань у похилому віці люди загалом цінують якість життя більше, ніж тривалість.
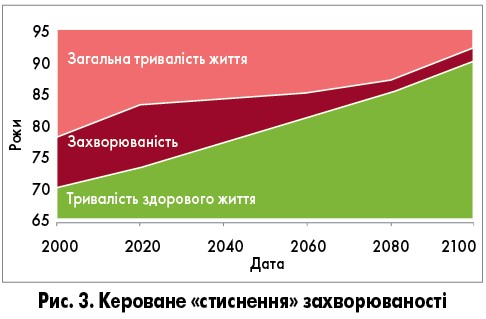 Щоб збалансувати підвищення тривалості та якості життя, було запропоновано стратегію «стиснення» захворюваності (рис. 3), відповідно до якої замість боротьби з причинами смерті необхідно більше уваги приділяти подоланню старіння і пов’язаних з віком хвороб, доки підвищення якості останніх років життя не виправдає подовження його тривалості.
Щоб збалансувати підвищення тривалості та якості життя, було запропоновано стратегію «стиснення» захворюваності (рис. 3), відповідно до якої замість боротьби з причинами смерті необхідно більше уваги приділяти подоланню старіння і пов’язаних з віком хвороб, доки підвищення якості останніх років життя не виправдає подовження його тривалості.
Серед причин низької якості життя осіб похилого віку глобальною проблемою є деменція. Головними факторами ризику деменції, які можна модифікувати, є низька інтелектуальна активність (принцип «користуйся або втрачай» [мозок]), низька фізична активність, надмірне вживання алкоголю і надмірна маса тіла. Перспективним є застосування лікарських препаратів – «посилювачів» когнітивної функції, як-от прамірацетам. У США ноотропом № 1 уже багато років є прамірацетам. Слід також зауважити, що прамірацетам у США є безрецептурним препаратом – таким чином FDA позначило його ефективність і безпеку. В економічному плані стратегія «стиснення» захворюваності, найімовірніше, буде принаймні нейтральною в короткостроковій перспективі, а у віддаленій – напевне дозволить зберегти значні ресурси. Що важливіше, вона може зменшити імовірність розвитку дегенеративних хвороб, деменції й інших «супутників» старіння в нас і в наших дітей, забезпечивши кращу якість останніх років життя, інакше кажучи, «додасть життя рокам».
За матеріалами статті: Brown G. C. Living too long. The current focus of medical research on increasing the quantity, rather than the quality, of life is damaging our health and harming the economy. EMBO Rep. 2015 Feb; 16 (2): 137-141.
Підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 5 (450), березень 2019 р.


