11 травня, 2019
Новая шкала для прогнозирования вероятности ранней смерти при инсульте
В настоящее время инсульт является второй по значимости причиной смерти во всем мире, а также основной причиной длительной нетрудоспособности. В высокоразвитых странах ранняя 30-дневная летальность при ишемическом инсульте оценивается примерно в 15%. Известен ряд факторов риска, увеличивающих вероятность средне- и долгосрочной смертности пациентов с ишемическим инсультом. Что касается предикторов ранней смерти от инсульта, информации о них пока недостаточно несмотря на ее распространенность в клинической практике. Вашему вниманию предлагается обзор метаанализа, проведенного австрийскими учеными T. Gattringer et al. с целью разработки простого и легко применимого на практике подхода для выявления пациентов с высоким риском ранней смертности после ишемического инсульта (Stroke, 2019; 50 (2): 349‑356).
Австрийские исследователи отмечают, что ранее также были доступны различные методы оценки и разработаны показатели для прогнозирования смертности вследствие инсульта, но в целом они позволяют анализировать лишь вероятность поздней смертности. Доктор медицины Томас Гатрингер (Thomas Gattringer) из Грацского университета имени Карла и Франца (Австрия) совместно с коллегами разработал шкалу, позволяющую расширить возможности оценки риска ранней смерти от инсульта на основе показателей состояния пациентов специализированных отделений в первые несколько дней после перенесенного ишемического инсульта. Целью применения новой методики было распределение больных по блокам, которые различались интенсивностью мониторинга состояния пациентов в соответствии с риском летального исхода. Такое разделение на блоки становится все более распространенным в клинической практике, однако количество койко-мест в них пока ограничено.
«Если удается определить, что у пациента высок риск ранней смерти, мы признаем необходимость более интенсивного мониторинга, что также помогает в общении с родственниками больного, – сообщает доктор Гатрингер. – Преимуществом этой шкалы является то, что большинство используемых показателей очень легко получить при клиническом и неврологическом обследовании, а также из истории болезни, а суммарный балл несложно просчитать. Оценки по другим шкалам составляют до 240 баллов, и для расчета по ним необходим калькулятор. Но нашей шкалой предусмотрено всего 12 баллов, причем определить результат можно за несколько секунд, находясь у постели больного».
При метаанализе данных общенационального австрийского реестра инсультных блоков был использован метод многомерного регуляризованного логистического регрессионного анализа для определения демографических и клинических переменных, связанных с ранней (≤7 дней после инсульта) смертностью пациентов, госпитализированных с ишемическим инсультом. Эти переменные затем применялись для разработки шкалы прогнозирования ранней смертности от ишемического инсульта. Были использованы данные, взятые у 77 653 больных (медиана возраста – 74 года, 47% женщины), проходивших лечение с 2006 по 2017 гг.; проанализирован полный список переменных и проведен сравнительный анализ данных пациентов, умерших в течение первых 7 дней после инсульта, а также тех, кто выжил. Затем был выполнен многомерный анализ с целью установить, какие факторы чаще всего ассоциировались с ранней смертью от инсульта. Смертность в инсультных блоках составляла 2%, а медиана пребывания в них умерших пациентов – 3 дня.
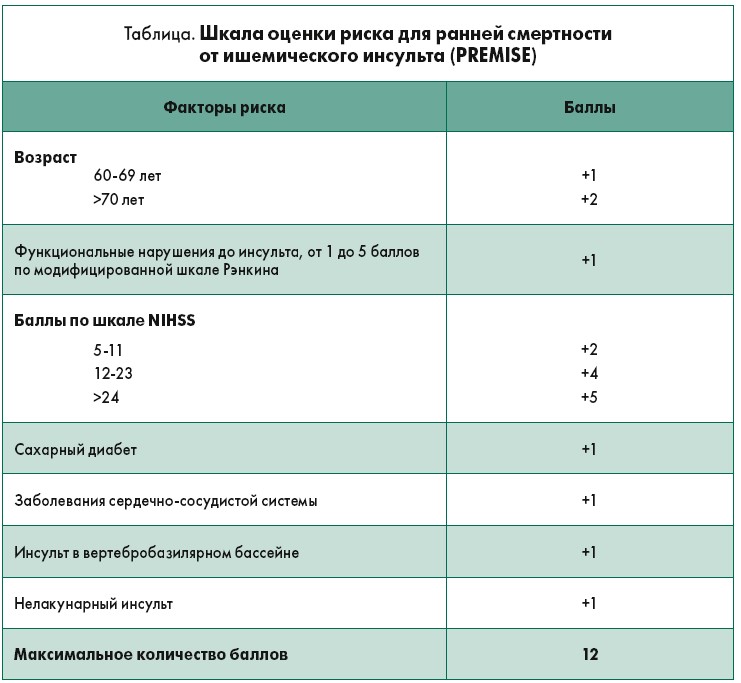
Исследователи выделили ключевые переменные, связанные с ранней смертностью после инсульта:
- возраст;
- тяжесть инсульта, измеренная по шкале Национального института здоровья CША (NIHSS);
- выраженность функциональных нарушений до инсульта, оцененная по модифицированной шкале Рэнкина (>0);
- предшествовавшие заболевания сердечно-сосудистой системы;
- сахарный диабет;
- инсульт в вертебробазилярном бассейне;
- нелакунарный инсульт.
Баллы распределялись по каждой из этих переменных, в зависимости от того, насколько сильно они были связаны с ранней смертностью (таблица).
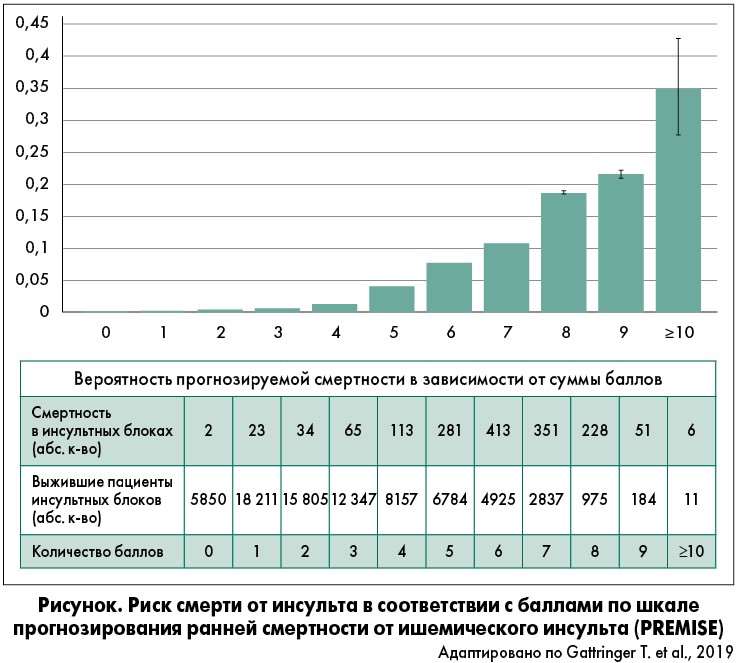
Из-за ограничений в исследовании суммы показателей 10, 11 и 12 были объединены и составили категорию ≥10 баллов. Согласно результатам, у пациентов с такой суммарной оценкой риск умереть в течение первых 7 дней пребывания в инсультном блоке составлял 35% (95% доверительный интервал 28-43). На рисунке показана вероятность смерти от инсульта, соответствующая определенному количеству баллов по шкале риска.
Показатель площади под кривой операционной характеристики диагностического метода PREMISE был 0,879. По утверждению Т. Гатрингера, такая оценка может быть предиктором ранних случаев смерти от инсульта почти в 88% случаев. Это очень высокий результат. Показатели >0,75 означают высокую достоверность прогноза. Частота смертности пациентов по данным реестра (лишь 2%) свидетельствует о высокой дискриминативности (способности метода к дифференцировке испытуемых).
Достоверность оценок с помощью шкалы PREMISE была подтверждена двумя методами:
- первый метод валидации, известный как бутстреппинг (буквально – «вытаскивание»), позволил генерировать искусственные данные на основе исходных реальных и провести их множественный анализ;
- второй метод предусматривал темпоральный (связанный с протяженностью во времени) подход, в соответствии с которым пациентов из того же реестра оценивали с помощью шкалы PREMISE в более поздний период времени.
Показатель площади под кривой при повторном анализе составил 0,884. Т. Гатрингер отметил, что наиболее важной, взвешенной переменной была оценка инсульта по шкале NIHSS. Так, согласно данному методу, пациенты с самой высокой степенью тяжести инсульта набрали 5 баллов, а это почти половина максимальной суммы значений по шкале PREMISE.
Однако доктор Гатрингер предупредил, что данная оценка может измениться в будущем, в «эпоху тромбэктомии». Ведь после этой процедуры вероятно уменьшение балльной оценки по NIHSS, а кроме того, исследователи использовали для расчетов показатель при госпитализации. Однако доля пациентов, которым проводят тромбэктомию, относительно невелика, и в будущем может быть сделано уточнение, согласно которому состояние таких больных будет оцениваться по шкале NIHSS после данной процедуры.
Еще одна сильная сторона новой шкалы заключается в том, что она основана на данных исследований в условиях реальной клинической практики. При разработке этой методики были учтены данные каждого пациента, которому был поставлен диагноз инсульта за указанный период времени.
В настоящее время шкала применима только для оценки риска у больных инсультных отделений. Т. Гатрингер отметил, что пока она не использовалась у пациентов, получавших лечение в других условиях, однако вполне может применяться для всех лиц с ишемическим инсультом.
Следующая цель исследователей состоит в том, чтобы проверить результаты использования новой шкалы в австрийской сети инсультных отделений. Специалисты уверены, что это позволит получить больше информации о возможностях применения ее в клинической практике, а также о том, как она влияет на выбор лечения.
Подготовила Юлия Паламарчук
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (48) березень 2019 р.