7 лютого, 2020
Субклінічний гіпотиреоз
Клінічний гіпотиреоз (ГТ) (недостатність щитоподібної залози, ЩЗ) наявний у разі, коли рівень гормонів ЩЗ є меншим за референтні значення. При цьому захворюванні рівень тиротропіну (або тиреотропного гормону, ТТГ) підвищений. Субклінічний ГТ (СГТ) супроводжується нормальним рівнем гормонів ЩЗ при підвищенні тиротропіну. Такий діагноз є біохімічним, бо він заснований лише на оцінці функціонування ЩЗ. Серед популяції без йододефіциту СГТ спостерігається в 10% осіб, при цьому він частіше виникає в жінок та осіб похилого віку.
Оскільки СГТ часто повертається до еутиреозу, а рівень тиротропіну підвищується в осіб
похилого віку, поширеність СГТ, імовірно, є завищеною.
У людей діапазон референтних значень тиреотропного гормону сироватки крові (ТТГ) та вільного тироксину (FT4) є доволі вузьким. Через надзвичайно чутливий зв’язок між рівнем секреції тиротропіну гіпофізом та рівнем FT4 рівень тиротропіну може перевищувати верхню межу референтних значень, якщо рівень FT4 пацієнта є нижчим за відповідне референтне значення. Гіпоталамо-гіпофізарно-щитоподібна система чутлива до мінімального зменшення рівня тироксину сироватки крові (Т4), оскільки навіть незначне зменшення рівня FТ4 призводить до підвищення секреції тиротропіну гіпофізом. При СГТ через запалення чи інше захворювання ЩЗ вихід гормонів підвищується непропорційно підвищенню ТТГ, що призводить до хронічного зростання останнього.
СГТ диференціюють на ГТ 1 ступеня (рівень ТТГ знаходиться між референтною межею та 9,9 мОд/л) та 2 ступеня (рівень ТТГ >10 мОд/л). Приблизно в 90% хворих на СГТ рівень ТТГ <10 мОд/л. У цьому огляді представлені протилежні дані щодо клінічного значення, діагностики та доцільності лікування СГТ. Слід зауважити, що в огляд не увійшли дані щодо жінок із СГТ, які були вагітні чи планували завагітніти.
Методи дослідження
Ми провели пошук у базі даних PubMed (до березня 2019 р.) серед англомовних статей щодо ведення пацієнтів із СГТ. Пошук оновлено 30 травня 2019 року. Приорітетними були рекомендації великих наукових товариств, метааналізи та рандомізовані клінічні дослідження. Відбір статей погоджували з їх авторами.
Диференційне значення підвищеного рівня ТТГ
Легка недостатність ЩЗ, зумовлена аутоімунним тиреоїдитом, є найчастішою причиною помірного підвищення рівня ТТГ. Хоча підвищення тиротропіну є характерним для первинного ГТ, інші клінічні стани (наприклад, зовнішня променева терапія шиї), прийом ліків (наприклад, літію) чи лабораторні порушення (наприклад, наявність гетерофільних антитіл у сироватці) можуть призвести до підвищення рівня ТТГ. Найважливішим із цього є підвищення рівня ТТГ, яке може виникати в процесі старіння. Епідеміологічні дослідження показали підвищення рівня тиротропіну (зазвичай <8 мОд/л) у здорових осіб похилого віку без клінічних чи біохімічних ознак захворювань ЩЗ. Причина підвищення ТТГ є неясною, проте зрозуміло, що особи старшого віку з дещо підвищеним рівнем тиротропіну за відсутності захворювання ЩЗ не мають підвищеного ризику захворюваності та смертності. У деяких дослідженнях припускають, що підвищення рівня ТТГ за даних умов пов’язано з кращим станом здоров’я та кращим функціональним станом.
До інших станів, які супроводжуються незначним підвищенням тиротропіну та можуть імітувати СГТ, належать нелікована недостатність надниркових залоз, мутація білка рецептора до тиротропіну на фолікулярних клітинах ЩЗ, яка призводить до «тиротропної резистентності», та значне ожиріння (тобто індекс маси тіла (ІМТ) >40-45). Останнє, імовірно, пов’язане з впливом лептину (гормону, який секретується жировою тканиною) на вироблення гіпоталамо-тиреотропін-релізинг гормону, що призводить до підвищення рівня ТТГ. Зростання рівня тиротропіну при ожирінні є зворотним у разі зменшення ваги. Ожиріння може бути не лише причиною, а й клінічним проявом ГТ. У критично хворих пацієнтів рівень ТТГ може бути пригнічений через вплив цитокінів та інших факторів на гіпоталамо-гіпофізарно-щитоподібну систему у вигляді «синдрому еутиреоїдної слабкості». Під час виздоровлення рівень тиротропіну може знову змінитися, проте рідко підвищується вище 10 мОд/л. У цьому разі діагноз ГТ має бути відкладений до того часу, доки пацієнт повністю не вилікується від основного захворювання.
У пацієнтів, які перенесли лобектомію ЩЗ з приводу доброякісних чи злоякісних вузлів, зазвичай спостерігається транзиторне підвищення тиротропіну після операції, яке може тривати декілька місяців. Постійний ТГ, який зазвичай є субклінічним, розвивається в 60% пацієнтів після лобектомії та може виникати навіть через рік після операції. Пацієнти з передопераційним підвищенням тиротропіну більш як на 2 мОд/л (особливо за наявності антитіл до тиреоїдної пероксидази, ТПО) мають більшу ймовірність розвитку постопераційного ГТ. Також рівень ТТГ може бути підвищеним через артефакти вимірювання в пацієнтів із циркулюючими антитілами до мишачого імуноглобуліну, який називається НАМА (людські проти мишачих антитіл). Артифаціальні підвищення тиротропіну спостерігаються в пацієнтів із високим рівнем циркулюючого макротиротропіну (подібного до макропролактину). Поширеність макротиротропіну не є добре визначеною, але може бути наявна в 1-2% пацієнтів із ГТ.
Диференційний діагноз підвищення рівня ТТГ за умови нормального рівня вільного тироксину крові
1. СГТ при незначному порушенні ЩЗ:
- хронічний лімфоцитарний тиреоїдит (тиреоїдит Хашимото);
- неадекватна замісна терапія левотироксином при явному ГТ;
- стан після лобектомії ЩЗ;
- стан після прийому антитиреоїдних ліків чи терапії радіоактивним йодом при ГТ;
- стан після зовнішньої променевої терапії ділянки голови та шиї;
- такі інфільтративні захворювання, як амілоїдоз чи тиреоїдит Ріделя;
- стан після епізоду субгострого (гранульоматозного) тиреоїдиту;
- стан, зумовлений ліками, особливо в пацієнтів із лімфоцитарним тиреоїдитом, такими як:
- карбонат літію;
- йодовмісні сполуки, зокрема аміодарон;
- інгібітори тирозинкінази, ключові інгібітори імунної системи.
2. Фізіологічне транзиторне підвищення рівня тиротропіну:
- одужання після тяжкого захворювання;
- стан після відміни хронічної терапії левотироксином в еутиреоїдних пацієнтів;
- сезонне (у зимовий час) підвищення ТТГ.
3. Підвищення рівня ТТГ, яке насправді не є СГТ:
- часті причини:
- підвищення в осіб похилого віку без патології ЩЗ;
- підвищення в пацієнтів зі значним ожирінням, зазвичай з ІМТ >40;
- нечасті причини:
- неправильні лабораторні результати через наявність гетерофільних антитіл чи макротиротропіну;
- нелікована недостатність надниркових залоз.
Ризик прогресування до клінічного захворювання
У 60% пацієнтів із СГТ 1 ступеня тиротропін самостійно знижується до нормального рівня протягом 5 років. Щорічне прогресування до клінічного захворювання виникає у 2-4% таких пацієнтів, що залежить від наявності антитіл до ТПО. В осіб старшого віку (≥65 років), які брали участь у дослідженні Cardiovascular Health Study, нормалізація рівня тиротропіну за 2 роки сталася в 46% учасників із 1 ступенем (тиреотропін 4,5-6,9 мОд/л) та в 7% пацієнтів із СГТ 2 ступеня. Нормалізація виникла в 48% учасників дослідження із СГТ, які не мали антитіл до ТПО. Навпаки, 2 ступінь СГТ супроводжувався підвищенням частоти прогресування до клінічного ГТ, особливо в жінок і пацієнтів із наявністю антитіл до ТПО. В одному проспективному дослідженні в 40% пацієнтів із початковим рівнем тиротропіну 10-14,9 мОд/л та у 85% із рівнем тиротропіну 15-19,9 мОд/л виник клінічний ГТ протягом періоду спостереження (у середньому 31,7 міс).
Клінічні прояви
1 ступінь СГТ рідко супроводжується клінічними проявами ГТ, нейропсихіатричними симптомами, розладами настрою чи порушенням когнітивних функцій. Поява нових симптомів ГТ, особливо множинних чи тяжких, зазвичай свідчить про прогресування захворювання до 2 ступеня. Хоча в пацієнтів із СГТ, так само як і в пацієнтів з еутиреозом, якість життя не знижується, особи середнього віку із цим захворюванням повідомляють про незначне порушення самопочуття, пам’яті та настрою. Різниця між симптомами депресії в пацієнтів з еутиреозом та СГТ незначна.
У літніх пацієнтів часто симптоми ГТ виявити важко. У дослідженні TRUST, яке вивчало використання замісної гормональної терапії в осіб старшого віку із СГТ (середній вік – 74,4 року, середній рівень тиротропіну – 6,40 мОд/л), пацієнти мали подібну чи навіть меншу кількість симптомів ГТ, ніж загальна популяція.
Клінічне значення
Кардіоваскулярний ризик
Розлади серцево-судинної системи (систолічна та діастолічна дисфункція лівого шлуночка (ЛШ), порушення релаксації судин) описані в пацієнтів із 1 та 2 ступенем СГТ. Метааналіз, який включав 675 пацієнтів у віці <60 років, показав, что особи із СГТ, у тому числі легкого ступеня, мають набагато гірші параметри діастолічної функції ЛШ, оціненої за допомогою доплерехокардіографії, у порівнянні зі здоровими особами контрольної групи. Уповільнення швидкості розслаблення ЛШ може негативно впливати на його наповнення під час фізичного навантаження, що може призвести до систолічної дисфункції ЛШ під час фізичної активності в пацієнтів із СГТ. Підвищення системної резистентності судин і порушення ендотелій-залежної вазодилатації також виникають у пацієнтів із 1 та 2 ступенем СГТ.
ГТ – одна з найчастіших вторинних причин дисліпідемії (підвищення рівня ліпопротеїнів низької щільності (ЛПНЩ) та тригліцеридів), а скринінг ГТ рекомендовано особам із гіперхолестеринемією. Метаболічні розлади можуть виникати в разі СГТ 2 ступеня, особливо в пацієнтів з інсулінорезистентністю. Метааналіз 16 досліджень підтвердив наявність розладів обміну ліпідів (підвищення концентрації загального холестерину, ЛПНЩ та тригліцеридів сироватки крові) у пацієнтів із 2 ступенем СГТ; менша асоціація була знайдена з рівнем ліпопротеїнів високої щільності. Побічний наслідок інсулінорезистентності та змін метаболізму ліпідів може сприяти більшій поширеності неалкогольної жирової хвороби печінки (НЖХП) в осіб із ГТ, хоча в метааналізі не виявили зростання захворюваності на НЖХП у пацієнтів із СГТ. В одному метааналізі, який включав 3602 пацієнти, було виявлено зв’язок між ступенем СГТ і товщиною інтими-медіа сонних артерій. Товщина інтими-медіа була більшою в пацієнтів із 2 ступенем СГТ, ніж у пацієнтів із легким ГТ та в контрольній групі.
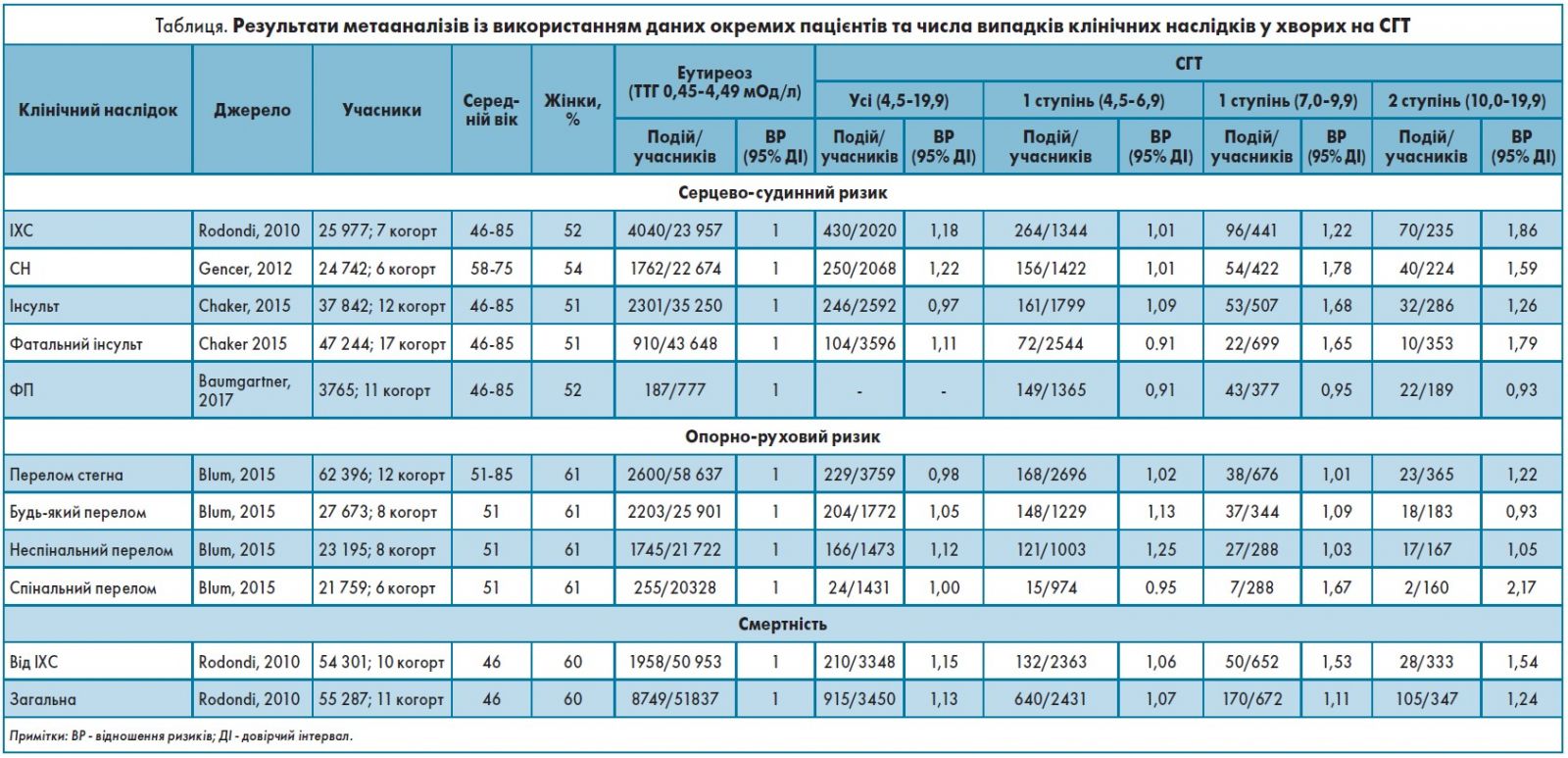
Зміни функції міокарду, метаболізму та функцій судин дають можливість припустити, що пацієнти з нелікованим СГТ можуть мати підвищений ризик несприятливих серцево-судинних подій. Метааналіз, проведений Thyroid Studies Collaboration, який включив дослідження за участю більш як 75 тис пацієнтів, не показав асоціації між СГТ та підвищеним ризиком фібриляції передсердь (ФП), серцевої недостатності (СН), інсульту, ішемічної хвороби серця (ІХС), смертності від ІХС та загальної смертності у порівнянні з еутиреоїдними пацієнтами (табл.). Після стратифікації пацієнтів за рівнем ТТГ визначили, що рівень ≥10 мОд/л асоційований із підвищенням ризику СН, ІХС і смертності від ІХС. Крім цього, рівень тиротропіну 7-9,9 мОд/л впливав на підвищення рівня фатального інсульту та смертності від ІХС. Наявність антитіл до ТПО не була асоційована зі зростанням ризику ІХС. Результати цих досліджень дають підстави припустити, що тяжкість СГТ пов’язана з підвищеним ризиком серцево-судинних захворювань.
Єдиним обмеженням для всіх когорт пацієнтів, що їх було включено до цього метааналізу, стало те, що функцію ЩЗ оцінювали лише один раз. Через це пацієнти з транзиторним та стійким СГТ оцінювалися разом. Окремий аналіз, проведений в одній із когорт, показав, що персистуючий СГТ не асоційований з ІХС, СН чи кардіоваскулярними розладами.
Розлади когнітивних функції та розвиток деменції
Метааналіз, в який увійшли проспективні та перехресні дослідження, підтвердив зв’язок між СГТ і порушенням когнітивних функцій у пацієнтів у віці <75 років. В осіб старшого віку подібного зв’язку не було виявлено. Отримані дані відповідають результатам двох інших досліджень. У першому було встановлено, що незначне підвищення ТТГ не було асоційоване з порушенням когнітивних функцій, відчуттям тривоги чи депресії в пацієнтів >65 років. У другому метааналізі, який включав 11 проспективних когорт пацієнтів (середній вік становив ≥65 років), підвищений ТТГ не асоціювався з розвитком деменції чи погіршенням когнітивних функцій.
Функції нирок
Дефіцит гормонів ЩЗ може погіршити гемодинаміку нирок унаслідок зменшення серцевого викиду, що призводить до прогресуючого погіршення швидкості клубочкової фільтрації. У метааналізі 16 досліджень не було виявлено асоціації між СГТ і погіршенням функцій нирок. У пацієнтів із нирковою недостатністю, яка вимагала гемодіалізу, наявність СГТ супроводжувалася зростанням смертності.
Вплив на опорно-руховий апарат
В осіб літнього віку наявність СГТ не супроводжувалася змінами мінеральної щільності кісток та ризиком переломів, що було показано у двох метааналізах. Також не було виявлено стійкої асоціації між СГТ і хрупкістю кісток як на початку дослідження, так і при подальшому спостереженні.
Жінки, які підлягають застосуванню допоміжних репродуктивних технологій
Метааналіз 4 рандомізованих клінічних досліджень включав 787 безплідних пар, яким проводили запліднення in vitro чи внутрішньоцитоплазматичну ін’єкцію сперми (ВЦІС). У ході дослідження не було виявлено асоціації між терапією левотироксином та покращенням запліднення чи народженням живих дітей у жінок із СГТ. Відповідно до рекомендацій Американської тиреоїдної асоціації жінок із СГТ, які підлягають штучному заплідненню in vitro чи ВЦІС, потрібно продовжувати лікування левотироксином до досягнення рівня ТТГ 2,5 мОд/л.
Обґрунтування лікування
Можливими показаннями до лікування СГТ є покращання симптомів і запобігання розвитку клінічного ГТ та небажаних явищ. Ці потенційні переваги замісної терапії гормонами ЩЗ мають перевершувати можливі ризики зменшення рівня тиреотропіну нижче референтних значень та запобігання ятрогенному гіпертиреозу. Рандомізовані дослідження лікування пацієнтів із СГТ не зосереджувалися виключно на особах із симптомами ГТ. Найбільше на сьогодні дослідження TRUST не показало поліпшення симптомів при лікуванні пацієнтів старшого віку із СГТ. 737 чоловіків і жінок віком ≥65 років були рандомізовані на 2 групи, одна з яких отримувала левотироксин, а інша – плацебо. Використання левотироксину протягом 12 міс не впливало на первинні (симптоми ГТ, нудота) та вторинні (якість життя, сила рукостискання, когнітивні функції, АТ, вага, ІМТ, окружність талії, товщина комплексу інтима-медіа сонних артерій) результати. Більшість учасників мала 1 ступінь СГТ (середній рівень тиротропіну 6,4 мОд/л), доза левотироксину була малою (середня доза 50 мкг/добу), а зменшення рівня тиротропіну склало приблизно 2 мОд/л. У групі левотироксину не визначалося жодних додаткових побічних ефектів чи симптомів ГТ. Метааналіз 21 дослідження, у тому числі TRUST, показав, що викоростання левотироксину в осіб із СГТ не покращує якість життя і не впливає на симптоми, характерні для розладів ЩЗ. Не було також виявлено різниці в таких вторинних наслідках, як депресія, рівень когнітивних функцій, нудота, втома, м’язова сила, систолічний АТ та ІМТ. Один метааналіз 12 рандомізованих досліджень (крім TRUST) виявив, що лікування левотироксином супроводжується зменшенням товщини інтими-медіа сонних артерій і покращанням ліпідного профілю.
Що ж до підгрупи дослідження TRUST, то в 64 учасників, які отримували левотироксин протягом 18 міс, була така ж товщина інтими-медіа, що й в учасників групи плацебо. Спеціальна служба профілактики США (The US Preventive Services Task Force) виявила потенційну користь від лікування левотироксином щодо ліпідів крові, проте повідомлені ефекти не є постійними і статистично не значущі. Жодне з рандомізованих клінічних досліджень не можна вважати достатньо сильним для того, щоб визначити вплив лікування СГТ на такі кінцеві точки, як частота серцево-судинних подій, виникнення деменції та переломів. Ці дослідження дають серйозні докази проти лікування пацієнтів старшого віку із СГТ, якщо вони не мають інших показань до терапії. Залишається невідомою можливість екстраполяції отриманих даних на пацієнтів із більш вираженими симптомами ГТ, наприклад на пацієнтів із 2 ступенем СГТ чи хворим у віці <65 років.
В одному ретроспективному дослідженні за участю пацієнтів із легким СГТ використання левотироксину призводило до зниження смертності від усіх причин, а також до зменшення частоти ІХС в осіб віком 40-70 років. У пацієнтів старших за 70 років подібного ефекту не спостерігалося. В іншому дослідженні з подібним дизайном використання левотироксину супроводжувалося зменшенням смертності від усіх причин в осіб до 65 років (за виключенням інфаркту міокарда та кардіоваскулярної смертності), але в пацієнтів старшого віку подібного результату виявлено не було.
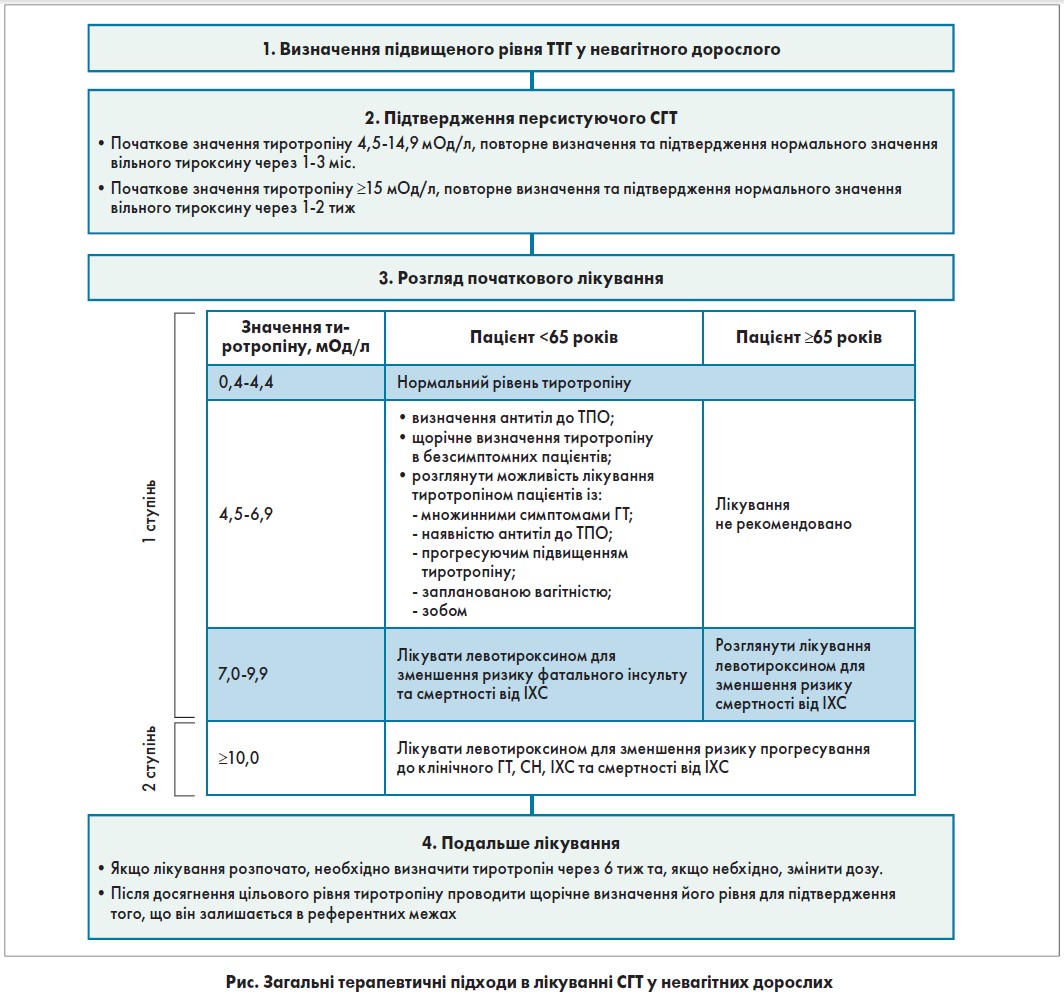
Як уже зазначалося, прогресування ГТ до клінічної форми рідко спостерігається в пацієнтів із 1 ступенем СГТ (2-4% на рік, залежить від наявності антитіл до ТПО), а оглядові дослідження не показали зростання побічних явищ у цій підгрупі. Відповідно до цих результатів, які також узгоджуються з даними клінічних досліджень, симптоматичні пацієнти із СГТ 1 ступеня потребують лише спостереження, без лікування. Незважаючи на потенційну користь від впливу лікування на рівень ліпідів та ехокардіографічні параметри, немає рандомізованих досліджень достатньої сили для оцінки впливу на розвиток кардіоваскулярних захворювань. За відсутності достатньої кількості інформації з клінічних досліджень у пацієнтів із 2 ступенем СГТ (рівень тиреотропіну ≥10 мОд/л), високий ризик прогресування до клінічного ГТ та наявні дані, які свідчать про зростання кардіоваскулярного ризику без лікування, становлять загрозу здоров’ю цих пацієнтів (рис.). Якщо рівень тиреотропіну в пацієнтів становить 7,0-9,9 мОд/л, доцільно розпочати лікування, що обґрунтовано результатами досліджень, які показують зростання в цьому випадку кардіоваскулярного ризику; левотироксин пацієнтам із 1 ступенем СГТ може бути призначений за наявності значних симптомів.
Метод лікування
Оскільки СГТ часто має транзиторний характер, перед початком лікування необхідно ще раз підтвердити порушений рівень тиреотропіну через 1-3 міс після першого обстеження. Якщо початковий рівень тиреотропіну >15 мОд/л, повторне обстеження слід провести через 1-2 тижні. FТ 4 також потрібно визначати разом з оцінкою рівня тиротропіну. Метою лікування пацієнтів із СГТ є нормалізація рівня ТТГ. Препаратом вибору є левотироксин. З огляду на те що ступінь дисфункції ЩЗ незначний, більшості пацієнтам (крім вагітних жінок) необхідні малі дози (наприклад, 25-75 мкг) левотироксину для адекватного відновлення нормального рівня тиротропіну. Через 6 тиж після початкового призначення препарату знову перевіряють рівень ТТГ і роблять це також через 6 тиж після будь-якої наступної зміни дози препарату. Після досягнення цільового значення тиротропіну функцію ЩЗ потрібно оцінювати 1 раз на рік.
Важливо зазначити, що неприпустимо велика частина пацієнтів (15-38%), які лікуються левотироксином, мають рівень тиротропіну нижче референтних значень, що вказує на необхідність подальшого контролю рівня ТТГ. Ризик надмірного лікування (так званий ятрогенний тиреотоксикоз) є особливо важливим в осіб старшого віку та жінок після менопаузи, оскільки може призводити до розвитку ФП, остеопорозу та переломів. Оскільки переваги лікування є меншими в осіб віком ≥65 років, найбільш вразливих щодо надмірного лікування, терапія цих пацієнтів має бути персоніфікованою та проводитися з обережністю.
Рекомендації щодо цільового рівня тиротропіну дещо відрізняються. Одні вважають, що тиротропін має бути в межах референтних значень, інші – ближче до нижньої межі (крім осіб старшого віку). Немає доказів того, що зміна рівня левотироксину в межах референтних значень покращує персистуючі симптоми чи метаболічні функції. Деякі настанови рекомендують зменшувати цільові рівні тиротропіну для літніх пацієнтів з 1-5 до 4-6 мОд/л. Якщо лікування відміняється, необхідно проводити щорічний моніторинг рівня ТТГ. На жаль, незважаючи на чинні клінічні настанови щодо ведення пацієнтів із СГТ, наявні великі прогалини знань через відсутність великих рандомізованих клінічних досліджень (наприклад, лікування симптоматичних пацієнтів залежно від віку та рівня тиротропіну).
Висновки
СГТ є частою патологією, а за більшістю пацієнтів можна спостерігати без лікування. Воно може бути показаним пацієнтам із СГТ і рівнем ТТГ ≥10 мОд/л чи особам молодого та середнього віку із СГТ і симптомами легкого ГТ.
B. Biondi, A.R. Cappola, D.S. Cooper.
Subclinical Hypothyroidism. A Review // JAMA July 9, 2019
Volume 322, Number 2.
Адаптований переклад з англ. Валерія Палько
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 4 (48) грудень 2019 р.