29 березня, 2020
Синдром сухого ока у дітей
Синдром сухого ока (ССО) – це так зване захворювання цивілізації, розвитку якого сприяють надбання науково-технічного прогресу (тривале користування персональними комп’ютерами, смартфонами), екологічні фактори тощо. Поширеність патології коливається в межах 5-33% (F. Stapleton et al., 2017). Припущення, що ССО є просто наслідком фізичної нестачі сліз, є хибним. Сьогодні існують переконливі докази, що в основі патогенезу ССО лежить запалення, яке призводить до секреції прозапальних цитокінів та активації імунної відповіді. Донедавна вважалося, що найбільш уразливою категорією є люди літнього віку. Це пояснювалося збільшенням частоти хронічних системних захворювань (цукрового діабету, артриту), через які може розвитися ССО. Проте останнім часом почастішали випадки ССО серед людей молодого віку та дітей, зазвичай спричинені надмірним користуванням цифровою технікою, контактними лінзами, проведенням рефрактерних хірургічних втручань.
Визначення
Згідно із висновком робочої групи Товариства з вивчення сльозової плівки та очної поверхні (Tear Film & Ocular Surface Society, TFOS, 2017), ССО – це мультифакторна патологія поверхні ока (ПО), яка виникла внаслідок порушення гомеостазу сльозової плівки (СП), що супроводжується очними симптомами. У цьому визначенні важливим є окреслення терміна «поверхня ока», яке включає не лише структури передньої ПО та придатків, а й СП, сльозову та мейбомієву залози, рогівку, кон’юнктиву та повіки. Основна етіологічна роль при ССО належить нестабільності СП, гіперосмолярності, на тлі яких розвиваються пошкодження та запалення передньої ПО, нейросенсорні порушення. Це вперше за останні 20 років ССО було ідентифіковано як захворювання з конкретними патогенетичними механізмами.
Сльозова плівка: будова та функції
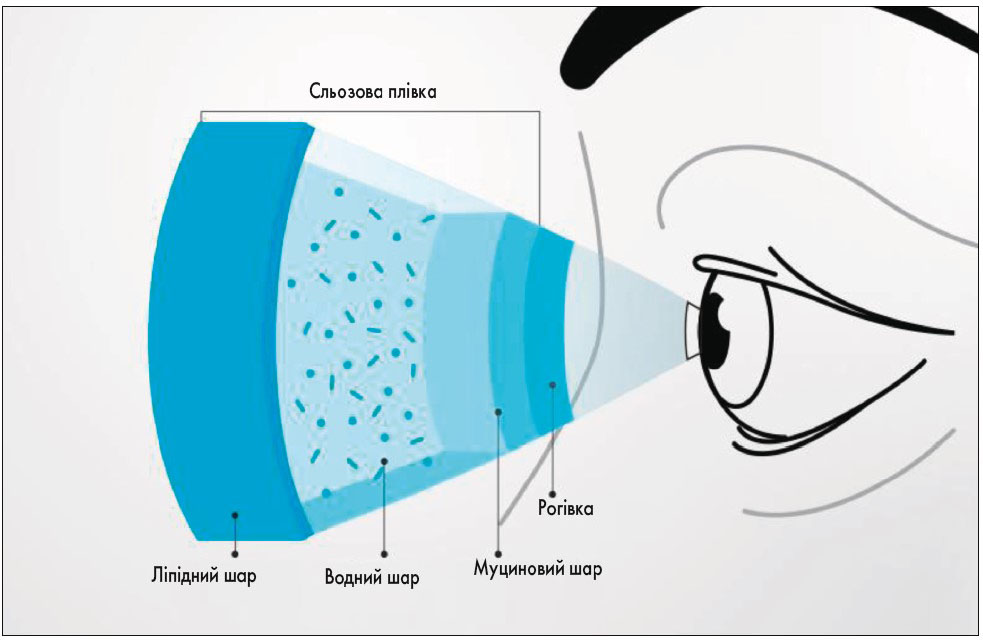
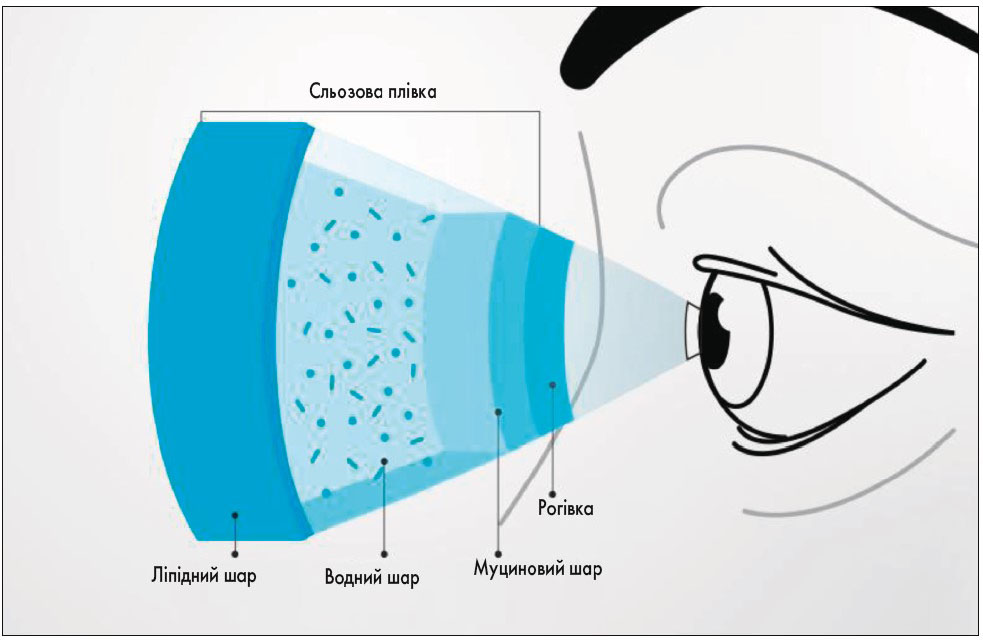
СП складається з ліпідного, водного та муцинового шарів (рис. 1). Поверхневий тонкий ліпідний шар забезпечує захист глибших шарів від пересихання, а також створює рівну зовнішню оптичну ПО. Водний шар містить багато білків (імуноглобулінів, лізоциму, лактоферину) та електролітів. Основною функцією водного шару СП є зволоження ПО, видалення чужорідних часток та пилу, а білкові компоненти СП створюють перший антибактеріальний бар’єр. Муциновий шар надає гідрофобному передньому епітелію рогівки гідрофільних властивостей, завдяки чому СП утримується на поверхні рогівки.
Рис. 1. Будова СП
Етіологія та патогенез ССО
В основі ССО лежить гіперосмолярність, яка ініціює виникнення запалення та призводить до появи патологічного «порочного кола». Виділяють два механізми розвитку гіперосмолярності: надмірне випаровування при нормальній секреції сльози та недостатню секрецію сльози при звичайному випаровуванні.
Гіперосмолярність є тригером запуску каскаду реакцій із вивільненням медіаторів запалення та протеаз, порушення функції келихоподібних клітин та пошкодження епітеліального глікокаліксу. Все це призводить до нестабільності СП та порушення її цілісності, що, у свою чергу, посилює гіперосмолярність.
Існують стани, при яких може розвиватися ССО без початкової гіперосмолярності: ксерофтальмія, алергія, застосування офтальмологічних засобів, що містять консерванти, носіння контактних лінз. У таких випадках гіперосмолярність виникає вторинно вже після розриву СП. При дисфункції мейбомієвих залоз причиною нестабільності СП є порушення з боку ліпідного шару.
Недостатня функція сльозової залози може виникати внаслідок порушення іннервації, зловживання місцевими анестетиками, ураження трійчастого нерва, після виконання рефрактерних операцій, при обструкції сльозових проток, застосуванні деяких лікарських засобів (антигістамінних препаратів, β-блокаторів, спазмолітиків, діуретиків, деяких антипсихотичних засобів). Проте найчастішою причиною ССО на тлі недостатньої функції сльозової залози є аутоімунні захворювання (зокрема синдром Шегрена).
Останніми роками зростає поширеність ССО серед дітей. Це пов’язано з підвищенням популярності щоденного використання електронних пристроїв та одночасним впливом інших зовнішніх чинників (Z.G. Liu et al., 2018). Окрім цього, причиною пошкодження СП та розвитку ССО може бути використання контактних лінз для корекції порушень гостроти зору, які сьогодні мають багато дітей. Такий зв’язок був доведений у клінічному дослідженні, в якому взяли участь 68 дітей віком 8-14 років (Z.P. Yan, 2020).
Діагностика ССО
Симптоми при ССО є неспецифічними, їх характер та інтенсивність варіюють. Дитина з цим патологічним станом може скаржитися на відчуття стороннього тіла в оці, печіння, свербіж, почервоніння очей, боязнь світла. Проте слід враховувати, що інтенсивність симптомів не завжди корелює з тяжкістю ураження ПО. Так, у пацієнта з багатьма скаргами можуть ідентифікувати незначні об’єктивні ознаки ССО, а у хворого з незначним дискомфортом – тяжкі ураження ПО, що загрожують серйозними порушеннями зору.
У 2017 р. TFOS DEWS II розробила оптимальний алгоритм діагностики пацієнтів з ССО (рис. 2).
Рис. 2. Алгоритм діагностики ССО (J.P. Craig et al., 2017)
1. Опитування пацієнта.
Спочатку необхідно виключити стани, прояви яких схожі з симптомами ССО. Потрібно з’ясувати, наскільки інтенсивним є відчуття дискомфорту в очах, чи турбує пацієнта сухість в роті, чи є набряк залоз, як довго турбують симптоми і чи можна їх пов’язати з дією якогось чинника, чи є ознаки погіршення зору? Якщо є, чи стосуються ці скарги обох очей чи тільки одного? Чи турбують свербіж, набряк очей, виділення або утворення кірок? Чи користується пацієнт контактними лінзами, чи були раніше діагностовані інші супутні захворювання, чи приймає пацієнт які-небудь препарати?
Крім питань, на цьому етапі проводиться огляд ПО.
2. Аналіз наявності факторів ризику ССО (наприклад, носіння контактних лінз, прийом деяких медикаментів, куріння тощо).
3. Діагностичні тести.
Для цього використовують спеціальні опитувальники DEQ-5 (Dry Eye Questionnaire-5), визначають індекс захворювання ПО (Ocular Surface Disease Index, OSDI), проводять додаткові обстеження (визначення часу розриву та осмолярності СП, фарбування ПО та інші функціональні тести).
4. Визначення типу ССО та ступеня тяжкості патології.
Внаслідок підвищення випаровування (ненормальний вміст ліпідів, дисфункція мейбомієвих залоз) або дефіциту водного компонента.
Принципи лікування ССО
Основною метою ведення пацієнтів із ССО є відновлення гомеостазу СП, відновлення функції ПО та розрив «порочного кола» патології.
У 2017 р. були опубліковані рекомендації TFOS Dry Eye Workshop II (TFOS DEWS II) по веденню пацієнтів з ССО, які не є жорстким покроковим алгоритмом лікування хворих з ССО, а радше виступають організаційним інструментом для лікарів, який допомагає призначити сучасну та ефективну стартову терапію з визначенням подальшої терапевтичної тактики та переходом на більш специфічну та патогенетично обґрунтовану терапію. Слід також враховувати індивідуальні особливості пацієнта для модифікації терапевтичної стратегії.
TFOS DEWS II (2017) пропонує 4 кроки ведення пацієнта з ССО. Терапевтичний алгоритм починається з базових, малоінвазивних та доступних лікувальних заходів, які поступово доповнюються більш специфічними методами лікування. У випадку, якщо пацієнт не відповідає на терапію 1-ї лінії, рекомендований перехід на наступний рівень або продовження попереднього лікування з доповненням терапевтичної схеми.
Слід зазначити, що патологічних станів, на тлі яких може розвинутися ССО, існує дуже багато, тому наведений алгоритм не є універсальним для всіх пацієнтів. Діапазон та перелік лікувальних заходів повинен базуватися на тяжкості та етіології захворювання. Всі опції в межах однієї категорії не відрізняються за своєю значимістю і можуть бути однаково важливими у кожному конкретному клінічному випадку. Також слід враховувати, що доказовість різних варіантів лікування, наведених у переліку, відрізняється.
Рекомендації ведення хворого з ССО TFOS DEWS II (J.P. Craig et al., 2017):
1) оцінити фактори, котрі визначають стратегію ведення пацієнта та прогноз:
- обмежити вплив зовнішніх факторів;
- переглянути режим харчування пацієнта (також слід розглянути можливість застосування харчових добавок, незамінних жирних кислот);
- виявити та обмежити/усунути вплив системного чи місцевого лікарського засобу, який міг спричинити ССО;
- застосовувати різні типи очних лубрикантів (при дисфункції мейбомієвих залоз розглянути можливість застосування ліпідовмісних засобів);
- дотримуватися гігієни повік та застосовувати теплі компреси;
2) за низької ефективності наведених вище заходів вдатися до наступних дій:
- застосовувати очні краплі без консервантів для уникнення можливого токсичного впливу;
- при наявності кліщового ураження (Demodex) застосовувати олію чайного дерева;
- за необхідності провести пункційну оклюзію застосовувати спеціальні камерні окуляри для зволоження ПО;
- проводити нічні лікувальні процедури з використанням спеціальних зволожуючих мазей або пристроїв;
- застосовувати фізичне нагрівання та посилювати роботу мейбомієвих залоз (у тому числі завдяки застосуванню спеціальних пристроїв, наприклад LipiFlow);
- проводити інтенсивну імпульсну світлову терапію при дисфункції мейбомієвих залоз;
- застосовувати лікарські засоби для усунення ССО за показаннями: при блефариті – топічні протимікробні засоби чи комбіновані препарати з антибіотиком та стероїдним гормоном, топічні кортикостероїди коротким курсом, топічні секретагоги, місцеві негормональні імуномодулюючі препарати (наприклад циклоспорин), топічні інгібітори мембранного білка LFA-1, системні антибіотики;
3) якщо цього недостатньо, розглянути використання таких засобів:
- пероральних секретагогів;
- автологічних/алогенних сироваткових очних крапель;
- терапевтичних контактних лінз;
- м’яких контактних лінз для бандажного захисту;
- жорстких склеральних лінз;
4) якщо цього недостатньо, розглянути застосування:
- топічних кортикостероїдів тривалим курсом;
- трансплантації амніотичної мембрани;
- хірургічної пункційної оклюзії;
- інших хірургічних методів лікування за показаннями.
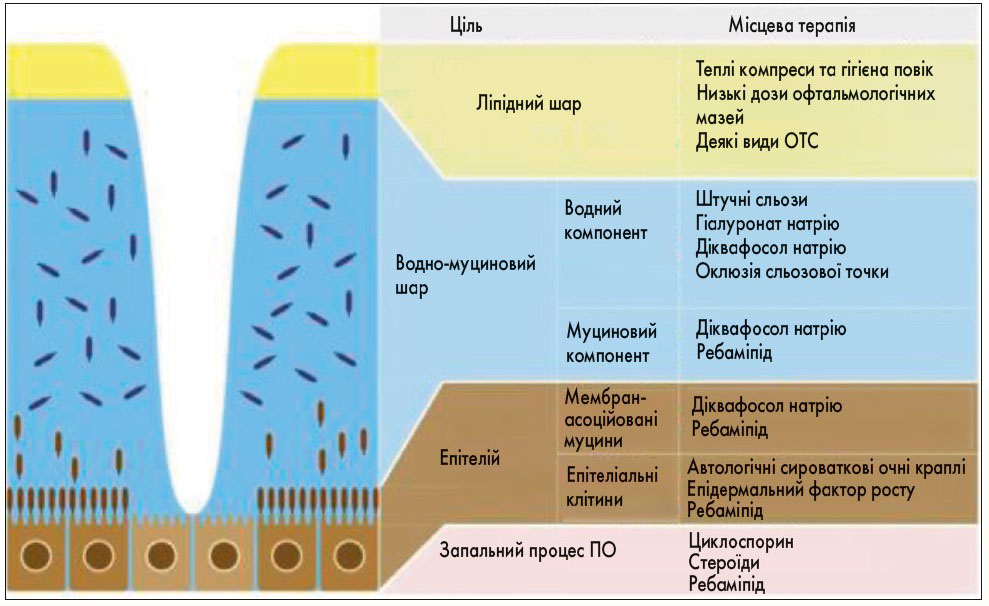
Згідно з рекомендаціями Японського товариства з вивчення ССО та Азіатського товариства з вивчення ССО, для лікування пацієнтів із порушенням СП доцільно застосовувати терапію, орієнтовану на відновлення СП – Tear film-oriented therapy, TFOT (Tsubota et al., 2017; Yokoi, Georgiev, 2018). При дисфункції мейбомієвих залоз TFOT повинна бути спрямована на відновлення їх роботи, при дефіциті водного шару використовують штучні сльози, при глибокому ураженні ПО – інший підхід до лікування (рис. 3).
Рис. 3. Терапія, орієнтована на відновлення СП (TFOT; Tsubota et al., 2017; Yokoi, Georgiev, 2018)
Важливим методом розірвання «порочного кола» є відновлення цілісності СП та запобігання посиленню гіперосмолярності та запалення. Доцільно застосовувати для цього сльозозамінники, дія яких спрямована на відновлення СП.
Лінійка топічних засобів Систейн (Систейн Ультра, Систейн Аква, Систейн Баланс і Систейн гелевий розчин) фармацевтичної компанії Alcon Pharmaceuticals відновлює цілісність СП та гомеостаз ПО (M.T. Christensen, 2008). Ці засоби містять пропіленгліколь і гідроксипропілгуар, а також, за винятком Систейн Баланс, поліетиленгліколь 400. Краплі Систейн є представниками нового покоління штучних сліз. Їх унікальність полягає у двофазному механізмі дії: засіб спочатку зв’язується з ушкодженими гідрофобними ділянками епітеліальних клітин, збільшуючи об’єм СП, а потім реструктурує СП, утворюючи захисний гелевий матрикс (M.T. Christensen et al., 2004). Високомолекулярний гідроксипропілгуар подовжує затримку інших активних складників на ПО, що забезпечує тривале зволоження і захист від подальшого ушкодження за рахунок відновлення епітеліальних клітин (M.T. Christensen et al., 2004; J.L. Ubels et al., 2004).
Слід зазначити, що консервантом у краплях Систейн виступає поліквад – бактерицидний четвертинний амін у концентрації 0,001%. Він є цілком безпечний і не впливає на цитокінетику, морфологію та мітотичну активність клітин епітелію рогівки людини (B.J. Tripathi et al., 1992).
Таким чином, ССО – це поширена патологія не лише серед дорослого населення, але й серед дітей. Зважаючи на багатофакторність захворювання, лікування таких пацієнтів передбачає комплексний та індивідуальний підхід. Важливим напрямом комплексного лікування є відновлення цілісності СП. Лінійка топічних засобів Систейн дозволяє підібрати найбільш оптимальний для кожного конкретного пацієнта, враховуючи тяжкість стану та патогенетичні особливості захворювання.
Підготувала Ілона Цюпа
Тематичний номер «Педіатрія» №1 (52) 2020 р.