16 листопада, 2020
Чи настав час для зміни парадигми в лікуванні ЦД 2 типу?
Діабетологічні дебати на конгресі EASD‑2020
Останніми роками були отримані переконливі докази кардіопротекторного ефекту двох груп препаратів для лікування цукрового діабету (ЦД) 2 типу – інгібіторів натрій-залежного котранспортера глюкози 2 типу (іНЗКТГ-2) та агоністів глюкагоноподібного пептиду-1 (аГПП-1). Ще 5 років тому в рекомендаціях авторитетних наукових товариств ці лікарські засоби посідали таке ж місце, як й інші препарати другої лінії терапії ЦД 2 типу. Проте сьогодні їх позиція значно посилилася. Та чи зможуть вони посунути метформін із місця препарату № 1 для лікування ЦД 2 типу? Що краще – іНЗКТГ-2 чи аГПП‑1? Ці та інші цікаві питання обговорювали провідні світові експерти в галузі діабетології, кардіології та нефрології на щорічному конгресі Європейської асоціації з вивчення цукрового діабету (EASD).
Чи має метформін залишатися основою лікування для більшості пацієнтів із ЦД 2 типу? Так
 Професор Francesco Giorgino (Італія) вважає, що метформін повинен залишатися основою терапії для більшості пацієнтів з ЦД 2 типу. На підтвердження своєї думки він навів такі аргументи.
Професор Francesco Giorgino (Італія) вважає, що метформін повинен залишатися основою терапії для більшості пацієнтів з ЦД 2 типу. На підтвердження своєї думки він навів такі аргументи.
Перш за все метформін має високу ефективність у зниженні рівня глюкози крові, низьку вартість і добре вивчений профіль безпеки. Він впливає на вуглеводний обмін через цілу низку механізмів, що забезпечує йому потужну цукрознижувальну дію. Крім того, в добре відомому дослідженні UKPDS були отримані докази зменшення серцево-судинного ризику при застосуванні метформіну в пацієнтів із ЦД 2 типу. Й нарешті, метформін має низку плейотропних ефектів.
Доповідач зазначив, що іНЗКТГ-2 та аГПП-1, безумовно, посідають важливе місце в лікуванні хворих на ЦД 2 типу високого та дуже високого серцево-судинного ризику. Натомість достатньо обмеженими є докази їхнього кардіо- та нефропротекторного ефекту в пацієнтів із низьким ризиком і в осіб, котрі не отримують метформін. Так, у проведених масштабних дослідженнях із вивчення іНЗКТГ-2 й аГПП-1 більшість учасників уже отримували метформін як базисну терапію.
Водночас професор F. Giorgino вважає, що старт лікування ЦД 2 типу не обов’язково має бути у форматі монотерапії метформіном. Зокрема, дослідження VERIFY показало довгострокові переваги ранньої комбінованої терапії метформіном і вілдагліптином у пацієнтів з уперше діагностованим ЦД 2 типу порівняно з монотерапією метформіном. Ранній інтенсивний контроль глікемії має вирішальне значення, оскільки гіперглікемія на початку захворювання збільшує ризик ускладнень у подальшому.
Чи має метформін залишатися основою лікування для більшості пацієнтів із ЦД 2 типу? Ні
 Професор Nikolaus Marx (Німеччина) має іншу точку зору. У його доповіді прозвучали достатньо переконливі аргументи на користь того, що метформін не повинен залишатись основою терапії для більшості пацієнтів із ЦД 2 типу.
Професор Nikolaus Marx (Німеччина) має іншу точку зору. У його доповіді прозвучали достатньо переконливі аргументи на користь того, що метформін не повинен залишатись основою терапії для більшості пацієнтів із ЦД 2 типу.
Насамперед він піддав критиці доказову базу ефективності метформіну щодо позитивного впливу на жорсткі кінцеві точки, тобто на ризик ускладнень та смерті. Чи не єдиним джерелом таких доказів сьогодні є дослідження UKPDS, в якому 334 пацієнти з надмірною вагою та щойно діагностованим ЦД 2 типу отримували метформін.
Натомість експерти Кокранівського товариства в нещодавно опублікованому метааналізі зробили достатньо скептичний висновок: «Немає чітких доказів того, що метформін у порівнянні з модифікацією способу життя чи іншими цукрознижувальними препаратами впливає на важливі для пацієнта результати» (Gnesin F. et al., 2020).
Як уже зазначив попередній доповідач, більшість пацієнтів у масштабних дослідженнях із вивчення іНЗКТГ-2 й аГПП-1 отримували метформін. Але ж не всі. Це дало можливість порівняти ефективність зазначених препаратів у підгрупах пацієнтів з базисною терапією метформіном і без неї. Такий підгруповий аналіз показав, що іНЗКТГ-2 й аГПП-1 щонайменше однаково ефективні в зниженні ризиків у пацієнтів, які отримують / не отримують метформін. При цьому в деяких дослідженнях для певних кінцевих точок (інсульт, серцева недостатність, небажані ниркові події) кращі результати від прийому іНЗКТГ-2 та аГПП-1 були отримані в пацієнтів, котрі не приймали базово метформін. Так, в EMPA-REG OUTCOME® емпагліфлозин більш суттєво знижував частоту небажаних ниркових подій у групі пацієнтів, які не отримували метформін (Inzucchi S. E. et al., 2020). У випробуванні CANVAS зниження ризику інсульту та серцевої недостатності (СН) під впливом канафліглозину було більш вираженим у пацієнтів, котрі не одержували метформін (Neuen B. L. et al., 2019).
 На завершення своєї промови професор Nikolaus Marx нагадав рекомендації зі зниження кардіоваскулярного ризику в пацієнтів із ЦД, що були представлені експертами Європейського товариства кардіологів (ESC) та EASD у 2019 році. Згідно із цим консенсусом, призначення іНЗКТГ-2 або аГПП-1 (тобто препаратів із доведеною перевагою у профілактиці серцево-судинних захворювань) рекомендується пацієнтам із ЦД 2 типу з високим і дуже високим ризиком для його зниження. А такі пацієнти, якщо уважно поглянути на рисунок 1, у реальному житті становлять більшість у популяції хворих на ЦД 2 типу.
На завершення своєї промови професор Nikolaus Marx нагадав рекомендації зі зниження кардіоваскулярного ризику в пацієнтів із ЦД, що були представлені експертами Європейського товариства кардіологів (ESC) та EASD у 2019 році. Згідно із цим консенсусом, призначення іНЗКТГ-2 або аГПП-1 (тобто препаратів із доведеною перевагою у профілактиці серцево-судинних захворювань) рекомендується пацієнтам із ЦД 2 типу з високим і дуже високим ризиком для його зниження. А такі пацієнти, якщо уважно поглянути на рисунок 1, у реальному житті становлять більшість у популяції хворих на ЦД 2 типу.
При лікуванні пацієнтів із ЦД 2 типу акцент має бути зроблений на захисті: серця
На думку професора Nikolaus Marx, терапія ЦД 2 типу насамперед повинна мати на меті захист серця. Він нагадав, що саме серцево-судинна патологія є основною причиною смерті хворих на ЦД 2 типу. Такі хворі мають подвійний ризик розвитку кардіоваскулярних захворювань порівняно із загальною популяцією (Sarwar N. et al., 2010).
Особливу увагу доповідач приділив проблемі СН у хворих на ЦД. Добре відомо, що ЦД пов’язаний із суттєвим збільшенням ризику розвитку СН та госпіталізації з приводу цієї патології. Ризик СН у хворих на ЦД 2 типу приблизно в 2,5 рази вищий порівняно з їх однолітками без ЦД (Nichols G. et al., 2004).
 Професор зазначив, що у фокусі уваги лікарів найчастіше перебувають інфаркт міокарда та інсульт, у той час як СН виявляється в пацієнтів із ЦД частіше і є одним із перших проявів ураження серцево-судинної системи, пов’язаного із ЦД. Так, приблизно в 14-15% пацієнтів із ЦД 2 типу першим діагностованим кардіоваскулярним ускладненням є СН, тоді як інфаркт міокарда – в 11% хворих, ішемічний інсульт – у 5,1% (Einarson T. R. et al., 2018; Shah A. D. et al., 2015). Частота госпіталізації хворих на ЦД із приводу СН набагато більша за частоту госпіталізації з приводу гострих діабетичних ускладнень чи гострого коронарного синдрому (Burrows N. R. et al., 2018). Отже, за словами доповідача, СН – недостатньо визнане ускладнення діабету із суттєвим негативним впливом на якість життя та дуже поганим прогнозом. До речі, в пацієнтів із ЦД 2 типу прогноз СН також набагато гірший, ніж в осіб без діабету (Varela-Roman A. et al., 2005).
Професор зазначив, що у фокусі уваги лікарів найчастіше перебувають інфаркт міокарда та інсульт, у той час як СН виявляється в пацієнтів із ЦД частіше і є одним із перших проявів ураження серцево-судинної системи, пов’язаного із ЦД. Так, приблизно в 14-15% пацієнтів із ЦД 2 типу першим діагностованим кардіоваскулярним ускладненням є СН, тоді як інфаркт міокарда – в 11% хворих, ішемічний інсульт – у 5,1% (Einarson T. R. et al., 2018; Shah A. D. et al., 2015). Частота госпіталізації хворих на ЦД із приводу СН набагато більша за частоту госпіталізації з приводу гострих діабетичних ускладнень чи гострого коронарного синдрому (Burrows N. R. et al., 2018). Отже, за словами доповідача, СН – недостатньо визнане ускладнення діабету із суттєвим негативним впливом на якість життя та дуже поганим прогнозом. До речі, в пацієнтів із ЦД 2 типу прогноз СН також набагато гірший, ніж в осіб без діабету (Varela-Roman A. et al., 2005).
У хворих на ЦД 2 типу підвищений ризик не тільки розвитку СН, а й госпіталізацій із приводу СН порівняно з особами із СН без ЦД (Kristensen S. L. et al., 2016). Доповідач наголосив на тому, що профілактика загострень СН є дуже важливим завданням сучасної діабетології. Кожен гострий епізод і госпіталізація з приводу СН ще більше погіршують прогноз, адже серцева функція після таких подій не відновлюється повністю (рис. 2). Загострення СН збільшує ризик подальших госпіталізацій на додаткові 119% (Marx N. et al., 2020).
При лікуванні пацієнтів із ЦД 2 типу акцент має бути зроблений на захисті: нирок
 При лікуванні пацієнтів із ЦД 2 типу основна увага повинна бути зосереджена на нирках, вважає професор Merlin Thomas (Австралія). Він має на підтвердження свого погляду достатньо потужні аргументи. Так, за його словами, хронічна хвороба нирок (ХХН) – найкращий і найлегший маркер ризику ускладнень при ЦД 2 типу. Виявлення ХХН просте й не потребує значних коштів, для цього необхідно оцінити лише 2 параметри – альбумінурію та швидкість клубочкової фільтрації (ШКФ).
При лікуванні пацієнтів із ЦД 2 типу основна увага повинна бути зосереджена на нирках, вважає професор Merlin Thomas (Австралія). Він має на підтвердження свого погляду достатньо потужні аргументи. Так, за його словами, хронічна хвороба нирок (ХХН) – найкращий і найлегший маркер ризику ускладнень при ЦД 2 типу. Виявлення ХХН просте й не потребує значних коштів, для цього необхідно оцінити лише 2 параметри – альбумінурію та швидкість клубочкової фільтрації (ШКФ).
Дуже важливим є й той факт, що ХХН – ускладнення ЦД 2 типу, розвиток і прогресування якого можуть бути попереджені. Цікаво, що саме з проблеми діабетичної нефропатії кілька клінічних випробувань були завершені достроково через надзвичайну ефективність досліджуваної терапії, через що продовжувати лікування в групах плацебо було просто неетично.
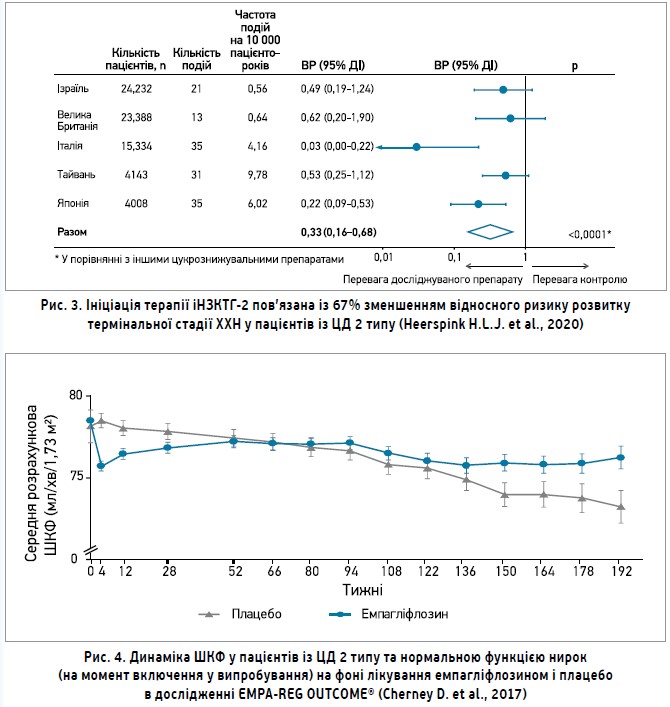
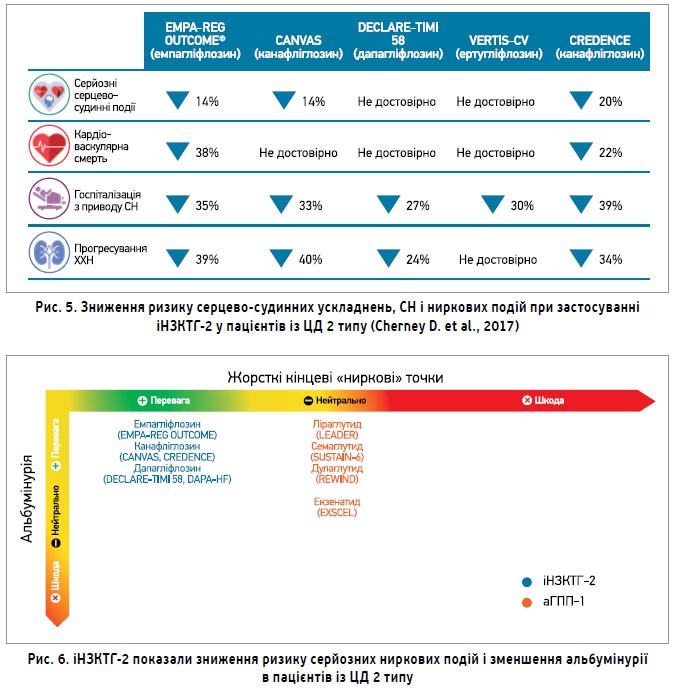
Доповідач зазначив, що ефективними в профілактиці розвитку та прогресування діабетичної ХХН є іНЗКТГ-2. Так, ініціювання терапії препаратами цього класу було пов’язано із 67% зменшенням відносного ризику розвитку термінальної стадії ХХН у пацієнтів із ЦД 2 типу (Heerspink H.L.J. et al., 2020) (рис. 3). Своєю чергою, аналіз дослідження EMPA-REG OUTCOME® показав, що пацієнти із ЦД 2 типу та нормальною функцією нирок на момент включення в дослідження, котрі приймали емпагліфлозин, мали меншу ймовірність швидкого зниження ШКФ порівняно з групою плацебо протягом 3 років лікування (рис. 4).
І нарешті, важливо розуміти, що патологічні зміни серця сприяють порушенню функції нирок і навпаки. Тому фокус на нефропротекції при лікуванні ЦД 2 типу сприяє й захисту серця, підкреслив професор Merlin Thomas.
Кращою терапією другої лінії в пацієнтів із ЦД 2 типу є: аГПП-1
Професор Francesco Giorgino віддає перевагу агоністам GLP‑1 як препаратам другої лінії в лікуванні ЦД 2 типу. Його вибір пояснюється тим, що аГПП-1 мають значну цукрознижувальну дію, а також додаткові позитивні ефекти. За цукрознижувальним ефектом аГПП-1 є сьогодні одним із найпотужніших класів препаратів для лікування ЦД 2 типу. Серед плейотропних ефектів цих лікарських засобів доповідач зазначив зниження апетиту, зменшення маси тіла та захист бета-клітин і нейронів. Крім того, є дані про те, що аГПП-1 зменшують артеріальний тиск і рівень атерогенних ліпідів, покращують функцію лівого шлуночка.
Надзвичайно важливою є здатність аГПП-1 захищати органи-мішені, перш за все серце. Масштабні клінічні дослідження показали зниження ризику небажаних серцево-судинних подій при прийомі цих препаратів (інфаркту міокарда, інсульту та ін.). Ці дані підтверджує метааналіз S. L. Kristensen і співавт. (2019). Загалом за кардіопротекторним ефектом аГПП-1 подібні до іНЗКТГ-2 (Thein D. et al., 2020; Longato E. et al., 2020).
Серед переваг аГПП-1 доповідач також назвав можливість продовження лікування в пацієнтів із підозрою або підтвердженою інфекцією COVID‑19 (Bornstein S. R. et al., 2020). Водночас основним проблемним моментом у профілі безпеки аГПП-1 на сьогодні є шлунково-кишкові розлади, зокрема нудота та блювання, що зустрічаються в значної кількості пацієнтів, особливо на початку терапії.
Кращою терапією другої лінії в пацієнтів із ЦД 2 типу є: іНЗКТГ-2
 Професор Silvio Inzucchi (США) найкращим вибором серед препаратів другого ряду для лікування ЦД 2 типу вважає іНЗКТГ-2. Серед переваг цього класу лікарських засобів він зазначив виражений інсулінонезалежний цукрознижувальний ефект при мінімальному ризику гіпоглікемії, а також зменшення артеріального тиску, ваги, нормалізація ліпідного профілю крові. Так, S. E. Inzucchi та співавт. (2020) було показане значне зниження рівня HbA1c, маси тіла та систолічного артеріального тиску за допомогою іНЗКТГ-2 емпагліфлозину при застосуванні його як терапії другої лінії після метформіну. За даними клінічного випробування EMPA-REG OUTCOME®, застосування емпагліфлозину знижує потребу в ініціації інсулінотерапії в інсулін-наївних пацієнтів на 54% порівняно з плацебо. Крім того, призначення цього препарату знижує ймовірність значного підвищення загальнодобової дози інсуліну (більше ніж на 20%) у пацієнтів, які вже лікуються інсуліном, на 57% порівняно з плацебо.
Професор Silvio Inzucchi (США) найкращим вибором серед препаратів другого ряду для лікування ЦД 2 типу вважає іНЗКТГ-2. Серед переваг цього класу лікарських засобів він зазначив виражений інсулінонезалежний цукрознижувальний ефект при мінімальному ризику гіпоглікемії, а також зменшення артеріального тиску, ваги, нормалізація ліпідного профілю крові. Так, S. E. Inzucchi та співавт. (2020) було показане значне зниження рівня HbA1c, маси тіла та систолічного артеріального тиску за допомогою іНЗКТГ-2 емпагліфлозину при застосуванні його як терапії другої лінії після метформіну. За даними клінічного випробування EMPA-REG OUTCOME®, застосування емпагліфлозину знижує потребу в ініціації інсулінотерапії в інсулін-наївних пацієнтів на 54% порівняно з плацебо. Крім того, призначення цього препарату знижує ймовірність значного підвищення загальнодобової дози інсуліну (більше ніж на 20%) у пацієнтів, які вже лікуються інсуліном, на 57% порівняно з плацебо.
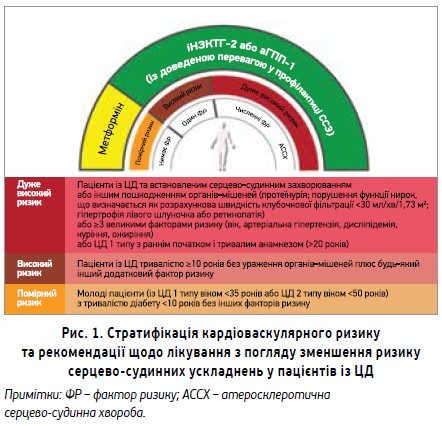
Проте найважливішою є доведена здатність іНЗКТГ-2 знижувати ризик небажаних серцево-судинних і ниркових подій у хворих на ЦД 2 типу (рис. 5). Зокрема, ці препарати суттєво скорочують ризик СН та госпіталізації з приводу СН, надзвичайна актуальність якої була висвітлена раніше. Також іНЗКТГ-2 показали суттєве зниження ризику небажаних ниркових подій і за захистом нирок перевершують аГПП-1 (рис. 6).
Порівняння випробувань слід інтерпретувати з обережністю через різницю в їхньому дизайні, популяціях і методології.
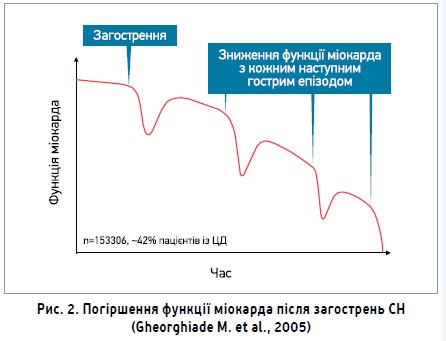
Сьогодні авторитетні наукові товариства – ADA та EASD – рекомендують, щоб вибір терапії другої лінії ЦД 2 типу базувався на оцінці кардіоваскулярного та ниркового ризику. Метформін залишається базисним фармакологічним засобом для лікування ЦД 2 типу. Наявність атеросклеротичної серцево-судинної хвороби або високий кардіоваскулярний ризик є підставами для призначення аГПП-1 або іНЗКТГ-2 із доведеною перевагою стосовно кардіопротекції. Якщо в пацієнта має місце СН або ХХН, слід призначати іНЗКТГ-2 із доведеною ефективністю в зниженні ризику розвитку та прогресування СН та/або ХХН. Якщо не може бути використаний іНЗКТГ-2, необхідно призначити аГПП-1 із доведеною перевагою в кардіопротекції.
Як уже зазначалося, за здатністю захищати серцево-судинну систему іНЗКТГ-2 та аГПП-1 приблизно однакові. Водночас іНЗКТГ-2 мають низку переваг:
- пероральний прийом;
- менша вартість;
- відсутність побічних ефектів із боку шлунково-кишкового тракту, котрі погано переносяться пацієнтами;
- зазвичай відсутність необхідності в титруванні дози, що спрощує лікування та мінімізує ризик помилок.
Закономірно, що пацієнти демонструють кращу прихильність до лікування іНЗКТГ-2 порівняно з аГПП-1, а найчастішою проблемою, пов’язаною з терапією аГПП-1, називають ін’єкційний шлях уведення (Singhal M. et al., 2019).
Ураховуючи всі фактори, включно із серцево-судинним і нирковим захистом, пероральний шлях уведення, вартість і простоту використання, іНЗКТГ-2 є найкращою терапією другого ряду при ЦД 2 типу, вважає професор Silvio Inzucchi.
Підготувала Наталя Александрук
Медична газета «Здоров’я України 21 сторіччя» № 19 (488), 2020 р.