24 січня, 2021
Настанови щодо скринінгу та лікування депресії у пацієнтів із гострим коронарним синдромом
Пацієнти, які перенесли гострий коронарний синдром (ГКС), за статистикою, мають підвищений ризик розвитку депресії, що є предиктором вищого рівня смертності. Американська академія сімейних лікарів (AAFP, 2019) оновила настанови для лікарів первинної ланки щодо скринінгу та терапії депресії в осіб із ГКС в анамнезі. До вашої уваги представлено огляд цих рекомендацій, опублікованих у виданні American Family Physician (2019 June 15; 99 (12): 786A‑786J).
Захворювання серцево-судинної системи є провідною причиною смертності у США, внаслідок яких лише 2014 р. померли близько 600 тис. осіб. Наразі найпоширеніша патологія – ішемічна хвороба серця, яка 2015 р. призвела до смертей 366 тис. осіб (Heron, 2014). Понад 25 млн дорослих у США страждають на захворювання серцево-судинної системи, а понад мільйон осіб щороку госпіталізують із ГКС (Blackwell et al., 2014; CDC, 2017).
ГКС, який визначають як клінічні симптоми, пов’язані з гострою ішемією міокарда, включає нестабільну стенокардію, інфаркт міокарда з елевацією сегмента ST і без такої. Особи, які страждають на ГКС, мають підвищений ризик несприятливих клінічних результатів, а депресія є важливим предиктором захворюваності та смертності у таких пацієнтів (Romanelli et al., 2002; Barth et al., 2004; Leung et al., 2012).
Після перенесеного ГКС пацієнти мають значущо вищий, ніж у загальній популяції, ризик розвитку розладів психічного здоров’я, зокрема великого депресивного розладу (ВДР) (Williams, 2011). Зазвичай ВДР виявляють у 20% таких пацієнтів, і майже дві третини з них декілька місяців потому все ще мають симптоми депресії (Guck et al., 2001; Thombs et al., 2006; Doyle et al., 2015).
Серед чинників ризику, пов’язаних із розвитком депресії після ГКС: жіноча стать, низький соціально-економічний статус, тип особистості Д (дистресорний) і відсутність підтримки (Naqvi et al., 2007; Martens et al., 2008; Doyle et al., 2015).
На сьогодні для фахівців розроблено численні інструменти щодо скринінгу та діагностики депресії, ефективність яких оцінювали у пацієнтів із ГКС в анамнезі: шкала депресії Бека II (BDI‑II), опитувальник щодо здоров’я пацієнта (PHQ), госпітальна шкала тривоги та депресії (HADS), геріатрична шкала депресії (GDS) (Delisle et al., 2012; McGuire et al., 2013; Bunevicius et al., 2012; Low and Hubley, 2007). Як правило, вони розрізняються за кількістю запитань і системами оцінювання, рівнем грамотності від легкого (3-5-й клас) до середнього (6-9-й клас) і можуть використовуватися як власне пацієнтами, так і під контролем медпрацівника.
Ефективність кожного з цих інструментів було підтверджено у клінічних умовах. Дотепер не з’ясовано, чи слід клініцистам регулярно проводити обстеження на депресію у пацієнтів, які мали в анамнезі ГКС. Рекомендації щодо скринінгу теж різняться. Так, у деяких зазначено проводити скринінг у плановому порядку, в інших – ні; деякі містять настанови щодо обстеження лише пацієнтів із додатковими чинниками ризику (AAFP, 2009; Thombs et al., 2008; Blumenthal et al., 2009; Williams et al., 2017; Lichtman et al., 2008).
До найпоширеніших засобів фармакотерапії депресії нині належать селективні інгібітори зворотного захоплення серотоніну (СІЗЗС), селективні інгібітори зворотного захоплення серотоніну й норадреналіну (СІЗЗСН), атипові та трициклічні антидепресанти (ТЦА) (Arroll et al., 2016; Williams et al., 2017; Gartlehner et al., 2017). Серед нефармакологічних методів слід відзначити різні форми психотерапії, аеробні вправи, навчання, управління стресом, транскраніальну магнітну стимуляцію та електроконвульсивну терапію. У дослідженнях ефективності лікування депресії оцінювали такі поліпшені системи надання медичної допомоги, як сумісна терапія, наприклад, системний, багатокомпонентний і груповий підходи, що забезпечують пацієнтам ефективну медичну та профілактичну допомогу (Community Preventive Services Task Force, 2018).
Методи оновлення настанов
До групи експертів увійшли лікарі, які мають досвід у сферах психіатрії, кардіології та сімейної медицини. Оновлений звіт охоплював ключові запитання, його структуру представлено на рисунку (Williams et al., 2017).
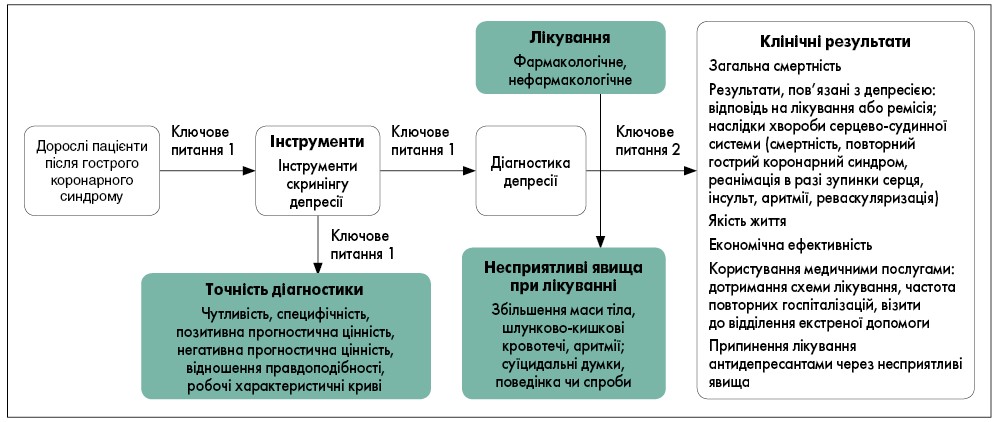 Рисунок. Аналітична основа для ключових запитань в огляді доказів Агентства з досліджень і оцінки якості медичного обслуговування
Рисунок. Аналітична основа для ключових запитань в огляді доказів Агентства з досліджень і оцінки якості медичного обслуговування
Адаптовано за J. W. Williams et al., 2017.
Ключове запитання 1: Якою є точність інструментів скринінгу депресії або скринінгових стратегій порівняно із затвердженим стандартним критерієм для хворих на ГКС в анамнезі?
Ключове запитання 2: Якими є порівняльна безпека та ефективність фармакологічних і нефармакологічних методів лікування депресії у пацієнтів після ГКС?
Структура настанов
Експерти переглянули огляд доказових даних Агентства з досліджень і оцінки якості медичного обслуговування (AHRQ) та використали модифіковану версію методології групи з розроблення, оцінювання та експертизи обґрунтованості клінічних рекомендацій (GRADE) для визначення якості кожного результату та загальної сили рекомендацій (AAFP, 2016; Guyatt et al., 2011).
«Сила рекомендацій» відображає упевненість у тому, що бажані ефекти втручання переважають над небажаними, і ступенем поліпшення пацієнт-орієнтованих результатів, який підтверджують отримані докази.
AAFP надає рекомендації без позначення сили, коли це доцільно (наприклад, ті, які будуть корисними для лікаря, але для яких немає прямих доказових даних щодо підтвердження рекомендації), які зазначено як «такі, що відповідають принципам належної практики» (Guyatt et al., 2011; Guyatt, Schünemann et al., 2015).
Пацієнт-орієнтовані результати були визначені пріоритетними в настановах і включали якість життя, небажані явища, симптоми депресії та результати захворювань серцево-судинної системи. Зокрема, для ключового запитання 1 оцінені результати охоплювали чутливість і специфіку інструментів скринінгу депресії. Наведені рекомендації сформульовані так, щоб відображати силу та спрямованість, якість доказів вказано у дужках.
Рекомендація 1
За рекомендацією AAFP, лікарям слід проводити обстеження на виявлення депресії з використанням стандартизованого інструменту скринінгу в пацієнтів, які нещодавно перенесли ГКС (слабка рекомендація, низька якість доказів). Необхідне додаткове оцінювання для підтвердження діагнозу депресії (принцип належної практики).
AAFP рекомендує проводити обстеження на депресію серед дорослого населення (AAFP, 2016). За негативного результату скринінгу слід виконати повторне оцінювання пацієнта з урахуванням чинників ризику коморбідних станів і життєвих подій.
ГКС – це коморбідний стан, асоційований зі збільшенням захворюваності на депресію; він також може бути значущою життєвою подією (Williams, 2011; Doyle et al., 2015; Guck et al., 2001; Thombs et al., 2006).
Наразі є доступні інструменти для точного обстеження на депресію у пацієнтів після ГКС. У тих, у кого діагностовано депресію, лікування зменшує ознаки її симптомів. AAFP рекомендує клініцистам проводити обстеження на депресію у хворих, які страждають на ГКС, навіть якщо раніше результати скринінгу були негативними.
У попередніх настановах AAFP рекомендувала пацієнтам з інфарктом міокарда проходити скринінг на депресію за допомогою стандартизованого тесту, попри недостатні докази адекватного оцінювання ефективності характеристик скринінгових інструментів (AAFP, 2009).
В оновленому систематичному огляді наведено адекватні доказові дані того, що характеристики ефективності інструментів скринінгу депресій у пацієнтів із ГКС порівнянні з такими для загальної популяції. До огляду брали дані шести спостережних досліджень з оцінювання чотирьох інструментів скринінгу: BDI‑II, GDS, HADS та PHQ (BDI‑II вивчали у чотирьох із шести досліджень, тобто отримано найбільшу кількість даних для підтвердження її використання в осіб після ГКС).
До шести досліджень загалом було залучено 1755 пацієнтів, поширеність ВДР серед них була порівняно низькою. Так, у п’яти випробуваннях обстеження проводили в умовах стаціонара, а в одному – у центрі кардіореабілітації.
Кожен інструмент можливо застосовувати в амбулаторних умовах. Використання всіх методик забезпечувало загальноприйнятну чутливість, специфічність і прогностичність негативних результатів, але супроводжувалося низькою прогностичністю позитивних наслідків. Тому діагностику рекомендовано проводити двома етапами, із подальшим оцінюванням стану після отримання позитивного результату скринінгу для підтвердження наявності депресії.
Зокрема, дані дослідження BDI‑II засвідчили чутливість 90% і специфічність 80%. Незважаючи на те що для BDI‑II є найбільша кількість даних, її використання потребує найдовшого часу (5‑10 хвилин).
HADS оцінювали у трьох із шести досліджень, її ефективність була подібною до дії BDI‑II, а чутливість – дещо менша. По одному випробуванню присвятили оцінюванню GDS і PHQ (останній – у двох варіантах, PHQ‑2 та PHQ‑9). Ефективність GDS, застосовуваної для осіб віком від 65 років, була подібною до BDI‑II (із дещо вищою специфічністю і позитивною прогностичною цінністю).
Таким чином, отримані дані свідчать на користь застосування BDI‑II, оскільки результати для інших інструментів обмежені. Вибір методики скринінгу депресії доцільно базувати на доступності, комфорті для лікаря та простоті його використання (McGuire, Eastwood, 2017; Bunevicius et al., 2012; Low, Hubley, 2007; Williams et al., 2017; Beck et al., 1961).
Рекомендація 2
AAFP рекомендує лікарям призначати антидепресанти, бажано СІЗЗС або СІЗЗСН, і/або когнітивно-поведінкову терапію (КПТ) для зменшення ознак депресії у пацієнтів, які мають в анамнезі ГКС, та в яких діагностовано депресію (сильна рекомендація, середня якість доказів).
Доказові дані помірної якості підтверджують, що лікування депресії у пацієнтів із ГКС в анамнезі може зменшити симптоми депресії. Вибір терапії має враховувати вподобання хворого, доступ до послуг і клінічну оцінку.
В усіх дослідженнях, які увійшли до звіту AHRQ, проводили скринінг пацієнтів на депресію, а тих, у кого діагноз був підтверджений, рандомізували для отримання втручання або стандартного лікування. Тобто лікар первинної медичної допомоги був проінформований про діагноз депресії у хворих, тому багато з них отримували антидепресивну терапію.
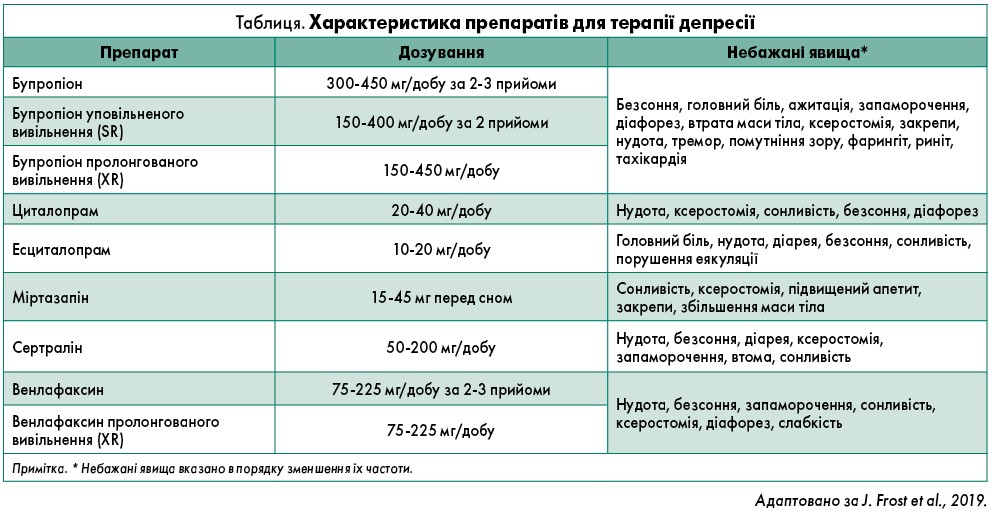
Наявні обмежені порівняльні дані з ефективності препаратів для лікування депресії після ГКС (Blumenthal et al., 2009). У дослідженнях, включених до огляду, застосовували бупропіон, циталопрам, есциталопрам, міртазапін, сертралін і венлафаксин (таблиця).
Так, у попередньому огляді настанов (AAFP, 2009) щодо депресії після інфаркту міокарда було виявлено високоякісні доказові дані, на підставі яких рекомендовано віддавати перевагу СІЗЗС перед ТЦА. Останні мають численні побічні ефекти (наприклад, потенційну кардіотоксичність), тому їх не слід застосовувати пацієнтам із захворюваннями серцево-судинної системи.
Як зазначають експерти, варто з обережністю обирати препарат проти депресії в осіб із патологіями серцево-судинної системи. Адже безсоння, швидка стомлюваність та сонливість можуть посилити ознаки депресії; запаморочення, тахікардія, помутніння зору та головний біль подібні до серцево-судинних симптомів, тож спричинятимуть тривогу на додаток до депресії в осіб, які перенесли ГКС (таблиця).
За даними рандомізованих контрольованих досліджень (РКД) щодо ефективності лікування депресії у пацієнтів, які мали в анамнезі ГКС, при застосуванні фармакологічного лікування, КПТ або сумісної терапії саме остання сприяла більш значущому зменшенню ознак депресії (Kronish et al., 2012; Davidson et al., 2013).
У випробуванні ENRICHD за участю 1784 пацієнтів, яких спостерігали протягом 2,4 року, порівнювали ефективність КПТ і фармакотерапії зі стандартним лікуванням у пацієнтів упродовж 28 днів після гострого інфаркту міокарда (Roest et al., 2013). Симптоми депресії оцінювали за шкалою Гамільтона для оцінки депресії (HDRS). Група втручання отримувала КПТ, а через п’ять тижнів призначали сертралін тим, у кого ознаки депресії не зменшувалися на понад 50%.
Пацієнти групи стандартної терапії отримували інформацію з буклету Американської асоціації серця (AHA) на додаток до того, що лікарі первинної ланки були поінформовані про діагноз депресії. У групі активного лікування спостерігали виразне зниження ознак депресії та вищі загальні показники задоволеності життям. Однак через 30 місяців різниця вже не була такою вагомою. Не виявлено також відмінностей між групами втручання та стандартної допомоги за частотою серйозних коронарних подій, смертністю внаслідок кардіоваскулярних патологій, кількістю госпіталізацій через хвороби серцево-судинної системи та смертністю від усіх причин.
За даними дослідження CODIAC, встановлено значніше зменшення ознак депресії у жінок, аніж у чоловіків, хоча в ENRICHD і COPES таких відмінностей не зафіксовано. Не виявлено також значущих розбіжностей щодо ефектів втручання залежно від раси та етнічної належності (Davidson et al., 2013; Roest et al., 2013; Kronish et al., 2012).
На додачу, в жодному дослідженні не повідомляли про побічні явища. Спеціальна група з профілактичних заходів США визначила, що антидепресанти другого покоління (переважно СІЗЗС) пов’язані з певною шкодою, зокрема зі збільшенням суїцидальної поведінки у дорослих віком від 18 до 29 років і підвищеним ризиком розвитку кровотеч із верхніх відділів шлунково-кишкового тракту в дорослих віком від 70 років. При цьому ризик збільшується з віком, однак його масштаби у середньому незначні (Siu et al., 2016).
Слід зауважити, що в жодному випробуванні не зазначено впливу на серцево-судинну або загальну смертність. Однак за даними спостережних досліджень, лікування антидепресантами, особливо СІЗЗС та СІЗЗСН, може позначитись на цих клінічних наслідках. Відповідно до даних ENRICHD, не виявлено різниці між групами втручання та стандартної терапії. Проте результати ретроспективного аналізу засвідчили зниження ризику смертності та частоти нефатального інфаркту міокарда у пацієнтів, які отримували фармакологічне лікування, особливо СІЗЗС, незалежно від того, в якій групі вони перебували (Roest et al., 2013).
Дані ще одного РКД, проведеного у Кореї, в якому пацієнтів рандомізували на 24 тижні для отримання есциталопраму або плацебо, підтвердили статистично значуще зниження частоти інфаркту міокарда після восьми років спостереження у пацієнтів, які отримували есциталопрам. Також дослідники спостерігали тенденцію до зниження смертності від усіх причин (Kim et al., 2018).
Проблеми впровадження настанов у клінічну практику
Науковці виявили чинники, пов’язані з лікарем, практикою та пацієнтом, що можуть позначитись на реалізації керівних принципів клінічної практики. Зокрема, серед факторів, що стосуються лікарів, необхідно відзначити брак часу, відшкодування коштів, відсутність організаційної підтримки та допоміжного персоналу для проведення скринінгу, лікування й консультування пацієнтів із депресією.
До чинників, які стосуються хворих, належать: страх перед обтяженням сім’ї чи друзів, брак знань, духовні або культурні традиції щодо цієї теми та очікування пацієнта, що лікар ініціює дискусію (Spoelhof, Elliott, 2012).
Так, порівняно з пацієнтами європеоїдної раси, афро-, латиноамериканців та азіатів на 20, 36 і 50% відповідно рідше скеровують на кардіореабілітацію (Li et al., 2018). Як зауважують експерти, у жінок депресія розвивається значно частіше, ніж у чоловіків (Doyle et al., 2015). Це узгоджується з даними спостережних досліджень щодо вищого рівня сприйняття стресу в жінок і нижчої якості життя після перенесеного ГКС. Це пов’язано з вищим рівнем супутніх захворювань і більшим початковим стресом (Xu et al., 2015; Smolderen et al., 2015).
Расові та культурні відмінності також можуть позначитись на ефективності терапії. Спільне прийняття рішень є важливим аспектом при визначенні стратегії лікування. Зокрема, для представників деяких меншин успішнішим може бути застосування психотерапії та заходів сумісного лікування за участю членів сім’ї.
Висновки
Автори наголошують, що метою оновлених настанов є надання клінічних рекомендацій лікарям первинної ланки медичної допомоги для виявлення та лікування пацієнтів із ГКС в анамнезі, які страждають на депресію. За обстеження таких пацієнтів слід використовувати стандартизований список симптомів депресії та призначати лікування для зменшення її ознак, зокрема антидепресанти, переважно СІЗЗС або СІЗЗСН і/або КПТ. Спільні рішення щодо відповідних втручань мають приймати лікар і хворий.
Рекомендації розроблено на підставі наявних доказових даних; нові результати досліджень можуть стати базисом для їхнього оновлення. Аналіз ефективності скринінгу на депресію одразу після перенесеного ГКС порівняно з пізнішим обстеженням в умовах первинної медичної допомоги теж буде корисним.
На думку вчених, також слід брати до уваги дані щодо:
- ефективності різних методів лікування (наприклад, подвійної терапії);
- впливу лікування на наслідки хвороб серцево-судинної системи;
- користі й шкоди фармакотерапії в поєднанні з КПТ порівняно з лише медикаментозними заходами.
Вивчення ефективності фізичних вправ, кардіореабілітації та інших методів лікування депресії після ГКС не було ідентифіковане або не відповідало критеріям включення. Хоча є певні докази на користь того, що такі втручання сприяють зменшенню ознак депресії, а також мають позитивний вплив у разі захворювань серцево-судинної системи (Rutledge et al., 2013). Для підкріплення цього судження потрібні додаткові дослідження. Також є потреба у додаткових тривалих і масштабних випробуваннях для підтвердження позитивного впливу антидепресантів на перебіг серцево-судинних захворювань, про що свідчать дані щодо ефективності есциталопраму в пацієнтів після ГКС (Kim et al., 2014).
Як зазначають автори, поточні дані вказують на ефективність застосування медикаментозної терапії та/або КПТ у пацієнтів із депресією, яка виникла після ГКС.
Підготувала Наталія Купко
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (55) 2020 р.