20 лютого, 2021
Лефлуномід при ревматоїдному артриті: нові аргументи «за»
.jpg) Наприкінці жовтня 2020 року в Києві відбулася науково-практична конференція у цифровому форматі «Інноваційні технології в ревматології: основні напрямки імплементації». Організатори зробили ключовий акцент на потребах лікаря-практика, тож в основу промов, майстер-класів і круглих столів у межах заходу лягли сучасні міжнародні рекомендації, дані доказової медицини та стандарти діагностики й лікування ревматичних хвороб. Представляємо до вашої уваги огляд доповіді завідувача кафедри внутрішньої медицини № 3 Національного медичного університету імені О.О. Богомольця, д. мед. н., професора Олега Борисовича Яременка, присвяченої висвітленню стану сучасних досліджень та перспектив застосування лефлуноміду в пацієнтів із ревматоїдним артритом (РА).
Наприкінці жовтня 2020 року в Києві відбулася науково-практична конференція у цифровому форматі «Інноваційні технології в ревматології: основні напрямки імплементації». Організатори зробили ключовий акцент на потребах лікаря-практика, тож в основу промов, майстер-класів і круглих столів у межах заходу лягли сучасні міжнародні рекомендації, дані доказової медицини та стандарти діагностики й лікування ревматичних хвороб. Представляємо до вашої уваги огляд доповіді завідувача кафедри внутрішньої медицини № 3 Національного медичного університету імені О.О. Богомольця, д. мед. н., професора Олега Борисовича Яременка, присвяченої висвітленню стану сучасних досліджень та перспектив застосування лефлуноміду в пацієнтів із ревматоїдним артритом (РА).
Як зауважив О.Б. Яременко, РА – найпоширеніша форма запального захворювання суглобів, що вражає близько 1% населення (Chauhan et al., 2020). Лише своєчасне призначення адекватного базисного лікування здатне запобігти прогресуванню хвороби та інвалідизації пацієнтів. Сучасний арсенал традиційних базисних препаратів (БП), що застосовують найчастіше, представлений метотрексатом, сульфасалазином та лефлуномідом. Останній посів гідне місце у різноманітних рекомендаціях, але майже впродовж десятиріччя залишався поза увагою фахівців.
Механізм дії лефлуноміду
Лефлуномід був спеціально розроблений наприкінці 90-х рр. минулого століття як препарат для лікування РА. Це відбулося через 20 років після появи метотрексату, після чого жодного синтетичного засобу для терапії РА не з’явилося, оскільки згодом розпочалася ера біологічної терапії (Roder et al., 2015).
Як відомо, у патогенезі РА ключову роль відіграє активація та проліферація пулу Т-клітин і макрофагів із подальшим залученням синовіоцитів/хондроцитів, що призводить до руйнування суглобового хряща. Своєю чергою механізм дії лефлуноміду спрямований на зниження проліферативної активності надмірно активованих клітин.
Активний метаболіт лефлуноміду (А771726) блокує дигідрооротатдегідрогеназу, що інгібує синтез піримідину в клітинах, які швидко діляться, зокрема в активованих Т-лімфоцитах, макрофагах. Це сприяє зворотному гальмуванню клітинного циклу. Як наслідок, лефлуномід блокує головну ланку механізму розвитку і прогресування РА.
Лефлуномід фундаментально вивчали у декількох масштабних міжнародних дослідженнях (US301, MN301, MN302), де він переконливо продемонстрував високу ефективність порівняно з сульфасалазином, метотрексатом та плацебо через чотири тижні терапії (Li et al., 2004). Зокрема, лефлуноміду притаманна здатність гальмувати рентгенологічне прогресування, а також однакова ефективність при РА будь-якої тривалості (≥1‑4 роки), на відміну від інших БП, ефективність яких знижується із плином часу.
Лефлуномід у рекомендаціях EULAR
Відповідно до рекомендацій Європейської антиревматичної ліги (EULAR) щодо ведення пацієнтів із РА, застосування синтетичних БП має бути розпочате одразу ж після встановлення діагнозу. Мета лікування РА полягає у досягненні ремісії або низької активності захворювання. Використання метотрексату має бути частиною першої терапевтичної стратегії у хворих на активний РА. За наявності протипоказань або непереносимості метотрексату препаратами першого ряду є лефлуномід, сульфасалазин або парентеральні препарати золота. При цьому наголошувалося, що натепер немає достатніх доказів того, що лефлуномід, сульфасалазин або парентеральні препарати золота є менш ефективними, ніж метотрексат (Smolen et al., 2010).
Отже, протягом наступних 10 років не з’явилося жодної публікації, яка б доводила, що лефлуномід є гіршим БП за показниками ефективності та переносимості порівняно з «еталонним» метотрексатом.
В останніх оновлених рекомендаціях EULAR із лікування РА наведений традиційний алгоритм застосування БП: за відсутності протипоказань терапію розпочинають метотрексатом. Якщо ж вони є, призначають лефлуномід або сульфасалазин. У разі неефективності метотрексату (не досягнуто поліпшення через три місяці або мети за шість місяців) хворого переводять на терапію іншими БП, зокрема лефлуномідом (Smolen et al., 2020).
Базисні препарати при ранньому та пізньому РА
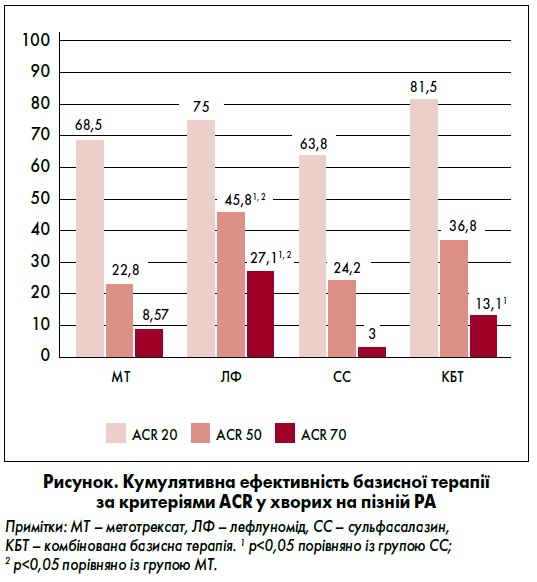 Професор О.Б. Яременко навів результати власного дослідження за участю 402 пацієнтів із РА, присвяченого порівняльній оцінці лефлуноміду, метотрексату та сульфасалазину, а також комбінованої базисної терапії, які майже не мають відмінностей від даних міжнародних випробувань. Зокрема, відповідно до критеріїв Американської колегії ревматологів (ACR 20, 50, 70), було досягнуте поліпшення симптоматики на 20, 50 та 70% відповідно у пацієнтів із дуже раннім та раннім РА (тривалістю до двох років) при застосуванні лефлуноміду, який у середньому був ефективніший за сульфасалазин (рисунок). В осіб із пізнім РА (тривалістю більш ніж два роки) лефлуномід виявився достовірно кращим за сульфасалазин та метотрексат.
Професор О.Б. Яременко навів результати власного дослідження за участю 402 пацієнтів із РА, присвяченого порівняльній оцінці лефлуноміду, метотрексату та сульфасалазину, а також комбінованої базисної терапії, які майже не мають відмінностей від даних міжнародних випробувань. Зокрема, відповідно до критеріїв Американської колегії ревматологів (ACR 20, 50, 70), було досягнуте поліпшення симптоматики на 20, 50 та 70% відповідно у пацієнтів із дуже раннім та раннім РА (тривалістю до двох років) при застосуванні лефлуноміду, який у середньому був ефективніший за сульфасалазин (рисунок). В осіб із пізнім РА (тривалістю більш ніж два роки) лефлуномід виявився достовірно кращим за сульфасалазин та метотрексат.
Аналогічна закономірність спостерігалася при оцінці динаміки рентгенологічних змін через два роки базисної терапії. Якщо при дуже ранньому та ранньому РА не було достовірної різниці між чотирма групами препаратів, то при пізньому РА лефлуномід достовірно краще гальмував прогресування захворювання порівняно з метотрексатом та сульфасалазином (Яременко, Микитенко, 2010).
Щодо частоти розвитку ускладнень на тлі застосування різних БП, за даними досліджень, як легкі, так і тяжкі несприятливі події, а також випадки відмови від терапії зустрічалися вкрай рідко при використанні лефлуноміду порівняно із метотрексатом. Побічні явища, які призводили до скасування лефлуноміду, спостерігалися лише протягом перших місяців лікування. Тобто якщо вони не з’являлися за перші 5‑8 місяців приймання препарату, то вже й не виникали надалі. Натомість при терапії метотрексатом тривалий час (наприклад, на 5-му році) інколи проявлялися серйозні побічні ефекти.
На підставі регресійного аналізу було розроблено алгоритм лікування дуже раннього та раннього РА залежно від вихідних характеристик пацієнта. Так, при дуже ранньому та ранньому РА сульфасалазин доцільно застосовувати лише в пацієнтів, негативних за ревматоїдним фактором (РФ), антитілами до циклічного цитрулінового пептиду (анти-ЦЦП) та без системних проявів, із І‑ІІ ст. активності. Водночас лефлуномід є ефективнішим за інші БП в осіб із дуже раннім та раннім РА, які є позитивними за анти-ЦЦП та мають підвищений рівень С-реактивного білка (СРБ). Те саме стосується хворих на пізній РА (>24 місяці).
Таким чином, на думку професора О.Б. Яременка, з метою встановлення прогнозу та оптимального вибору БП слід визначати анти-ЦЦП навіть у РФ-позитивних хворих. Сульфасалазин можна використовувати у разі І ст. активності, а при ІІ‑ІІІ ст. – тільки за РФ (–) та анти-ЦЦП (–), відсутності системних проявів та ерозій на рентгенограмі незалежно від тривалості РА.
Лефлуномід – препарат вибору при ранньому (від 3 до 24 місяців) та пізньому (>24 місяців) РА у разі анти-ЦЦП (+), зокрема в пацієнтів із підвищеним рівнем СРБ. Хворим інших категорій можна призначати метотрексат (у дозуванні ≥15 мг/тиж.) як препарат, що не має переваг перед лефлуномідом та перевищує за ефективністю сульфасалазин (Яременко, Микитенко, 2010).
Переваги лефлуноміду в пацієнтів із коморбідною патологією
Доведено, що застосування лефлуноміду в пацієнтів із РА знижує рівень сечової кислоти. Це надає йому додаткові переваги перед іншими БП, оскільки є важливим при лікуванні пацієнтів із коморбідною патологією (Perez-Ruiz et al., 2003).
Також цікавими є результати дослідження за участю 153 пацієнтів із РА та нещодавно діагностованим остеопорозом, в якому вивчали ефективність синтетичних БП щодо мінеральної щільності кісткової тканини (МЩКТ). Лефлуномід був єдиним препаратом, застосування якого супроводжувалося значним збільшенням МЩКТ поперекового відділу хребта (відношення шансів 3,00; 95% довірчий інтервал 1,18‑7,65; p=0,021). Дослідники дійшли висновку, що лефлуномід може позитивно впливати на МЩКТ поперекового відділу хребта у хворих на РА з остеопорозом (Kwon et al., 2019).
Лефлуномід у комбінації з метотрексатом
У рандомізованому подвійному сліпому контрольованому клінічному випробуванні оцінювали ефективність та безпеку лефлуноміду в комбінації з метотрексатом порівняно з ритуксимабом у низьких дозах при рефрактерному РА (Wijesinghe et al., 2017). У дослідження були включені хворі на РА зі збереженою активністю (>3,2 бала за шкалою DAS28) незважаючи на терапію метотрексатом (10‑20 мг/тиж.) протягом ≥6 місяців. Пацієнти перебували на лікуванні нестероїдними протизапальними препаратами або глюкокортикоїдами у стабільній дозі (не більш ніж 10 мг/добу в еквіваленті за преднізолоном) та раніше не отримували небіологічні хворобомодифікувальні засоби або лефлуномід.
Учасників було розподілено на дві групи (Wijesinghe et al., 2017):
- І група (n=20) отримувала 500 мг ритуксимабу двічі, у 1-й та 15-й дні, метотрексат у тій самій дозі, плацебо або лефлуномід;
- ІІ група (n=20) отримувала 10‑20 мг/добу лефлуноміду, метотрексат у тій самій дозі, плацебо або ритуксимаб.
Первинна кінцева точка передбачала критерій ACR 20 на 24-му тижні, вторинні – ACR 50/70, показник за DAS28, хорошу відповідь за критеріями EULAR тощо. Було встановлено, що комбінація лефлуноміду та метотрексату (84% ACR 20; 32% АCR 70) настільки ж ефективна, як поєднання ритуксимабу й метотрексату (85 та 35% за ACR 20 і 70). Кількість випадків серйозних побічних явищ у групі ритуксимабу становила 5, лефлуноміду – 3.
Таким чином, комбінація лефлуноміду та метотрексату є такою ж ефективною та безпечною, як і ритуксимабу в низьких дозах та метотрексату на 24-му тижні у пацієнтів із РА. При цьому високий рівень відповіді на лікування в обох групах має важливе фінансове значення для хворих у країнах, що розвиваються.
Порівняння монотерапії лефлуномідом та комбінації БП
Ефективність монотерапії лефлуномідом та комбінованого лікування звичайними синтетичними хворобомодифікувальними протиревматичними препаратами оцінювали у ретроспективному дослідженні. Загалом до остаточного аналізу було залучено 449 пацієнтів із РА, з них 88 – до групи монотерапії лефлуномідом, а решту 361 – комбінованого лікування. Своєю чергою хворих, які застосовували лефлуномід, розподілили на підгрупи, що отримували препарат у низьких (5‑15 мг/добу) та високих дозах (20‑40 мг/добу). Оцінювання ефективності проводили через один та три місяці.
Через три місяці не було суттєвих відмінностей в оцінці активності захворювання за DAS28, опитувальником для оцінки стану здоров’я (HAQ), показником швидкості осідання еритроцитів та вмістом СРБ між групами моно- й комбінованої терапії (всі р>0,05).
Рівень відповіді за DAS28 був однаковим у двох групах (р>0,05), а також мали місце схожі профілі безпеки. Аналіз підгруп виявив, що серед трьох комбінованих методів лікування (лефлуномід + метотрексат, лефлуномід + гідроксихлорохін та лефлуномід + метотрексат + гідроксихлорохін) і монотерапії лефлуномідом різниці щодо ефективності не зафіксовано.
Крім того, у випадках, коли доза лефлуноміду становила <40 мг/добу, значної різниці щодо ефективності між низькими та високими дозами не було. Загалом отримані результати продемонстрували, що монотерапія лефлуномідом у низьких дозах не поступалася комбінованому лікуванню (Deng et al., 2020).
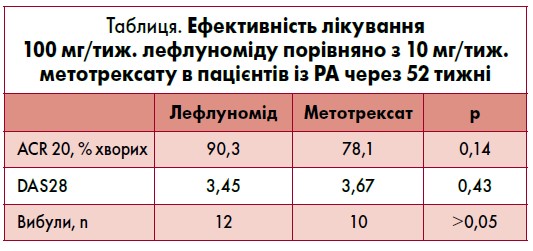 До того ж за даними подвійного сліпого рандомізованого клінічного дослідження ефективності БП у 85 пацієнтів з активним РА, лефлуномід у дозі 100 мг/тиж. забезпечував адекватне та стійке поліпшення клінічних проявів РА, подібне до такого при лікуванні метотрексатом у низьких дозах (10 мг/тиж.) після 52 тижнів спостереження (таблиця). Тобто лефлуномід може бути хорошим варіантом монотерапії або застосовуватися в поєднанні з іншими протиревматичними препаратами (Jaimes-Hernández et al., 2012).
До того ж за даними подвійного сліпого рандомізованого клінічного дослідження ефективності БП у 85 пацієнтів з активним РА, лефлуномід у дозі 100 мг/тиж. забезпечував адекватне та стійке поліпшення клінічних проявів РА, подібне до такого при лікуванні метотрексатом у низьких дозах (10 мг/тиж.) після 52 тижнів спостереження (таблиця). Тобто лефлуномід може бути хорошим варіантом монотерапії або застосовуватися в поєднанні з іншими протиревматичними препаратами (Jaimes-Hernández et al., 2012).
Висновки
Підсумовуючи доповідь, професор О.Б. Яременко підкреслив, що лефлуномід (Лефно) за ефективністю, зокрема показниками гальмування рентгенологічного прогресування РА, та безпекою не поступається іншим синтетичним БП. Він є препаратом вибору при ранньому (від 3 до 24 місяців) та пізньому (>24 місяці) РА у пацієнтів з анти-ЦЦП (+), зокрема хворих із підвищеним рівнем СРБ. Лефлуномід порівнянний за ефективністю з ритуксимабом, коли їх додають до схеми лікування за недостатньої ефективності метотрексату. Монотерапія лефлуномідом у низьких дозах (5‑15 мг/добу) є такою ж ефективною, як і його комбінація з іншими БП.
Крім того, лефлуномід сприяє зниженню рівня сечової кислоти у хворих на РА, а також може позитивно впливати на МЩКТ у пацієнтів з остеопорозом. Застосування препарату в дозі 100 мг один раз на тиждень є можливою альтернативою щоденному прийманню.
Підготувала Олександра Демецька
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (73) 2020 р.



