21 лютого, 2021
Ішемічна хвороба серця та алкоголь: дві сторони однієї медалі
.jpg) Ішемічна хвороба серця (ІХС) є провідною причиною смерті в усьому світі. Алкоголь же відносять до одного з основних факторів ризику (ФР) захворюваності та смертності. Висока поширеність як патологій, асоційованих з алкоголем, так і його впливу на організм людини робить це питання частою темою для обговорення серед лікарів, дослідників, громадськості, у засобах масової інформації тощо. Існують беззаперечні ризики токсичних, зокрема гепатотоксичних, та канцерогенних ефектів, спричинених алкоголем. Ці властивості роблять його потужним ФР тягара хвороб, а надмірне вживання пов’язане з підвищеним ризиком розвитку понад 50 різних нозологій, включно з серцево-судинними захворюваннями (ССЗ).
Ішемічна хвороба серця (ІХС) є провідною причиною смерті в усьому світі. Алкоголь же відносять до одного з основних факторів ризику (ФР) захворюваності та смертності. Висока поширеність як патологій, асоційованих з алкоголем, так і його впливу на організм людини робить це питання частою темою для обговорення серед лікарів, дослідників, громадськості, у засобах масової інформації тощо. Існують беззаперечні ризики токсичних, зокрема гепатотоксичних, та канцерогенних ефектів, спричинених алкоголем. Ці властивості роблять його потужним ФР тягара хвороб, а надмірне вживання пов’язане з підвищеним ризиком розвитку понад 50 різних нозологій, включно з серцево-судинними захворюваннями (ССЗ).
У 2016 р. алкоголь відзначений як сьомий ФР смертності та років життя, скорегованих за інвалідністю (DALYs) [39, 97, 103]. В осіб, які зловживають алкоголем, вищий ризик розвитку коронарної оклюзії, аритмій, цирозу печінки, раку верхніх відділів шлунково-кишкового тракту, вбивств, статевих злочинів, травм, дорожньо-транспортних пригод, крадіжок та психозів [23, 97, 101].
До цього часу вплив алкоголю на ССЗ, зокрема ішемічну хворобу серця (ІХС), є предметом дискусій, оскільки результати різних досліджень суперечливі, хоча доказова база шкідливих впливів зростає [5, 19, 45, 49, 90, 97, 103‑106]. Загалом захисний ефект алкоголю на ССЗ дискутується з 1920-х рр., коли були отримані перші дані [115]. Ще у четвертому столітті до нашої ери Гіппократ відзначив шкідливий вплив на серце зловживання алкоголем та рекомендував уникати його споживання особам із «гідропресією», що є еквівалентом застійної серцевої недостатності (СН) [30].
У літературі наявні дані, що як нерегулярне, так і хронічне вживання значних доз алкоголю збільшує загальну та серцево-судинну (СС) смертність і несприятливо впливає на більшість ССЗ. Зокрема, зростає ризик ІХС, артеріальної гіпертензії (АГ), порушень ритму серця, алкогольної кардіоміопатії (АКМП) із розвитком СН, інсульту, цукрового діабету (ЦД), захворювань периферичних артерій [2, 5, 19, 23, 30, 45]. Вживання алкоголю від легкого до помірного знижує ризик ЦД 2-го типу, метаболічного синдрому, ІХС, ішемічного інсульту та захворювань периферичних артерій [5, 19, 101, 106, 109].
Дефініції споживання алкоголю
Надмірне вживання алкоголю включає:
- напивання (binge drinking) – споживання ≥4 доз для жінок і ≥5 доз для чоловіків протягом ~2 год (за один раз);
- тяжке пиття (heavy drinking) – приймання ≥8 доз на тиждень (або ≥4 на день) для жінок і ≥15 доз на тиждень (або ≥5 на день) для чоловіків;
- будь-яке вживання алкоголю вагітними або особами віком менш ніж 21 рік (необхідно уникати).
У США помірним споживанням алкоголю вважається приймання не більш як 1 дози алкоголю на день для жінок і не більш ніж 2 дози на день для чоловіків (і лише дорослими) [121]. У США стандартна доза містить приблизно 14 г чистого спирту, що відповідає 12 рідким унціям пива (5%-вий алкоголь), 5 – вина (12%-вий алкоголь), 1,5 – міцних напоїв (40%-вий алкоголь – джин, ром, текіла, горілка, віскі тощо) [80].
Механізм дії алкоголю на організм
Встановлено, що ураження органів алкоголем є дозозалежним: наслідки приймання високих доз та напивання явно гірші, ніж при вживанні низьких [62, 108, 109]. Алкоголь – це активний токсин, який зазнає широкої дифузії по всьому організму і викликає множинні синхронні та синергетичні ефекти [1, 31]. До того ж можливий вплив, окрім етанолу, інгредієнтів алкогольних напоїв [88].
Серцево-судинна система (ССС) чутлива до шкідливого впливу алкоголю [30]. Кардіоміоцити є клітинами зі складними сигнальними і скоротливими структурами та відрізняються високою чутливістю до токсичної дії алкоголю і низькою швидкістю регенерації після загибелі клітин [60]. Баланс між пошкоджувальними (алкоголь і його метаболіти) та захисними (регенерація кардіоміоцитів та ін.) механізмами визначає ступінь ураження кардіоміоцитів [30].
Дія алкоголю на організм людини має гострі та хронічні наслідки, які переважно залежать від дози і можуть бути зворотними при припиненні або зменшенні його споживання [30, 82]. Різні генетичні, етнічні, расові, гендерні, поведінкові та інші фактори впливають на ступінь чутливості до шкідливого впливу алкоголю [29, 30, 32, 106, 109]. Розрізняють прямий і опосередкований токсичний вплив етанолу та його метаболітів, зокрема ацетальдегіду (у десятки разів токсичніший за етанол) [1]. Опосередкована токсична дія етанолу визначається каскадом метаболічних розладів, що виникають при його окисленні, а також токсичними ефектами ацетальдегіду [1, 70]. Пряма та опосередкована токсична дія етилового спирту може призводити до розвитку множинних вторинних змін на клітинному, органному і системному рівнях, впливу на систему нейрогуморальної та ендокринної регуляції, а також формування патологічних процесів у різних органах і тканинах [1]. Серед них – зміна фізико-хімічних властивостей клітинних структур, зокрема мембран, порушення метаболізму вуглеводів, білків, енергетичного обміну клітин, трансдукції сигналу та індукція апоптозу, що здатні спричиняти незворотні структурні зміни клітин та їхню загибель [1, 70, 122].
Мембранотропні ефекти є однією із провідних ланок у реалізації впливу етанолу на біологічні системи. Ураження кардіоміоцитів при хронічному зловживанні алкоголем опосередковується різноманітними механізмами, включно з пошкодженням мітохондрій кардіоміоцитів і саркоплазматичного ретикулуму [70]. Токсична дія етанолу на мітохондрії зумовлена його здатністю метаболізуватися у тканинах, зокрема міокарді, з утворенням ефірів жирних кислот. Механізм їхньої токсичної дії визначається здатністю пригнічувати Na+/К+-АТФазу, дихання мітохондрій, активувати вільнорадикальне окислення ліпідів мембран мітохондрій та впливати на процеси окислення і фосфорилювання [1]. Вплив етанолу і його метаболітів на організм призводить до підвищення активності фібробластів, фіброзу міокарда, активації ренін-ангіотензин-альдостеронової системи, запалення, посилення апоптозу, оксидантного стресу, зниження активності ферментів антиоксидантного захисту, що посилює чутливість кардіоміоцитів до оксидантного стресу та апоптозу [1, 38, 70].
Заслуговують на увагу факти, що свідчать про взаємодію ацетальдегіду з пептидними гормонами, біогенними амінами і регуляторними амінокислотами, впливом на вміст вітамінів в організмі. Зокрема, має місце зниження концентрації фолієвої, аскорбінової кислот та змінюється вміст макро-/мікроелементів в органах і тканинах тварин [1].
Зловживання алкоголем порушує скорочення кардіоміоцитів внаслідок пошкодження скоротливих білків, призводить до зміни сигналізації та гомеостазу кальцію, що може спричиняти перевантаження кальцієм та некроз кардіоміоцитів [70]. Необхідно відзначити, що зміни обміну кальцію внаслідок напивання асоційовані з порушенням ритму серця та раптовою кардіальною смертю [59].
Вплив алкоголю на загальну захворюваність і смертність, смертність від ССЗ і СС-ризик
Результати досліджень показують J- або U-подібну криві залежності між прийманням алкоголю і загальною смертністю зі зниженням частоти летальних випадків при низькому/помірному вживанні [57]. За даними аналізу 599 912 осіб, що споживали алкогольні напої (без ССЗ), із 19 країн з високим рівнем доходу, встановлений позитивний і криволінійний зв’язок із рівнем вживання алкоголю. При цьому поріг найнижчого ризику смертності від усіх причин становив приблизно 100 г на тиждень.
Окрім того, споживання алкоголю лінійно пов’язане з більшою імовірністю виникнення низки соматичних захворювань. Так, при вживанні >100 г алкоголю на тиждень спостерігалося зростання ризику розвитку:
- інсульту – відносний ризик (ВР) становив 1,14; 95% довірчий інтервал (ДІ) 1,10‑1,17;
- ІХС, за виключенням інфаркту міокарда (ІМ) – ВР 1,06 (95% ДІ 1,00‑1,11);
- СН – 1,09 (95% ДІ 1,03‑1,15);
- фатальної АГ – 1,24 (95% ДІ 1,15‑1,33);
- фатальної аневризми аорти – 1,15 (95% ДІ 1,03‑1,28).
Необхідно зазначити, що в осіб, які вживали алкоголь від >100 до ≤200 г, від >200 до ≤350 г чи >350 г на тиждень, спостерігалася менша тривалість життя у віці 40 років приблизно на шість місяців, 1‑2 або 4‑5 років відповідно порівняно з тими, хто споживав від >0 до ≤100 г на тиждень [126]. За результатами дослідження B. Xi et al., серед осіб, що споживали алкоголь у низькій/помірній кількості, мало місце зниження ризику смерті від усіх причин (ВР 0,79; 95% ДІ 0,76‑0,82 та ВР 0,78; 95% ДІ 0,74‑0,82 відповідно) і ССЗ (ВР 0,74; 95% ДІ 0,69‑0,80 і ВР 0,71; 95% ДІ 0,64‑0,78 відповідно) порівняно з тими, хто його не приймав. У дорослих, котрі вживали алкоголь у великих дозах, спостерігали підвищення ризику смертності від усіх причин (ВР 1,11; 95% ДІ 1,04‑1,19) і раку (ВР 1,27; 95% ДІ 1,13‑1,42). Зокрема, при напиванні (≥1 дня на тиждень) виявлено зростання імовірності летальних випадків від усіх причин (ВР 1,13; 95% ДІ 1,04‑1,23) і раку (ВР 1,22; 95% ДІ 1,05‑1,41) [128].
Дані епідеміологічних і клінічних досліджень свідчать про те, що легке/помірне вживання алкоголю пов’язане зі зниженням ризику загальної смертності, ІХС та ішемічного інсульту серед чоловіків середнього, похилого віку та жінок [4]. Асоціацію дози/відповіді між вживанням алкоголю та частотою летальних випадків від усіх причин оцінювали в популяційному дослідженні the Health Survey for England. Був виявлений сприятливий ефект споживання алкоголю в низьких дозах у жінок ≥65 років [58]. Однак, хоча алкоголь у невеликій кількості знижує смертність, зменшення споживання алкоголю має глобальні переваги для здоров’я, а його приймання з метою сприятливого впливу на серце не рекомендоване [30].
Вплив алкоголю на підвищення або зниження СС-ризику залежить від кількості, частоти, схеми, типу алкогольного напою, віку, статі, генетичних/етнічних особливостей вживання алкоголю [19, 29, 30, 52, 73, 108]. У більшості епідеміологічних досліджень, оглядів, метааналізів зв’язку (J- чи U-подібні криві) між споживанням алкоголю та впливом на ССЗ було показано, що вживання алкогольних напоїв (особливо вина чи пива) у низьких/помірних дозах асоційоване з меншою імовірністю захворюваності та смертності від ССЗ, зниженням СС-ризику тощо [30, 54, 75, 108, 112]. Також, як наслідок, спостерігався сприятливіший профіль «серцево-судинного здоров’я» порівняно з абстинентами [30].
Результати дослідження за участю 1,93 млн дорослих без ССЗ показали, що у групі абстинентів спостерігали підвищений ризик ІХС, ССЗ та смертності від усіх причин [10]. Однак вживання алкоголю у значних дозах може звести нанівець будь-який захисний ефект помірного його споживання [104]. D.E. King et al. відзначили, що через чотири роки спостереження в осіб, які вживали алкоголь у помірних дозах, на 38% знизився ризик розвитку ССЗ (відношення шансів [ВШ] 0,62; 95% 0,41‑0,94) порівняно з абстинентами. Окрім того, не було виявлено суттєвих відмінностей середнього рівня загального холестерину (ХС). Рівень ХС ліпопротеїнів низької щільності (ЛПНЩ) був значуще нижчим, а ХС ліпопротеїнів високої щільності (ЛПВЩ) – вищим у тих, хто споживав алкоголь у помірних дозах порівняно з непитущими (р<0,05) [54].
Однак навколо цих даних зростає скептицизм і вказуються методологічні недоліки у доказах, на яких основана U-подібна крива зв’язку впливу на організм алкоголю залежно від дози [18]. На результати досліджень як низького, так і значного вживання алкоголю можуть впливати такі потенційні фактори, як неоднозначність визначення дози алкоголю, тютюнокуріння, дієта, фізичні навантаження, спосіб життя та ін. Менделівські методологічні підходи призвели до виникнення сумнівів щодо сприятливих СС-ефектів алкоголю. До того ж необхідно враховувати загальний баланс корисних та негативних наслідків при наданні рекомендацій стосовно приймання алкоголю, оскільки його зменшення забезпечує загальні переваги для здоров’я [30].
Інші дослідники повідомили про високий ризик смерті від CCЗ при значному вживанні алкоголю (ВШ 4,14; 95% ДІ 3,23‑5,31) з урахуванням віку, куріння та освіти, а також ІХС (ВР 3,04; 95% ДІ 2,17‑4,24). При напиванні ВР смерті через ССЗ становив 9,62 (95% ДІ 6,2‑14,91), ІХС – 4,70 (95% ДІ 2,64‑8,39) [61]. У межах досліджень, де оцінювали ризик смерті від ССЗ (ВР 1,48; 95% ДІ 1,23‑1,79) та ІХС (ВР 1,31; 95% 1,02‑1,68), ВР був значно вищим серед осіб, які вживали алкоголь у минулому, ніж тих, хто продовжував його приймати. Однак перші не мали підвищеного ризику СС-подій (ІХС або інсульту), що узгоджується з результатами аналізу, проведеного M. Roerecke et al. [105, 108].
При аналізі даних популяційних досліджень у пацієнтів із розладами внаслідок вживання алкоголю (AUD) об’єднані стандартизовані показники смертності від ССЗ після 10 років спостереження становили 1,84 (95% ДІ 1,48‑2,28; р<0,001) у чоловіків та 2,82 (95% ДІ 1,44‑5,52; р<0,001) у жінок порівняно із загальною популяцією [102]. Подібні результати отримані у випробуванні, проведеному в Італії за участю 2272 хворих, що проходили лікування із приводу розладів, асоційованих з алкоголем. Стандартизовані показники смертності від ССЗ становили 2,4 (95% ДІ 2,0‑2,9), ІХС – 2,0 (95% ДІ 1,4‑2,9) [110].
Вплив алкоголю на ССС і ССЗ
Як зазначено вище, етанол може чинити як захисний, так і шкідливий вплив, що залежить, зокрема, від кількості та способу споживання [81]. Взаємозв’язок між ССЗ та прийманням алкоголю є складним. Він має горметичні криві «доза/ефект» і відображається U- або J-подібними кривими. Вживання алкоголю у низьких/помірних дозах чинить потенційно захисний або, принаймні, не шкідливий вплив зі зменшенням імовірності розвитку основних несприятливих СС-подій. Приймання ж алкогольних напоїв у великих дозах або напивання з пошкоджувальною дією на ССС призводить до збільшення СС-ускладнень та смертності [19, 57, 75, 81, 99, 108].
Така дозозалежна дія алкоголю потребує розгляду всіх взаємопов’язаних факторів, необхідних для визначення впливу на ССС [108]. Сприятлива дія помірного вживання алкоголю спостерігається переважно при захворюваннях ішемічного ґенезу, зокрема ІХС. Однак слід зауважити, що при помірному його прийманні відзначають і корисні, і шкідливі ефекти [21, 22, 46, 106, 116].
Розрізняють гострі та хронічні ефекти алкоголю [30]. Відразу ж після його приймання мають місце як шкідливі, так і захисні фізіологічні відповіді організму [13]. Відзначають, зокрема, гострий проаритмогенний і негативний інотропний вплив алкоголю у високих дозах, підвищення артеріального тиску (АТ), розвиток протромботичного стану [11, 30]. До того ж при гострому вживанні пива у кількості, що відповідає 76,8 г етанолу, спостерігали міжпередсердну електромеханічну затримку, а протягом 1‑3 год після споживання двох доз вина – підвищення частоти серцевих скорочень [114, 119].
За вже зазначеними вище даними, алкоголь при хронічному споживанні у великих дозах чи напиванні шкідливий для ССС і спричиняє прогресуючу СС-дисфункцію та структурні пошкодження, підвищення захворюваності, загальної, СС-смертності (зокрема після ІМ), ризику розвитку ССЗ, як-от ІХС, АГ, АКМП, порушення ритму серця (приміром, фібриляцію передсердь), патології периферичних артерій, ішемічного/геморагічного інсульту, дисліпідемії, ЦД тощо [5, 12, 19, 30, 47, 67, 69, 81, 100, 108]. Однак помірне споживання етанолу пов’язане з кардіопротекторним впливом, таким як зменшення імовірності виникнення ССЗ та смертності [19, 81]. Найпоширенішою формою ураження алкоголем серця при хронічному вживанні є АКМП, яка характеризується зниженням скоротливості міокарда лівого шлуночка (ЛШ), дилатацією камер серця з розвитком застійної СН і навіть раптової смерті [30, 122].
Шкідливий вплив алкоголю при вживанні у високих дозах [30]
Хронічний вплив на серце
- Дисфункція шлуночків (діастолічна та систолічна)
- Дисфункція передсердь
- Хронічні аритмії
- АКМП (включно з субклінічною, дилатаційною кардіоміопатією з низькою фракцією викиду ЛШ та СН)
- ІХС (зокрема стенокардія та ІМ)
- СС-смертність
Хронічний вплив на мозок
- Ішемічний інсульт
- Геморагічний інсульт
- Субдуральні крововиливи
- Смертність, пов’язана з інсультом
Хронічний вплив на судинну систему
- Системний атеросклероз
- АГ
- Захворювання периферичних артерій
- Зміни ліпідного профілю (включно з ЛПНЩ і тригліцеридами)
- ЦД
- Зміна маркерів запалення ендотелію
- Синергія з іншими факторами судинного ризику (такими як тютюн, кокаїн)
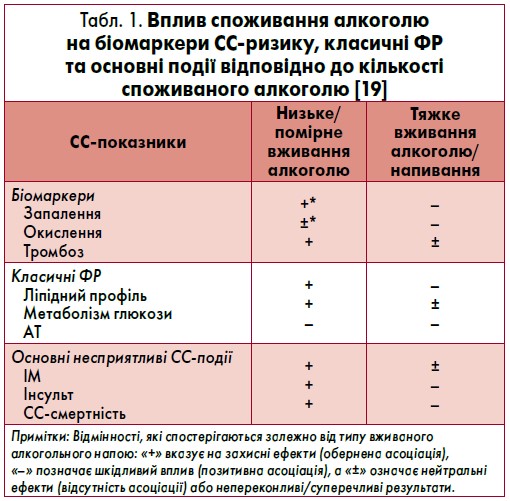 J- або U-подібний зв’язок алкоголю і ССЗ може бути пов’язаний із впливом на ліпідний профіль, системне запалення та згортання крові [45, 81]. Горметичні залежності тривалого та регулярного вживання алкоголю на ССЗ узагальнені в таблиці 1 [19]. Здебільшого низьке/помірне споживання алкоголю (≤30 г на добу), ймовірно, чинить протективний ефект на ССС і тим самим знижує ризик СС-подій. Насамперед це відбувається через зміни рівнів ліпопротеїнів у плазмі крові, зокрема підвищення рівня ХС ЛПВЩ та аполіпопротеїну (Aпo)-A1/А2, меншою мірою – внаслідок зниження ХС ЛПНЩ, а також активності білка-транспортера ефірів ХС [5, 13, 25, 54, 74, 77, 99].
J- або U-подібний зв’язок алкоголю і ССЗ може бути пов’язаний із впливом на ліпідний профіль, системне запалення та згортання крові [45, 81]. Горметичні залежності тривалого та регулярного вживання алкоголю на ССЗ узагальнені в таблиці 1 [19]. Здебільшого низьке/помірне споживання алкоголю (≤30 г на добу), ймовірно, чинить протективний ефект на ССС і тим самим знижує ризик СС-подій. Насамперед це відбувається через зміни рівнів ліпопротеїнів у плазмі крові, зокрема підвищення рівня ХС ЛПВЩ та аполіпопротеїну (Aпo)-A1/А2, меншою мірою – внаслідок зниження ХС ЛПНЩ, а також активності білка-транспортера ефірів ХС [5, 13, 25, 54, 74, 77, 99].
Додатковими сприятливими ефектами помірного споживання алкоголю є зниження глюконеогенезу. Це може приводити до підтримання нормоглікемії, покращення чутливості до інсуліну й ендотеліальної функції, зменшення агрегації тромбоцитів, підвищення рівня адипонектину, впливу на систему згортання крові, зокрема зниження рівня фібриногену, фібринолітичну систему, зменшення запалення та антиоксидантні властивості [4, 11, 13, 19, 45, 74, 98, 99, 117]. Вплив на фібринолітичну систему полягає у підвищенні рівня тканинного активатора плазміногену (t-PA) і зниженні – інгібітора активації плазміногену 1-го типу (PAI‑1) [74].
Що стосується впливу алкоголю на функцію тромбоцитів, дані літератури свідчать як про активацію, так і пригнічення тромбоцитів. За результатами роботи R.A. Deitrich et al., активацію тромбоцитів спостерігали через 60 хв після вживання алкоголю у дозі 0,4 г/кг, що може спричинити розвиток раптової смерті [27, 42]. Ці дані підтверджують K.J. Mukamal et al., які виявили, що низьке/помірне споживання алкоголю пов’язане з нижчим рівнем факторів згортання крові (фібриногену, фактора Віллебранта, та VII фактора), зменшенням в’язкості плазми крові. Тяжче вживання алкоголю асоційоване з порушенням фібринолітичного потенціалу, що відображається підвищенням рівнів PAI‑1 та зменшенням концентрації t-PA. Ці висновки узгоджуються з гіпотезою, що баланс між згортанням крові та фібринолітичною системою може робити внесок у складний взаємозв’язок між вживанням алкоголю та ІХС [78].
За даними метааналізу 63 досліджень, при прийманні алкоголю відзначали дозозалежне підвищення рівня ХС ЛПВЩ (сукупна різниця середніх – 0,094 ммоль/л; 95% ДІ 0,064‑0,112), Апо-А1 (0,010 г/л; 0,073‑0,129), адипонектину (0,56 мг/л; 0,39‑0,72) та зниження – фібриногену (-0,20 г/л; від -0,29 до -0,11), але без змін вмісту тригліцеридів (ТГ). Результати були схожими для різних типів напоїв [13]. Дослідження CARDIA за участю 3037 чоловіків та жінок віком 33‑45 років показало, що збільшення споживання алкоголю (з 0 до ≥14 доз на тиждень) пов’язане з підвищенням концентрації ХС ЛПВЩ, АТ, а також встановлено обернену залежність між алкоголем і рівнем фібриногену, С-реактивного білка [91]. Метааналіз 42 досліджень продемонстрував, що при дозі алкоголю (30 г/добу етанолу) спостерігали підвищення рівня ХС ЛПВЩ на 3,99 мг/дл (95% ДІ 3,25‑4,73), Апо-A1 на 8,82 мг/дл (95% ДІ 7,79‑9,86) та ТГ на 5,69 мг/дл (95% ДІ 2,49‑8,89).
На основі асоціацій між цими біомаркерами та ризиком ІХС можна стверджувати, що приймання 30 г алкоголю на день здатне знизити ризик ІХС на 24,7% [99]. Окрім того, гіпотеза J-подібної кривої зв’язку між ЦД та вживанням алкоголю також може пояснити деякий корисний ефект останнього [5, 13]. Однак захисна дія алкоголю (наприклад, вплив на рівень ХС ЛПВЩ) може нівелюватися підвищенням АТ [33].
У літературі є дані, що регулярне приймання алкоголю покращує виживання пацієнтів з ІМ, ймовірно, в результаті ефекту ішемічного прекондиціонування і таким чином зменшує пошкодження міокарда внаслідок ішемії-реперфузії. Однак гостре його вживання навіть у помірних дозах нівелює цей механізм [74]. До того ж експериментальні дослідження не підтримують концепції, що алкоголь чинить прямий кардіопротекторний ефект на міокард після пошкодження внаслідок ішемії-реперфузії [30]. Цей шкідливий вплив останнім часом асоційований із блокадою ішемічного прекондиціонування, опосередкованого високими дозами етанолу [81]. Необхідно відзначити, що механізми кардіопротективних ефектів алкоголю можуть бути більш складними [129]. Можливо, це відображає різні схеми пиття у тих, хто в середньому вживає алкоголь у низьких/помірних дозах чи пояснюється впливом генетичних факторів на біологічні шляхи, що призводять до кардіозахисту при такому його споживанні [62].
Заслуговують на увагу результати дослідження M.V. Holmes et al., проведеного з використанням методу менделівської рандомізації. Під час спостереження носії A-алеля ADH1B rs1229984 (алкогольної дегідрогенази) вживали менше алкоголю на тиждень (на 17,2%; 95% ДІ 15,6‑18,9%), мали нижчу поширеність напивання (ВШ 0,78; 95% ДІ 0,73‑0,84) та включали більшу кількість абстинентів (ВШ 1,27; 95% 1,21‑1,34) порівняно з неносіями A-алеля ADH1B rs1229984. У перших було відзначено меншу ймовірність ІХС (ВШ 0,90; 95% ДІ 0,84‑0,96), нижчі рівні систолічного АТ, інтерлейкіну (ІЛ)-6, нижчий індекс маси тіла та меншу окружність талії [44].
Необхідно наголосити, що при епізодичному і хронічному вживанні алкоголю у значних дозах підвищення рівня ХС ЛПНЩ та інших несприятливих наслідків може нівелювати потенційні корисні ефекти, внаслідок чого відзначають загалом нейтральну або негативну асоціацію [33, 86, 101]. Це підтверджують результати дослідження M. McKee et al., за якими при напиванні спостерігали підвищення рівня ХС ЛПНЩ без сприятливого впливу на ХС ЛПВЩ [69].
Атеросклероз та алкоголь
Споживання алкоголю у високих дозах призводить до ураження коронарних артерій, артерій головного мозку, периферичних артерій кінцівок, а також підвищує фактори СС-ризику та пов’язану з ними смертність. Як свідчать M.K. Kim et al., разом із лінійним несприятливим зв’язком між вживанням алкоголю та жорсткістю артерій у чоловіків, особливо літнього віку, відзначене зменшення товщини комплексу інтима-медіа сонних артерій, що може бути зумовлено впливом на ліпіди [53].
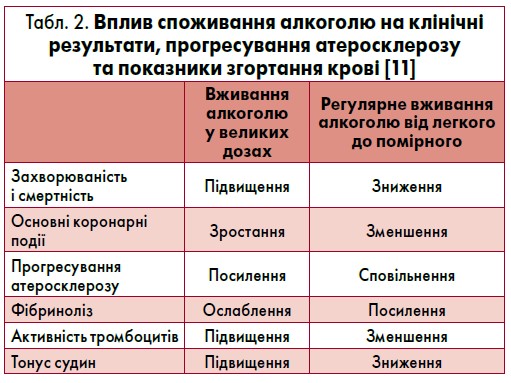 Є дані, що помірне вживання алкоголю асоційоване зі зниженням ризику атеросклерозу через зміни ліпідного профілю та маркерів запалення і таким чином пригнічує утворення атеросклеротичної бляшки, а приймання у значних дозах посилює прогресування атеросклерозу [4, 11]. У таблиці 2 наведені дані щодо впливу алкоголю на клінічні результати, прогресування атеросклерозу та показники згортання крові [11].
Є дані, що помірне вживання алкоголю асоційоване зі зниженням ризику атеросклерозу через зміни ліпідного профілю та маркерів запалення і таким чином пригнічує утворення атеросклеротичної бляшки, а приймання у значних дозах посилює прогресування атеросклерозу [4, 11]. У таблиці 2 наведені дані щодо впливу алкоголю на клінічні результати, прогресування атеросклерозу та показники згортання крові [11].
Згідно з результатами метааналізу 31 досліджень, при помірному споживанні алкоголю відмічали зменшення вмісту ХС ЛПНЩ на 0,08 ммоль/л (р=0,05), підвищення ХС ЛПВЩ на 0,08 ммоль/л (р<0,00001) без змін загального ХС і ТГ, а також зниження рівня ІЛ‑6 на 0,43 пг/мл (р=0,03) [45].
У дослідженні the Coronary Artery Risk Development in Young Adults (CARDIA) спостерігали підвищений ризик коронарної кальцифікації при більшій кількості споживання алкоголю. Поширеність кальцифікації коронарних артерій (маркера атеросклерозу) становила 8% при споживанні 0 алкогольних напоїв на тиждень, 9, 13 та 19% – 1‑6, 7‑13 і ≥14 доз на тиждень відповідно (р<0,001). Кальцифікацію також частіше спостерігали при напиванні (ВШ 2,1; 95% ДІ 1,6‑2,7).
За стратифікації найвиразніше співвідношення доза/відповідь спостерігали у афроамериканців чоловічої статі. В інших расових/статевих підгрупах тільки більше вживання алкоголю (≥14 доз на тиждень) було пов’язане з коронарною кальцифікацією. Ці результати свідчать про наявність проатерогенної дії алкоголю у дорослих, особливо у афроамериканців чоловічої статі, що може нівелювати підвищення рівня ХС ЛПНЩ та інші можливі сприятливі ефекти алкоголю (зниження рівня фібриногену, С-реактивного білка) [91].
При аналізі субклінічного ураження ССС, пов’язаного із прийманням алкоголю у групі епізодичних споживачів, виявлено нижчі показники індексу коронарного кальцію (кальцій-скоринг), швидкості поширення пульсової хвилі та меншу товщину комплексу інтима-медіа сонних артерій порівняно з іншими групами (абстинентами/чоловіками та жінками, які вживають >14 і >7 доз на тиждень відповідно); для всіх груп р<0,05. При проведенні регресійного аналізу спостерігали вищу поширеність коронарного кальцію у чоловіків віком до 65 років, які вживали алкоголь (ВШ 2,269; 95% ДІ 1,454‑3,541), і нижчу – у групі епізодичних споживачів [71].
Закінчення в наступному номері.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (73) 2020 р.




