3 квітня, 2021
Піаскледин: нові концепції лікування остеоартриту
За прогнозними оцінками, до 2023 р. приблизно 20% населення Західної Європи та Північної Америки страждатимуть на дегенеративне захворювання суглобів, широко відоме як остеоартрит (ОА). Тож слід очікувати, що зазначений недуг залишиться значним економічним тягарем для систем охорони здоров’я та медичних установ у всьому світі. Вочевидь, наявна ситуація актуалізує питання пошуку ефективних лікарських засобів не тільки симптоматичної терапії, але й таких, що мають хондропротекторні властивості та здатні чинити вплив на хондрогенез.
Сучасні підходи до лікування ОА
На даний час близько 200 захворювань суглобів характеризуються терміном «остеоартрит», при якому найчастіше уражаються стегна, коліна, кисті рук і хребет. ОА вважається основною причиною болю в суглобах та інвалідності серед осіб похилого віку (Buhrmann et al., 2020). Під час розвитку ОА прозапальні цитокіни являють собою одну з основних причин, що стимулюють вироблення медіаторів запалення та, отже, ферментів, які руйнують матрикс хряща суглобів. При цьому ОА є складним захворюванням для лікарів через обмеження здатності суглобового хряща відновлюватися.
Дотепер лікування ОА було зосереджене на протизапальній терапії з переважним використанням нестероїдних протизапальних препаратів (НПЗП) для полегшення болю, а також профілактичних заходах щодо поліпшення способу життя пацієнтів, як-то контроль ваги, фізичні вправи, рекомендації з харчування. Водночас звичайні клінічні методи не впливають на регенерацію хряща, до того ж їхнє застосування може бути пов’язане з небажаними побічними ефектами. Отже, існує нагальна потреба в альтернативних, ефективніших регенеративних підходах для успіху тривалого лікування ОА.
Хрящова тканина належить до сімейства так званих брадитрофних сполучних тканин. Завдяки своєму унікальному макро-/мікроструктурному складу, високоорганізованій та високоспецифічній структурі, хрящова тканина являє собою серйозну проблему для дослідників, які мають на меті захистити та регенерувати її (Buhrmann et al., 2020).
Як відомо, хондропротекторну дію можуть чинити такі речовини класу лікарських засобів SYSADOA (симптоматичних препаратів повільної дії для лікування ОА): хондроїтину сульфат, глюкозаміну сульфат або глюкозаміну гідрохлорид, гіалуронова кислота, глікозаміноглікани, а також деякі екстракційні препарати тваринної чи рослинної сировини.
Зокрема, дані доклінічних та клінічних досліджень підтвердили хондропротекторні, анаболічні та антикатаболічні властивості, а також знеболювальний ефект при ОА екстракту авокадо і соєвих бобів, відомого як неомильні сполуки олії авокадо/сої (ASU) (Sukhikh et al., 2020).
Піаскледин – оригінальний препарат ASU із доведеними ефективністю та безпекою
ASU – натуральний рослинний екстракт, що на одну третину складається з олії авокадо і на дві третини – з олії сої. Хоча механізм його дії ще остаточно не вивчений, відомо, що він володіє протизапальним потенціалом, запобігає дегенерації хрящів і суглобів, а також сприяє регенерації сполучної тканини.
ASU являє собою складну суміш багатьох сполук, включно з жиророзчинними вітамінами, стеринами, тритерпеновими спиртами і, ймовірно, фурановими жирними кислотами. Основними компонентами ASU є фітостерини (переважно β-ситостерин, кампестерин та стигмастерин), які швидко вбудовуються у клітини. Вміст стеролів у препаратах ASU вносить основний вклад у біологічну активність суглобових хондроцитів. Деякі дослідження показали, що фітостерини та ізофлавони (наприклад, дайджеїн, геністин і гліцетин), які наявні в екстракті ASU, відіграють важливу роль у пригніченні розвитку ОА та ревматоїдного артриту (Eser et al., 2001; Hashemibeni et al., 2019).
Що стосується неомильних екстрактів, вони містять речовини, характерні для екстрактів насіння сої та авокадо, які покращують метаболізм сполучної тканини. Екстракт авокадо стимулює ферменти, пов’язані зі стромою, тоді як екстракт соєвих бобів істотно стимулює лізосомальні ферменти із кислим pH і, меншою мірою, деякі нейтральні лізосомальні протеази (Cho et al., 2003). Отже, поєднання обох екстрактів, складових ASU, зумовлює синергічну дію. Загалом біологічні функції ASU можуть бути охарактеризовані зростанням кількості колагену в тканинах, тканинних ліпідів, врівноваженням пропорції екстрагованих компонентів відносно нерозчинних речовин, зі значним підвищенням тканинних протеаз, суттєвим збільшенням й активацією колагенази та лейцинпептидази сироватки (Hashemibeni et al., 2019).
Як відомо, компоненти ASU чинять протизапальну та проанаболічну дію на хондроцити та підсилюють хондропротекторні властивості, стимулюючи вироблення колагену типу II та хондроїтинсульфат-протеогліканів (CSPG) (Kabiri et al., 2012). На підставі експериментальних даних було рекомендовано використовувати екстракт ASU як потужний терапевтичний засіб при захворюваннях з артритичним компонентом (Maheu et al., 2014).
Найбільш широко використовуваним препаратом для лікування пацієнтів з ОА є Піаскледин, який містить суміші олій авокадо та сої неомилюваних сполук у дозі 300 мг, що відповідає 100 мг олії авокадо та 200 мг олії сої неомилюваних сполук (Henrotin et al., 2003).
Піаскледин – оригінальний французький лікарський засіб для усунення симптомів і уповільнення прогресування ОА з доведеними ефективністю і безпекою (Maheu et al., 1998; Christensen et al. 2008; Leblanc, 2017). Він володіє хондропротекторними та хондростимулювальними властивостями: захищає хрящ від руйнування і стимулює його відновлення (Henrotin et al., 2003; Altinel et al., 2007).
Піаскледин зменшує біль у суглобах, відновлює їхню рухливість та надає можливість повернутися до активного способу життя (Maheu, et al., 1998; Appelboom et al., 2001). Препарат також дозволяє скоротити тривалість приймання і дозу НПЗП, зменшити побічні ефекти, асоційовані з їхнім використанням, а також уповільнює прогресування захворювання, сприяє зменшенню інвалідизації та знижує ризик операцій щодо заміни суглоба (Appelboom et al., 2001; Christensen et al., 2008; Maheu et al., 2014; Sukhikh et al., 2020).
Піаскледин добре переноситься і рекомендований для застосування європейськими та міжнародними організаціями (EULAR, OARSI) для терапії ОА як препарат із належною доказовою базою (Mc Alindon, 2014; Rillo et al., 2016).
Можливості та доказова база ASU
Вплив на хондрогенез
Застосування екстракту ASU сприяє відновленню хрящової тканини при ОА, що зумовлено впливом на остеобласти субхондральної кістки (Henrotin et al., 2017).
В експериментальних випробуваннях доведено, що препарат чинить регенерувальну дію на хрящ шляхом стимуляції синтезу колагену в суглобових хондроцитах. Результати досліджень in vitro показали, що Піаскледин покращує синтез основних маркерів хондрогенезу, зокрема колагену ІІ типу та агрекану, а також пригнічує вплив інтерлейкіну‑1 (ІЛ‑1) на синтез колагенази за рахунок продукції трансформувального фактора росту TGF-β (Anvari et al., 2020). Тим самим препарат позитивно впливає на процеси відтворення суглобового хряща (Martin et al., 2000; Khanna et al., 2007).
Крім того, було виявлене дозозалежне стимулювання експресії маркерів синтезу хрящового матриксу, TGF-β1, TGF-β2 та агрекану (Altinel et al., 2007). У дослідженнях in vitro та in vivo показано, що ASU підвищує рівні TGF-β1 і TGF-β2 у синовіальній рідині коліна, що сприяє зменшенню ураження при ОА (Ernst, 2003).
Також продемонстровано, що приймання ASU на ранніх стадіях ОА в мишей стимулює вироблення лужної фосфатази, збільшує вміст кальцію у сироватці крові, кількість хондроцитів та, відповідно, товщину хряща (Fazelipour et al., 2012).
Структурний ефект ASU при ОА кульшового суглоба був вперше вивчений як первинний клінічний наслідок методологічних і статистичних стандартів Міжнародного товариства досліджень ОА (OARSI) та результат оцінки клінічних досліджень ревматоїдного артриту (OMERACT) у проспективному багатоцентровому рандомізованому подвійному сліпому плацебо-контрольованому трирічному дослідженні ERADIAS. Загалом 399 пацієнтів віком 45‑75 років із первинним ОА кульшового суглоба відповідно до клінічних і рентгенологічних критеріїв ACR були рандомізовані у групи для застосування ASU (n=189) або плацебо (n=210) один раз на день протягом трьох років.
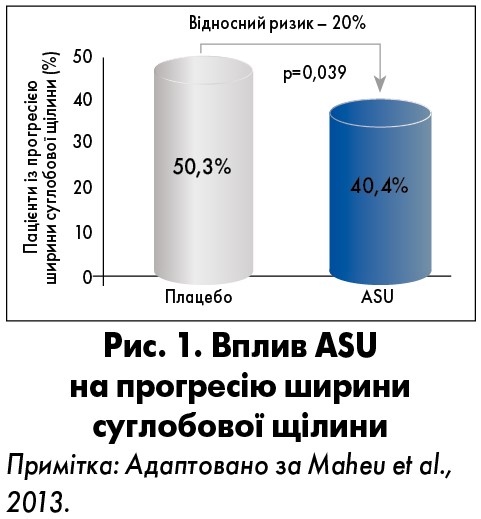 Через три роки терапії за допомогою ASU відносний ризик (ВР) збільшення ширини суглобової щілини (>0,50 мм) у хворих знизився на 20% порівняно із плацебо (p=0,039) (рис. 1). Таким чином, трирічне лікування із застосуванням ASU у дозі 300 мг/добу знижує відсоток прогресії ширини суглобової щілини, що вказує на потенційний структурно-модифікувальний ефект при ОА тазостегнового суглоба (Maheu et al., 2013).
Через три роки терапії за допомогою ASU відносний ризик (ВР) збільшення ширини суглобової щілини (>0,50 мм) у хворих знизився на 20% порівняно із плацебо (p=0,039) (рис. 1). Таким чином, трирічне лікування із застосуванням ASU у дозі 300 мг/добу знижує відсоток прогресії ширини суглобової щілини, що вказує на потенційний структурно-модифікувальний ефект при ОА тазостегнового суглоба (Maheu et al., 2013).
Хондропротекція
Сьогодні існують переконливі докази інгібувального впливу ASU на матриксну метоалопротеїназу (ММП) та стимуляцію синтезу TGF-β, який відіграє важливу роль у гомеостазі хрящової тканини. ASU пригнічує запальні та катаболітичні медіатори, запобігає руйнуванню хряща, зокрема пригнічує вироблення цитокінів, хемокінів, простагладинів PGE2, оксиду азоту (NO) та ММП. У клітинах суглобового хряща людини, стимульованих у культурах з IЛ‑1β, ASU пригнічує IЛ‑6, IЛ‑8, PGE2 і NO, що підкреслює його потенціал стосовно ослаблення дегенеративних ефектів IL‑1β на хрящ (Henrotin et al., 1998). ASU стимулює і відновлює продукцію глікозаміногліканів навіть після обробки IЛ‑1β, знижує продукцію MMП‑3 (яка бере участь у деградації суглобового хряща), стимулює тканинний інгібітор продукції металопротеїнази‑1 (Anvari et al., 2020).
У дослідженні in vivo було показано, що застосування ASU демонструє значну симптоматичну ефективність порівняно із плацебо при лікуванні ОА, яка спостерігалася із другого місяця терапії, при цьому стійкий ефект зберігався після закінчення терапії (Altinel et al., 2007). Комбіноване лікування ASU з α-ліпоїдною кислотою значно пригнічувало дегенеративні сигнальні шляхи у хондроцитах коней in vitro, що зумовлювало суттєві протизапальні та хондропротекторні ефекти порівняно з контролем (Frondoza et al., 2018).
Комп’ютерний гістоморфометричний аналіз перорального введення ASU на моделі ОА в овець in vivo засвідчив вищі рівні протеогліканів, більшу кількість некальцинованих хрящів та значне зменшення склерозу субхондральної кістки порівняно з контрольними групами (Cake et al., 2000).
Також було показано, що додавання ASU зменшує розвиток ранніх уражень хряща і субхондральних кісток при ОА на моделі собак із дефектами передньої хрестоподібної зв’язки. Цей ефект, вочевидь, опосередкований інгібуванням індуцибельної NO-синтази та MMП‑13, які є ключовими медіаторами структурних змін, що відбуваються при ОА (Boileau et al. 2009).
Піаскледин у клінічних дослідженнях
Ефективність та безпеку Піакследину вивчено у чисельних клінічних випробуваннях. Метааналіз п’яти проспективних багатоцентрових рандомізованих подвійних сліпих плацебо-контрольованих досліджень, проведених Кокранівським фондом, включав 521 хворого, що отримував Піакследин у дозі 300 мг/добу, а також 529 – групи плацебо. Піакследин впевнено продемонстрував достовірне зменшення інтенсивності болю та покращення фізичних функцій на тлі сприятливої переносимості (Cameron et al., 2014).
Результати тримісячного клінічного дослідження показали, що щоденне застосування препарату значно знижує больовий синдром за функціональним індексом Лекена та, відповідно, необхідність приймати НПЗП. Було продемонстровано ефективність використання 300 мг Піаскледину протягом шести місяців один раз на добу, який був настільки ж ефективний, як хондроїтину сульфат у дозі 400 мг тричі на день при феморотибіальному гонартрозі. Первинним критерієм ефективності була зміна індексу виразності ОА Університетів Західного Онтаріо та МакМастера (WOMAC) від початку дослідження до кінця лікування. Вторинними критеріями були зміни індексу Лекена, біль при активному русі та у стані спокою, а також загальна оцінка ефективності.
ASU у дозі 300 мг/добу отримували 183 пацієнти, хондроїтину сульфат тричі на день – 178. Наприкінці терапії індекс WOMAC знизився в обох групах приблизно на 50%. Загальну ефективність було оцінено як «відмінну» та «сприятливу» у понад 80% пацієнтів двох груп. Обидва препарати виявилися безпечними та добре переносилися. Загалом лікування Піакследином у дозі 300 мг/добу та хондроїтином сульфатом тричі на день не виявило різниці щодо ефективності та аспектів безпеки. Таким чином, дослідники дійшли висновку, що застосування Піакследину один раз на день сприяє кращому дотриманню рутинної терапії (Pavelka et al., 2010).
Інше дослідження включало 60 осіб з ОА колінного суглоба. Пацієнти приймали ASU (300 мг/добу) або диклофенак (25 мг тричі на день) протягом восьми тижнів. Результати оцінювали за допомогою індексу WOMAC. Було показано, що ASU може бути перспективною заміною НПЗП завдяки кращій оцінці WOMAC та дотриманню хворими режиму лікування (Sukhikh et al., 2020).
У рандомізоване подвійне сліпе плацебо-контрольоване дослідження було включено 163 пацієнти (середній вік – 63 роки) з діагнозом ОА протягом принаймні півроку та регулярним болем, що потребував приймання НПЗП. Хворі отримували Піакследин у дозі 300 мг/добу або плацебо на тлі застосування НПЗП.
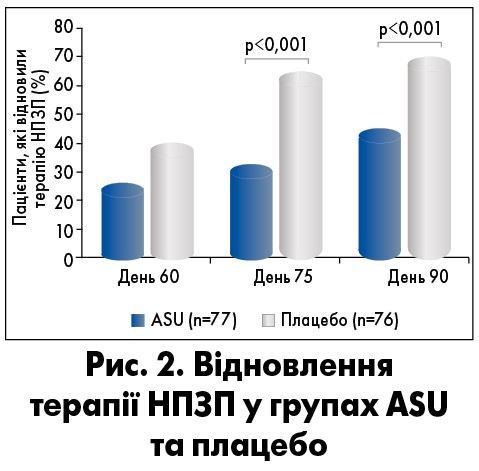 Пацієнти, які приймали Піаскледин, із набагато меншою ймовірністю наприкінці випробування відновили лікування НПЗП порівняно з тими, хто отримував плацебо: 43,4 та 69,7% відповідно (рис. 2). Крім того, хворі групи Піакследину проводили більше часу без НПЗП вже у другій половині дослідження. Також пацієнти, які отримували Піакследин, мали кращі функціональні бали й оцінювали ефективність свого лікування як «добре» або «дуже добре». Важливо відзначити, що препарат характеризувався дуже сприятливою переносимістю, а частота побічних ефектів була такою, як при використанні плацебо (Blotman et al., 1997).
Пацієнти, які приймали Піаскледин, із набагато меншою ймовірністю наприкінці випробування відновили лікування НПЗП порівняно з тими, хто отримував плацебо: 43,4 та 69,7% відповідно (рис. 2). Крім того, хворі групи Піакследину проводили більше часу без НПЗП вже у другій половині дослідження. Також пацієнти, які отримували Піакследин, мали кращі функціональні бали й оцінювали ефективність свого лікування як «добре» або «дуже добре». Важливо відзначити, що препарат характеризувався дуже сприятливою переносимістю, а частота побічних ефектів була такою, як при використанні плацебо (Blotman et al., 1997).
Інжиніринг суглобової тканини: можливості ASU
Термін «тканинна інженерія» (ТІ) визначається як здатність реконструювати тканину ссавців як за структурою, так і функціями. Фактично, вельми широка область TІ перетворилася на перспективну нову галузь сучасної медицини, спрямовану на реалізацію мрії людства про розвиток здатності реконструювати функціональні тканини.
За останні десятиліття сучасна медицина значно розширила можливості й досягла чималих успіхів щодо поліпшення підходів ТІ, зокрема хряща. Однак загальні підходи до лікування, такі як ендопротезування, імплантація автологічних хондроцитів тощо, пов’язані з багатьма труднощами та не виключають розвитку побічних ефектів.
Незважаючи на те що нові підходи до терапії, зокрема ТІ хрящової тканини з використанням мезенхімальних стовбурових клітин (МСК), є перспективними, вони дороговартісні та не завжди приводять до регенерації суглобового хряща. Отже, існує потреба в нових, безпечних й ефективніших альтернативах, що сприятимуть регенерації суглобового хряща.
Тож для відповідного хондрогенезу МСК потребують адекватного стимулу за допомогою зовнішнього застосування факторів росту і цитокінів, таких як TGF-β, інсуліноподібний фактор росту‑1 (IGF‑1) та білок кісткового морфогенезу‑6 (BMP‑6).
При цьому, як і раніше, існує безліч обмежень у створенні адекватного клітинного мікросередовища: використовувані каркаси повинні бути біосумісними, нетоксичними, здатні біологічно руйнуватися, а також мати бажані механічні властивості. До того ж застосовувані матеріали можуть бути вартісними і ще не до кінця протестованими. У спробі вдосконалити підходи TІ для хрящової тканини і винайти нові, кращі, безпечні й дешевші альтернативи увагу було зосереджено на натуральних, нетоксичних та анаболічних активних природних компонентах, зокрема ASU (Buhrmann et al., 2020).
У кількох випробуваннях вивчали підходи TІ, в яких ASU об’єднували з біосумісними матеріалами або каркасами. Зокрема, у дослідженні МСК, отриманих із жирової тканини людини (hADSC) та посіяних на фібрин-альгінатні каркаси, було показано, що Піаскледин окремо або в комбінації з TGF-β1 покращує проліферацію, виживаність і диференціацію hADSC (Hashemibeni et al., 2018).
Натомість у дослідженні з олією сої, в якому вивчали хондрогенний потенціал диференціювання hADSC, не було виявлено суттєвих відмінностей порівняно з контрольною групою, стимульованою TGF-β1 (Henrotin et al., 1998). Ці результати підкреслюють, що конкретний компонент ASU сам по собі може не мати великого хондрогенного потенціалу. Проте комбінація компонентів ASU здатна значно посилити їхній протизапальний ефект і, таким чином, стимулювати відповідне мікросередовище для адекватного хондрогенезу клітин-попередників, що приводить до репарації та регенерації ушкоджень хряща (Buhrmann et al., 2020).
Таким чином, загалом результати досліджень in vitro та in vivo підкреслюють перспективну хондропротекторну та хондроіндуктивну роль ASU.
Підготувала Олександра Демецька
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (74) 2021 р.



