29 травня, 2021
Бета-блокатори в нових настановах із лікування хронічної серцевої недостатності
Серцева недостатність (СН) залишається однією з основних причин захворюваності, інвалідизації та смертності. Не дарма до покращення ефективності лікування СН прикута увага медичної спільноти загалом і провідних асоціацій із вивчення серцевих захворювання зокрема.
Традиційно препаратами першої лінії терапії СН є бета-адреноблокатори (ББ) в комбінації з інгібіторами ангіотензинперетворювального ферменту (ІАПФ) або блокаторами рецепторів ангіотензину (БРА). Утім, підходи до початку їх призначення, дозування та титрації, вибору на користь тих чи інших представників у межах класу з надходженням оновлених результатів клінічних досліджень безперервно змінюються. На початку 2021 року було опубліковано оновлені рекомендації Американської колегії кардіологів із лікування СН. Розглянемо детальніше, яку роль відіграють ББ у лікуванні СН згідно з положеннями цих настанов, а також результати останніх вагомих клінічні досліджень.
Значення ББ у лікуванні СН
ББ є препаратами першого вибору доказової терапії СН зі зниженою фракцією викиду лівого шлуночка (ФВЛШ), яка показана всім категоріям пацієнтів за відсутності протипоказань для зменшення захворюваності та смертності [3, 4]. Крім збільшення тривалості життя та зниження ризику повторних госпіталізацій, тривала терапія ББ забезпечує клінічне покращення: підвищує толерантність до фізичного навантаження, зменшує дилатацію камер серця та підвищує ФВЛШ. Механізми впливу ББ багатогранні та включають пригнічення активації симпатичної нервової системи, позитивний вплив на ремоделювання серця, зниження ЧСС, антиішемічний та антиаритмічний ефекти. Останній вплив має принципове значення, оскільки аритмії тісно пов’язані з ризиком раптової серцевої смерті – найчастішої причини летальності серед пацієнтів із СН II-IV класів за NYHA, що приблизно в 3-5 разів перевищує відповідний ризик у загальній популяції [5]. Оновлені рекомендації Американської колегії кардіологів і Канадського кардіоваскулярного товариства вказують на можливість застосування лише трьох ББ, які мають доказовість: карведилолу, метопрололу сукцинату з пролонгованим вивільненням і бісопрололу [3, 4].
Клінічні випробування (табл.) однозначно підтвердили їхню здатність покращувати прогноз і симптоми СН у пацієнтів зі зниженою ФВЛШ II-V класів за NYHA [6-9]. У метааналізі, який включав понад 10 тис. пацієнтів, уже впродовж першого року терапія ББ запобігала 3,8 летального випадку на 100 пацієнтів і знижувала госпіталізацію в 4 пацієнтів зі 100 пролікованих [10].
У випадках госпіталізації через декомпенсацію СН призначення ББ стабілізованим пацієнтам перед випискою асоціювалося з поліпшенням короткочасних і середньострокових результатів без явищ непереносимості чи збільшення тривалості госпіталізації [11, 12]. Відсутність відновлення терапії ББ перед випискою пов’язана з вищими показниками смертності та потреби в повторних госпіталізаціях серед хворих на СН зі зниженою ФВЛШ, які попередньо отримували ББ і потребували стаціонарного лікування через гостру декомпенсацію СН [13-16]. Метааналіз 5 спостережних та 1 рандомізованого дослідження підтвердив цей зв’язок. Відміна ББ за умови госпіталізації щодо СН збільшувала ризик внутрішньолікарняної смерті (відносний ризик (ВР) 3,72; 95% довірчий інтервал (ДІ) 1,51-9,14), смерті через 60-180 днів (ВР 1,78; 95% ДI 1,13-2,79) та комбінованої точки, яка включала короткочасну госпіталізацію чи смерть (ВР 1,84; 95% ДІ 1,08-3,1) [17].
В оновлених рекомендаціях зазначено щодо потреби призначення ББ одразу після встановлення діагнозу СН (навіть під час госпіталізації за умови, що пацієнт є гемодинамічно стабільним). Клініцисти не повинні чекати виписки з лікарні, щоб розпочати лікування ББ у стабілізованих хворих. Пацієнти із симптомами IV класу за NYHA перед початком терапії ББ повинні бути стабілізовані (докази високої якості). Призначення ББ рекомендовано всім хворим із ФВЛШ <40% і перенесеним інфарктом міокарда (докази середньої якості) [4]. Наголошується потреба тривалої (пожиттєвої) терапії ББ за відсутності протипоказань [4].
Сформульовано також практичні поради щодо використання ББ у разі СН: упродовж 6-12 міс після початку терапії об’єктивне поліпшення функції серця не завжди очевидне. Проте відсутність відновлення ФВЛШ не є виправданням для припинення лікування. Лікарі загальної практики можуть безпечно починати та титрувати ББ пацієнтам із симптомами класів І-ІІ за NYHA в амбулаторних умовах, тоді як симптоми III-IV класів за NYHA потребують ініціації терапії спеціалістом із досвідом лікування СН (краще в умовах стаціонару). Розпочинати терапію потрібно з низьких доз із повільним титруванням – подвоєння кожні 2-4 тиж (залежно від переносимості). На початку терапії та впродовж титрування можлива транзиторна затримка рідини, що може потребувати перегляду дозування діуретиків. Ретельний моніторинг клінічного стану впродовж цього періоду дозволяє досягнути цільових доз у більшості пацієнтів. У випадках атріовентрикулярної (АВ) блокади насамперед слід розглянути можливість зменшення доз або відміни інших засобів, які блокують проведення в АВ-вузлі, а не ББ [4].
Як обрати потрібний ББ?
Зважаючи на неоднорідність цього фармакологічного класу, властивості різних його представників дещо відрізняються. Неселективність карведилолу зі впливом на α-рецептори зумовлює його судинорозширювальну здатність, що може мати переваги при супутній артеріальній гіпертензії. Карведилол рекомендується призначати пацієнтам із супутньою брадикардією. Бісопролол є препаратом першої лінії для тривалого контролю серцевого ритму в пацієнтів із різними видами аритмій, включаючи синусову тахікардію, фібриляцію передсердь і шлуночкові аритмії [20, 21]. Бісопролол також має переваги після гострого інфаркту міокарда: обмежує ділянку некрозу, знижує ризик шлуночкових аритмій, покращує віддалені результати, запобігаючи СН і ремоделюванню шлуночків [22-24].
Переваги селективних ББ були переконливо продемонстровані в дослідженні CIBIS II, у якому брали участь пацієнти з III-IV ФК і стабільною ХСН із ФВЛШ ≤35%, які отримували діуретики й ІАПФ. У цьому дослідженні бісопролол (Конкор®) титрували до максимально переносимої дози. Цільова доза препапрату становила 10 мг/добу, її досягли 43% хворих. Випробування було заплановано на 2 роки, але припинено раніше (через 1,3 року після другого проміжного аналізу), оскільки смертність від усіх причин у групі бісопрололу була значно нижчою, ніж у групі плацебо. Дослідження також довело хорошу переносимість бісопрололу.
Загалом у випробуванні CIBIS II у пацієнтів, які отримували бісопролол, виявлено статистично значимі:
- зниження смертності від усіх причин на 34% (незалежно від етіології) (p<0,0001);
- зниження ризику раптової смерті на 44% (p=0,0011);
- зниження госпіталізації з усіх причин на 20% (р=0,0006);
- зниження госпіталізації у зв’язку з прогресуванням СН на 36% (p<0,0001).
Особи з термінальною стадією захворювання нирок, які перебувають на діалізі, мають високий ризик смерті від серцево-судинних ускладнень, тому потребують проведення відповідних профілактичних заходів. Найчастіше з цією метою призначають ББ, але переваги тих чи інших представників ББ у цієї категорії пацієнтів вивчені недостатньо.
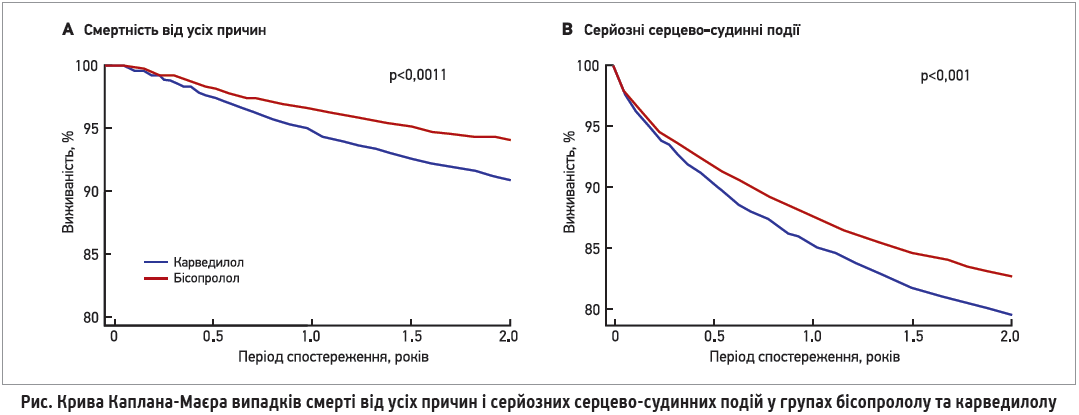
Цікавими є нещодавно опубліковані результати масштабного дослідження Ping-Hsun Wu та співавт. (2021), під час якого проводили пряме порівняння карведилолу та бісопрололу впродовж 2 років винятково серед пацієнтів на гемодіалізі. У дослідженні вивчили результати ініціації лікування ББ понад 36 тис. пацієнтів, які перебували на діалізі. З цієї когорти відокремили пацієнтів, які отримували бісопролол (n=9305) або карведилол (n=11 171). За період спостереження в зазначених групах було зафіксовано 1555 і 5167 смертей відповідно. Динаміка розбіжності показників смертності та серйозних серцево-судинних подій між групами представлена на рисунку.
Пацієнти, які розпочали лікування бісопрололом, мали нижчий ризик смерті від усіх причин (ВР 0,6; 95% ДІ 0,60-0,73) порівняно з учасниками, які застосовували карведилол. При цьому лікування бісопрололом також асоціювалося з нижчим ризиком кардіоваскулярної смерті (ВР 0,85; 95% ДІ 0,80-0,91), що був головним чином пов’язаний із меншим ризиком СН (ВР 0,83; 95% ДІ 0,77-0,91), ішемічного інсульту (ВР 0,84; 95% ДІ 0,72-0,97) [25].
Фармакокінетичні характеристики забезпечують додаткові переваги бісопрололу. По-перше, через особливості метаболізму та подвійний шлях елімінації він менше взаємодіє з іншими лікарськими засобами та не потребує корекції дози при порушеннях функції нирок або печінки, а отже, гарантує безпеку пацієнтів із супутніми ураженнями елімінаційних органів та осіб похилого віку [32]. По-друге, практично повна (незалежна від прийому їжі) абсорбція зі шлунково-кишкового тракту та тривалий період напіввиведення дозволяють приймати препарат перорально 1 р/добу, що суттєво покращує прихильність до лікування [3, 4].
На вітчизняному ринку бісопролол представлений оригінальним препаратом Конкор® від компанії Acino (Швейцарія) у формі таблеток, які містять 5 або 10 мг бісопрололу, та Конкор Кор із 2,5 мг бісопрололу спеціально для лікування хронічної СН і зручності титрування. До слова, саме цей препарат використовували в дослідженнях CIBIS. Відповідно, левову частку доказовості бісопрололу за СН забезпечив Конкор®.
Отже, на ранніх стадіях СН основною причиною смерті є раптова серцева смерть, оскільки артеріальна гіпертензія, ішемічна хвороба серця, перенесений інфаркт міокарда й аритмії домінують у структурі етіологічних факторів. Згодом погіршується якість життя, а смертність дедалі частіше зумовлена декомпенсацією й іншими ускладненнями. Близько половини пацієнтів помирають у проміжку від 3 до 5 років після встановлення діагнозу СН [33]. Саме тому негайне комплексне доказове лікування має вирішальне значення для продовження якості та тривалості життя таких пацієнтів. Із когорти «старих і перевірених бійців» ББ надалі залишаються на першій лінії в боротьбі з СН.
Список літератури знаходиться в редакції.
Підготувала Ольга Королюк
UA-CONC-PUB-052021-047
UA-CONCO-00005
Медична газета «Здоров’я України 21 сторіччя» № 8 (501), 2021 р.