27 липня, 2021
Синдром сухого ока у дітей: діагностика та лікування
 Протягом тривалого часу вважалося, що синдром (хвороба) сухого ока (ССО) є більш характерним для дорослих. Однак результати недавніх досліджень вказують на те, що патологія розповсюджена і серед дитячого населення. Пандемія, перехід школярів на дистанційне навчання, зменшення тривалості прогулянок на свіжому повітрі зумовили збільшення поширеності ССО серед дітей.
Протягом тривалого часу вважалося, що синдром (хвороба) сухого ока (ССО) є більш характерним для дорослих. Однак результати недавніх досліджень вказують на те, що патологія розповсюджена і серед дитячого населення. Пандемія, перехід школярів на дистанційне навчання, зменшення тривалості прогулянок на свіжому повітрі зумовили збільшення поширеності ССО серед дітей.
10-12 червня за ініціативи Національного університету охорони здоров’я України ім. П.Л. Шупика, Асоціації фахівців з офтальмопластики та очного протезування, Асоціації дитячих офтальмологів та оптометристів України відбулася IX Науково-практична конференція з міжнародною участю «Своє дитинство треба бачити ’21». У рамках наукового заходу були розглянуті питання педіатричної офтальмології в період пандемії COVID-19, педіатричної офтальмохірургії та офтальмоонкології, проблеми вродженої патології органу зору, дитячих травм в офтальмології, порушення рефракції й акомодації в дитячому віці, міопії, ретинопатії недоношених дітей, захворювання слізних шляхів, були представлені сучасні методи діагностики та лікування в педіатричній офтальмології, методичні рекомендації діагностики та лікування екзо- та езотропіі.
Експертка з Латвії, магістр природничих наук у галузі клінічної оптометрії, керівник клінічної практики відділення оптометрії і науки про зір Латвійського університету Олена Слабцова представила доповідь «Оптометричний погляд на проблему сухого ока у дітей»:
– У сучасних реаліях спостерігається тенденція до надмірного використання дітьми смартфонів, планшетів та комп’ютерів. Згідно з даними деяких досліджень, близько 17% дітей віком до 3 років мають власний смартфон. Результати великого дослідження, проведеного в Австралії до початку пандемії COVID-19, показали, що в середньому екранний час у дітей віком 2-6 років становив 3,7 год/добу, 7-13 років – 4,5 год/добу, 13-18 років – 6,2 год/добу (A. Rhodes, 2017). Слід зазначити, що ці результати базувалися на спостереженні батьків, тобто реальні цифри можуть бути значно вищими.
Через високу популярність цифрових пристроїв у повсякденному житті дітей в офтальмологів виникли занепокоєння стосовно їх впливу на розвиток та прогресування міопії, апарати акомодації та вергенції, появу ССО. З початком пандемії тривалість екранного часу у дітей в усьому світі різко зросла через вимушений перехід на навчання у дистанційному форматі. Крім того, роботу припинили спортивні, розважальні секції, через що діти почали проводити свій вільний час перед екранами смартфонів. У січні 2021 р. на базі відділення оптометрії і науки про зір Латвійського університету було проведено анкетування близько 3,5 тис. школярів, метою якого було оцінити екранний час у період пандемії COVID-19. Згідно з отриманими результатами, середній екранний час школярів віком 6-10 років становив 5,1 год/добу, 11-15 років – 8,4 год/добу, 16-19 років – 9,7 год/добу. За розрахунками, у період пандемії екранний час у школярів у середньому збільшився на 48%.
Згідно з визначенням робочої групи з питань сухого ока Товариства слізної плівки та поверхні ока (TFOS DEWS II; 2017 р.), ССО – це мультифакторна патологія поверхні ока, що характеризується порушенням гомеостазу слізної плівки та супроводжується симптомами нестабільності слізної плівки і гіперосмолярності, запалення та пошкодження поверхні ока, а також нейросенсорними порушеннями. Сьогодні проблема сухого ока більше розглядається в аспекті дорослих пацієнтів, однак сучасні дані підтверджують, що патологія розповсюджена і серед дітей. Тому існує потреба у розробці алгоритмів діагностики та лікування ССО у цієї категорії пацієнтів.
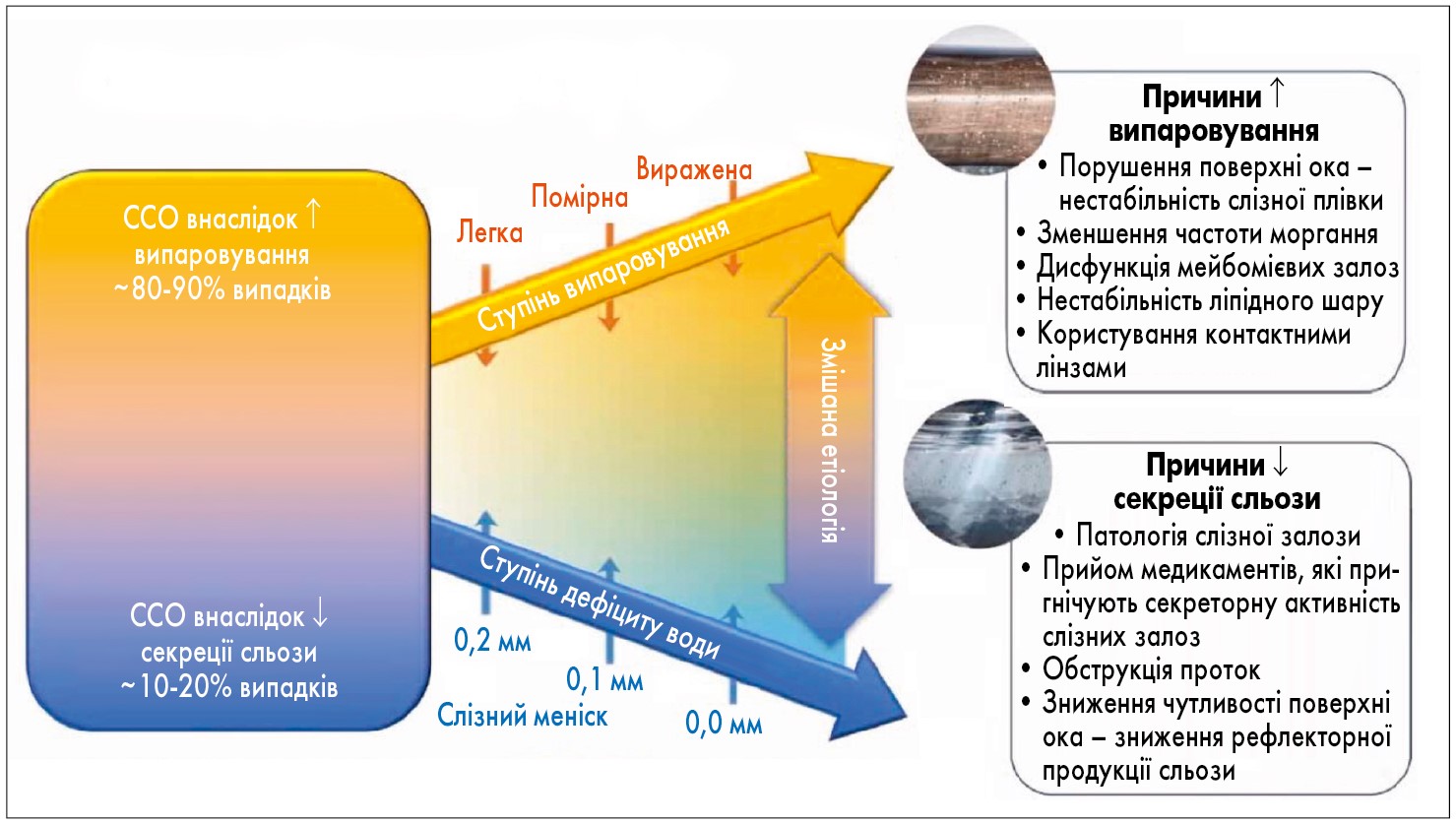
Визначальним фактором, який впливає на вибір терапії ССО, є причина розвитку патології. Згідно з класифікацією TFOS, виділяють ССО, пов’язаний із надмірним випаровуванням, та ССО, пов’язаний зі зниженням продукції сльози (рис.). В основі ССО через надмірне випаровування слізної плівки лежить її нестабільність, зменшення частоти моргання, нестабільність ліпідного шару та користування контактними лінзами. Вододефіцитна форма ССО виникає через патологію слізних залоз; застосування лікарських засобів, які пригнічують функцію слізних залоз; обструкцію проток; зниження чутливості поверхні ока, що супроводжується зниженням продукції сліз.
Основними причинами ССО у дітей є дисфункція мейбомієвих залоз, алергія, дефіцит вітаміну А, надмірне використання цифрових пристроїв, недостатнє перебування дитини на відкритому повітрі. Носіння захисних масок також може бути пов’язане із розвитком ССО у дітей, проте це питання ще досліджується.
У нормі слізна плівка обволікає мікроворсинки епітелію рогівки та бере участь у нормальному заломленні променів світла на стику двох середовищ. У випадку нестабільності слізної плівки поверхня ока стає нерівною, через що порушується оптична функція. При цьому у пацієнтів із ССО (особливо при підвищеному випаровуванні) підвищується частка аберацій вищих порядків (HQA), що супроводжується значним зниженням функціональної гостроти зору, посиленням мікрофлуктуації та акомодації (через спазм циліарного м’яза), порушенням бінокулярних функцій (зниження гостроти стереозору, декомпенсація гетерофорії). На тлі HQA на сітківці ока формується нечітке зображення, що є стимулом для акомодаційного апарату. J.H. Moon та співавт. (2016) висунули гіпотезу про те, що HQA можуть бути причетними до розвитку та прогресування міопії.
Очікуваним ефектом значного збільшення екранного часу, носіння масок у період пандемії COVID-19 стало підвищення поширеності ССО серед різних категорій населення, у тому числі серед дітей. З початку осіннього семестра на базі студентської амбулаторії Латвійського університету було проведено дослідження, при якому в усіх пацієнтів оцінювали висоту слізного меніска, товщину ліпідного шару, секрецію мейбомієвих залоз, час розриву слізної плівки. Пацієнти старшого віку також заповнювали спеціальний опитувальник. У ході дослідження ССО був виявлений у 38% школярів (серед дітей 1 класу – 8%, 12 класу – 63%), у 34% випадків мав місце ССО, пов’язаний із надмірним випаровуванням, у 50% виявлена змішана форма ССО. Зазначається, що у дослідженні лише 4% дітей із діагностованим ССО озвучували характерні для цього стану скарги. Однак ця ситуація не означає, що у дітей ССО має інший перебіг. Діти молодше 12 років не надають великого значення симптомам порушення зору. Також для них є незрозумілими такі фрази, як «відчуття піску в очах» чи «чужорідного тіла в оці». Тому при зборі анамнезу у дитини з підозрою на патологію зору лікарю важливо звертати увагу на те, чи зрозуміла дитина питання. Різні опитувальники для діагностики ССО орієнтовані на дорослих пацієнтів, для дітей вони досить складні. Таким чином, для діагностики ССО у дітей анкетування не підходить, а правильний збір анамнезу дає обмежену інформацію. Тому основне значення у виявлені ССО у дітей мають діагностичні тести.
Рутинним методом обстеження в офтальмології є біомікроскопія ока. Для виявлення ССО у дитини необхідно звернути увагу на такі параметри:
- висоту та морфологію слізного меніска (у нормі в усіх вікових групах висота меніска повинна бути не менше 0,25-0,4 мм або не менше 1/4 від вільного краю повіки; зменшення висоти слізного меніска, його нерівномірність чи переривчастість вказують на дефіцит водно-муцинового шару);
- функцію мейбомієвих залоз (у нормі секрет прозорий, легко евакуюється при легкій компресії; дисфункція мейбомієвих залоз вказує на порушення ліпідного шару слізної плівки);
- товщину ліпідного шару (у нормі вона становить 100-130 нм; при оцінці світлового рефлексу при біомікроскопії про стоншення ліпідного шару свідчить наявність жовто-сірого кольору; дефіцит ліпідів слізної плівки призводить до надмірного випаровування сльози).
Застосування барвника флюоресцеїну при біомікроскопії ока дозволяє оцінити час розриву слізної плівки (FBUT) та цілісність епітелію рогівки. FBUT<10 секунд свідчить про ССО внаслідок посиленого випаровування, прокрашування рогівки барвником – про вододефіцитну форму ССО.
Скринінг здоров’я очей за допомогою біомікроскопії та офтальмоскопії є важливим етапом оптометричного обстеження дітей шкільного віку, адже часто діти із ССО не мають жодних скарг, і лише об’єктивне обстеження дозволяє своєчасно виявити патологію.
Виникає питання: чи потрібно проводити лікування у випадках, коли дитина не пред’являє скарг і не виявлено явних пошкоджень очної поверхні? З урахуванням особливостей сприйняття дитиною порушень з боку зору, сучасних реалій життя дітей (збільшення екранного часу, носіння масок тощо) потрібно розглядати можливість лікування ССО у кожному конкретному випадку, адже рефракційні порушення, розлади бінокулярного зору та ССО негативно впливають на зорову працездатність та успішність школярів.
Основними принципами лікування ССО є модифікація середовища, застосування сльозозамінників та, за потреби, лікування патології повік. Перш за все необхідно обмежити користування цифровими пристроями. Результати дослідження J.H. Moon та співавт. (2016) показали, що через 4 тижні після припинення користування смартфонами у дітей із ССО зменшилися як суб’єктивні симптоми, так і об’єктивні ознаки патології ока.
Важливим напрямом лікування ССО є застосування сльзозамінників, дія яких спрямована на відновлення слізної плівки. Дослідження R. Montes-Mico та співавт. продемонструвало, що після інсталяції сльозозамінника відбувається зменшення аберацій та покращується якість зображення. На фармацевтичному ринку представлений широкий асортимент сльозозамінників, проте більшість із них підходить для пацієнтів із вододефіцитною формою ССО, яка зустрічається значно рідше, ніж інші форми. Тому при виборі засобу необхідно враховувати форму ССО та обирати відповідний сльозозамінник.
Фармацевтична компанія Alcon Pharmaceuticals розробила лінійку топічних засобів (Систейн Ультра, Систейн Аква, Систейн Баланс і Систейн гелевий розчин), які застосовуються при різних формах ССО. При вододефіцитній формі ССО застосовуються засоби Систейн Аква та Систейн Ультра. Для відновлення ліпідного шару слізної плівки при ССО, пов’язаному з посиленим випаровуванням, застосовується Систейн Баланс із поліетиленгліколем 400. Однак у великої частини пацієнтів має місце змішана форма ССО. У зв’язку з цим компанія Alcon Pharmaceuticals розробила новий засіб Systane™ Complete, який може застосовуватися при усіх формах ССО.
Як зазначено вище, ССО може бути пов’язаний із розвитком та прогресуванням міопії, що потребує корекції. Показаннями до контактної корекції є зменшення меридіональної анізейконії, гіперметропія зі збіжною косоокістю, міопія з розбіжною косоокістю, постійна корекція для збалансованої роботи акомодації та вергенції при прогресуючій міопії, амбліопія. У таких ситуаціях можна розглянути можливість застосування контактних лінз Precision 1 (компанії Alcon Pharmaceuticals).
Клінічний випадок 1
Пацієнт А., 15 р. Скаржиться на дуже швидку втомлюваність очей при зоровому навантаженні на близькій відстані, яка супроводжується подальшим відчуттям двоїння в очах на будь-якій відстані.
Соматичні захворювання відсутні.
Об’єктивно: пацієнт постійно користується окулярами. OD cc -0,50 D cyl ax 35°=1,2-1; OS cc -2,00 D cyl ax 150°=1,2-1. Характер зору бінокулярний, одночасний. Кут відхилення (вдалині/поблизу сс) 6Δ ВО + 8Δ ВО 90° OD.
Дані додаткового обстеження: сильне звуження слізного меніска (1/6 вільного краю повіки), мейбомієві залози без патології, стоншення ліпідного шару, FBUT 3-5 сек.
На тлі нерівномірності слізної плівки та поганого оптичного середовища у пацієнта виникла декомпенсація гетерофорії. Для запобігання цьому був призначений сльозозамінник Systane™ Complete. Уже через тиждень застосування сльозозамінника двоїння в очах та швидка втомлюваність очей зникли.
Клінічний випадок 2
Пацієнтка І., 14 р.
Постійно користується контактними лінзами планової заміни. Скаржиться на виражений дискомфорт у звичних лінзах навіть при застосуванні сльозозамінників. Інші соматичні захворювання відсутні.
Контактні лінзи: OD -2,75 D sph=1,0+1; OS -2,25 D sph=1,0+2. Зорова функція в нормі.
Дані додаткового обстеження: гіперемія бульбарної кон’юнктиви – 1-2, сльозовий меніск – 1/5 вільного краю повіки, мейбомієві залози без патології, значне стоншення ліпідного шару, FBUT – 2-3 сек.
Для усунення дискомфорту в очах призначені контактні лінзи Dailies Total 1 (сприяють відновленню ліпідного шару слізної плівки) та сльозозамінник Systane™ Complete.
Пацієнтка відмітила значне полегшення симптомів одразу після надівання контактних лінз.
Клінічний випадок 3
Пацієнтка Д., 9 р.
Міопія.
У школі постійно користувалася окулярами, однак у зв’язку з дистанційним навчанням майже перестала їх використовувати. Інших соматичних захворювань не виявлено.
Окуляри: OD -1,00 D sph=0,4; OS -1,25 D sph=0,3.
Батьки дитини звернулися до офтальмолога у зв’язку з тим, що, на їх думку, дитина почала часто примружувати очі.
Об’єктивно: OD cc -1,75 D sph -0,25 D cyl ax 180°=1,2; OS cc -2,25 D sph=1,2. NRA =+2,00 D/PRA=1,50 D. Кут відхилення – близько сс 16 Δ ВІ екзофорія.
Дані додаткового обстеження: гіперемія бульбарної кон’юнктиви – 1; слізний меніск – 1/4 вільного краю повіки, мейбомієві залози та ліпідний шар слізної плівки без патології, FBUT – 10-12 секунд.
Для забезпечення постійності корекції та покращення кута відхилення дитині були призначені контактні лінзи Precision 1 та сльозозамінник Систейн Ультра (за потреби).
На тлі призначеного лікування кут відхилення зменшився (8 Δ ВІ екзофорія).
Отже, ССО – це поширена патологія серед дітей шкільного віку. ССО пов’язаний із погіршенням якості ретинального зображення, порушенням акомодаційної та бінокулярної функції. Основою лікування цієї хвороби є застосування сльозозамінників, вибір яких залежить від форми ССО.
Підготувала Ілона Цюпа
Тематичний номер «Педіатрія» № 3 (59) 2021 р.