7 жовтня, 2021
Пахідермодактилія – незвичайний діагноз при суглобовому синдромі
 Зазвичай, коли у пацієнта виникають симетричні потовщення в ділянці міжфалангових суглобів кистей, лікарі найчастіше встановлюють діагноз артрит. Але є стани з подібними симптомами, не пов’язані з запальними процесами у цих суглобах. Пахідермодактилія (від грецького pachy – товстий, dermos – шкіра, dactylos – пальці) – один із них, у дітей зустрічається рідко, тому лікар не завжди одразу може встановити правильний діагноз.
Зазвичай, коли у пацієнта виникають симетричні потовщення в ділянці міжфалангових суглобів кистей, лікарі найчастіше встановлюють діагноз артрит. Але є стани з подібними симптомами, не пов’язані з запальними процесами у цих суглобах. Пахідермодактилія (від грецького pachy – товстий, dermos – шкіра, dactylos – пальці) – один із них, у дітей зустрічається рідко, тому лікар не завжди одразу може встановити правильний діагноз.
Пахідермодактилія (ПДД) вперше була описана Bazex та його співавт. у 1973 р. Це безсимптомне навколосуглобове потовщення шкіри та підшкірної клітковини, яке прогресує, найчастіше навколо проксимальних міжфалангових суглобів кистей у вигляді доброякісного фіброматозу. Уражує переважно хлопців підліткового віку в період інтенсивного росту [3]. Дівчат ПДД також уражує, але набагато рідше, ніж хлопців [2], приблизно 1:4 відповідно.
Причина виникнення ПДД до кінця не вивчена. Серед причин виникнення має значення генетична схильність, повторюване механічне навантаження, травми, заняття спортом (боксом, боротьбою), музикою, робота на клавіатурі комп’ютера. Також на розвиток захворювання можуть впливати гормональні фактори, що підтверджується його виникненням у період статевого дозрівання. Деякі патологічні стани також можуть сприяти виникненню ПДД: диференційована та недиференційована дисплазія сполучної тканини, гіпермобільність суглобів [4].
За даними патофізіологічних досліджень, розвиток міжфалангового фіброматозу спричиняється відкладенням аномального колагену в дермі уражених суглобів [5].
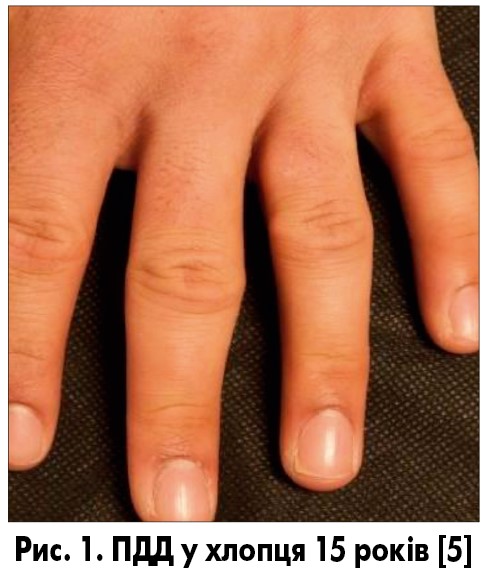 Клінічно ПДД проявляється симетричним кільцеподібним нетермоактивним потовщенням м’яких тканин шкіри з боків проксимальних міжфалангових суглобів, без гіперемії, без болю. Найчастіше уражуються вказівний, середній та безіменний пальці обох рук. Великий та мізинець залучаються набагато рідше. Можливе однобічне ураження. При тривалому перебігу процесу, особливо якщо фізичний вплив на ці пальці продовжується, може спостерігатися ущільнення шкіри та гіперпігментація. Рухова активність міжфалангових суглобів не змінена. Окрім того, при ПДД уражуються тільки пальці рук; пальці ніг не залучаються до процесу [6].
Клінічно ПДД проявляється симетричним кільцеподібним нетермоактивним потовщенням м’яких тканин шкіри з боків проксимальних міжфалангових суглобів, без гіперемії, без болю. Найчастіше уражуються вказівний, середній та безіменний пальці обох рук. Великий та мізинець залучаються набагато рідше. Можливе однобічне ураження. При тривалому перебігу процесу, особливо якщо фізичний вплив на ці пальці продовжується, може спостерігатися ущільнення шкіри та гіперпігментація. Рухова активність міжфалангових суглобів не змінена. Окрім того, при ПДД уражуються тільки пальці рук; пальці ніг не залучаються до процесу [6].
При проведенні лабораторного обстеження аналізи крові, сечі, дані біохімічного обстеження не мають патологічних змін. Також не спостерігається підвищення показників запальної активності (С-реактивного білка, ревматоїдного фактора, антистрептолізину), показників, які свідчать про наявність аутоімунного запалення (антинуклеарного фактора, циркулюючих імунних комплексів, антициклічних цитрулінованих пептидних антитіл тощо [7].
Звичайне рентгенологічне дослідження виявляє збільшення м’яких тканин міжфалангових суглобів руки без ознак ураження суглобів або кісток.
При проведенні ультразвукового дослідження (УЗД) ознак запального процесу (синовіту) у міжфалангових суглобах не виявляється.
Результати магнітно-резонансної томографії (МРТ) показують веретеноподібний набряк м’яких тканин навколо проксимальних міжфалангових суглобів кистей зі збереженням сухожиль та зв’язок. Капсулярного ураження та ознак періостальної реакції не виявляється [1].
При проведенні диференційної діагностики ПДД треба диференціювати з різними формами ювенільного ідіопатичного артриту (ювенільним ревматоїдним артритом, псоріатичним артритом, ювенільною склеродермією зі склеродактилією).
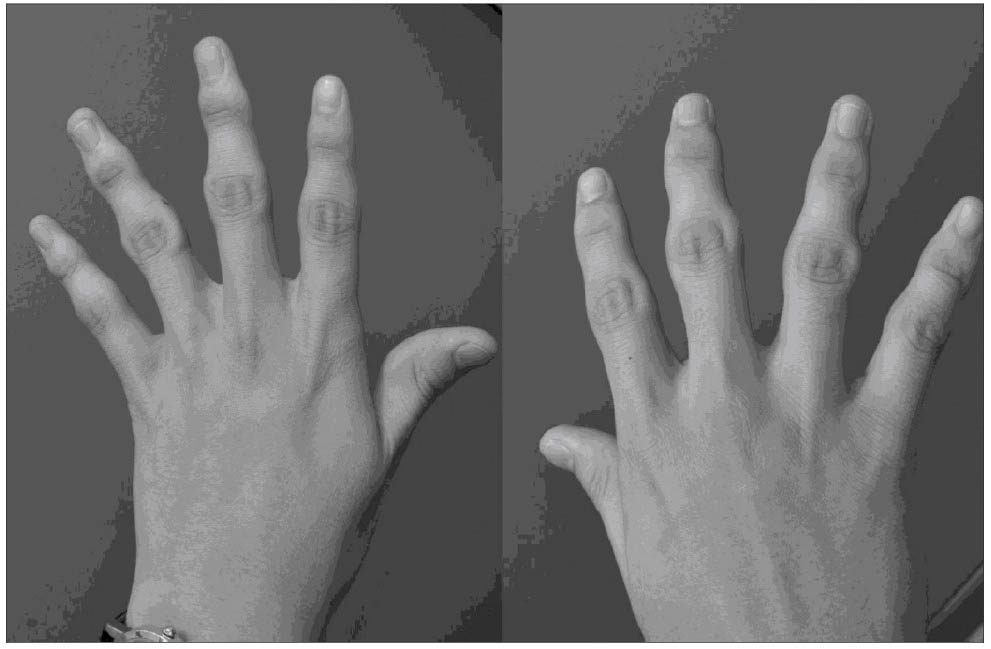 Рис. 2. Потовщення м’яких тканин проксимальних міжфалангових суглобів обох рук [1]
Рис. 2. Потовщення м’яких тканин проксимальних міжфалангових суглобів обох рук [1]
 Діагностичні критерії ПДД [4]:
Діагностичні критерії ПДД [4]:
- симетричне потовщення м’яких тканин у ділянці міжфалангових суглобів кистей;
- відсутність сімейного анамнезу;
- відсутність ранкової скутості суглобів, залучених у патологічний процес;
- відсутність болю;
- нормальні/негативні показники лабораторних досліджень;
- УЗД виявляє набряк м’яких тканин навколо суглобів.
При проведенні біопсії шкіри виявляється [4]:
- проліферація фібробластів;
- відкладення колагену в дермі;
- підвищене відкладення муцину навколо колагенових волокон;
- іноді – гіперкератоз;
- ознаки запальних змін з боку судин відсутні.
При проведенні електронної мікроскопії виявляються особливості колагенових волокон – вони мають менший діаметр і менш однорідні.
Стратегія лікування ПДД не розроблена, ознаки цього процесу можуть самостійно зникнути з часом, якщо тригери розвитку цього стану будуть усунені. Захворювання може істотно вплинути на якість життя пацієнта, тому не можна ігнорувати терапію. Через доброякісність перебігу та безсимптомний характер агресивне лікування не потрібне. Можливе призначення нестероїдних протизапальних препаратів у формі гелю, а також крему з сечовиною.
Сьогодні розглядаються 2 варіанти лікування: місцева інфільтрація кортикостероїдами і хірургічне лікування шляхом резекції фіброзної тканини. Описане також використання розчину тріамцинолону ацетоніду в дозі 40 мг/мл, змішаного з таким же об’ємом 2% розчину мепівакаїну, по 2-3 мл розчину в кожну потовщену ділянку, ін’єкції роблять за 2 сеанси з інтервалом у 2 місяці [8].
Література
- Agudo-Mena J.L., Buedo-Rubio M.I., Garcia-Atienza E.M., Escario-Travesedo E. Paquidermodactilia: la gran simuladora. Reumatol Clin. 2019; 15: e156-e157.
- Barnes L.A., Bae G.H., Lewis M.A., Rieger K.E. Pachydermodactyly: Case report including clinical and histopathologic diagnostic pitfalls. J Cutan Pathol. 2018; 45 (12): 949-53. doi:10.1111/cup.13359.
- Bazex A., Dupre J., Teillard. Pachydermie digitale des premieres phalanges par hyperplasie conjonctive dermique et aplasie hypodermique. / /Bull Soc Fr Dermatol Syphiligr, 80 (1973), pp. 455-458.
- Dallos T., Oppl B., Kovacs L., Zwerina J. Pachydermodactyly: a review. Curr Rheumatol Rep. 2014; 16 (9): 442. doi:10.1007/s11926-014-0442-7.
- Howard C.1, Jungsik S., Young K. Pachydermodactyly: A Benign Cutaneous Condition that May Be Misdiagnosed as a Joint Disorder The Journal of Rheumatology. August 2016, 43 (8): 1615-1616; https://doi.org/10.3899/jrheum.160242.
- Mesa del Castillo, Martinez T., J. de la Pena, M.C. Diaz. Paquidermodactilia clasica. An Pediatr (Barc), 85 (2016), pp. 275-276.
- Paravina M., Stanojevic M., Jovanovic D., Ljubisavljevic D. Pachydermodactyly: a case report and literature review. Serbian J Dermatol Venereol. 2014; 6: 174-85. doi:10.2478/sjdv-2014-0015.
- Plana A., Bassas Vila J., Toro Montecinos M. Pachydermodactyly successfully treated with triamcinolone injections. Actas Dermosifiliogr. 2014;105: 319-321.
Тематичний номер «Педіатрія» № 4 (60) 2021 р.




