15 листопада, 2021
Сучасний погляд на фармакотерапію ожиріння
«Фармакотерапію ліраглутидом 3,0 мг/добу [2a, B] для зниження маси тіла застосовують в осіб з ІМТ ≥30 кг/м2 або ІМТ ≥27 кг/м2 за наявності ускладнень, пов’язаних з ожирінням, у поєднанні з лікувальною дієтою, фізичною активністю та психологічними втручаннями [16]»
Ожиріння – метаболічна хвороба (код МКХ‑10 E66) із патологічним або надмірним вмістом жиру в організмі. За останні 45 років її поширеність у світі потроїлася. На думку експертів ВООЗ, це найбільша глобальна хронічна проблема здоров’я [1].
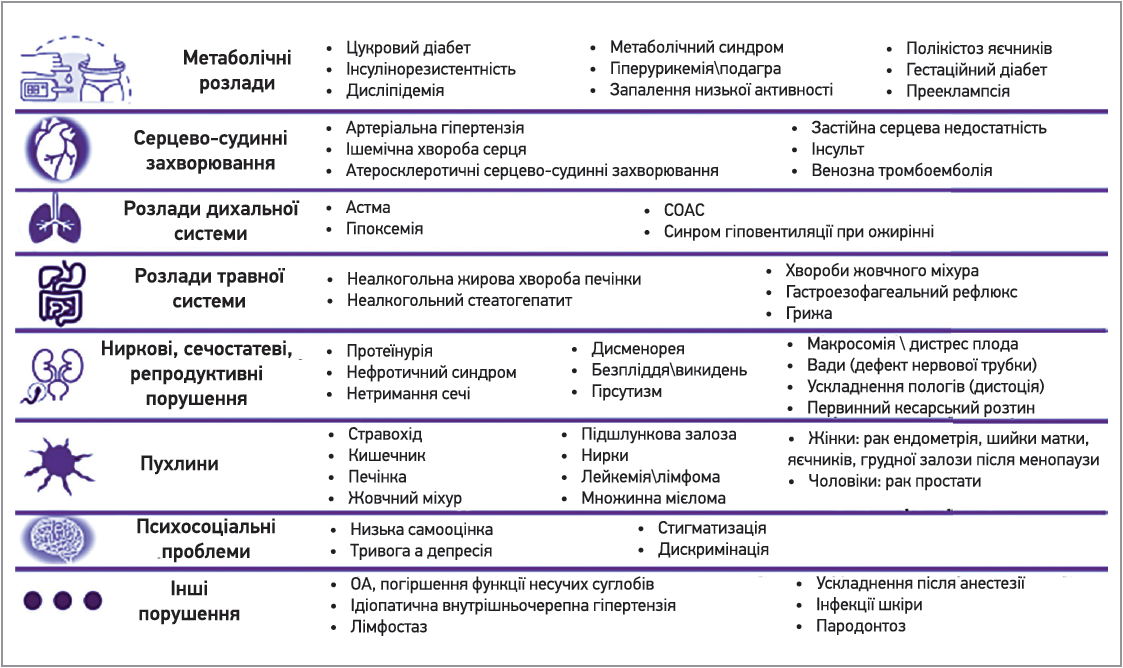
Світовим лідером за чисельністю населення з ожирінням є Тихоокеанські острови (45-61%). У США, більшості країн Близького Сходу, Канаді, Австралії, Сполученому Королівстві хвороба уражає близько третини мешканців. У багатьох країнах Європи, включно з Україною, частка дорослих з ожирінням складає чверть населення [2]. Захворюванню притаманні хронічний прогресуючий перебіг, поліетіологічність, складний патогенез та схильність до рецидивів [1, 3-6]. Ожиріння не тільки погіршує самопочуття, а й несприятливо впливає на якість життя та суттєво збільшує захворюваність [7]. Пов’язані ризики та ускладнення підсумовано на рисунку 1 [1, 7].
Рис. 1. Ризики та ускладнення, пов’язані з ожирінням
Примітки: СОАС – синдром обструктивного апное сну; ОА – остеоартрит.
Ожиріння – одна з основних причин інвалідності та смертності [8]. Аналіз результатів дослідження Global Burden of Disease продемонстрував, що лише впродовж 2017 року індекс маси тіла (ІМТ) ≥25 кг/м2 в осіб віком ≥20 років спричинив 2,4 млн смертей і 70,7 млн років життя з інвалідністю серед жінок; у чоловіків ці показники дорівнюють 2,3 млн та 77,0 млн відповідно. Інвалідність переважно зумовлена хворобами серця, судин, нирок, діабетом та онкологічними захворюваннями [9]. Лише в США пов’язані з ожирінням витрати на охорону здоров’я становлять 147 млрд доларів на рік [10]. Датські вчені встановили, що підвищення ІМТ на кожну одиницю >30 кг/м2 зменшує доходи на 2%, збільшує соціальні виплати на 3%, витрати на охорону здоров’я на 4% [11]. Відтак, це актуальна проблема сьогодення, яка вимагає належного консультування, адекватного менеджменту та ефективного тривалого лікування, що ґрунтується на доказах. Проте в нинішніх реаліях проблемою ожиріння часто нехтують. Зокрема, при підготовці медичних фахівців недостатньо наголошується на потребі багатокомпонентних програм і дієвої фармакотерапії. Те саме стосується урядових програм щодо фінансування та відшкодування вартості лікарських засобів.
Серйозність і масштабність проблеми обумовлюють розробку та постійне оновлення міжнародних рекомендацій щодо ведення й ефективного лікування ожиріння. Зокрема, настанови Американської колегії кардіології, Американської асоціації серця та Товариства ожиріння 2013 року [12], Національного інституту здоров’я та вдосконалення допомоги Сполученого Королівства 2014 року [13], Європейські настанови 2015 року [1], рекомендації Товариства ожиріння, Ендокринологічного товариства та Американської асоціації клінічних ендокринологів 2018 року [14] та клінічні практичні настанови Канади 2020 [15] наголошують на потребі поетапного застосування різних стратегій і методів лікування. Мета терапії – поміркована (5-10%) і постійна втрата маси тіла для покращення загального здоров’я, самопочуття та зниження ризику пов’язаної з ожирінням супутньої патології.
Модифікація способу життя (МСЖ) – основа боротьби з ожирінням. Проте зазвичай поведінкові втручання дозволяють знизити масу тіла лише на 3-5% [16], а досягнуті сприятливі зміни в багатьох пацієнтів нетривалі [16, 17]. Це обґрунтовує потребу фармакотерапії, що забезпечує не лише більш ефективне досягнення цільового зниження ваги, а й тривале утримання досягнутого рівня. Показаннями до фармакотерапії є ІМТ ≥30 кг/м2 або ≥27 кг/м2 за наявності супутніх захворювань, пов’язаних з ожирінням, для зменшення маси тіла та поліпшення обмінних процесів та/або параметрів здоров’я, особливо якщо ефект від МСЖ відсутній, недостатній або нестійкий, а також для тривалого утримання втрати маси тіла, досягнутої шляхом поведінкових втручань. Вибір фармакотерапії вимагає врахування етіології ожиріння, емоційних і гедонічних факторів, впливу ліків для терапії інших захворювань, а також механізмів дії, побічних ефектів, безпеки, переносимості та доступності засобів фармакотерапії ожиріння в контексті супутніх захворювань кожного пацієнта. Вартість ліків, спосіб і частота введення можуть впливати на прихильність до лікування та потребують обговорення з пацієнтом [16]. Якщо через 3 місяці застосування терапевтичних доз не досягнуто втрати маси тіла ≥5%, доцільно змінити препарат або перейти на альтернативний чи комбінований метод лікування. Досягнення позитивного ефекту вимагає продовження терапії, оскільки клінічні дослідження демонструють феномен відновлення попередньої маси тіла після припинення активного лікування [18, 19].
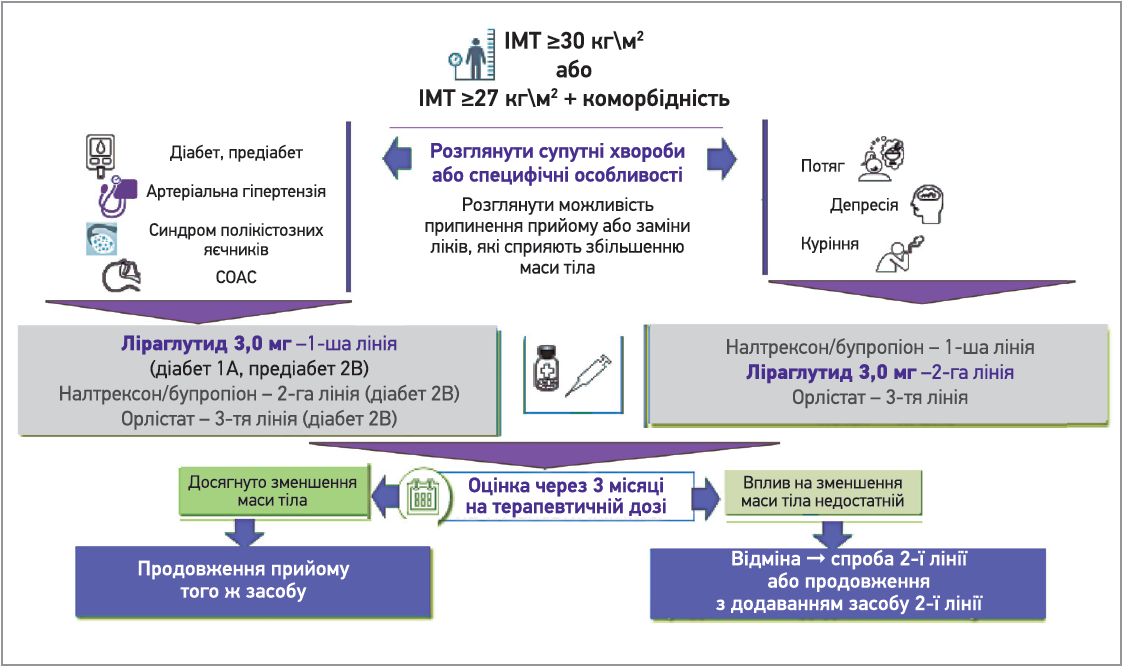
Канадські настанови 2020 року рекомендують для тривалої терапії лише 3 засоби, які також схвалені у Європі: ліраглутид у дозі 3,0 мг, таблетовану комбінацію налтрексон/бупропіон та орлістат із диференційованим призначенням залежно від супутньої патології та специфічних особливостей пацієнта (рис. 2) [1, 15, 16].
Рис. 2. Принципи фармакотерапії ожиріння (Canadian Adult Obesity Clinical Practice Guidelines, 2020)
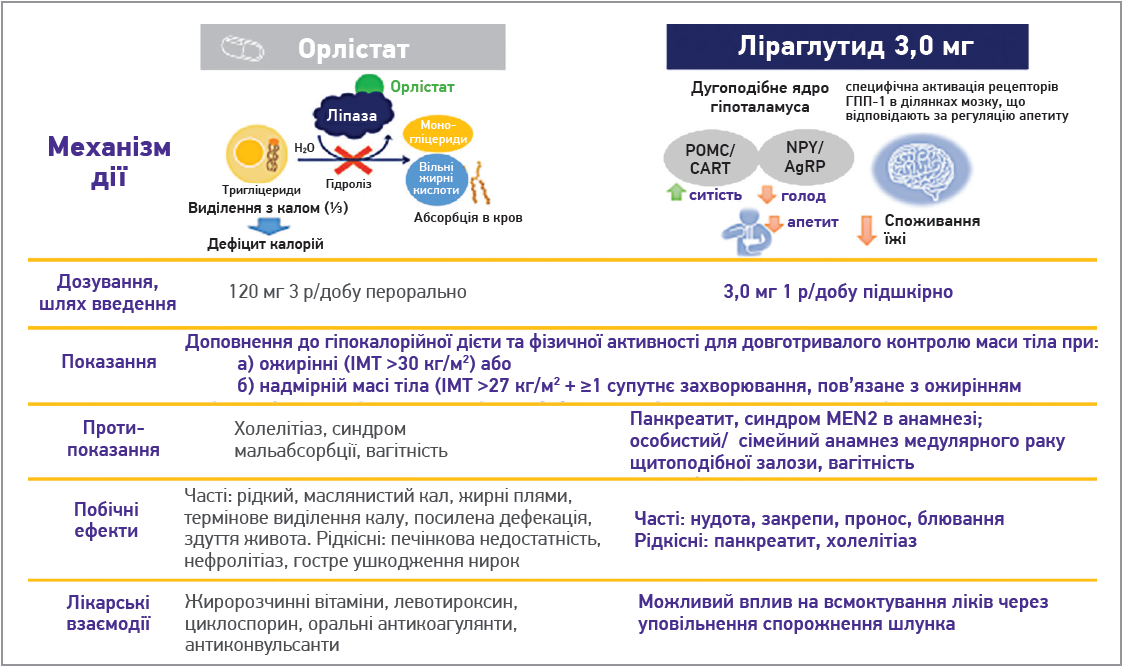
Налтрексон/бупропіон – комбінація антагоніста опіоїдних рецепторів для лікування алкогольної/опіоїдної залежності й антидепресанта, що пригнічує повторне захоплення дофаміну й норадреналіну. Її вплив при ожирінні пояснюється блокадою μ-опіоїдних рецепторів із пригніченням дії β-ендорфіну на проопіомеланокортинові клітини дугоподібного ядра гіпоталамуса та посиленням утворення й вивільнення α-меланоцитстимулювального гормона, що викликає ефект насичення; дія на мезолімбічну систему зменшує потяг до їжі [20]. Цікаво, що клінічно значима втрата ваги досягається лише під впливом синергічного ефекту обох складників та не спостерігається при монотерапії кожним з препаратів [21]. Сьогодні в Україні зареєстровані лише 2 лікарські засоби – орлістат і ліраглутид 3,0 мг. Основні характеристики орлістату та ліраглутиду 3,0 мг підсумовано на рисунку 3 [16].
Рис. 3. Характеристики орлістату та ліраглутиду [16]
Орлістат – потужний селективний інгібітор панкреатичної ліпази, що не впливає на механізми апетиту та ситості. Його застосування часто спричиняє значні побічні ефекти з боку шлунково-кишкового тракту (ШКТ), як-от здуття живота, жирні плями, термінові виділення калу та посилена дефекація [22]. Препарат зменшує всмоктування жиророзчинних вітамінів, що вимагає застосування полівітамінів та моніторингу МНВ у пацієнтів, які приймають оральні антикоагулянти [22, 23]. Порушення всмоктування обумовлює потребу контролю функції щитоподібної залози в разі застосування левотироксину або солей йоду та більш ретельного моніторингу рівнів циклоспорину та протисудомних засобів у плазмі крові [23]. Орлістат протипоказаний при холестазі та хронічній мальабсорбції. Описані підвищення рівня оксалату в сечі та окремі випадки оксалатної нефропатії з нирковою недостатністю [24], поодинокі випадки тяжкого ураження печінки аж до гострої недостатності [25]. Мінімальне зниження маси тіла порівняно з плацебо та часті розлади ШКТ обмежують застосування орлістату для лікування ожиріння [16].
Ліраглутид – аналог людського глюкагоноподібного пептиду‑1 (ГПП‑1) із на 97% гомологічною ендогенному ГПП‑1 послідовністю амінокислот, що зв’язується з ГПП‑1-рецепторами та активує їх [26]. Завдяки центральній дії на проопіомеланокортинові POMC/CART нейрони ліраглутид підвищує відчуття насичення та знижує голод, що сприяє зниженню маси тіла. Рекомендована доза ліраглутиду для терапії ожиріння – 3,0 мг 1 р/добу підшкірно, починаючи з 0,6 мг/добу з поступовим збільшенням на 0,6 мг щотижня. Ліраглутид стимулює секрецію інсуліну та зменшує надмірно високу секрецію глюкагону залежно від рівня глюкози, що призводить до зниження глюкози натще та після вживання їжі, тому в дозуванні 1,2 мг та 1,8 мг на добу схвалений для лікування цукрового діабету (ЦД) 2 типу [27, 28]. Нудота – найчастіший побічний ефект, зумовлений транзиторним зниженням спорожнення шлунка; можливі закрепи, проноси, печія, блювання. Ймовірність побічних ефектів значно нижча за умов повільнішого титрування дози. Ліраглутид дещо підвищує ризик холелітіазу (на 1,4% порівняно з плацебо) [29] та панкреатиту, особливо в пацієнтів із супутніми хворобами жовчного міхура [19]. Через виявлений ризик раку щитоподібної залози в гризунів препарат протипоказаний особам із сімейним/особистим анамнезом медулярного раку щитоподібної залози та множинної ендокринної неоплазії 2 типу, хоча в клінічних випробуваннях за участю людей випадків раку не зареєстровано [16].
Вплив на масу тіла
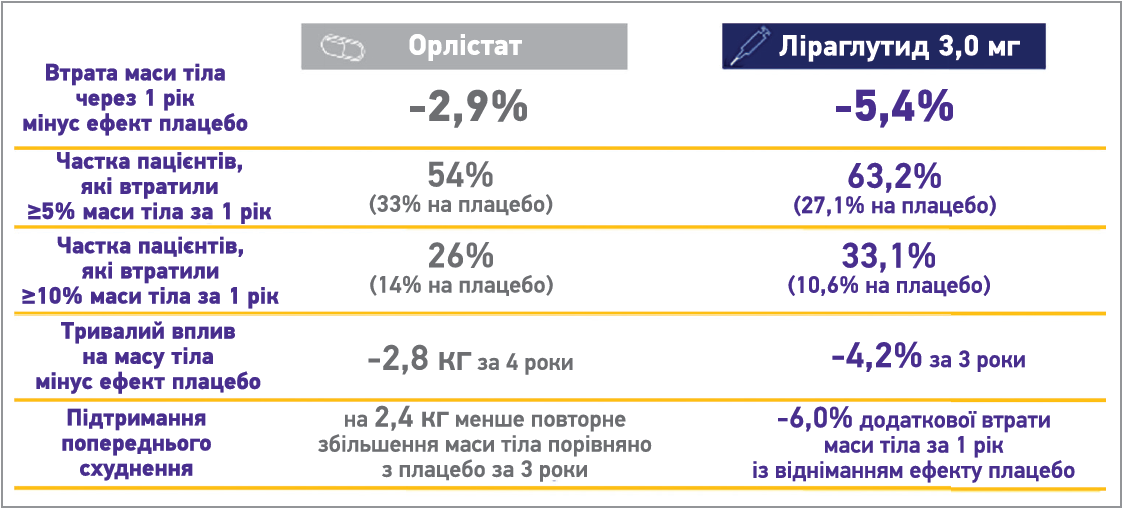
Прямих порівнянь засобів фармакотерапії не проводилося. Проте ліраглутид демонструє кращий ефект зниження маси тіла (рис. 4).
Рис. 4. Вплив орлістату та ліраглутиду на масу тіла [16]
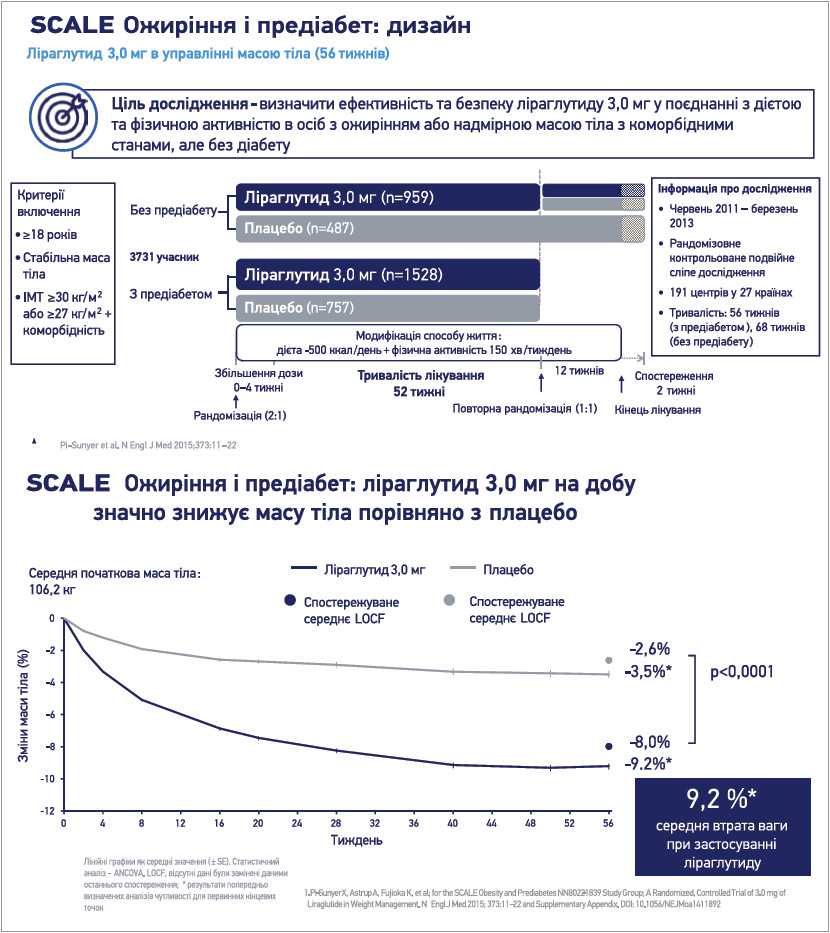
Так, за даними дослідження SCALE (Satiety and Clinical Adiposity – Liraglutide Evidence) Ожиріння і предіабет, втрата ваги в групі застосування ліраглутиду 3,0 мг через 1 рік складала в середньому 9,2% порівняно з 3,5% у групі плацебо (рис. 5). Фармакотерапія ліраглутидом забезпечила зниження маси тіла на ≥5% у 63,2% осіб з ожирінням, на ≥10% маси тіла – у 33,1% (27,1% та 10,6% відповідно в групі плацебо) [26].
Рис. 5. Дизайн та основні результати дослідження SCALE Ожиріння і предіабет (56 тижнів)
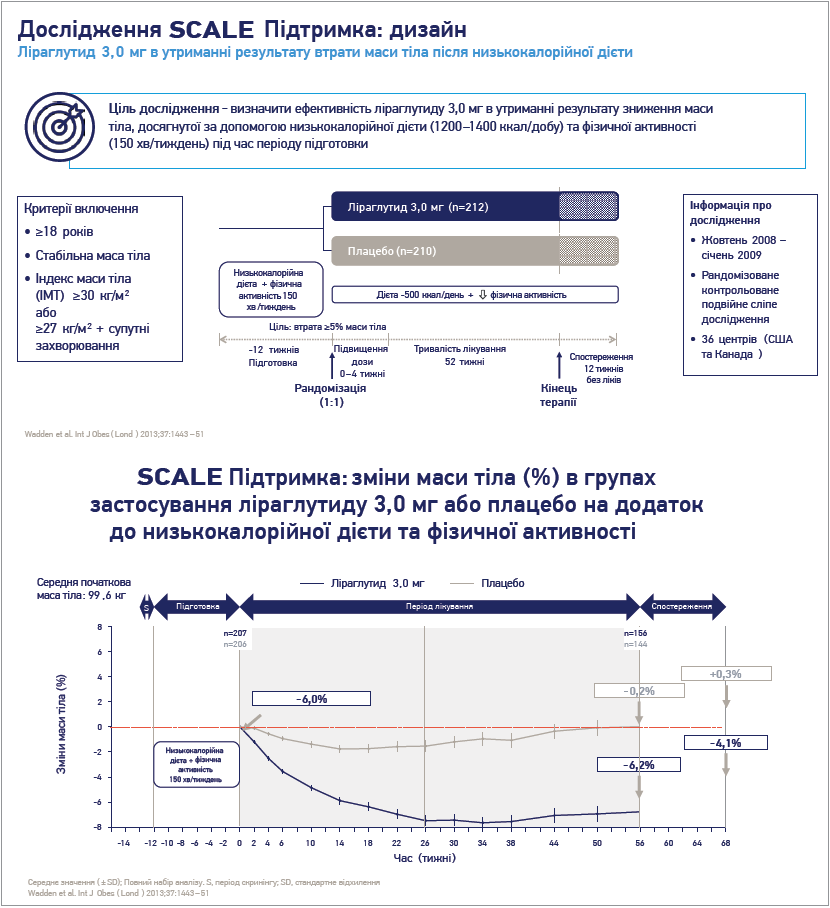
Дослідження SCALE Підтримка встановило, що в пацієнтів, які під впливом низькокалорійної дієти втратили 6,0% маси тіла, додавання 3,0 мг ліраглутиду дозволило зменшили вагу ще на 6,2% за 1 рік порівняно з 0,2% у групі плацебо (рис. 6). Крім того, ліраглутид забезпечував утримання результату зниження маси тіла ≥5% у 81,4% пацієнтів (48,9% в групі плацебо) [30].
Рис. 6. Дизайн та основні результати дослідження SCALE Підтримка
Вплив фармакотерапії на хвороби пов’язані з ожирінням
Профілактика ЦД 2 типу
У кожного четвертого пацієнта з предіабетом через 3-5 років виникає ЦД 2 типу [31], тоді як втрата 1 кг маси тіла знижує відносний ризик діабету на 16% [32]. Здатність попередження ЦД 2 типу доведена в рандомізованих плацебо-контрольованих дослідженнях для орлістату (n=3305, тривалість спостереження 4 роки) та ліраглутиду (n=2254, дослідження SCALE Ожиріння та предіабет тривалістю 3 роки) [33, 19]. Проте якщо орлістат знижував ризик ЦД 2 типу на 37,3% [33], то ліраглутид у дозі 3,0 мг знизив ризик розвитку діабету приблизно на 80% (відношення ризиків 0,21; 95% ДІ 0,13-0,34; p<0,0001) [19].
Перебіг ЦД 2 типу
Встановлено, що хворі на ЦД 2 типу з ожирінням мають гірші показники глікемічного контролю, артеріального тиску (АТ) та ліпідів крові, а також потребу у вищих дозах антигіпертензивних і ліпідознижувальних засобів [34]. Іншою проблемою у цій когорті є вплив протидіабетичних засобів на масу тіла, адже здатністю знижувати вагу характеризуються лише агоністи рецептора ГПП‑1 та інгібітори натрій-глюкозного котранспортера 2 типу [16].
Метааналіз, який включав 2550 пацієнтів із ЦД 2 типу та ожирінням, рандомізованих для прийому орлістату 360 мг/добу або плацебо, вказує на значно більше середнє зниження HbA1c під впливом орлістату (0,74% проти 0,31% відповідно), здебільшого внаслідок втрати маси тіла: -3,8 кг порівняно з -1,4 кг у групі плацебо [35].
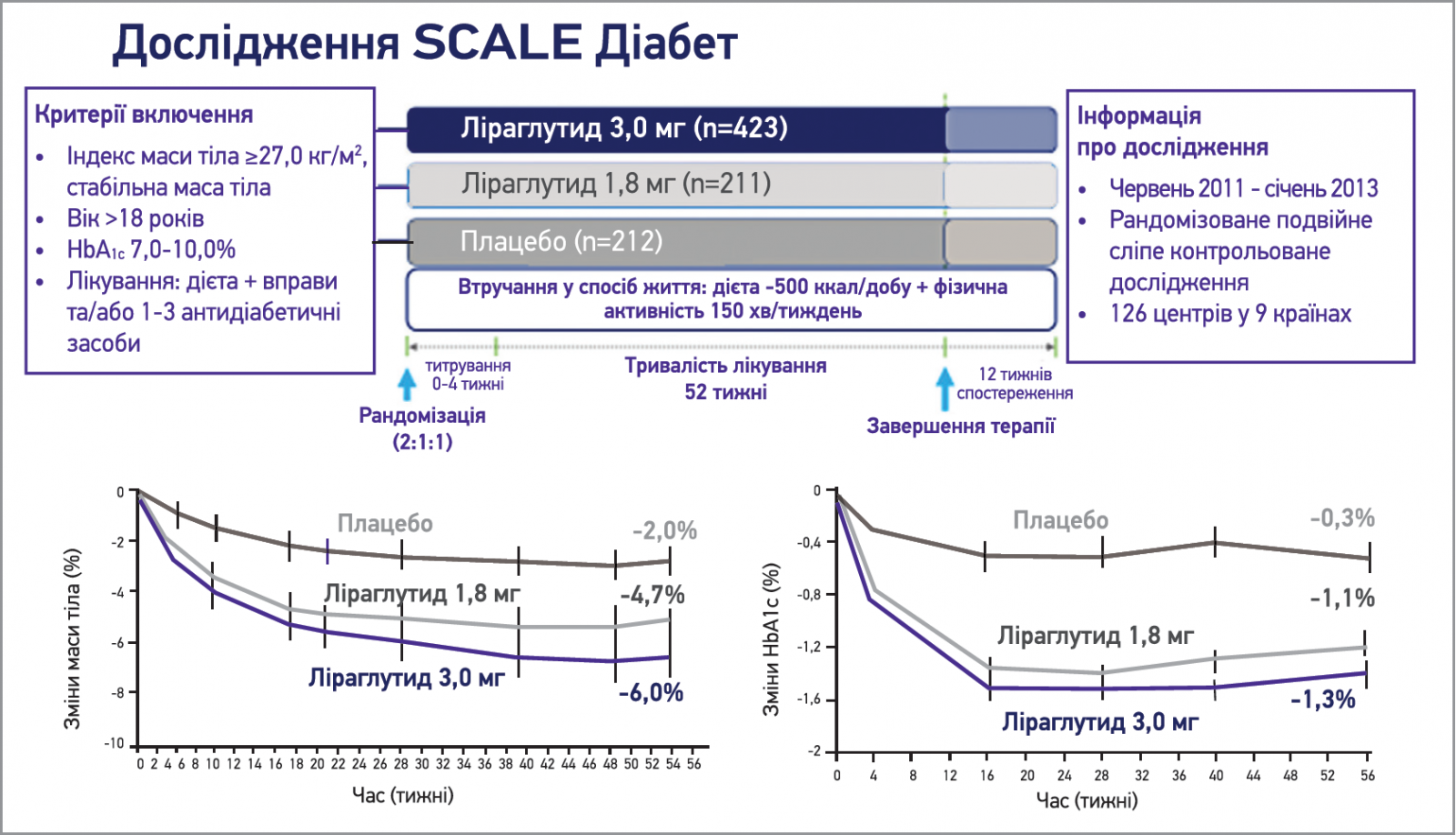
Ефект ліраглутиду 3,0 мг вивчено в дослідженні SCALE Діабет порівняно з ліраглутидом 1,8 мг та плацебо в поєднанні з МСЖ в осіб з ожирінням та ЦД 2 типу, контрольованим дієтою або пероральними препаратами (рис. 7). Через 1 рік у групі ліраглутиду 3,0 мг (n=423) середнє зменшення маси тіла склало 6,0% порівняно з 4,7% у групі ліраглутиду 1,8 мг (n=211) та 2,0% у групі плацебо (n=212), причому ≥5% маси тіла втратили 54,3%, 40,4% та 21,4% учасників вказаних груп відповідно, ≥10% маси тіла – 25,2%, 15,9% та 6,7% пацієнтів відповідно. Крім того, в групі ліраглутиду 3,0 мг відзначено найвагоміше зниження HbA1c – 1,3% (порівняно з 1,1% та 0,3% відповідно в групах ліраглутиду 1,8 мг та плацебо). Більшість учасників, які отримували ліраглутид в обох дозах, мали меншу потребу у використанні пероральних протидіабетичних засобів порівняно з плацебо [36].
Рис. 7. Дизайн та основні результати дослідження SCALE Діабет
Серцево-судинні фактори ризику
Метааналіз вказує на зниження АТ на 1,9/1,5 мм рт. ст. та певне поліпшення ліпідного профілю під впливом орлістату [37]. Переконливих даних щодо зниження ризику серцево-судинних ускладнень для орлістату немає. За результатами досліджень SCALE, в осіб з ожирінням ліраглутид у дозі 3,0 мг забезпечував позитивний вплив на фактори ризику серцево-судинних захворювань, а саме: зниження АТ на 2,8/0,9 мм рт. ст. (p<0,001) порівняно з плацебо, значиме зниження рівня холестерину ліпопротеїнів низької щільності та підвищення рівня холестерину ліпопротеїнів високої щільності, зниження рівня високочутливого С-реактивного протеїну [19]. Крім того, ліраглутид зменшує серцево-судинні події та смертність у людей із ЦД 2 типу в дозах 1,2-1,8 мг [38].
Неалкогольний стеатогепатит (НАСГ)
У дослідженні за участю 41 пацієнта з ІМТ>27 кг/м2 та підтвердженим біопсією НАСГ проведено рандомізацію для застосування дієти 1400 ккал/день, вітаміну Е та орлістату або плацебо впродовж 36 тижнів. Обидві групи мали зіставні показники активності НАСГ і печінкових ферментів. Між групами не було суттєвої різниці у втраті ваги (-8,3% на орлістаті, -6,0% на плацебо) та змінах показників печінкових ферментів, інсулінорезистентності або гістопатології [39]. У дослідженні за участю 52 пацієнтів терапія ліраглутидом 1,8 мг/добу забезпечила зникнення ознак НАСГ при біопсії печінки після 48 тижнів лікування у 39% пацієнтів порівняно з 9% пацієнтів у групі плацебо. Ефект пояснюється як схудненням, так і прямим сприятливим впливом на печінку [40]. Схожі дані продемонструвало невелике дослідження за участю жінок із синдромом полікістозних яєчників. Лікування ліраглутидом 1,8 мг протягом 26 тижнів викликало зниження ваги на 5,2 кг із відніманням ефекту плацебо, зменшення вмісту печінкового та вісцерального жиру та проявів стеатозу печінки [41].
Синдром обструктивного апное уві сні
Ліраглутид – єдиний засіб фармакотерапії, який вивчався в популяції осіб з ожирінням і СОАС. Серед пацієнтів з помірним або тяжким СОАС, які не мали змоги або не хотіли користуватися апаратом для створення постійного позитивного тиску в дихальних шляхах, ліраглутид 3,0 мг у поєднанні з МСЖ додатково до достовірного зниження ваги забезпечував значиме зменшення індексу апное-гіпопное на 12,2 події на годину порівняно зі зменшенням на 6,1 події на годину в групі застосування МСЖ та плацебо [42].
Психічне здоров’я та якість життя
Більшість досліджень показують, що успішне лікування ожиріння покращує параметри психічного здоров’я, а втрата ваги часто поліпшує якість життя. Ліраглутид у дозі 3,0 мг покращує пов’язану зі здоров’ям якість життя в людей з ожирінням і предіабетом [43], а також пов’язану з масою тіла якість життя у пацієнтів із ЦД 2 типу [36] та демонструє безпеку з боку нервово-психічного стану [44].
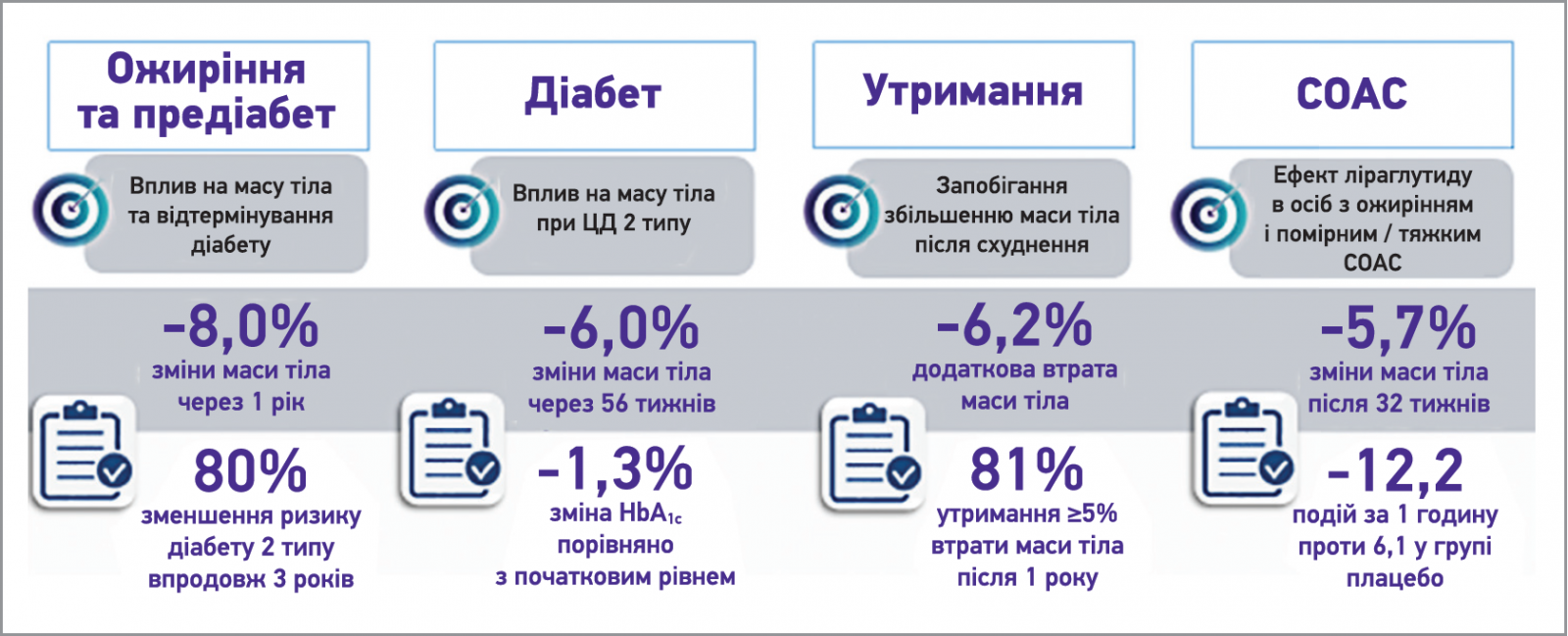
Отже, серед засобів для лікування ожиріння, рекомендованих сучасними міжнародними настановами, більші переваги демонструє ліраглутид 3,0 мг. Його ефективність і безпека доведені масштабними багатоцентровими рандомізованими контрольованими дослідженнями. В клінічних випробуваннях встановлено не лише значиме зниження маси тіла та тривале утримання результату, а й позитивний вплив на кардіометаболічні фактори ризику та притаманну ожирінню коморбідність (рис. 8), профіль безпеки та добру переносимість [26, 28, 30, 36, 38].
Рис. 8. Цілі та ключові результати досліджень SCALE щодо ефективності застосування ліраглутиду 3,0 мг в осіб з ожирінням
Саксенда® (ліраглутид) виробництва компанії НовоНордіск (Данія) – єдиний в Україні аналог ГПП‑1, рекомендований міжнародними настановами та схвалений для зниження ваги як доповнення до дієти і фізичних навантажень у дорослих з ожирінням (ІМТ ≥30 кг/м2) або надмірною масою тіла (ІМТ у межах 27,0-29,9 кг/м2) за наявності хоча б одного супутнього захворювання, пов’язаного з масою тіла, наприклад предіабету, ЦД 2 типу, артеріальної гіпертензії, дисліпідемії або СОАС [45, 16].
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 19 (512), 2021 р.