3 грудня, 2021
Ведення пацієнтів з ураженням та інфарктом міокарда на тлі черезшкірного коронарного втручання
Черезшкірне коронарне втручання (ЧКВ) – провідний метод реваскуляризації міокарда як при гострих/хронічних коронарних синдромах, так і при стабільній ішемічній хворобі серця. Щорічно у світі проводять близько 5 млн процедур. Слід зазначити, що ЧКВ може супроводжуватися пошкодженням міокарда аж до розвитку інфаркту міокарда (ІМ). Однак прогностичне значення таких ускладнень та його точні діагностичні критерії залишаються до кінця неясними. Як відомо, ураження міокарда та ІМ на тлі ЧКВ частково залежать від підвищення серцевого біомаркера тропоніну (cTn). Робоча група із клітинної біології серця Європейського товариства кардіологів (ESC) та Європейська асоціація з черезшкірних коронарних втручань (EAPCI) 2021 р. розробили консенсусний документ, присвячений прогностичній значущості збільшення вмісту cTn, пов’язаного з ураженням міокарда та ІМ, у пацієнтів після ЧКВ.
Для призначення подальшого лікування необхідна точна діагностика ускладнень, пов’язаних із ЧКВ, оскільки їх поява може корелювати з підвищеним ризиком серйозних несприятливих серцевих подій (MACE) (Zeitouni et al., 2018; Feldman et al., 2011). Тож важливо встановити порогове підвищення рівня cTn після ЧКВ для визначення прогностично значущого перипроцедурного пошкодження міокарда та ІМ.
У нещодавніх клінічних випробуваннях за участю пацієнтів із хронічним коронарним синдромом (ХКС), які перенесли ЧКВ, перипроцедурний ІМ використовували як складову первинної комбінованої кінцевої точки (Stone et al., 2019; Holm et al., 2020). Крім того, було показано, що обране визначення перипроцедурного ІМ впливало на результати останніх досліджень, як-от ISCHEMIA, SYNTAXES та EXCEL (Chaitman et al., 2021; Hara et al., 2020; Gregson et al., 2020).
З огляду на зазначене, робоча група ESC/EAPCI мала на меті:
- Встановити граничне підвищення рівня cTn після ЧКВ для визначення прогностично значущого перипроцедурного пошкодження міокарда та ІМ типу 4а.
- Оцінити частоту перипроцедурного ураження міокарда та ІМ типу 4а.
- Ідентифікувати особливості пацієнта, характеристики ураження та перипроцедурні фактори, які незалежно прогнозують майбутні MACE).
- Надати рекомендації щодо діагностики перипроцедурного пошкодження міокарда або ІМ типу 4а.
У фокусі уваги були пацієнти із ХКС, які перенесли ЧКВ, із вихідним нормальним або підвищеним, але стабільним (до ЧКВ) рівнем cTn.
Визначення перипроцедурного ураження міокарда та ІМ
Для визначення перипроцедурного ІМ було запропоновано низку різних діагностичних критеріїв (Thygesen et al., 2012; Moussa et al., 2014). Цільова група із формулювання універсального визначення ІМ (UDMI) базувала оцінку ІМ типу 4а на відносно низькому пороговому підвищенні cTn разом із наявністю нового епізоду ішемії міокарда. Своєю чергою Товариство серцево-судинної ангіографії та інтервенцій (SCAI) й Консорціум з академічних досліджень (ARC‑2) запропонували вище граничне збільшення вмісту серцевих біомаркерів для визначення перипроцедурного ІМ (Knuuti et al., 2020).
Варто зауважити, що наразі у медичних центрах все частіше використовують аналіз високочутливого серцевого тропоніну на відміну від звичайного (Garcia-Garcia et al., 2018; Thygesen et al., 2019). Як очікувалося, частота перипроцедурного ІМ у пацієнтів із ХКС змінюється залежно від визначення та серцевого біомаркера. Згідно із третім UDMI, кількість випадків ІМ типу 4a після ЧКВ становить 10% при оцінці звичайного тропоніну Т, 7% – високочутливого, тоді як відповідно до критеріїв SCAI – лише 1,5‑2,9% (Yang et al., 2017; Garcia-Garcia et al., 2019).
Ураження міокарда після ЧКВ, виявлене за підвищенням рівня cTn, має спонукати до пошуку основних етіологічних факторів. Як і при ІМ типу 4а, існують різні дефініції перипроцедурного пошкодження міокарда у пацієнтів із ХКС на тлі ЧКВ. Згідно з четвертим UDMI, перипроцедурне ураження міокарда являє собою будь-яке збільшення cTn >1×99-й процентиль від верхньої межі норми (ВМН) в осіб із нормальними вихідними показниками (до ЧКВ). На відміну від цього, ARC‑2 вважає, що перипроцедурне пошкодження міокарда супроводжується набагато вищим пороговим підвищенням cTn після ЧКВ (≥70×99-й процентиль від ВМН) (Thygesen et al., 2019).
Було підтверджено, що частота перипроцедурного ураження міокарда варіює залежно від визначення та використовуваного серцевого біомаркера (Ndrepepa et al., 2016; Cottens et al., 2018):
- 2,9% за критеріями ARC‑2;
- 20‑43% за допомогою тропоніну Т, зокрема 78‑85% – високочутливого;
- 14‑52% – тропоніну І.
! Таким чином, досі відсутній консенсус щодо визначення перипроцедурного ІМ та пошкодження міокарда. При цьому, згідно з критеріями SCAI та ARC‑2 порівняно з четвертим UDMI, встановлене набагато вище порогове підвищення cTn після ЧКВ.
Виявлення перипроцедурного ураження міокарда та ІМ типу 4а після ЧКВ
Роль серцевих біомаркерів
Найбільш чутливим та специфічним серцевим біомаркером для виявлення перипроцедурного пошкодження міокарда та ІМ типу 4а є високочутливий тропонін І/T після ЧКВ (Januzzi et al., 2019; Jaffe et al., 2021). Діагностичні характеристики цього показника значно кращі, ніж звичайного, а також цитозольних білків, як-от креатинкіназа (КК), міокардіальна смуга креатинкінази (МС-КК), серцевий білок, що зв’язує жирні кислоти, міоглобін, глікогенфосфорилаза (Reichlin et al., 2009). Високочутливий тропонін Т/І також має переваги перед несерцевими білковими біомаркерами, такими як копептин, С-реактивний білок, мієлопероксидаза тощо (Lipinski et al., 2015). Хронічне підвищення високочутливого тропоніну Т/І може бути наявним приблизно у 30% пацієнтів через супутні патології та фактори ризику, такі як (Miller et al., 2006; Prasad et al., 2008):
- хронічна хвороба нирок;
- цукровий діабет;
- структурні захворювання серця;
- запалення скелетних м’язів;
- злоякісні пухлини;
- похилий вік.
Було показано, що циркулювальні мікроРНК, визначені до ЧКВ, прогнозують перипроцедурні результати, наприклад рестеноз коронарної артерії (Dai et al., 2020; Guan et al., 2018). Однак їх здатність прогнозувати появу пошкодження міокарда та ІМ типу 4а після втручання невідома, до того ж вони менш чутливі, ніж, наприклад, високочутливий тропонін Т/І (Schulte et al., 2019).
! Таким чином, високочутливий cTn має переваги перед іншими серцевими біомаркерами для виявлення перипроцедурного ураження міокарда та ІМ типу 4а у хворих на ХКС, які перенесли ЧКВ.
Роль електрокардіограми
Нові ішемічні зміни на ЕКГ, такі як елевація сегмента ST у точці J, горизонтальна/косонизхідна депресія сегмента ST у двох суміжних відведеннях або нові патологічні зубці Q, є однією з вимог для визначення ІМ типу 4а порівняно з допроцедурною електрокардіограмою (ЕКГ). Варто зазначити, що ізольований розвиток нових патологічних зубців Q після ЧКВ відповідає критеріям ІМ типу 4а, навіть якщо значення cTn підвищені та зростають, але ≤5×99-й процентиль від ВМН (Thygesen et al., 2019).
Наявність раніше виявленої блокади лівої ніжки пучка Гіса ускладнює діагностику нових ішемічних змін. Однак у пацієнтів із блокадою лівої ніжки пучка Гіса елевація сегмента ST ≥1 мм відповідно до комплексу QRS у будь-якому відведенні може бути показником гострої ішемії міокарда.
! Таким чином, нові ішемічні зміни сегмента ST та/або патологічні зубці Q на ЕКГ є одним із ключових критеріїв визначення ІМ типу 4а у хворих на ХКС, які перенесли ЧКВ.
Роль візуалізації серця
Трансторакальна ехокардіографія (ЕхоКГ) є найдоступнішим методом візуалізації для виявлення ознак нової втрати життєздатного міокарда або сегментарного порушення руху стінок лівого шлуночка (RWMA) як одного з діагностичних критеріїв для визначення ІМ типу 4а. Однак досить низька чутливість процедури ускладнює процес. Чутливість може бути покращено за допомогою контрастних речовин та розширених методів візуалізації, таких як тканинна доплерографія або просторове відстеження спеклів стінок міокарда, що здатні виявляти тонші RWMA (Senior et al., 2017; Flachskampf et al., 2011).
Через обмеження просторової роздільної здатності виявити ІМ типу 4а за допомогою перфузійної сцинтиграфії міокарда (однофотонної або позитронної емісійної комп’ютерної томографії) може бути важко, якщо тільки зона незворотного ураження міокарда є незначною. Комп’ютерна томографія з контрастуванням здатна виявляти незворотні пошкодження міокарда у пацієнтів із ГКС, але її роль у візуалізації ІМ типу 4а після ЧКВ в осіб із ГКС не вивчали (Watabe et al., 2016).
Серцево-судинний магнітний резонанс із пізнім посиленням гадолінію (LGE-CMR) – золотий стандарт візуалізації для виявлення та кількісної оцінки незворотного ураження міокарда. При використанні даної методики з метою визначення ІМ типу 4а у хворих на ХКС та ГКС дослідникам вдалося отримати чітке уявлення про патофізіологію, що лежить в основі хвороби (Selvanayagam et al., 2005). LGE-CMR дозволив виявити 3,1-кратне підвищення частоти MACE при середньому періоді спостереження 2,9 року, хоча були показані лише помірні кореляції з ІМ типу 4a (Locca et al., 2010; Rahimi et al., 2009). Однак LGE-CMR може пропустити розвиток перипроцедурного ураження міокарда (Marjot et al., 2017).
! Отже, трансторакальна ЕхоКГ – найдоступніший метод візуалізації серця для виявлення ознак нової втрати життєздатного міокарда або RWMA з метою визначення ІМ типу 4а у пацієнтів із ХКС після ЧКВ, хоча не такий чутливий, як інші процедури.
Роль коронарографії
Відповідно до четвертого UDMІ, одним із ключових критеріїв діагностики ІМ типу 4а в осіб із ГКС після ЧКВ є новий епізод ішемії міокарда (Thygesen et al., 2019). Про це свідчать дані коронарографії, що відповідають обмежувальним кровоток перипроцедурним ускладненням, як-от розшарування коронарної артерії, оклюзія епікардіальної артерії, порушення колатерального кровотоку, дистальна емболізація тощо.
Цікаво, що ускладнення ЧКВ, виявлені за допомогою коронарографії, не завжди пов’язані з підвищенням серцевих біомаркерів. До того ж незначне їх збільшення інколи виникає, приміром, через локальне пошкодження судин без очевидних коронарних ускладнень. Для доповнення результатів коронарографії з метою кращого розуміння патофізіології ускладнень після ЧКВ можуть бути використані методи внутрішньосудинної візуалізації.
! Таким чином, перипроцедурні ускладнення, що обмежують кровотік, виявлені шляхом виконання коронарографії, є одним із ключових критеріїв діагностики ІМ типу 4а у пацієнтів із ХКС, які перенесли ЧКВ.
Етіологія перипроцедурного ураження міокарда та ІМ типу 4а
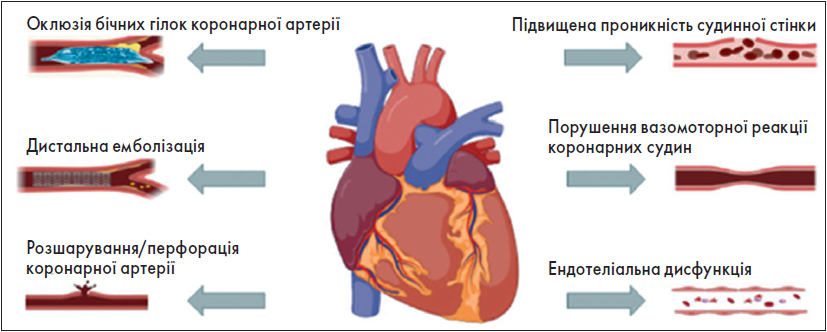
Етіологія перипроцедурного ураження міокарда та ІМ типу 4а є багатофакторною і може бути результатом ускладнень, асоційованих із ЧКВ, окремо або у поєднанні (рисунок). Патофізіологія, що лежить в основі перипроцедурного пошкодження міокарда й ІМ типу 4а, за своєю суттю сильно відрізняється від ІМ типу 1. Перший пов’язаний із ЧКВ і відбувається у контрольованих умовах катетерної лабораторії, тоді як другий часто виникає в екстрених позалікарняних ситуаціях і характеризується спонтанним розривом бляшки й коронарним тромбозом, а також супутньою системною запальною реакцією. Оклюзія бічних гілок коронарної артерії вважається найпоширенішою причиною ІМ типу 4а у пацієнтів із ХКС, які перенесли ЧКВ, але вплив на клінічні результати, ймовірно, залежить від її розміру (Lansky, Stone, 2010; Babu et al., 2011).
Рисунок. Етіологія перипроцедурного ураження міокарда та ІМ типу 4а
Незворотне пошкодження міокарда, спричинене оклюзією бічних гілок коронарної артерії після ЧКВ, можна виявити за допомогою LGE-CMR (Selvanayagam et al., 2005). Дистальна емболізація коронарного русла на тлі інтракоронарного тромбозу здатна призводити до розвитку феномена відсутності дистального / вповільнення коронарного кровотоку під час ЧКВ у пацієнтів зі ХКС. Незважаючи на доступні методи антикоагулянтної та антитромбоцитарної допоміжної терапії та використання аспіраційних чи захисних засобів, емболізації запобігти неможливо (Choi et al., 2004).
Тромбоз та нейрогормональна активація можуть викликати коронарний вазоспазм під час ЧКВ в епікардіальних артеріях дистальніше місця втручання і розвиток феномена відсутності дистального / вповільнення коронарного кровотоку та перипроцедурного ураження міокарда. Крім того, коронарна мікроциркуляторна дисфункція інколи розвивається внаслідок дії потужних вазоконстрикторів, таких як серотонін та ендотелін, що вивільняються з активованих тромбоцитів й ендотелію (Salloum et al., 2005).
Фактори, пов’язані з ЧКВ, такі як попередня дилатація та частково оклюзійні пристрої, що необхідні для оптимального розміщення стента, можуть спричинити подовження часу повної оклюзії судин і перипроцедурне ураження міокарда. Різке закриття судини під час ЧКВ зазвичай викликане розшаруванням проксимальніше або дистальніше стенту або його гострим тромбозом. Інші рідкісні перипроцедурні причини пошкодження міокарда включають перфорацію / повітряну емболію коронарної артерії та аритмії. Повідомлялося, що навіть транзиторні оклюзії коронарної артерії під час балонної ангіопластики збільшують cTn під час ЧКВ у пацієнтів із ХКС (Arnadottir et al., 2021).
! Таким чином, етіологія перипроцедурного ураження міокарда та ІМ типу 4а є багатофакторною, основними причинами якої є оклюзія бічних гілок та дистальна емболізація.
Незалежні предиктори MACE після ЧКВ
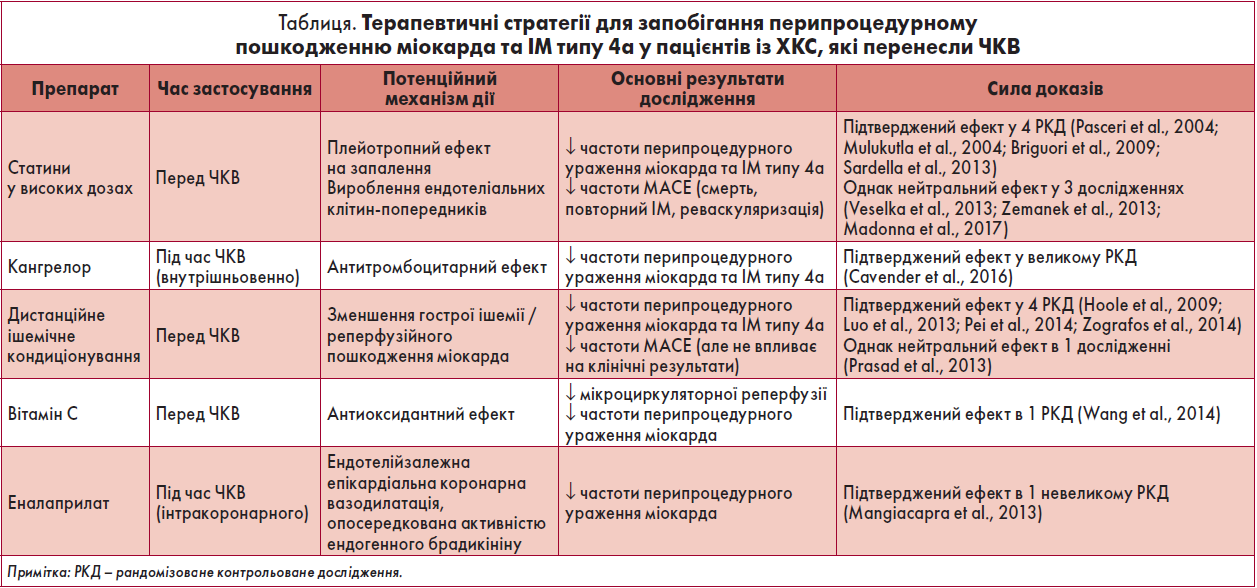
Було показано, що різні особливості пацієнта, характеристики ураження та перипроцедурні фактори є незалежними предикторами пошкодження міокарда, ІМ типу 4a та MACE у хворих на ХКС, які перенесли ЧКВ (Silvain et al., 2021; Chen et al., 2017). Виявлення цих чинників перед втручанням дозволить ідентифікувати пацієнтів із підвищеним ризиком виникнення цих ускладнень та запровадити профілактичні заходи (таблиця) (Zografos et al., 2014; Cavender et al., 2016).
За результатами кількох досліджень, підвищені вихідні (до ЧКВ) значення cTn є потужними незалежними предикторами MACE приблизно у 30% осіб із ХКС після ЧКВ (Jeremias et al., 2008; Prasad et al., 2008). Це, ймовірно, відображає популяцію хворих із вищим ризиком з точки зору наявних факторів ризику, навантаження коронарних бляшок та складності процедури. Відповідно, у дослідженнях, в яких оцінюють, чи є збільшення cTn після ЧКВ незалежним предиктором MACE, мають бути виключені пацієнти із підвищеними вихідними показниками cTn, або ж необхідно скорегувати цей фактор.
Прогностична значущість перипроцедурного ураження міокарда та ІМ типу 4а
Підвищення рівня МС-КК або cTn після ЧКВ пов’язане з ризиком розвитку майбутніх MACE, але у більшості медичних центрів стали віддавати перевагу визначенню саме cTn, зокрема високочутливого. У низці клінічних досліджень та метааналізів повідомлялося про кореляцію між збільшенням cTn після ЧКВ та підвищеним ризиком MACE.
Великий об’єднаний аналіз даних пацієнтів продемонстрував, що зростання рівнів МС-КК та cTn після ЧКВ незалежно асоційоване зі смертністю від усіх причин упродовж року (Garcia-Garcia et al., 2019). Однак у цьому дослідженні не було оцінено, чи збільшення cTn після ЧКВ як безперервна змінна є предиктором смерті від усіх причин протягом року.
J. Silvain et al. (2021) виконали об’єднаний аналіз даних 9081 пацієнта із ХКС після ЧКВ, зосередивши увагу на підвищенні рівня cTn унаслідок процедури. Автори ретельно оцінювали вихідне (до ЧКВ) значення cTn. Частота ІМ типу 4а після процедури у підгрупі з 2316 хворих на ХКС із нормальними вихідними значеннями cTn становила 12,7%, до того ж його поява була потужним незалежним предиктором летальності від усіх причин упродовж року.
Частота перипроцедурного ураження міокарда у хворих на ХКС із нормальними вихідними показниками cTn становила 52,8% (79,8%, якщо високочутливий cTn), але ускладнення не корелювали зі смертністю від усіх причин протягом року (Silvain et al., 2021). Прогностично значуще або серйозне перипроцедурне ураження міокарда сталося у 18,2% пацієнтів із нормальними вихідними значеннями cTn і було незалежним предиктором смертності від усіх причин протягом року.
Як і очікувалося, прогностичні наслідки ІМ типу 4а більші, ніж серйозного пошкодження міокарда після ЧКВ, при цьому ризик 1-річної загальної смертності вищий у хворих на ІМ типу 4а порівняно з такими, що мають ураження міокарда.
Таким чином, аналіз показав, що нові ішемічні зміни на ЕКГ або дані обмежувальних кровотік ускладнень, виявлені за допомогою коронарографії, які потрібні для підтвердження ІМ типу 4а, є важливою додатковою прогностичною інформацію.
Ведення пацієнтів із перипроцедурним ураженням міокарда та ІМ типу 4а
Терапевтичні заходи перед ЧКВ
Настанова Американської колегії кардіологів (ACC), Американської асоціації серця (AHA) і SCAI 2005 р. щодо ЧКВ містила рекомендацію класу IIa для рутинного вимірювання рівнів серцевих біомаркерів (МС-КK та/або cTn) у всіх пацієнтів, які перенесли ЧКВ, і через 8‑12 год після процедури (Smith et al., 2006). Однак це положення не було вкалючене до настанови ESC/EACTS (2018) щодо реваскуляризації міокарда (Neumann et al., 2019).
Для виявлення ураження міокарда після втручання слід регулярно вимірювати вихідні (до ЧКВ) та перипроцедурні значення cTn (Thygesen et al., 2019). Для того щоб точно діагностувати серйозне пошкодження міокарда або ІМ типу 4а після ЧКВ, необхідні попередні дані щодо базового рівня cTn (до ЧКВ) для правильної інтерпретації його підвищення після втручання. Тож, за можливості, рекомендовано вимірювати вихідні показники cTn в усіх пацієнтів із ХКС, які проходять ЧКВ.
В оновленому звіті ESC (2017), присвяченому подвійній антитромбоцитарній терапії (ПАТТ) при ішемічній хворобі серця, рекомендоване застосування клопідогрелю (у навантажувальній дозі 600 мг та добовій – 75 мг) на додаток до ацетилсаліцилової кислоти (АСК) у пацієнтів із ХКС, які отримують планове ЧКВ (І, А) (Valgimigli et al., 2018). Це положення підтверджене результатами досліджень за участю хворих на ХКС, які перенесли ЧКВ, відповідно до яких попереднє лікування потужними інгібіторами P2Y12-рецепторів тікагрелором (до ЧКВ та щоденно протягом 30 днів) або прасугрелом (лише до ЧКВ) не знижувало частоти перипроцедурного ураження міокарда або ІМ (Silvain et al., 2020; Mehilli et al., 2020). При цьому тікагрелор асоціювався з підвищеним ризиком незначної кровотечі через 30 днів порівняно із клопідогрелем.
Для пацієнтів із ХКС, які не отримували ПАТТ та потребують ЧКВ, імовірно, доцільно відкласти процедуру на >2 год або навіть на наступний день, враховуючи те, що клопідогрель у навантажувальній дозі діє протягом 2 год. Однак у рідкісних випадках, коли у хворого на ХКС, що не отримував ПАТТ, необхідне проведення ургентного ЧКВ, доцільно розглянути пероральне навантаження розчинною АСК і тікагрелором або подрібненим прасугрелом з огляду на їх швидший початок дії (30 хв) із наступним застосуванням клопідогрелю (у навантажувальній дозі 600 мг, добовій – 75 мг). Якщо хворі даної когорти потребують виконання невідкладного складного ЧКВ, можна розглянути використання внутрішньовенного кангрелору швидкої дії для скорішого досягнення інгібування тромбоцитів під час ЧКВ (Cavender et al., 2016).
Окрім того, було оцінено низку інших терапевтичних стратегій щодо їх здатності запобігати перипроцедурному ушкодженню міокарда та ІМ типу 4а у пацієнтів із ХКС, якщо вони застосовувалися до ЧКВ. Так, є вагомі докази того, що використання статинів у високих дозах (наприклад, 80 мг аторвастатину або 40 мг розувастатину) перед ЧКВ може знижувати ризик перипроцедурного пошкодження міокарда, ІМ типу 4а та МАСЕ у хворих на ХКС (Pan et al., 2015).
Повідомлялося, що лікування колхіцином у низьких дозах переважно зменшувало клінічні події, спричинені ішемією, у пацієнтів із нещодавно перенесеним ІМ та осіб із ХКС (Tardif et al., 2019; Nidorf et al., 2020). Однак лікування ХКС колхіцином у високих дозах перед ЧКВ не впливало на зниження частоти перипроцедурного ураження міокарда та ІМ типу 4а порівняно із плацебо (Shah et al., 2004). На додаток, невідомо, чи здатний колхіцин у малих дозах після ЧКВ знизити частоту MACE в осіб із ХКС, які перенесли перипроцедурний ІМ типу 4а.
Терапевтичні заходи під час ЧКВ
У разі розвитку серйозних судинних ускладнень під час ЧКВ (наприклад, розшарування/зміщення бляшки, тромбоемболія, спазм або відсутність дистального / вповільнення коронарного кровотоку) пріоритетним є невідкладне лікування для відновлення коронарного кровотоку. Внутрішньосудинну візуалізацію за допомогою ультразвукового дослідження або оптичної когерентної томографії слід розглянути для виявлення та корекції механічних факторів, які можуть спричинити розшарування коронарних артерій або тромбоз стенту (Neumann et al., 2019).
Згідно з рекомендаціями ESC, застосування інгібіторів глікопротеїну IIb/IIIa доцільно розглядати у критичних ситуаціях, що включають високе навантаження тромбу під час процедури, вповільнення або відсутність коронарного кровотоку із закриттям стентованої коронарної судини (IIa, С) (Neumann et al., 2019). У разі розвитку вазоспазму або відсутності дистального коронарного кровотоку може бути корисним інтракоронарне введення судинорозширювальних засобів, таких як блокатори кальцієвих каналів, нітрогліцерин, нітропрусид або аденозин; але даних із приводу того, який препарат має переваги, бракує.
Терапевтичні заходи після ЧКВ
У разі появи рецидивних симптомів ішемії міокарда після ЧКВ слід негайно виконати ЕКГ та виміряти значення cTn (І, С) (Smith et al., 2006). Пацієнтів з ознаками ішемії міокарда та новим епізодом елевації сегмента ST необхідно терміново перевести до лабораторії катетеризації серця. У разі прийняття рішення про доцільність повторної коронарографії варто застосовувати індивідуалізований підхід відповідно до змін на ЕКГ, результатів cTn, характеру/величини ЧКВ та характеристик хворого.
В усіх пацієнтів із ХКС, які перенесли ЧКВ, рекомендовано, за можливості, вимірювати рівень cTn через 3‑6 год після ЧКВ. Якщо показники cTn зросли, слід розглянути подальший забір крові, щоб задокументувати пікове значення cTn через 12‑24 год після процедури (Miller et al., 2004; Thygesen et al., 2019). Це обов’язково для хворих, у яких спостерігаються перипроцедурні ускладнення, пов’язані зі зменшенням коронарного кровотоку, або ж зміни на ЕКГ свідчать про розвиток нового епізоду ішемії міокарда, для точного встановлення діагнозу ІМ типу 4а.
У пацієнтів із ХКС, у котрих протягом 48 год після ЧКВ на підставі підвищення рівня cTn >5×99-й процентиль від ВМН діагностували ІМ типу 4а та ознаки нової ішемії міокарда, доцільно виконати ЕхоКГ або іншу візуалізацію серця. Це потрібно для того, щоб виявити наявність нових епізодів втрати життєздатного міокарда або RWMA та оцінити фракцію викиду лівого шлуночка. Хворі на ХКС із діагностованим ІМ типу 4а мають підвищений ризик смерті від усіх причин упродовж року. Тож слід оптимізувати фармакотерапію, щоб зменшити ймовірність майбутніх МАСЕ (Silvain et al., 2021; Knuuti et al., 2020).
Чи отримають особи із ХКС та ІМ типу 4а, які ще не приймають інгібітори ангіотензинперетворювального ферменту або β-блокатори, переваги від додавання цих препаратів до фармакотерапії для зниження ризику розвитку MACE – невідомо, тож це необхідно оцінити у майбутніх дослідженнях.
Пацієнти без перипроцедурного ураження міокарда або незначним епізодом повинні отримувати медикаментозне лікування відповідно до рекомендацій ESC (Neumann et al., 2019; Knuuti et al., 2020).
Висновки
Прогностична значущість підвищення рівня серцевих біомаркерів у пацієнтів із ХКС, які перенесли ЧКВ, давно є предметом обговорень. Через брак наукових даних порогові рівні збільшення cTn після ЧКВ, що використовуються для визначення перипроцедурного ураження міокарда та ІМ, ґрунтуються на консенсусних висновках експертів. Як показано, ІМ типу 4а та перипроцедурне пошкодження міокарда є незалежними предикторами смерті протягом одного року. Необхідні подальші дослідження для пошуку й оцінки нових методів фармакологічного лікування з метою зниження ризику цих ускладнень та MACE у пацієнтів із ХКС після ЧКВ.
Підготувала Олена Коробка
Оригінальний текст документа читайте на сайті www.escardio.org