4 лютого, 2022
Досвід застосування ін’єкційних міорелаксантів із центральним механізмом дії при неспецифічному болю в спині та МФБС
Хронічний нейропатичний біль (НБ) – це патологія нервової системи, яка характеризується постійним або повторюваним епізодичним болем, що триває >3 міс. Больові відчуття протягом тривалого часу значно погіршують життя людини, серйозно впливаючи як на її стан здоров’я, так і на економічні витрати. Для усунення больового синдрому все більше провідних неврологів застосовують міорелаксанти, які дозволяють зменшити надмірний потік імпульсів від уражених м’язових волокон. Про власний досвід застосування міорелаксантів у своїй доповіді на науково-практичній конференції «Клініко-практичні аспекти в сучасній неврології» розповіла завідувачка кафедри неврології та рефлексотерапії Національного університету охорони здоров’я України ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Наталія Костянтинівна Свиридова.
 НБ спричиняється ураженням периферичної та/або центральної нервової системи – ділянок, які відповідають за передачу та аналіз соматосенсорної інформації (температури, дотиків, болю). Ураження цих нервових структур зумовлює дисфункцію ноцицептивної та антиноцицептивної систем, у результаті чого навіть мінімальне подразнення нерва спричиняє больові відчуття, які варіюють від незначного дискомфорту до вираженого та навіть нестерпного болю, що потребує якісного й ефективного лікування. Останнє насамперед залежить від етіології та клінічної форми хвороби.
НБ спричиняється ураженням периферичної та/або центральної нервової системи – ділянок, які відповідають за передачу та аналіз соматосенсорної інформації (температури, дотиків, болю). Ураження цих нервових структур зумовлює дисфункцію ноцицептивної та антиноцицептивної систем, у результаті чого навіть мінімальне подразнення нерва спричиняє больові відчуття, які варіюють від незначного дискомфорту до вираженого та навіть нестерпного болю, що потребує якісного й ефективного лікування. Останнє насамперед залежить від етіології та клінічної форми хвороби.
Етіологічні чинники захворювання надзвичайно різноманітні. Згідно з останніми даними, основними причинами появи НБ є:
- порушення обміну речовин;
- діабетична невропатія;
- нейродегенеративні захворювання;
- судинні захворювання;
- автоімунні патології;
- пухлини;
- травми;
- інфекції;
- отруєння;
- спадкові захворювання.
На сьогодні єдиною відомою класифікацією НБ є міжнародна класифікація головного болю, яка обмежується лише ушкодженнями черепних нервів і невралгіями. Натомість, згідно з концепцією МКХ‑11, яка найближчим часом набере чинності, специфічні клінічні форми хронічного НБ (залежно від рівня ураження нервової системи) розподіляють на:
► периферичний НБ:
- невралгія трійчастого нерва (в т. ч. вторинні головні й орофасціальні болі);
- ушкодження периферичних нервів (у т. ч. хронічний посттравматичний біль);
- полінейропатія з больовим синдромом;
- постгерпетична невралгія;
- болісна радикулопатія;
► центральний НБ:
- ушкодження спинного та головного мозку (в т. ч. хронічний посттравматичний біль центрального генезу);
- постінсультний біль;
- біль, асоційований з розсіяним склерозом.
Однак у більшості випадків НБ є неспецифічним за своєю природою, що пов’язано з його поліетіологічністю, а в деяких випадках, навпаки, багатофакторність хвороби зумовлює «маскування» інших патологій у вигляді типової клініки НБ.
Клінічний випадок
Пацієнт К., 36 років.
Скарги та анамнез: чоловік скаржиться на болі в правому плечі без іррадіації, які тривають >3 міс. Попередні травми плеча та шиї заперечує.
Об’єктивно: під час огляду не виявлено обмежень обсягу рухів у плечовому суглобі. При неврологічному огляді вогнищевої неврологічної симптоматики також виявлено не було.
Результати додаткових обстежень: патологічних змін на рентгенограмі правого плечового суглоба не виявлено.
Початкове лікування: пацієнту було призначено курс фізичної терапії.
Через 2 міс хворий повернувся з тими самими скаргами, додатково повідомивши, що прийом безрецептурних аналгетиків і міорелаксантів надає йому лише нетривале полегшення. При більш детальному опитуванні, об’єктивному огляді, консультації ортопеда-травматолога та після проведення КТ правого плечового суглоба патології виявлено не було.
Лише під час третього звернення хворий почав описувати відчуття печіння за типом дизестезії, яке поширються від правого плеча вниз (уздовж руки до кисті), що дозволило запідозрити ураження гілок плечового сплетіння. При подальшому МРТ-дослідженні було виявлено об’ємне утворення в ділянці верхівки правої легені, після чого пацієнта було скеровано на консультацію до онколога.
Звичайно, такі хворі зустрічаються рідко, але лікар завжди має бути насторожений щодо таких випадків і за найменших сумнівів повинен проводити необхідні дообстеження для верифікації діагнозу. Натомість найчастіша клінічна форма НБ, з якою може мати справу кожен лікар, – це біль у спині.
Варто зауважити, що лише 5% дорсалгій з’являються внаслідок патології міжхребцевого диска, а основними етіологічними чинниками болю в спині є остеоартрит міжхребцевих (фасеткових) суглобів (спондилоартроз) і міофасціальний больовий синдром (МФБС). Рідше НБ у попереку зумовлюють ішемія паравертебральних м’язів, їх мікротравми та дисфункція фасеткових суглобів і зчленувань хребта.
Дорсалгії нерідко складно піддаються лікуванню і часто потребують специфічної мультимодальної терапії, одним з етапів якої є зниження м’язового тонусу. Останній ефект відносно легко досягається за допомогою використання міорелаксантів, чим пояснюється значне збільшення частоти їхніх призначень останніми роками.
C. Witenko та співавт. (2014) продемонстрували, що хоча міорелаксанти вважають суперечливою альтернативою для усунення загострень хронічного неспецифічного болю в спині, щонайменше 35% пацієнтів призначають їх за цієї патології, а 18,5% отримують початкову терапію міорелаксантами. Також часто вони призначаються для лікування гострого болю в спині.
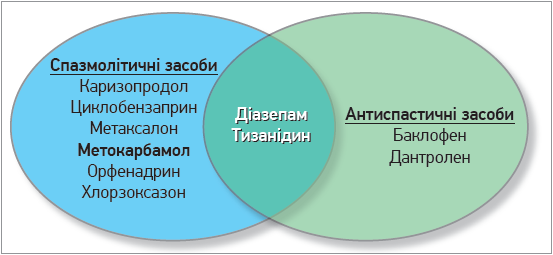
За рівнем впливу на нервову систему міорелаксанти розподіляють на засоби периферичної та центральної дії. Серед останніх виокремлюють антиспастичні та спазмолітичні препарати, що продемонстровано на рисунку.
Рис. Класифікація міорелаксантів центральної дії
Антиспастичні агенти впливають на спинний мозок або безпосередньо на скелетні м’язи, знижуючи м’язовий гіпертонус і припиняючи мимовільні спазми. Ці препарати використовуються при спастичних станах, як-от церебральний параліч, розсіяний склероз і травми спинного мозку. Поширеними антиспастичними засобами, які застосовуються в практиці, є баклофен і дантролен.
У свою чергу, спазмолітичні міорелаксанти зменшують м’язові спазми за рахунок зміни провідності центральної нервової системи; їх розподіляють на бензодіазепінові та небензодіазепінові препарати:
- бензодіазепіни (діазепам) посилюють постсинаптичну гальмівну дію ГАМК у нейронах і зазвичай використовуються для лікування гострого болю в спині та як седативні, анксіолітичні чи протисудомні засоби;
- небензодіазепінові засоби (каризопродол, метаксалон, метокарбамол) діють на стовбур головного мозку та спинний мозок і призначаються для зменшення м’язових спазмів при НБ.
За даними M.A. Uberall (2017), у Німеччині як препарат першої лінії з метою тривалого перорального лікування пацієнтів із м’язовим болем у спині / попереку великого поширення набув метокарбамол, що представлений в Україні препаратом Дорсум (ін’єкційною формою).
Дорсум – це ін’єкційний міорелаксант із центральним механізмом дії, ефект якого проявляється полегшенням болю, зменшенням спазму м’язів і підвищенням їхньої рухливості. Метокарбамол, який є активною речовиною препарату Дорсум, був схвалений Управлінням з контролю за якістю продуктів харчування та лікарських засобів (Food and Drug Administration, FDA, США) для полегшення дискомфорту, пов’язаного із гострим болем при захворюваннях опорно-рухового апарату, як доповнення до режиму обмеженої фізичної активності (м’язового відпочинку), фізіотерапії та інших заходів. В Україні його широко використовують за аналогічним показанням.
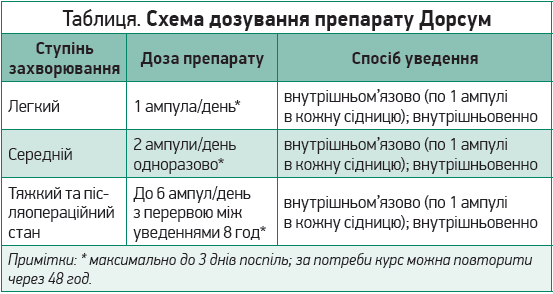
Перевагами препарату Дорсум є можливість його використання внутрішньом’язово та внутрішньовенно і зручність титрування добової дози, що дозволяє мінімізувати побічні ефекти, а також забезпечити необхідну дозу метокарбамолу в організмі. Схема дозування лікарського засобу продемонстрована в таблиці.
При в/в струминному типі введення 1 ампула Дорсум вводиться безпосередньо у вену з максимальною швидкістю 3 мл/хв (тобто 1 ампула вводиться приблизно за 2 хвилини). При в/в крапельному введенні 1 ампула Дорсум додається до в/в крапельниці 0,9 % розчину натрію хлориду (препарат не слід розводити більше ніж у 250 мл).
У 2021 році в Україні під керівництвом доктора медичних наук, професора Михайла Михайловича Ороса було проведено багатоцентрове дослідження з метою порівняння швидкості та вираженості міорелаксуючого ефекту ін’єкційних метокарбамолу (Дорсум) і тіоколхікозиду. У випробуванні взяли участь 90 хворих із неспецифічним болем у спині з м’язово-тонічним синдромом та міофасціальним больовим синдромом спини (МФБС), яких розподілили на 3 групи по 30 пацієнтів: перша група отримувала метокарбамол (Дорсум), друга – тіоколхікозид, третя – нестероїдні протизапальні препарати (НПЗП).
За результатами дослідження виявили, що вже через 3 дні після початку терапії стан пацієнтів (зменшення болю за ВАШ, візуальною аналоговою шкалою), котрі отримували метокарбамол, покращився на 49%, тоді як стан хворих, яким призначали тіоколхікозид, – на 36%, а тих, хто приймав НПЗП, – лише на 17%. У половини пацієнтів (15 з 30 в кожній групі) для оцінки впливу на м’язовий спазм було проведено ЕНМГ (електронейроміографію). Протягом 3 днів після старту лікування у 12 пацієнтів (80%) з групи метакарбамолу зареєстровано зникнення ознак спазму м’язів за результатами електронейроміографії, тоді як на тлі прийому тіоколхікозиду таких результатів досягло 8 пацієнтів (53,3%), а в групі контролю (НПЗП) – 7 (46,7%). Що стосується виникнення побічних явищ, то в групі пацієнтів, які отримували Дорсум (метокарбамол), жодних побічних явищ зафіксовано не було, що говорить про його гарну переносимість. Натомість пацієнти, які отримували тіоколхікозид, повідомляли про виникнення диспепсичних явищ та седативного ефекту.
На завершення доповіді Наталія Костянтинівна підкреслила, що завдяки кращій переносимості та вираженим знеболювальному і міорелаксуючому ефектам препарат Дорсум є засобом вибору серед ін’єкційних міорелаксантів при болю в спині, а також у пацієнтів із МФБС.
Підготував Євгеній Ботаневич