4 липня, 2023
Діагностика та лікування мігрені в загальній практиці
Мігрень – це складна хвороба, яка характеризується помірно тяжкими та тяжкими головними болями, що можуть асоціюватися з іншими симптомами на кшталт фотофобії, фонофобії, нудоти, блювання. Головні болі зазвичай є однобічними та тривають від 4 до 72 год, а між нападами пацієнти переважно асимптоматичні. Тригери нападів мігрені – найчастіше стреси, пропуск прийому їжі чи нестача сну (Kitson J., 2021).
Мігрені можуть виникати з аурою чи без неї. Аура має форму візуальних (поява плям і зигзагів перед очима, скотоми, часткова втрата зору) або сенсорних (відчуття поколювання чи заніміння) фокальних неврологічних симптомів, що можуть передувати головному болю або супроводжувати його. Аура є повністю зворотною і триває 5-60 хв (Kitson J., 2021).
Мігрень – найпоширеніший неврологічний розлад на первинній ланці медичної допомоги. За оцінками Національного інституту удосконалення медичної допомоги Великобританії (NICE), лише в Сполученому Королівстві на мігрень страждають ≈6 млн осіб (Sreiner T. J. et al., 2003). Відповідно до результатів дослідження Global Burden of Disease, мігрень – друга за частотою серед причин непрацездатності, а серед молодих жінок – навіть перша (Stejner T. J. et al., 2020). Хронічна мігрень уражає 2% загальносвітової популяції (Godsby P. J. et al., 2017). Початок хвороби зазвичай спостерігається в підлітковому віці чи на 3-й декаді життя, але пік поширеності – вікова група 30-40 р. Мігрень утричі частіше уражає жінок, ніж чоловіків (Kitson J., 2021).
! Роль сімейного лікаря у веденні пацієнта з мігренями є дуже важливою. Саме цей фахівець має виключити злоякісні патологічні стани та встановити точний попередній діагноз, що дозволяє зменшити навантаження на неврологів і фахівців із візуалізаційних досліджень.
Ключове значення в установленні діагнозу має збір анамнезу. Насамперед слід з’ясувати наявність червоних прапорців, які можуть свідчити про небезпечну причину головних болів (табл. 1).
|
Таблиця 1. Симптоми червоних прапорців |
|
|
Симптоми червоних прапорців |
Важливі альтернативні діагнози |
|
Атипова аура: рухова слабкість, двоїння в очах, однобічний зір, порушення рівноваги, знижений рівень свідомості |
Порушення з боку стовбура мозку чи сітківки; рухові розлади |
|
Головний біль, асоційований з гарячкою |
Інфекційний процес (менінгіт, енцефаліт, абсцес мозку) |
|
Різкий початок головного болю |
Субарахноїдальний крововилив, розшарування артерій, тромбоз венозного синусу мозку |
|
Зміни особистості |
Об’ємне утворення: добро- чи злоякісна пухлина |
|
Головний біль, який виникає при кашлі |
Внутрішньочерепна гіпертензія |
|
Ортостатичний головний біль |
Спонтанне витікання спинномозкової рідини |
|
Болючість скроневих ділянок |
Гігантоклітинний артеріїт |
|
Головний біль, асоційований з почервонінням очей і сльозотечею, |
Гостра закритокутова глаукома |
Під час збирання анамнезу необхідно розпитати пацієнта про патерн початку больового нападу, точну локалізацію болю, асоційовані симптоми (ауру, нудоту, блювання, запаморочення), інші неврологічні симптоми (знижений рівень свідомості, заніміння або слабкість у кінцівках), засоби, здатні полегшити біль (препарат, доза, ступінь ефективності), тригерні чинники та час між нападами. Мігрені притаманні продромальні (аура) та постдромальні (втома, низька здатність до концентрації) симптоми, сімейний анамнез схожих болів і зв’язок із менструальним циклом. Патерн симптомів допомагає виключити інші хвороби, що проявляються головним болем (табл. 2) (Kitson J., 2021). Наявність відповідного анамнезу часто полегшує установлення діагнозу, але особи з нечіткими чи атиповими симптомами нерідко потребують фізикального обстеження. Інструментальні дослідження зазвичай потрібні лише тоді, коли анамнез і фізикальне обстеження спричиняють занепокоєння, однак специфічні обстеження для діагностики мігрені відсутні. Пацієнтів з атиповими симптомами або наявністю червоних прапорців (насамперед вогнищевих неврологічних симптомів, судом та ознак інсульту) необхідно негайно скеровувати до невропатолога. Планового скерування потребують також хворі, які не відповіли на стандартне лікування. Відповідно до позиції Робочої групи з головного болю Іспанського товариства неврології (2020), особи з мігренню потребують консультації невропатолога в разі сумнівів у діагнозі, невдачі попереднього чи профілактичного лікування, атипової або подовженої аури, при головному болі внаслідок зловживання аналгетиками й хронічній мігрені, а також за очевидної недовіри пацієнта до первинної ланки медичної допомоги.
|
Таблиця 2. Патерни симптоматики основних хвороб, що проявляються головним болем |
||||
|
|
Мігрень |
Головний біль напруги |
Кластерний головний біль |
Головний біль унаслідок зловживання медикаментами |
|
Аура |
Так |
Ні |
Так |
Ні |
|
Тривалість головного болю |
4-72 год |
30 хв - 7 днів |
15 хв - 3 год |
Декілька годин чи весь день |
|
Частота головних болів |
Мінлива. Мігрень вважається епізодичною, якщо напади тривають <15 днів/міс, і хронічною, якщо вони спостерігаються >15 днів |
1-15 днів/міс |
Зазвичай 1-8 р/день протягом 4-12 тиж, згодом зменшується. Може виникати в той самий час року, наприклад, навесні чи восени |
Щодня, >15 днів/міс. |
|
Однобічність болю |
Однобічний |
Двобічний |
Однобічний |
Однобічний або двобічний |
|
Нудота ± блювання |
Так |
Ні |
Так |
Ні |
|
Фото/фонобобія |
Так |
Ні |
Так |
Ні |
|
Вираженість болю |
Помірний/сильний |
Незначний/помірний |
Сильний/дуже сильний |
Незначний/помірний/сильний |
|
Вплив щоденної активності |
Щоденна активність |
Щоденна активність |
Наявні неспокій, збудження |
Щоденна активність |
Лікування мігрені передбачає уникнення тригерів, які ідентифікував пацієнт. Для сприяння ідентифікації тригерів варто застосовувати щоденник головного болю. Оскільки поширеними тригерами є стрес, недосипання, дегідратація, пропуск прийомів їжі, надлишкове вживання кофеїну, менструація, для профілактики нападів мігрені доцільними є застосування когнітивної поведінкової терапії та забезпечення здорового способу життя. Для профілактичного лікування можуть застосовуватися пропранолол, топірамат та амітриптилін, однак пацієнтів необхідно повідомити про ризик застосування цих засобів. Так, β-блокатори протипоказані за бронхіальної астми та вагітності (Kitson J., 2021).
Основною групою препаратів для лікування гострого нападу мігрені є триптани, першу дозу яких призначають одразу в разі початку болю. Другу дозу слід приймати лише у випадку первинного покращення, після якого головний біль знову посилюється чи рецидивує.
! Триптани є дуже ефективними в контролі симптомів, що обумовлює їхню роль як препаратів вибору для купірування помірних або тяжких нападів мігрені. Найчастіше призначається пероральний суматриптан, це пояснюється його високою ефективністю, сприятливим профілем безпеки та економічною доступністю (Kitson J., 2021).
Суматриптан використовується в лікуванні мігрені >30 років. Механізм його дії полягає у вазоконстрикції краніальних артерій. Крім того, селективно зв’язуючись з 5-НТ1-рецепторами чутливих нейронів трійчастого нерва, який іннервує судини твердої мозкової оболонки, суматриптан блокує передачу ноцицептивних сигналів трійчастим нервом і протидіє вивільненню вазоактивних нейропептидів (Nonino F. et al., 2020). Оскільки патогенетичним підґрунтям мігренозних болів є дилатація певних краніальних артерій чи артеріовенозних анастомозів, а також нейрогенна екстравазація плазми в твердій мозковій оболонці, суматриптан успішно усуває такий біль (The Subcutaneous Sumatriptan Study Group, 1991).
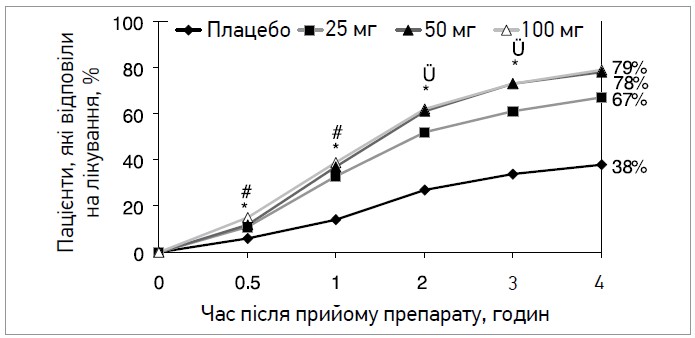
Спочатку суматриптан призначали в широкому діапазоні доз: від 25 до 300 мг, однак невдовзі було встановлено, що за кривою «доза – відповідь» високі дози мають зовсім незначні переваги; натомість дози 50 та 100 мг є найоптимальнішими (рис.).
Рис. Ефективність різних доз суматриптану порівняно із плацебо в лікуванні гострих нападів мігрені (Danlof C. et al., 2001)
! Суматриптан – єдиний триптан, внесений до переліку життєво необхідних ліків Всесвітньої організації охорони здоров’я (https://list.essentialmeds.org/); водночас це найкраще вивчений триптан, властивостям якого були присвячені декілька рандомізованих контрольованих досліджень та їхніх метааналізів.
Порівняно із плацебо, ацетилсаліциловою кислотою (АСК), парацетамолом та іншими пероральними триптанами суматриптан демонструє кращу ефективність щодо найбільш значущих клінічних наслідків. Так, суматриптан у дозі 100 мг має достовірну перевагу над АСК у дозі 900 мг у комбінації з метоклопрамідом 10 мг: через 2 год головний біль було повністю усунуто в 26% учасників групи суматриптану та в 16% осіб із групи АСК. Зафіксовано також перевагу суматриптану над розчинною АСК у дозі 1000 мг. Окрім того, застосування суматриптану асоціювалося з меншою потребою в засобах порятунку порівняно із парацетамолом у дозі 1000 мг у комбінації з метоклопрамідом 10 мг. Відповідно до висновку авторів метааналізу, суматриптан є фармакоекономічно доцільним ефективним препаратом для лікування мігрені, який не потребує складного моніторингу та може призначатися як перша лінія фармакотерапії більшості пацієнтів із мігренню, в т. ч. вагітним і жінкам, які годують груддю (Nonino F. et al., 2020).
Оскільки більшість популяції пацієнтів із мігренню становлять жінки репродуктивного віку, можливість застосування під час вагітності та лактації або в жінок, котрі можуть завагітніти, є надзвичайно важливою перевагою суматриптану. Дані 16-річного реєстру жінок, які під час вагітності приймали суматриптан, наратриптан або комбінацію суматриптан/напроксен, свідчать, що суматриптан не має тератогенного ефекту та не зумовлює вад плода. Отримані авторами результати відповідають даним обсерваційних досліджень (Ephross S. A., Sinclair S. M., 2014).
Цікаво, що суматриптан став першим препаратом у своєму класі, випробуваним для мініпрофілактики. У відкритому дослідженні нетривалий курс перорального суматриптану в дозі 25 мг 3 р/добу, який розпочинався за 2-3 дні до початку головного болю та тривав протягом 5 днів, повністю запобігав розвитку больового нападу в 52,4% випадків, а також знижував інтенсивність головного болю вдвічі й в >42% випадків пов’язаної з менструацією мігрені (Newman L. C. et al., 1998). Така інтермітувальна профілактика може значно покращити якість життя осіб із прогнозованим початком мігрені, зокрема в разі її зв’язку з менструальним циклом.
Отже, мігрень – поширене захворювання, яке різко погіршує якість життя, а також знижує працездатність, уражаючи переважно жінок репродуктивного віку. Типовий патерн мігренозних болів у більшості випадків дозволяє установити діагноз на первинній ланці, не призначаючи консультації вузького спеціаліста. Патогномонічні ознаки чи специфічні лабораторні / інструментальні обстеження для діагностики мігрені відсутні, тому додаткові обстеження призначаються здебільшого для виключення інших, а також небезпечніших патологічних станів. Профілактика мігренозних нападів полягає у модифікації способу життя (формування стресостійкості за допомогою психотерапії та технік осмисленості (майндфулнес), дотримання режиму праці й відпочинку, належне харчування і питний режим, достатня тривалість сну), а для їхнього усунення в гострому періоді використовуються триптани (насамперед суматриптан). Суматриптан є добре вивченим у клінічних дослідженнях, а також має високу ефективність саме щодо мігренозних болів, оскільки його специфічний подвійний механізм дії – звуження краніальних артерій та пригнічення больової імпульсації – дозволяє прицільно впливати на патогенетичне підґрунтя мігрені.
Амігрен (фармацевтична компанія «Астрафарм», Україна) – вітчизняний препарат суматриптану, представлений у двох дозах: 50 та 100 мг. Амігрен призначений для швидкого полегшення стану пацієнта при мігрені з аурою чи без неї. Клінічний ефект препарату спостерігається вже через 30 хв після його прийому. Амігрен рекомендовано застосовувати якнайшвидше після початку нападу мігрені, хоча він однаково ефективний на всіх стадіях мігренозної атаки. Рекомендована доза для дорослих становить 50 мг, але в деяких випадках її можна збільшити до 100 мг. Якщо пацієнт відреагував на першу дозу, але симптоми виникли знову, протягом подальших 24 год можна застосувати другу дозу, але загальна добова доза не має перевищувати 300 мг.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 11 (547), 2023 р.