19 квітня, 2024
Цервікогенний головний біль, пов’язаний із вертебрально-міофасціальними чинниками шийно-плечової локалізації: нові підходи до діагностування та лікування
 Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування.
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування.
Поширеність ГБ у різних країнах варіює від 5 до 200 випадків на тисячу населення, і 60% серед них – це люди працездатного віку (Сабовчик та Орос, 2018). За Міжнародною класифікацією ГБ 2-го перегляду (МКГБ‑2) Міжнародного товариства головного болю (2003), серед цефалгій виокремлюють первинний (мігрень, головний біль напруження та кластерний ГБ) і вторинний ГБ, що виникає як симптом основного захворювання. Серед вторинних цефалгій – біль, пов’язаний із патологічними процесами в ділянці шиї. Відповідно до Міжнародної класифікації хвороб 10-го перегляду (МКХ‑10), згаданий тип ГБ доцільно кодувати як G 44.8 – Інший уточнений синдром головного болю та М 54.2 – Цервікалгія, пов’язана з порушенням біомеханіки рухового акту та дисбалансу м’язово-зв’язково-фасціального апарату). Зважаючи на недостатню обізнаність лікарів із ГБ цервікального ґенезу, необхідність поліпшення його діагностування та вдосконалення підходів до лікування пацієнтів із цим типом ГБ, проблема цервікогенного ГБ потребує широкого висвітлення.
Цервікогенний головний біль
Цей тип ГБ нині розглядають не як самостійне захворювання, а як симптомокомплекс, етіологічно та патогенетично пов’язаний із певними порушеннями в шийному регіоні. Термін «цервікогенний ГБ» (ЦГБ) об’єднує різні за механізмами типи ГБ, пов’язані із патологічними станами шийного відділу хребта та інших структурних утворень шиї. ЦГБ – це рідкісний тип хронічного ГБ, що найчастіше виникає в осіб віком 30‑44 років. Його поширеність серед пацієнтів із ГБ становить 0,404% (Sjaastad, 2008). Він уражає чоловіків і жінок приблизно з однаковою частотою (співвідношення Ж/Ч становить 0,97) (Al Khalili et al., 2022).
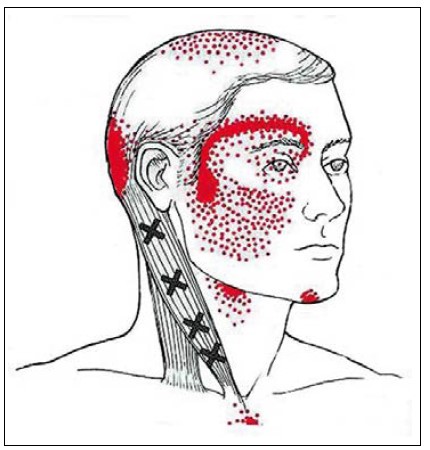
ЦГБ має ознаки однобічного болю, що виник у ділянці шиї та поширюється на її кісткові структури або м’які тканини. Зазвичай це хронічний і рецидивний ГБ, що починається після рухів шиї та супроводжується обмеженням діапазону рухів шиї (рис. 1).
Рис. 1. Цервікогенний головний біль
Адаптовано за D. G. Simons et al. Travell and Simons’
myofascial pain and dysfunction: the trigger point manual.
Williams and Wilkins. 1999. Vol. 1. Р. 310.
Проте його можна сплутати з мігренню, ГБ напруги або іншими первинними синдромами ГБ. Як відомо, ЦГБ притаманні певні особливості, що лягли в основу його діагностичних критеріїв згідно з МКГБ‑3 (Kane et al., 2019; Wu et al., 2019; Moye et al., 2019; Mares et al., 2019).
Так, згідно з МКГБ‑3, ЦГБ належить до підтипу 11.2.1 рубрики 11.2 – Головний біль, пов’язаний із патологією в ділянці шиї (IHS, 2018).
Діагностичні критерії та клінічні особливості ЦГБ, викладено в МКГБ‑3:
А. Біль походить із джерела в ділянці шиї та локалізується в одній або декількох зонах голови та/або обличчя та відповідає критеріям С і D.
B. Спостерігаються клінічні, лабораторні та/або нейровізуалізаційні ознаки порушення або ушкодження в ділянці шийного відділу хребта або м’яких тканин шиї, які є достовірною або можливою причиною ГБ.
С. Наявний причинний зв’язок ГБ із патологією шийної ділянки, що ґрунтується щонайменше на одному з таких симптомів:
- клінічні ознаки підтверджують наявність джерела болю в ділянці шиї;
- біль припиняється після діагностичної блокади структур шиї або нервових утворень.
D. ГБ припиняється протягом трьох місяців після успішного лікування порушення або ушкодження, що призвело до больового синдрому.
У примітках до згаданої рубрики класифікації зазначено, що напрямом дослідження ЦГБ на майбутнє є уточнення впливу його етіологічних чинників і механізмів на клінічний перебіг та підходи до лікування.
Анатомо-патофізіологічні основи
Вважається, що ЦГБ виникає внаслідок подразнення шийних структур, що іннервуються спинномозковими нервами С1, С2 і С3. Це верхні шийні синовіальні зчленування, верхні шийні м’язи, хребетна і внутрішня сонна артерії, тверда мозкова оболонка верхнього відділу спинного мозку (Lane and Davies, 2019).
Найчастіше ЦГБ виникає за патологічних змін у шийному відділі хребта дегенеративно-дистрофічної природи (як-от дистрофічні процеси в дисках, нестабільність шийного відділу, унковертебральні артрози тощо), які призводять до компресії або подразнення чутливих нервових корінців симпатичних нервів із подальшим рефлекторним напруженням м’язів шиї та потиличної ділянки. Вважається, що саме це є причиною болю, що поширюється в ділянку потилиці та/або очей (Al Khalili et al., 2022).
До больового синдрому, як правило, залучені периферичні та центральні механізми, а саме змінені реактивністю структури лімбіко-ретикулярного комплексу та дисфункції антиноцицептивного контролю. Місцем походження болю за цервікалгії також є дуговідросткові (фасеткові) суглоби і міжхребцеві диски (іннервуються синувертебральним нервом, нервом Люшка). Роль фасеткових суглобів С2-С3 є пріоритетною, із їхньою патологією пов’язано до 70% випадків ЦГБ (Bogduk and Govind, 2009). джерелами ЦГБ рідше є верхні шийні міжхребцеві диски, фасеткові суглоби C3-С4 і нижні шийні фасеткові суглоби (Park et al., 2011). Вважається, що асептичне запалення та нейротрансмісія в С-волокнах, спричинене патологією шийного диска, зумовлюють і посилюють біль за ЦГБ (Al Khalili et al., 2022).
У дослідженні J. Govind and N. Bogduk (2022) за участю 166 пацієнтів, у яких основною скаргою був ГБ, застосування діагностичної блокади допомогло встановити джерело болю у 75% випадків. Результати підтвердили, що для пацієнтів із ГБ його джерелом найчастіше був фасетковий суглоб С2‑3 – у 62% випадків, а C1‑2 і C3‑4 – у 7 і 6% випадків відповідно. Для осіб із ГБ, менш сильним, ніж біль у шиї, блокади були успішними у 67% випадків; фасетковий суглоб С2‑3 був джерелом болю у 42%, за ним ішли нижні шийні суглоби – у 18% і суглоб С3‑4 – у 7%. Спільним у реалізації больового синдрому в шийно-потиличній ділянці, із провідним м’язово-скелетним компонентом, є тригеміно-цервікальний механізм. У складі тригемінальної системи тригеміно-васкулярна і тригеміно-цервікальна системи відіграють провідну роль у розвитку больових синдромів у ділянці голови та обличчя. Тригеміно-васкулярна система передає сенсорну інформацію від твердої мозкової оболонки та судин середньої й передньої черепних ямок, беручи участь у реалізації вегетативно-судинних больових синдромів (як-от мігрень, періодична мігренозна невралгія). Тригеміно-цервікальна система проводить сигнали від сенсорних зон, що іннервуються корінцями С1-С2 шийного відділу спинного мозку (Морозова та ін., 2012).
Встановлення джерела ГБ в суглобах C1‑2, C2‑3 і C3‑4 у межах дослідження J. Govind and N. Bogduk (2022) узгоджується із сучасною парадигмою ЦГБ, згідно з якою ГБ являє собою переданий біль із верхнього шийного відділу хребта, механізм якого полягає в конвергенції в спинномозковому ядрі трійчастого нерва аферентів трійчастого нерва та спинномозкових нервів C1, C2 і C3.
Травма шиї, зокрема так звана хлистова (виникає внаслідок різкого раптового руху в шийному відділі хребта, що часто трапляється за автомобільних аварій), розтягнення або хронічний спазм м’язів скальпа, шиї або плечового пояса можуть спричиняти підвищення чутливості у цій ділянці, що подібно розвитку алодинії за хронічної мігрені. Пацієнти з нижчим больовим порогом сприйнятливіші до сильного болю, тому рання діагностика та терапевтичне втручання є дуже важливими (Al Khalili et al., 2022).
Клінічні особливості та механізми розвитку
Пацієнти із ЦГБ скаржаться на однобічний біль, топографія якого зазвичай походить від шиї, поширюючись на окуло-лобово-скроневу ділянку. Такий біль, як правило, є тривалим, із коливаннями інтенсивності від середньої до сильної, але не є нестерпним або пульсуючим (Pцllmann et al., 1997). ЦГБ може імітувати первинні синдроми ГБ, як-от ГБ напруги або біль за мігрені, хоча пацієнт рідше скаржиться на чутливість до світла та шуму, як за ГБ у разі мігрені. Це може бути пов’язано зі зменшенням діапазону рухів шиї та іпсилатеральним болем у шиї, плечі або руці. Пацієнти нарікають на те, що біль не усувається завдяки прийманню триптану, ерготаміну або індометацину. Вегетативні симптоми, як-от світлобоязнь, фонофобія, нудота та блювота, виникають нечасто (Al Khalili et al., 2022).
У дослідженні за участю 215 пацієнтів на підставі детального клініко-неврологічного, вертебро-неврологічного обстеження, даних інструментальних методів дослідження церебральної гемодинаміки (ультразвукова доплерографія), нейровізуалізаційних (рентгенографія, рентгенівська комп’ютерна [КТ] та магнітно-резонансна томографія [МРТ]), вегетологічних (оцінка стану вегетативних функцій за тестами та за допомогою вегетативних проб) і нейропсихологічних досліджень було виявлено та узагальнено клініко-неврологічні особливості розвитку та симптомів ЦГБ вертебрально-міфасціального походження:
1. Розвиток ЦГБ відбувається на тлі порушення біомеханічних рухових патернів за участю хребта, суглобів та м’язово-скелетних структур. Причому вагоме значення має не виразність дегенеративно-дистрофічних змін хребта, а зміни його біомеханіки, порушення рухового стереотипу. Здебільшого в анамнезі осіб із ЦГБ відзначається наявність черепно-мозкової, хлистової травми, а також патології скронево-нижньощелепного суглоба тощо. Досить часто ЦГБ має латералізацію.
2. Провокувальні чинники ЦГБ:
- різкий рух головою;
- незручна поза;
- тривале ізометричне напруження;
- переохолодження;
- стресова ситуація.
3. Серед клінічних особливостей можна виокремити три патогенетичні механізми, за якими відбувається перебіг ЦГБ – судинний, невралгічний і м’язового напруження (рефлекторний м’язово-тонічний). Найчастіше ці механізми поєднуються, тому важливими є їх виявлення та ідентифікація, без чого неможливо досягти бажаного клінічного ефекту (Морозова та ін., 2012).
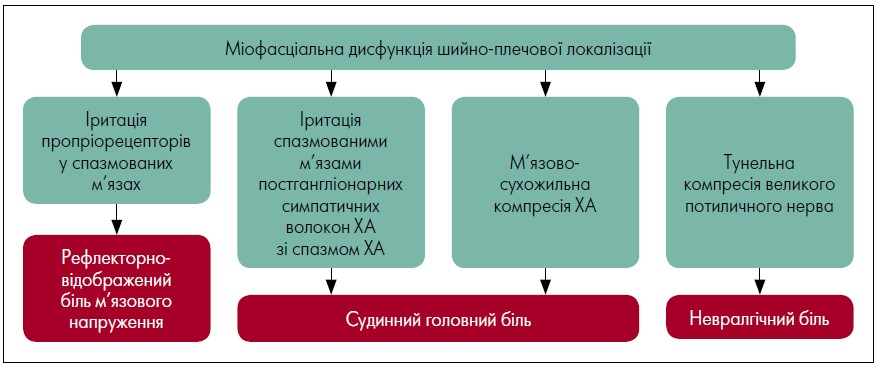
Чинники цервікогенного судинного ГБ можна розподілити на вертеброгенні та зумовлені міофасціальною дисфункцією. До вертеброгенних чинників належать: іритація артерії симпатичного сплетення за унко-вертебрального хребетного артрозу або гіперекстензіонного підвивиху хребців; іритація гілок аферентного симпатичного нерва в задньому корінці при задньобічній грижі диска та спондильозі; функціональне блокування у верхньошийних міжхребцевих суглобах С0-С1, С1-С2, С2-С3; артрози унковертебральних зчленувань, біомеханічна патологія у вигляді порушень постави з розвитком переднього положення голови та компенсаторної гіпермобільності середньошийних сегментів тощо. До міофасціальних – компресійний (за синдрому нижнього косого м’яза голови, внаслідок чого відбувається компресія великого потиличного нерва та хребетної артерії); наявність міофасціальних тригерних точок шийної та верхньої мускулатури спини; аномалії мускулатури шийного відділу хребта тощо (рис. 2).
Примітка: ХА – хребтова артерія
Рис. 2. Патогенетична концепція цервікогенного головного болю
Адаптовано за Морозова О. Г., Ярошевський О. А. Міофасціальна дисфункція і порушення біомеханіки хребта в генезі
головного болю та головокружіння. Міжнародний неврологічний журнал. 2012. Вип. 4, № 50.
URL: http://www.mif-ua.com/archive/article/32373.
Судинний ГБ має перебіг за трьома механізмами: 1) вазомоторним; 2) ішемічно-гіпоксичним; 3) венозним. Вазомоторний ГБ зазвичай має пульсуючий характер, локалізується у ділянці потилиці з іррадіацією у скроню; якщо цей біль однобічний, то нагадує мігрень, але може бути і двобічним.
За тривалої компресії чи іритації вегетативного сплетення та хребтових артерій виникає рефлекторний спазм, що призводить до звуження просвіту судини і розвитку недостатності мозкового кровообігу. Це проявляється у вигляді ГБ, який називають ішемічно-гіпоксичним. Він може супроводжуватися головокружінням (вертиго), запамороченням і когнітивними й емоційно-вегетативними порушеннями, оскільки вертебрально-базилярний басейн забезпечує кровопостачання лімбіко-ретикулярного комплексу, стовбурових структур і потиличних відділів кори великих півкуль.
Біомеханічні порушення шийно-грудного відділу хребта, неоптимальна статика та міофасціальна дисфункція призводять до розвитку синдрому хребетної артерії навіть у молодих пацієнтів (Ярошевський, 2018). Основними причинно-наслідковими механізмами синдрому хребетної артерії є компресія стовбура артерії та вегетативного сплетення і звуження просвіту судини через рефлекторний спазм. Наслідком є зменшення припливу крові до задніх відділів мозку з подальшим розвитком недостатності мозкового кровообігу, що підтверджується результатами доплерографічних досліджень. В осіб похилого віку, які страждають на атеросклероз і артеріальну гіпертензію, розвиток недостатності мозкового кровообігу у вертебро-базилярній системі артерій прискорюється та посилюється, що призводить транзиторних ішемічних атак чи мозкових інсультів (або до прогресування хронічних порушень мозкового кровообігу з поглибленням порушень когнітивних функцій). Третім варіантом судинного ГБ у пацієнтів із вертебрально-міофасціальними чинниками є венозний. Венозна дисгемія найчастіше проявляється вранішнім ГБ, або болем після тривалого ізометричного напруження м’язів шиї.
ЦГБ із невралгічним механізмом розвитку болю виникає в разі залучення до патологічного процесу великого потиличного нерва за наявності тонічних і дистрофічних змін у напівостистому і нижньому косому м’язах голови (у верхньо- та середньошийних ділянках). Є два варіанти розвитку цервікогенної невралгії – компресійний (тунельний) та/або іритативний. Для ЦГБ із невралгічним механізмом розвитку притаманний постійний або нападоподібний біль у шиї. За гострої цервікалгії (так званих «шийних прострілах») біль буває дуже інтенсивним, «прострілюючим», «як удари струмом», іноді стає свердлячим, тупим і завжди відчувається в глибині шиї. Цей біль здебільшого виникає вранці, після сну, супроводжується напруженням / скутістю шийних м’язів і тугорухливістю в шийному відділі хребта. Часто виникають фіксовані пози шийного відділу і відчуття «відлежування» шиї вранці. У разі кашлю та чиханні біль посилюється переважно з характерною однобічною локалізацією. Частина хворих скаржиться на неможливість повернути голову, відчуття «колу» в шиї.
За значної тривалості захворювання відзначається хрускіт у ділянці шиї під час рухів голови. Напади болю зазвичай провокуються незграбними рухами або переохолодженням. Дані об’єктивного дослідження підтверджують однобічне обмеження рухливості в шийному відділі хребта, дефанс шийних м’язів; за пальпації виникає болючість фасеткових суглобів у зоні залученого до патологічного процесу хребцевого рухового сегмента. За хронічної іритації нерва невралгія трансформується в нейропатію потиличного нерва, для якої характерна болісна чутливість перикраніальних м’яких тканин у зазначеній ділянці навіть без поворотів голови. Пальпація точки великого потиличного нерва на середині лінії, що з’єднує соскоподібний відросток із С1, може зумовлювати стріляючий біль, що, своєю чергою, може призводити до анталгічної пози голови та шиї – цервікалгічної кривошиї (Морозова та ін, 2012).
Обстеження пацієнта з головним болем для виявлення його цервікогенної природи
Візуалізація шийного відділу хребта є недостатньо чутливою процедурою для діагностування ЦГБ, тому її не використовують широко в клінічній практиці, хоча вона може продемонструвати гіпо- або гіпермобільність на певному рівні шийного відділу хребта. МРТ, КТ та/або КТ-мієлографія може бути призначено для виключення вад розвитку, оцінювання патології нервових корінців або виявлення патології спинного мозку (як-от асиметрична фасеткова артропатія або ревматоїдні зміни навколо атлантоаксіального суглоба) (Knackstedt et al., 2012).
Обстеження пацієнта виконують за такою схемою:
1. Опитування, за якого слід поставити пацієнту такі питання:
- Де локалізоване місце найбільшої болючості, чи є біль одно- чи двобічним?
- Біль пульсуючий чи стискальний?
- Чи виникає біль рано-вранці? Чи не прокидаєтесь від болю?
- Чи не виникає біль під час закидання голови?
- Чи легко повертати голову?
- Чи не було травм голови та шиї?
- Чи немає обмежень рухів головою, чи немає хрускоту під час рухів?
- Чи трапляються запаморочення?
- Чи супроводжується ГБ зоровими або слуховими порушеннями? Чи виникає під час ГБ нудота або блювання?
- Яким є характер болю – нападоподібним чи постійним?
- Чи немає болю, поколювання, оніміння, слабкості в руках?
- Чи посилюється біль під час руху?
- Чи є біль у ділянці плечей?
2. Візуальна діагностика, яка має важливе значення для виявлення біомеханічної патології хребта).
Під час огляду оцінюють:
- Положення плечей.
- Положення голови.
- Контури шиї під час огляду збоку.
- Ходу (наявність плоскостопості, сколіозу, порушення статури).
3. Об’єктивне дослідження передбачає:
- Загальне соматичне дослідження.
- Неврологічне дослідження (для диференційної діагностики з первинним та іншими варіантами вторинного ГБ).
- Мануальне та вертеброневрологічне дослідження:
1. пальпація м’язів надпліччя, шиї та голови для виявлення тригерних точок;
2. дослідження рухів у шийному відділі хребта (виконують у трьох напрямках, сидячи на стільці або кушетці):
- ротація;
- нахил убік;
- згинання / розгинання.
- Оцінювання активних рухів за їх обсягом у шийному відділі хребта в нормі: згинання – 45 градусів; розгинання – 50 градусів; нахили вбік (відведення і приведення) – 45 градусів у кожний бік; поворот (ротація) – 75 градусів у кожний бік.
Під час згинання / розгинання досліджується розтяжність передніх і задніх м’язів шиї. Оскільки при згинанні беруть участь верхня частина трапецієподібного м’яза, м’яз, що піднімає лопатку, ремінні, напівостисті, підпотиличні м’язи, то в разі порушення згинання хребта у шийному відділі виявляється міофасціальна дисфункція з болісними м’язовими ущільненнями саме в цих м’язах. За обмеження розгинання тригерні точки наявні в грудинно-ключично-сосцеподібному м’язі, передніх драбинкових м’язах. Якщо є рухові обмеження нахилу вбік – усі м’язові блоки локалізуються на протилежному боці в середньому та передньому драбинкових м’язах, у верхніх пучках трапецієподібного, грудинно-ключично-сосцеподібному м’язах. У разі обмеження повороту голови на унілатеральному боці страждає грудинно-ключично-сосцеподібний м’яз, верхні пучки трапецієподібного м’яза, на контралатеральному – ремінний м’яз голови і шиї, нижній косий м’яз голови. Для визначення м’язових тригерних точок розвитку ГБ необхідно сильно натискати на них упродовж 10‑15 секунд.
3. Лабораторна діагностика (клінічні та біохімічні дослідження крові для виключення запальних процесів).
4. Рентгенодіагностика, нейровізуалізація:
- Рентгенограма шийного відділу хребта з функціональними пробами.
- Рентгенограма черепа і краніовертебрального переходу.
- Рентгенограма атланто-окципітального зчленування.
- Ядерна МРТ головного та спинного мозку (Морозова та ін., 2012).
Підходи до лікування пацієнтів із цервікогенним головним болем
Лікувальна програма терапії за ЦГБ передбачає немедикаментозні та медикаментозні методи терапії. Завдання немедикаментозного підходу – корекція постурального м’язового дисбалансу, ліквідація патобіомеханічних порушень опорно-рухового апарата та міфасціальної дисфункції, симетризація м’язового корсета та його закріплення, вплив на вегетативно-емоційні порушення. Немедикаментозна терапія охоплює три блоки: 1) мануальна терапія; 2) рефлексотерапія (акупунктура); 3) лікувальна гімнастика. Поєднання лікувальної фізкультури з фізіотерапією сприяє стимуляції нейронних гальмівних систем на різних рівнях спинного мозку та активації низхідних гальмівних шляхів (Al Khalili et al., 2022).
Анестетична блокада для тимчасового полегшення болю допомагає підвищити толерантність пацієнта до фізіотерапії. Є докази на користь того, що цервікальні епідуральні ін’єкції стероїдів ефективні в лікуванні ЦГБ, що може бути зумовлено їхнім впливом на корінці шийних нервів, які сприяють зменшенню запалення нервових корінців і мікросудин (Zhou et al., 2010).
Медикаментозна терапія за наявності нейропатичного компоненту болю передбачає застосування прегабаліну або габапентину, а за хронічного болю у поєднанні з тривожно-депресивними епізодами – дулоксетину (Boudreau GP, Marchand, 2014).
За гемодинамічних порушень у вертебрально-базилярному басейні мозкових артерій і розвитку вторинних неврологічних порушень, а саме судинного ГБ, когнітивних, вестибулярних, емоційно-вегетативних порушень, перспективним є застосування для лікування пацієнтів із ЦГБ препаратів із нейропротекторною дією і здатністю долати гематоенцефалічний бар’єр.
Саме такі властивості притаманні препарату Нейротоп ФЛ (етилметилгідроксипіридину сукцинат) у формі розчину для ін’єкцій. Серед показань для його застосування – гострі порушення мозкового кровообігу; дисциркуляторна енцефалопатія; нейроциркуляторна дистонія; черепно-мозкові травми та їх наслідки. Препарат чинить широкий спектр терапевтичних ефектів: антиішемічні, кардіопротекторні, антиатерогенні, неврологічні (нейропротекторний та ноотропний), посилює дію бензодіазепінових анксіолітиків, протисудомних засобів (карбамазепіну), протипаркінсонічних засобів (леводопи). Нейропротекторна дія етилметилгідроксипіридину сукцинату зумовлена пригніченням генерації активних форм кисню та утворенням оксиду азоту, а також активацією ГАМК-ергічних механізмів вазодилатації. Препарат пригнічує утворення вільних радикалів і сприяє блокуванню маркерів запалення, зокрема цитозину; при застосуванні в терапевтичних концентраціях запобігає агрегації тромбоцитів. Внутрішньовенне або внутрішньом’язове введення етилметилгідроксипіридину сукцинату ефективне для лікування неврологічних розладів, зокрема нейродегенеративних захворювань, діабетичної полінейропатії, інфекційної нейропатії (Gupta et al., 2022). Широкий діапазон ефектів препарату за комбінованого введення з іншими лікарськими засобами сприяє синергічній дії та посиленню терапевтичного потенціалу.
Висновки
ЦГБ являє собою актуальну неврологічну проблему, що потребує подальшого дослідження. Своєчасне діагностування та адекватне лікування ЦГБ підвищує його ефективність та сприяє профілактиці рецидивів ГБ. Крім традиційних немедикаментозних підходів до лікування ЦГБ доречно застосовувати фармакотерапію, зокрема препарати широкого спектра дії, множинні ефекти яких дають змогу суттєво поліпшити стан пацієнтів та сприяти їх одужанню.