27 січня, 2021
Дженерики меропенему: порівняльний аналіз основних властивостей in vitro
Меропенем часто використовується у відділеннях інтенсивної терапії для лікування тяжких інфекцій, спричинених мікроорганізмами, стійкими до інших антибіотиків, таких як синьогнійна паличка. У даному дослідженні було розглянуто основні властивості дженериків меропенему, доступних у Європі, порівняно з оригінальним препаратом – їхня ефективність, антимікробна активність, стабільність, забарвлення у розчині та час розчинення.
Ключові слова: дженерики, меропенем, антимікробна активність, стабільність.
Меропенем часто використовується для лікування тяжких інфекцій, спричинених організмами, стійкими до інших антибіотиків, таких як синьогнійна паличка. Оскільки цей антибіотик відноситься до групи β-лактамів, його активність залежить від часу, протягом якого концентрація у плазмі залишається вищою за мінімальну інгібуючу концентрацію (MIК) збудника, через що введення препарату проводиться шляхом тривалої інфузії [1]. Однак це не відповідає вимогам збереження стабільності [2], що обмежує офіційно затверджений час інфузії препарату 15-30 хв та зберігання його при температурі 25 °C до 3 год [3]. За використання оригінального продукту (Meronem) зберігання до 8 год є прийнятним за умови, що температура зберігання буде на рівні ≤25 °C [2, 4-7]. Проте ситуація ускладнилася через створення дженериків меропенему, щодо яких часто відсутні детальні дослідження стабільності. Більше того, є опубліковані докази змін деяких властивостей, зокрема швидкості розчинення [8], що можуть стати критичними при використанні концентрованих розчинів.
Це багатоцентрове дослідження спрямоване на перевірку потенційних відмінностей в антимікробній активності, стабільності та тривалості розчинення дженериків меропенему порівняно з оригінальним препаратом.
Методи дослідження
У дослідженні перевіряли основні властивості оригінального меропенему (порошок для внутрішньовенних ін’єкцій) та дженериків компаній Hospira (Бельгія), Sandoz (Бельгія), Fresenius-Kabi (Бельгія, Франція) або Aurovit (Іспанія).
Ізоляти P. aeruginosa були отримані від пацієнтів із діагнозом «внутрішньолікарняна пневмонія» [9]. МІК вимірювали шляхом мікророзведення бульйону відповідно до рекомендацій Інституту клінічних та лабораторних стандартів (CLSI) у коригованому катіонами агарі Мюллера – Хінтона.
Розчини меропенему готували в 0,9% розчині NaCl, щоб імітувати їхнє призначення шляхом тривалої або безперервної інфузії, та витримували при певних температурах до 8 год у темряві (щоб уникнути потенційної фотохімічної деградації) [10]. Колір розчину оцінювали візуально й фотометрично за допомогою мікропланшетного мультидетектора SpectraMax серії M. Стійкість меропенему перевіряли за допомогою методу рідинної хроматографії й тандемної мас-спектрометрії (LC-MS/MS), а швидкість його розчинення визначали шляхом лінійної регресії даних із розрахунком 95% довірчого інтервалу. Меропенем вважався стабільним до тих пір, поки його вміст залишався ≥90% від початкового значення [6, 11-13].
Дослідження розведення, що імітують болюсне введення меропенему, полягали в розчиненні 0,5 г препарату в 10 мл води для ін’єкцій [3]. Через деякий час у лабораторії вимірювали помутніння розчину за допомогою денситометра BioSan. У той самий час після розведення препарату його придатність до внутрішньовенного введення оцінювали медсестри (n=9), які не знали, з яким препаратом працюють.
Результати
Активність in vitro щодо синьогнійної палички
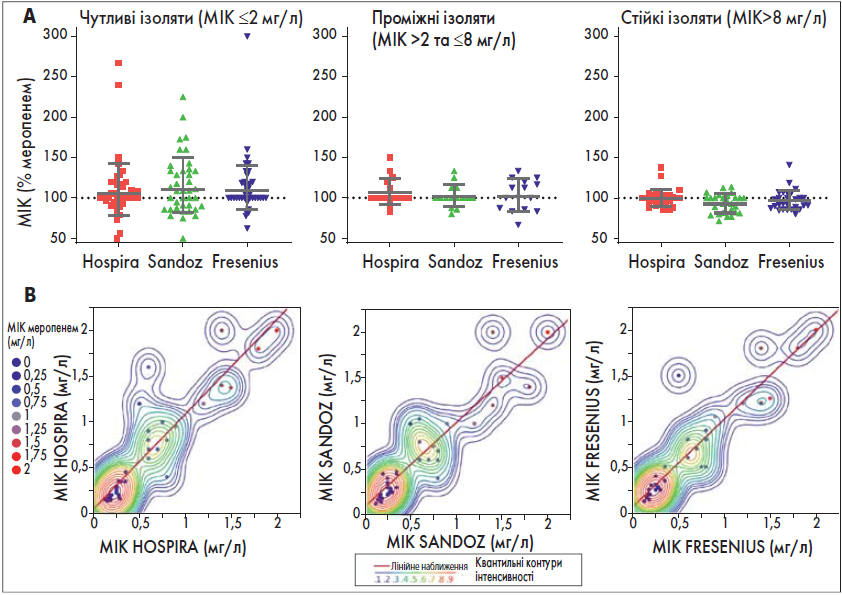
MIК, оцінені глобально (80 ізолятів; діапазон MIК 0,125-191 мг/л) або розділені за категоріями сприйнятливості (рис. 1А; 40 сприйнятливих, 13 проміжних та 27 стійких), не суттєво відрізнялися між оригінальним препаратом та трьома дженериками. Однак серед сприйнятливих ізолятів два показали МІК у ≥2 рази вищу для Hospira та Sandoz, а один – для Fresenius порівняно з оригінальним меропенемом, що, однак, не вплинуло на їх категоризацію згідно з нормами Eucast (Європейський комітет із тестування антимікробної чутливості).
Лінійна регресія між оригінальним меропенемом та препаратами Sandoz або Fresenius становила лише 0,921 і 0,959 відповідно (рис. 1B), що свідчить про те, що ці дженерики були дещо менш потужними.
Рис. 1. Порівняльне вимірювання антимікробної активності оригінального препарату меропенему (Meronem) та трьох дженериків (Hospira, Sandoz та Fresenius) проти клінічних ізолятів синьогнійної палички у пацієнтів із діагнозом внутрішньолікарняної пневмонії (n=80)
Забарвлення та стійкість
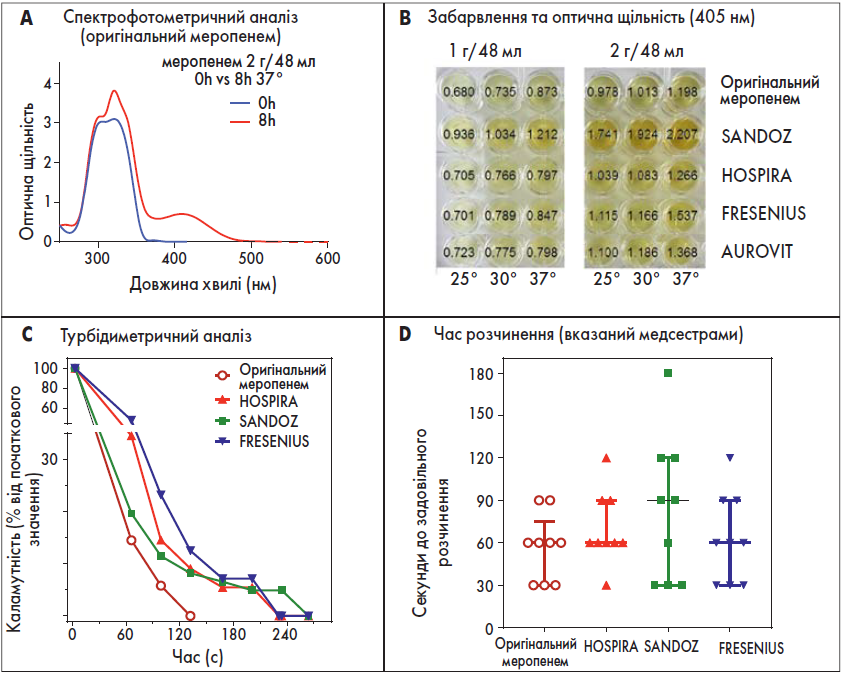
Препарати меропенему (1 г або 2 г у 48 мг/л), що вводяться за допомогою шприців, швидко змінюють своє забарвлення. На рис. 2А показана зміна спектра поглинання оригінального препарату після зберігання розчину 2 г/48 мл при 37 °C протягом 8 год. На рис. 2B відображено колір усіх препаратів за будь-яких умов випробування. Зразки Sandoz були більш інтенсивно забарвлені, ніж інші препарати, за будь-яких умов.
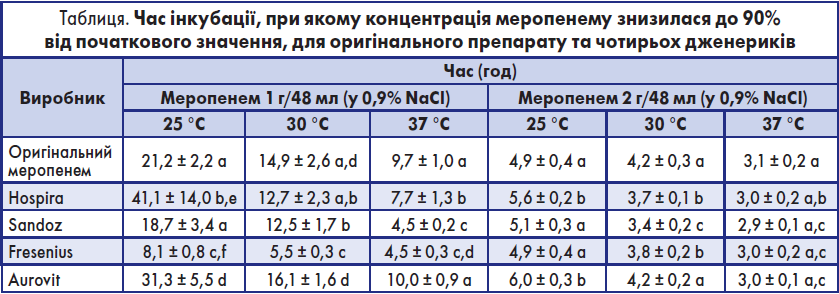
Ті самі препарати використовувались для вимірювання часу зміни концентрації меропенему. Втрата меропенему із часом у всіх препаратів залежала як від концентрації, так і від температури. У таблиці представлено час, необхідний для зниження концентрації меропенему до 90% від її початкового значення, у кожному випробуваному стані для кожного препарату. При концентрації 1 г/48 мл Fresenius був найменш стабільним, при цьому межа 90% була досягнута лише через ~8 год при 25 °C і через 4,5 год при 37 °C. Для концентрації 2 г/48 мл ця межа у 90% була досягнута через ~5-6 год при 25 °C і через ~3 год при 37 °C для всіх препаратів.
Час розчинення
На рис. 2С показано, що каламутність розчинів меропенему, приготованих з оригінального препарату, швидко зменшувалася, досягаючи нульового значення протягом ~130 с. Розчини від Hospira та Fresenius продемонстрували початкову затримку розчинення, і всі три дженерики показали плато з помутнінням (неповне розчинення) до 200 с (Hospira та Fresenius) або 230 с (Sandoz). На рис. 2D зазначено час розчинення, після якого окремі медсестри оголосили розчин придатним для внутрішньовенного введення. Час >90 с був більш характерним для дженериків (особливо Sandoz), ніж для оригінального препарату.
Рис. 2. Забарвлення та розчинення оригінального меропенему або дженериків для розчинів, приготованих у 0,9% NaCl для тривалої або безперервної інфузії (A, B), та розчинів, приготованих у воді для ін’єкцій (50 мг/мл) для болюсного введення (C, D)
Обговорення
Дженерики активно використовуються у клінічний практиці. Чинні європейські норми [14, 15] передбачають, що в цих препаратів має бути однаковий якісний і кількісний склад діючої речовини та така ж сама фармацевтична форма, що й у референтного лікарського засобу. При цьому дослідження біодоступності препаратів не є обов’язковим, у результаті чого ключові властивості, які можуть впливати на загальну терапевтичну ефективність та безпеку антибіотика, такі як антимікробна активність, стабільність, зовнішній вигляд продуктів розпаду, швидкість та ступінь розчинення, зазвичай не перевіряються.
Дослідження антимікробної активності дженериків меропенему дало обнадійливі результати, оскільки всі випробувані препарати показали подібні до оригінального меропенему MIК на всій панелі використовуваних клінічних ізолятів. Трохи нижча ефективність Sandoz та Fresenius порівняно з оригінальним меропенемом може вважатися майже незначущою.
Однак ситуація є менш оптимістичною щодо інших властивостей препаратів. У дослідженні представлені докази суттєвих відмінностей щодо стабільності, деградації, легкості та швидкості їх розчинення.
На початку дослідження автори зауважили, що меропенем нестабільний у розчині, і лише розчини з низькою концентрацією (1 г/48 мл) можна зберігати до 8 год при температурі ≤25 °C [2, 5-7]. Проте при використанні концентрованих розчинів меропенему шляхом безперервної інфузії температура та час зберігання препарату не перебувають під суворим контролем.
Особливо тривожним є те, що один дженерик (Fresenius) був явно менш стабільним, що може призвести до недостатньої терапевтичної ефективності при його використанні в неконтрольованих умовах [16].
Також було задокументовано, що розчини дженериків Sandoz мають більш насичений колір, ніж оригінальний препарат (навіть якщо зберігання проводилось у захищених від світла контейнерах), що збільшує ризик цитотоксичності продуктів деградації меропенему [17].
Ще один висновок дослідження – дженерикам потрібно більше часу для повного розчинення (можливо, через наявність більш грубих частинок [8]), що є потенційною проблемою безпечного болюсного введення препарату.
Це дослідження має очевидні обмеження. По-перше, препарати меропенему, які були протестовані, отримані лише від п’яти постачальників. Це означає, що висновки не можуть стосуватися інших партій препаратів, інших постачальників і, звичайно, інших антибіотиків. По-друге, не були вивчені причини (хімічні, фізичні тощо) відмінностей, зазначених у контексті цього дослідження, оскільки вони можуть бути досить складними, специфічними для кожного продукту та ситуації. По-третє, у ході дослідження не проводилося тестування на терапевтичну еквівалентність на тваринах [18] або пацієнтах [19].
Отже, результати дослідження доводять необхідність визначення фактичної придатності кожного дженерика порівняно з оригінальним препаратом, оскільки основні властивості дженериків можуть суттєво відрізнятися, що буде позначатися на їхній клінічній ефективності.
Список літератури знаходиться в редакції.
Підготувала Анастасія Романова
За матеріалами: Delattre I.K., Briquet C., Wallemacq P., Tulkens P.M., Bambeke F.V. Comparative in vitro antimicrobial potency, stability, colouration and dissolutiontime of generics versusin novator of meropenem in Europe. International Journal of Antimicrobial AgentsVolume 55, Issue 1, January 2020, 105825.
Стаття друкується за підтримки
Представництва «Пфайзер Експорт Бі.Ві.» в Україні. PP-MRR-UKR-0031