23 травня, 2021
Отрута, що лікує: ефективна терапія остеоартриту місцевим препаратом на основі зміїної отрути
Ліки й отрути – суть одна й та сама, все залежить від дози
Парацельс
 У світі на сьогодні виявлено понад 100 тис. видів отруйних тварин. Кожна з них здатна виробляти секрети, які часто містять до 100 різних молекул та ефективно використовуються для захисту й полювання на здобич. Отрути тварин є складними хімічними сумішами фармакологічно активних компонентів, зокрема білків, пептидів та ферментів зі специфічною біологічною активністю, а також деяких небілкових сполук, таких як вуглеводи, ліпіди, іони металів і невстановлені натепер речовини.
У світі на сьогодні виявлено понад 100 тис. видів отруйних тварин. Кожна з них здатна виробляти секрети, які часто містять до 100 різних молекул та ефективно використовуються для захисту й полювання на здобич. Отрути тварин є складними хімічними сумішами фармакологічно активних компонентів, зокрема білків, пептидів та ферментів зі специфічною біологічною активністю, а також деяких небілкових сполук, таких як вуглеводи, ліпіди, іони металів і невстановлені натепер речовини.
При вивченні отрут тварин дослідники спершу мали на меті зрозуміти їх дію та можливості отримання протиотрут. Згодом додатковими причинами, які зацікавили науковців у всьому світі, стали різноманітність складу отрут тварин, спеціалізація та ефективність компонентів, більшість із яких – пептиди, що з високою селективністю та спорідненістю впливають на безліч молекулярних мішеней, зокрема мембранні рецептори, іонні канали, ферменти або різні гемостатичні шляхи (Beraud, Chandy, 2011). Нині компоненти отрути тварин використовують як цінні та потужні засоби фармакологічних досліджень.
Фармацевтична промисловість виробляє такі препарати, як каптоприл, аграстат та ептифібатид, розроблені на основі компонентів зміїної отрути (Waheed et al., 2017). Багато додаткових складових отрут тварин наразі проходять різні стадії клінічних досліджень як медикаментозні засоби.
Зміїна отрута як засіб для знеболення
Адекватний контроль болю все ще залишається значним викликом та незадоволеною медичною потребою у ХХІ ст. Оскільки потенціал так званих малих молекул, які зазвичай використовують для знеболювання, не завжди дозволяє досягти необхідних рівнів зменшення болю та селективності, при розробці нових препаратів науковці все частіше звертаються до природних речовин.
Отруйних тварин зазвичай стереотипно сприймають виключно як джерела болю й страждань. Однак саме отрути, які можуть призвести до смерті при безпосередньому «введенні» твариною-господарем, можуть виявитися анальгетиками наступних поколінь і вводитимуться клініцистами з метою припинення болю, поліпшення, а можливо і збереження, якості життя пацієнтів.
Останніми роками відбулися значні відкриття знеболювальних властивостей природних отрут змій, павуків і навіть комах, які є джерелами отримання пептидів із величезним терапевтичним потенціалом. Перетворення білкової отрути на фармацевтичне «рідке золото» все частіше стає метою фармацевтів і клініцистів (Trim et al., 2013).
«Мішені» терапії болю
Більшість «фармакологічно корисних» білків при терапії болю – це рецептори, пов’язані з G-білком (GPCR), ферменти, іонні канали та навіть фактори росту. Нині GPCR є найпоширенішими «мішенями» для наявних методів лікування з використанням іонних каналів (Mathie, 2010).
Морфін є одним із перших відомих і досі найчастіше використовуваних анальгетиків, що діє на опіоїдні рецептори GPCR, але значні побічні ефекти та фармакологічні проблеми все ще перешкоджають його застосуванню. Інгібітори ферментів, що пригнічують активність циклооксигеназ (ЦОГ), також мають давню історію клінічного використання. Дію цих нестероїдних протизапальних препаратів (НПЗП) було вдосконалено за рахунок зменшення активності ЦОГ‑1 та зосередження уваги на больовому шляху ферменту ЦОГ‑2. Значний інтерес викликають також іонні канали, хоча їх потенційно найважче модулювати. Потенціалзалежні натрієві канали та канали із транзиторним рецепторним потенціалом (TRP) є важливими «мішенями» при лікуванні болю, які утворюють критичні компоненти ноцицептивного сенсорного шляху (Mathie, 2010).
Можливості застосування місцевих препаратів на основі зміїної отрути для терапії остеоартриту
У медичній практиці препарати на основі отрут використовують як засоби, що сприяють болезаспокійливому, протизапальному ефекту. Широке застосування вони отримали і в лікуванні застарілих форм радикуліту, ішіасу, ревматизму, а також при артриті, невралгіях, поліартритах, міозитах (Конопльова, 2012). При місцевому застосуванні отрута сприяє збільшенню еластичності тканин, діє як кератолітичний, анальгетичний, протизапальний, протинабряковий і місцевоподразнювальний компонент (Хабриєв та співавт., 2016).
Остеоартрит (ОА) – одне з основних захворювань суглобів ХХІ ст., що вражає переважно осіб похилого віку та зумовлює соціальний, медичний і фінансовий тягар для всього суспільства. Фізіологічні наслідки ОА включають біль, запалення та руйнування суглобової тканини, що призводить до обмеження рухів кінцівок і суттєвого погіршення якості життя. Традиційними лікувальними підходами є фізіотерапія, застосування НПЗП, базових хворобомодифікувальних протиревматичних препаратів, цитокінова терапія тощо, яким притаманні певні обмеження (Quan et al., 2008).
Важливість застосування альтернативної терапії ОА згадується ще в системі традиційної індійської медицини Аюрведа. Зокрема, встановлено ефективність вікової практики використання отрути змії (кобри) при артриті для лікування болю в суглобах, запалення (Viegas, 2010).
Вивченню наукових основ використання отрути кобри як протиартритного засобу було присвячено роботу A. Gomes et al. (2010). Це дослідження з використанням експериментальної тваринної моделі артриту показало, що отрута індійської кобри Naja kaouthia суттєво антагонізує зміни в біомаркерах артриту. На думку авторів, отримані результати допоможуть перейти до детального вивчення активних компонентів зміїної отрути та їх механізмів дії на клітинному й молекулярному рівнях. Завдяки цьому надбання традиційної індійської медицини використовуватимуться на новому рівні з метою подолання такого тяжкого хронічного захворювання, як артрит (Gomes, 2010).
ОА являє собою актуальну медичну й соціальну проблему, є джерелом страждань багатьох пацієнтів, а також частою причиною коротко- або довготривалої непрацездатності (Martel-Pelletier et al., 2016). Ефективний контроль болю є одним із головних напрямів терапії даного захворювання.
Патогенез больового синдрому, незалежно від етіологічного фактора, розвивається відповідно до єдиних патогенетичних закономірностей: до запального процесу залучається зв’язковий апарат, спостерігаються стійка напруга м’язів, порушення біомеханіки, недостатність антиноцицептивних механізмів та ознаки периферичної й центральної сенситизації. Тому лікування ОА має бути багатокомпонентним і включати призначення НПЗП, опіоїдів, міорелаксантів, засобів, що знижують прояви центральної сенситизации, вітамінів групи В; необхідною є також локальна терапія (Mathiessen, Conaghan, 2017; Bruyère et al., 2019).
Найбільш патофізіологічно та симптоматично обґрунтованим для лікування болю є застосування НПЗП. Проте їх часте використання супроводжується багатьма несприятливими явищами. Тому пошук ефективних і безпечних засобів знеболення у пацієнтів з ОА являє собою актуальне завдання. За наявності протипоказань до призначення НПЗП як альтернативу можна використовувати локальну терапію (Bruyеre et al., 2019; Каратєєв та співавт., 2015).
У даному контексті закономірний інтерес викликає поява нових засобів для місцевого застосування, що містять складні суміші органічних і неорганічних речовин. Це, зокрема, мазі, до складу яких входять отрути деяких видів змій (Шишкова, 2018; Громова, Цурко, 2020).
При подразненні чутливих рецепторів шкіри і подальшому всмоктуванні таких речовин, як гістамін, ферменти й органічні кислоти відбувається розширення судин, поліпшується трофіка тканин, що сприяє знеболювальному ефекту подібних препаратів. Різноманітні механізми дії та наявність багатокомпонентної основи таких мазей роблять їх цікавими для проведення досліджень із метою детального вивчення ефективності та подальшого впровадження у клінічну практику.
Метою обсерваційного рандомізованого неінтервенційного дослідження тривалістю чотири тижні М.А. Громової та В.В. Цурко (2020) була оцінка лікувальної дії, ефективності й переносимості мазі, до складу якої входить отрута кобри, порівняно з НПЗП у комплексній терапії хворих на ОА. Загалом 76 пацієнтів були розділені на дві рівні групи для отримання локальної терапії маззю зі зміїною отрутою та такої ж локальної терапії + таблетовані НПЗП. Результати оцінювали за візуальною аналоговою шкалою (ВАШ), опитувальником щодо виразності ОА університетів Західного Онтаріо та МакМастера (WOMAC), шкалою задоволеності лікуванням на думку пацієнта і лікаря тощо.
Було показано, що біль, скутість, порушення функції суглобів зменшилися за ВАШ і опитувальником WOMAC в обох групах через два тижні від початку лікування. Тенденція до зниження показників у 1-й та 2-й групах зберігалася до 4-го тижня спостереження удвічі та тричі відповідно.
Також важливим результатом даного дослідження є хороша переносимість мазі (як ізольовано, так і при комплексному лікуванні з НПЗП). Доказом ефективності місцевої терапії в обох групах було зниження потреби пацієнтів (або повна відмова) від приймання НПЗП. Несприятливі явища не спостерігалися в жодного пацієнта обох груп. Науковці дійшли висновку про підтвердження ефективності й переносимості мазі зі зміїною отрутою для місцевого лікування при ОА.
Роль запалення в патогенезі ОА
Незважаючи на те що ОА переважно розглядають як дегенеративне захворювання суглобів, нині отримано переконливі докази, що свідчать про важливу роль запалення у розвитку і прогресування цього захворювання. Запальний процес при ОА, в реалізації якого задіяний каскад прозапальних медіаторів, локалізується не тільки в синовіальній оболонці, але й гіаліновому хрящі, кістковій, періартикулярних м’яких тканинах. До його реалізації залучений великий каскад прозапальних медіаторів (Бадокін, 2010).
Ключову роль відіграє ІЛ‑1β, який експресується в ураженому ОА хрящі та стимулює вироблення металопротеїназ. Цей цитокін також гальмує експресію колагену і протеогліканів, сприяє синтезу активатора плазміногену, стимулює синтез і вивільнення деяких ейкозаноїдів – простагландинів і лейкотрієнів. Він визначає рівень катаболічного процесу при ОА. До патогенезу цього захворювання залучені також інші прозапальні цитокіни: фактор некрозу пухлин α, ІЛ‑6, ІЛ‑8, ІЛ‑17, онкостатин-М, фактор інгібіції лейкемії. Значний спектр медіаторів, спрямованих на індукцію запального процесу в тканинах суглоба при ОА, підкреслює доцільність застосування препаратів із протизапальною активністю в лікуванні хвороби (Бадокін, 2011).
Лікування ОА передбачає усунення зовнішніх факторів, що зумовлюють його розвиток, зменшення або повне купірування болю в суглобах і відновлення їх функції, вплив на прояви реактивного артриту, профілактику подальшого прогресування. Фармакотерапія включає два основні класи ліків: симптоматичні засоби негайної дії та препарати, які структурно модифікують хрящ. Якщо перша група спрямована на пригнічення суб’єктивних проявів ОА, то друга – на уповільнення темпів прогресування.
До симптом-модифікувальних засобів передусім відносять НПЗП, без яких неможлива комплексна терапія ОА. Їх призначення виправдане наявністю при ОА запального процесу в тканинах суглоба. Позитивна дія НПЗП при ОА визначається їх протизапальним ефектом та виразною анальгетичною дією. Згідно з рекомендаціями Європейської антиревматичної ліги (EULAR, 2004), НПЗП при ОА слід застосовувати як місцево, так і системно. Проте слід мати на увазі, що майже всі хворі на ОА – особи похилого віку з підвищеною частотою та виразністю побічних явищ НПЗП при системному застосуванні. Тому актуальною є локальна терапія, яка дозволяє їх уникнути.
Великий спектр несприятливих ефектів НПЗП стимулював науковців до пошуків інших ефективних методів лікування захворювань опорно-рухового апарату, які включають локальну терапію капсаїцином, димексидом, препаратами, що містять природні отрути тощо. Позитивним аспектом локальної терапії є адресне надходження лікарського засобу, який діє безпосередньо на вогнище болю, не впливаючи на інші тканини. При цьому місцеві препарати є зазвичай безпечними, оскільки їх концентрація у плазмі залишається невеликою, а в тканинах суглоба – у кілька разів вищою.
Випросал В® – місцевий засіб на основі зміїної отрути
До засобів локальної терапії належить мазь Випросал В® (АТ «Гріндекс»). Це суміш кількох відомих подразників: саліцилової кислоти (1%), камфори (3%) і скипидару (3%), які здавна успішно використовують у препаратах локальної дії. Камфора діє на шкірні рецептори як легкий болезаспокійливий і протисвербіжний засіб, стимулює нервові закінчення шкіри і викликає зменшення інтенсивності болю й дискомфорту (Reynolds, 1995). Cкипидар, що є складовою частиною препаратів із подразливою дією, зарекомендував себе як ефективний і безпечний засіб (Jacknowitz, 1993).
Основний компонент Випросалу В® – отрута гадюки Viperae berus, що являє собою складну суміш білків, багато з яких мають ферментативну дію. Отрута містить протеолітичні ферменти, такі як тромбін, фосфатазу, фосфодіестеразу, оксидазу L-амінокислоти тощо. При нанесенні отрути в невеликих концентраціях на неушкоджену шкіру вона не чинить системних ефектів, оскільки білки у її складі не проникають усередину.
За місцевого застосування отрута діє як подразнювальний компонент. Хоча мазь Випросал В® є сумішшю контрподразнювальних складових, вони містяться у невеликих концентраціях і тому не призводять до надмірного подразнення шкіри. Фармакологічна активність окремих компонентів досягається різними механізмами, чим і зумовлена клінічна ефективність мазі. При нанесенні на шкіру контрподразники стимулюють місцеву запальну реакцію, і цей парадоксальний ефект сприяє зменшенню болю в іншій ділянці, зазвичай суміжній або тій, що знаходиться під поверхнею шкіри (Green, 1991).
Препарат Випросал В® випускається у сучасній лікарській формі – гідрофільній емульсії, що забезпечує поступове вивільнення активних компонентів та їх тривалу дію безпосередньо у вогнищі патології, не залишає плям та дозволяє шкірі дихати.
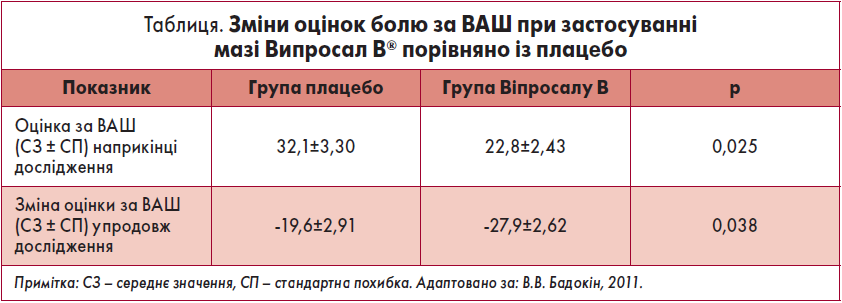
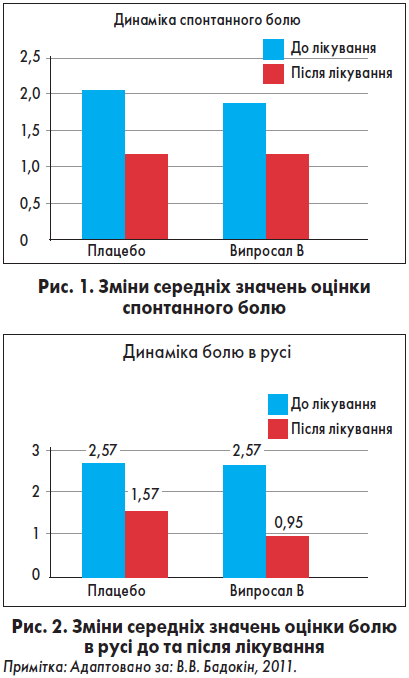
У рандомізованому плацебо-контрольованому подвійному сліпому дослідженні за участю 92 амбулаторних пацієнтів (обох статей, віком 18‑70 років) із ОА, болем у попереку, невралгією та захворюваннями м’яких тканин (як-от тендиніти, міозити, бурсити) оцінювали клінічну ефективність мазі Випросал В® (Бадокін, 2011). Тривалість лікування становила сім днів. Критерієм ефективності терапії була оцінка болю за ВАШ у межах від 0 (немає болю) до 100 мм (нестерпний біль). Спонтанний біль оцінювали таким чином: 0 – немає болю, 1 – незначний біль, 2 – помірний, 3 – серйозний і 4 – дуже серйозний. Біль у русі визначали за тією ж шкалою, що і спонтанний. Отримані результати представлені в таблиці та на рисунках 1 і 2.
Мазь Випросал В® добре переносилася пацієнтами, несприятливих явищ не зафіксовано. Різниця в динаміці результатів за ВАШ була достовірною між основною і контрольною групами (р<0,05). При застосуванні Випросалу В пацієнти вживали менше болезаспокійливих таблеток: 3,95 vs 6,11 у групі плацебо, хоча ця різниця не була статистично достовірною.
Таким чином, дослідження продемонструвало, що застосування препарату Випросал В® сприяло швидкому і значущому зниженню інтенсивності болю без зростання ризику побічних ефектів (Бадокін, 2011).
Проблема коморбідності у пацієнтів з ОА
Важливою є також проблема коморбідності ОА з низкою серйозних патологій, як-от серцево-судинні (ССЗ), цереброваскулярні захворювання, артеріальна гіпертензія, ожиріння, метаболічний синдром, цукровий діабет тощо. У хворого віком від˃50 років, що страждає на ОА, зазвичай наявні понад п’ять хвороб, і практично не зустрічаються особи з первинним ОА, які не мають супутніх соматичних захворювань (Насонова, 2009).
Це диктує необхідність жорсткої оцінки передбачуваної користі й можливого ризику від призначуваної протибольової терапії. На тлі коморбідності надмірне й нераціональне призначення ліків без урахування особливостей їх взаємодії призводить до різкого зростання ймовірності розвитку небажаних ефектів терапії та, отже, погіршення перебігу захворювань (Шишкова, 2018).
Тому призначення таким пацієнтам місцевого лікування ОА може бути шляхом розв’язання даної проблеми. Адже позитивним аспектом локальної терапії є адресне надходження препарату, який діє безпосередньо на вогнище болю, не впливаючи на інші тканини. При цьому зазвичай має місце висока безпека ліків, оскільки їх концентрація у плазмі залишається невеликою, а у тканинах суглоба – у декілька разів вищою.
Локальні засоби, такі як мазь Випросал В® на основі отрути гадюки, є ефективними та безпечними і показані при моно- й олігоcуглобовому ураженні, місцевій запальній патології навколосуглобових м’яких тканин, болю в поперековому відділі спини тощо. Локальна форма є ефективним самостійним симптоматичним варіантом при ОА колінних суглобів і дрібних суглобів кистей, болю у спині (рівень доказовості IА) (McAlindon et al., 2014; Bruyеre et al., 2014).
Висновки
Зміїні отрути є одними з найцікавіших тваринних отрут за складністю, еволюцією та терапевтичною придатністю. Поглиблене розуміння еволюції, взаємозв’язків структури та патологічних механізмів цих токсинів є важливим для розробки нових препаратів на основі компонентів отрут. Останні дослідження у сферах геноміки, протеоміки та біоактивності, а також поглиблення розуміння людської фізіології сприяють підвищенню якості та швидкості досліджень компонентів зміїних отрут. Різноманітність біологічних функцій цих молекул ще потребує детального вивчення, але наявні знання дозволяють успішно застосовувати їх для лікування низки захворювань, зокрема як компонента місцевих препаратів для терапії ОА та ревматичного болю.
Аргументами на користь вибору препаратів для місцевого застосування (не НПЗП) є значно менша частота побічних ефектів, ніж при системному застосуванні НПЗП, необхідність враховувати сумісність НПЗП із базовою терапією і лікуванням коморбідних захворювань, особливо у літніх пацієнтів. Засоби для місцевого застосування, зокрема мазь на основі отрути гадюки Випросал В®, забезпечують достатній анальгетичний ефект, добре переносяться, можуть застосовуватися тривалий час без розвитку звикання або синдрому відміни.