22 листопада, 2024
Біль у шиї: погляд ревматолога
 Біль у шиї – одна з найпоширеніших скарг, з якими звертаються пацієнти до лікарів різних спеціальностей, зокрема до неврологів і ревматологів. Він може бути наслідком як м’язових перенапружень, так і серйозних дегенеративних змін в опорно-руховій системі, що потребує комплексного підходу до діагностики та лікування. На науково-практичній конференції «XVI Нейросимпозіум», яка нещодавно відбулася у Львові, погляд ревматолога на біль у шиї представила керівник відділу клінічної фізіології та патології опорно-рухового апарату ДУ «Інститут геронтології ім. Д.Ф. Чеботарьова НАМН України» (м. Київ), президент Української асоціації остеопорозу, доктор медичних наук, професор Наталія Вікторівна Григор’єва.
Біль у шиї – одна з найпоширеніших скарг, з якими звертаються пацієнти до лікарів різних спеціальностей, зокрема до неврологів і ревматологів. Він може бути наслідком як м’язових перенапружень, так і серйозних дегенеративних змін в опорно-руховій системі, що потребує комплексного підходу до діагностики та лікування. На науково-практичній конференції «XVI Нейросимпозіум», яка нещодавно відбулася у Львові, погляд ревматолога на біль у шиї представила керівник відділу клінічної фізіології та патології опорно-рухового апарату ДУ «Інститут геронтології ім. Д.Ф. Чеботарьова НАМН України» (м. Київ), президент Української асоціації остеопорозу, доктор медичних наук, професор Наталія Вікторівна Григор’єва.
– Добре відомо, що біль у шиї є досить поширеним симптомом. Останні дослідження, проведені щодо тягаря цього захворювання у Європі та Сполучених Штатах, продемонстрували, що близько 70% населення працездатного віку принаймні 1 раз на рік відчувають біль у шиї, і в 1,7-11,5% ця проблема стає причиною непрацездатності.
Загалом у 2020 році від болю в шиї страждали 203 млн осіб, а до 2050 року прогнозована кількість випадків становитиме 269 млн, тобто збільшиться на 32,5%.
Кількість пацієнтів із болем у шиї зростає з віком, максимальний показник спостерігають у віковій групі 45-60, при цьому частіше хворіють жінки.
Клінічний випадок
Жінка, 29 років, звернулася зі скаргами на біль у ділянці шиї, який турбує останні 6 міс. Біль посилюється в другій половині дня, в останні 2 тижні став значно сильнішим, приєдналося періодичне запаморочення.
З анамнезу: працює майстром манікюру, хворіє на аксіальний спондилоартрит (АС), активність захворювання низька, регулярно приймає нестероїдні протизапальні препарати (НПЗП).
За даними магнітно-резонансної томографії (МРТ) присутні зміни в шийному відділі та ознаки, характерні для АС.
Запитання пацієнтки щодо болю в шиї:
- Як мені лікуватися? Чи потрібна операція?
- Як це вплине на моє основне захворювання?
- Чи зможу я далі працювати у звичному режимі?
Причини цервікалгії
Цервікалгію можуть спричиняти як вертерброгенні ураження, тобто такі, що стосуються хребтово-рухового сегмента, так і низка невертеброгенних причин, а саме: психогенні больові синдроми, фіброміалгія, відображені болі при захворюваннях внутрішніх органів, інфекційних захворюваннях і т. ін.
У структурі вертеброгенних факторів певну частку становлять запальні та автоімунні захворювання. Для ревматолога найбільше клінічне значення біль у шиї має у хворих із ревматоїдним артритом (РА; 86%), АС (на другому місці), псоріазом, виразковим колітом тощо.
У пацієнтів із ревматичними захворюваннями за допомогою МРТ виявляють запальні зміни в атлантоаксіальній ділянці (20,8% хворих), тілі хребця (75,0% із набряком кісткового мозку – НКМ), фасеткових суглобах (29,2% з НКМ), остистому відростку (45,8% з НКМ), міжхребцевому диску (26,3% пацієнтів із дегенеративними захворюваннями хребта).
Слід зазначити, що хрящова тканина в шийному відділі хребта має свої особливості. Гіаліновий хрящ є у справжніх синовіальних суглобах; до останніх відносять фасеткові суглоби, а також атлантопотиличний та атлантоаксіальний (С1-С2) суглоби. Натомість між С2 і С3, а також нижчими шийними хребцями наявні міжхребцеві диски з волокнистими суглобами. Це кардинально впливає на клінічну картину змін, характерних для пацієнтів із ревматичними захворюваннями.
Ревматоїдний артрит
За РА шийний відділ хребта – третя за поширеністю локалізація уражень після плюснефалангових і п’яснофалангових суглобів. Прояви варіюють від мінімальних до таких, що загрожують життю, і 7-34% пацієнтів мають неврологічні симптоми, які потребують консультації нейрохірурга.
У пацієнтів із РА основними станами, котрі ведуть до порушення працездатності, а подекуди й становлять загрозу для життя, є атлантоаксіальна нестабільність (підвивих), проксимальна міграція зуба С2 та субаксіальний підвивих.
Найчастіше, через наявність справжнього синовіального суглоба, трапляється атлантоаксіальна нестабільність. За неконтрольованого захворювання, рецидивувальних синовітів відбуваються руйнування кісткової тканини С1/С2 та ерозія зуба. Крім того, формується ретродентальний панус – потовщення синовіальної оболонки з подальшою компресією спинного мозку та появою відповідних симптомів. Ураження зв’язкового апарату та хронічне персистуюче запалення, яке супроводжується деструкцією кісткової тканини, зокрема зуба осьового хребця (С2), також спричиняють ті чи ті клінічні прояви.
Факторами ризику атлантоаксіальної нестабільності за РА є жіноча стать, позитивний ревматоїдний фактор, тривале застосування глюкокортикоїдів, тривалість РА, залучення периферичних суглобів, остеопороз тощо.
Ерозія зуба – ключова МРТ-ознака в пацієнтів із РА та болем у шиї. Утім, вона також може траплятися й за інших захворювань, як-от туберкульоз чи ретрофарингеальний абсцес.
Другою за поширеністю аномалією у разі РА є проксимальна міграція зуба, яка відбувається за вираженої ерозії атлантопотиличного та атлантоаксіального суглобів, значної деструкції латеральних мас С1. У тяжких випадках це призводить до компресії вентральних відділів мозку навколо зуба з летальним наслідком.
Зрештою, найменш поширеною деформацію за РА є субаксіальна нестабільність, зазвичай на рівнях С3-С7. В основі цього ураження лежить автоімунна деструкція фасеткових суглобів, що проявляється лістезом, кіфозом і «драбинною» деформацією.
Усі три вищезазначені стани можуть супроводжуватися тими самими симптомами, як-от: біль у потилиці, потьмарення свідомості, зміна ходи (у деяких випадках – спастична хода зі слабкістю та проблемами з рівновагою), вертиго, ністагм, порушення сну, парестезії обличчя і т. ін. Однак 33-50% пацієнтів із РА та нестабільністю на рівні шийного відділу хребта можуть не мати жодних клінічних проявів.
Аксіальний спондилоартрит
Ще однією надзвичайно важливою проблемою, яка супроводжується болем у шиї, у практиці ревматолога є АС. Основні причини болю в шиї за АС – це переломи (найчастіше на рівні С6-С7 – 57,2%) та спондиліт.
Вертебральні переломи в пацієнтів зі спондилоартритами виникають втричі частіше, ніж у здорових осіб. Спондиліт за АС зазвичай уражає грудний відділ хребта, а в 10-15% хворих спостерігають залучення шийного відділу.
Больові синдроми, які виникають у пацієнтів з АС, зумовлені не тільки спондилітом, а й випрямленням шийного лордозу, кальцифікацією міжхребцевих дисків, субхондральними набряковими змінами кісткового мозку, анкілозом фасеткових суглобів, ентезитами й окостенінням передньої та задньої поздовжніх зв’язок.
Нещодавно було опубліковано цікаве дослідження, у якому порівнювали зміни на МРТ у двох груп пацієнтів – із РА та АС. Результати продемонстрували, що рівень болю є вищим за РА. Запальні ураження у пацієнтів із РА виявляли переважно в краніоцерві- кальній ділянці, а в хворих на АС – у нижніх сегментах шийного відділу хребта (С5-С6). Набряк кісткового мозку є характернішим для АС, натомість РА більше притаманні ерозивні зміни кісткової тканини, зокрема зуба С2.
Інші ревматичні захворювання
Іншими ревматичними захворюваннями, які можуть спричиняти біль у шиї, є фіброміалгія, ревматична по- ліміалгія, подагра та псевдоподагра.
Фіброміалгія може маніфестувати болем у шиї і над- пліччях, який супроводжується низкою інших симп- томів, як-от: порушення сну, швидка втомлюваність, відчуття оніміння й поколювання в різних ділянках тіла, судоми та спазми тощо.
Для ревматичної поліміалгії, яка частіше діагносту- ється у віковій групі понад 50 років і в жінок, основними симптомами є біль і скутість у плечах, шиї та стегнах (посилюються вранці), лихоманка, загальне нездужання та втрата маси тіла, підвищення швидкості осідання еритроцитів і рівня С-реактивного білка.
Локалізація подагричного артриту в ділянці шиї трапляється вкрай рідко. Тофуси, які локалізуються у зв’язковому апараті зуба С2, зазвичай є випадковою знахідкою. Натомість прояви пірофосфатної артро- патії – т. зв. псевдоподагри – зустрічаються набагато частіше. Для цього захворювання характерним є синдром «коронованого зуба» – відкладення крис- талів кальцію пірофосфату дигідрату у зв’язковому апараті, який оточує зуб. Клінічно це проявляється гострими нападами локалізованого болю в нижній частині черепа разом із системними ознаками. Фак- тори ризику розвитку псевдоподагри включають літній вік, остеоартрит, низьку мінеральну щіль- ність кісткової тканини, термінальну стадію нир- кової недостатності, первинний гіперпаратиреоз. Диференційну діагностику слід проводити передусім із менінгітом.
Загалом патологія шийного відділу хребта, вроджена і набута, є лише однією з причин цервікал- гії. Іншими важливими причинами є надмірне чи не- фізіологічне фізичне навантаження, а також запальні процеси в м’язах шиї.
Повертаючись до представленого клінічного ви- падку, болю в шиї в пацієнтки, з огляду на її про- фесію, може сприяти порушення постави. Ще одна важлива ознака – синдром хребтової артерії, також відомий як синдром Сікстинської капели, котрий може проявлятися запамороченням, втратою сві- домості, блюванням, порушеннями зору, головним болем, шумом у вухах, підвищенням артеріального тиску.
За даними МРТ пацієнтки змін у зубі С2, фор- мування панусу не виявлено. Натомість відзначено зміни на рівні С5-С7, характерні для діагнозу АС, і саме ці зміни можуть бути причиною як больового синдрому, так і синдрому хребтової артерії.
Лікування
Призначаючи лікування хворим із болем у шиї, варто зважати на ефективність, безпеку терапії та комплаєнс. Особливість пацієнтів ревматологіч- ного профілю полягає в тому, що зазвичай вони от- римують комбіновану протизапальну терапію, зок- рема глюкокортикоїди, які обмежують призначення інших лікарських засобів.
Ліками, які мають велике значення в ревматологіч- ній практиці, є НПЗП. Крім ефективного знеболення, не менш важливою у пацієнтів із ревматичною патоло- гією є протизапальна дія цих препаратів.
На ринку України НПЗП представлені різними мо- лекулами (німесулід, диклофенак калію тощо). Попри зручність застосування, їхнім суттєвим недоліком є вплив на показники згортання крові, що обмежує час застосування препарату до 3 днів. Саме тому гострі та хронічні неврологічні ускладнення, котрі виникають на тлі ревматичної патології (ревматоїдного артриту, анкі- лозуючого спондиліту, остеоартрозу та ін.), вимагають зваженішого вибору НПЗП.
На українському фармацевтичному ринку представ- лено мелоксикам у формі таблеток, що диспергуються в ротовій порожнині, – Мовіксикам® ОДТ (Movi Health, Швейцарія). Мовіксикам® ОДТ, єдиний в Україні інно- ваційний мелоксикам у диспергованій формі, схвале- ний у 36 країнах світу, є альтернативою іншим таблето- ваним НПЗП зі швидким ефектом. У Європі проведено дослідження біоеквівалентності ородиспергованої форми мелоксикаму, результати яких демонструють її повну відповідність оригінальному мелоксикаму.
Мовіксикам® ОДТ має сприятливий профіль шлун- ково-кишкової, кардіоваскулярної та печінкової без- пеки, а також підтримує високий комплаєнс завдяки призначенню 1 раз на добу. Мовіксикам® ОДТ швидко всмоктується через слизову оболонку порожнини рота й створює вищі концентрації, ніж у разі при- йому звичайних таблеток. Крім того, оскільки всмок- тування Мовіксикаму ОДТ розпочинається вже в по- рожнині рота, вплив на його метаболізм CYP3A4 і CYP2C9, які здебільшого присутні в стінці кишеч- нику та печінці відповідно, є суттєво нижчим, ніж у разі застосування традиційних таблеток. Останнє є особливо важливим у пацієнтів, які отримують декілька різних препаратів. Загалом значно менший ефект первинного проходження крізь печінку вва- жають однією з важливих переваг лікарської форми ОДТ (Dey P., Maiti S., 2010).
При болю в нижній частині спини Мовіксикам® ОДТ зменшував біль вже в перші 2 години після прийому, тоді як при застосуванні оригінального мелоксикаму у формі звичайних таблеток подібний ефект відзначали через 6 годин. У власному дослідженні ми теж проде- монстрували ці тенденції: Мовіксикам® ОДТ та ори- гінальний мелоксикам забезпечили зіставне змен- шення больового синдрому на 10-й день лікування, однак у 1-й та 2-й день Мовіксикам® ОДТ був значно ефективнішим.
Мовіксикам® ОДТ також показав спри- ятливіший профіль печінкової безпеки, про що свід- чила динаміка активності аланін- та аспартатаміно- трансферази (рис.). Мовіксикам® ОДТ зручно приймати пацієнтам, які не можуть використовувати пероральні форми через порушення функції ковтання або наявність вираже- ного больового синдрому при краніальних невралгіях або лицьових ушкодженнях. Ця форма також дозволяє гнучкіше дозувати препарат залежно від маси тіла та діагнозу пацієнта.
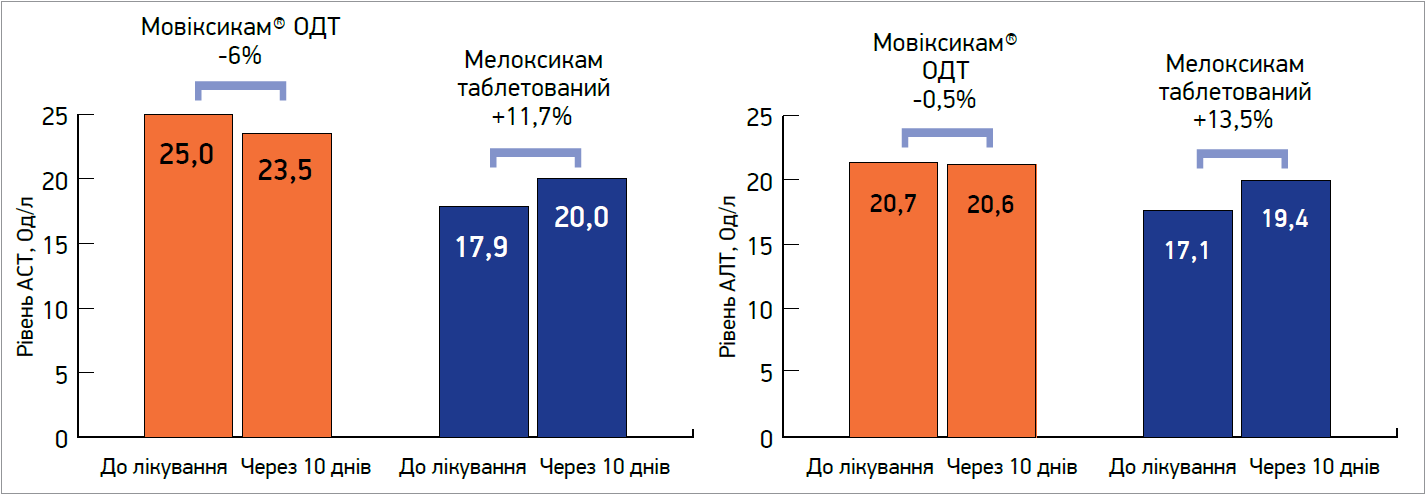 Рис. Динаміка показників печінкових проб (АСТ, АЛТ)
Рис. Динаміка показників печінкових проб (АСТ, АЛТ)
Примітки: АСТ – аспартатамінотрансфераза; АЛТ – аланінамінотрансфераза.
Ще одним надзвичайно важливим компонентом лі- кування є ферментотерапія, а саме призначення сер- ратіопептидази (препарат Мовіназа®), яка чинить про- тизапальний, аналгетичний, протинабряковий, фібри- нолітичний та антибактеріальний ефекти. На сьогодні доведено, що препарати серратіопептидази мають по- дібну до НПЗП протизапальну дію. Шляхом поєдна- ного призначення серратіопептидази та НПЗП можливо ефективно зменшувати запалення та контролювати біль, і ця комбінація є значно безпечнішою, ніж застосування НПЗП із глюкокортикоїдами.
На завершення варто зауважити, що основними «ліками» в описаній ситуації є сам лікар, який має розпізнати причини болю в шиї та вчасно призначити ефективне й безпечне лікування.
Підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 19 (580), 2024 р



