17 вересня, 2025
Оцінка ефективності комбінованої терапії вітамінами D3 та K2 щодо зниження ризику імплантат-асоційованих ускладнень і поліпшення стабільності спондилодезу
Ukrainian Neurosurgical Journal. 2025; 31 (1): doi: 10.25305/unj.320680.
 Значні досягнення науково-технічного прогресу та впровадження в практичну охорону здоров’я високоефективних методів лікування значною мірою сприяли підвищенню ефективності надання медичної допомоги населенню [1]. Ця тенденція є найвиразнішою в хірургії. Виразніша динаміка спостерігається в хірургії хребта, що зумовлено взаємодією демографічних і технологічних чинників та способу життя певної групи населення [4]. Розвиток технологій у хірургії хребта останніми десятиліттями сприяв значному зростанню частоти використання імплантатів, зокрема міжтілових конструкцій і транспедикулярних фіксаторів.
Значні досягнення науково-технічного прогресу та впровадження в практичну охорону здоров’я високоефективних методів лікування значною мірою сприяли підвищенню ефективності надання медичної допомоги населенню [1]. Ця тенденція є найвиразнішою в хірургії. Виразніша динаміка спостерігається в хірургії хребта, що зумовлено взаємодією демографічних і технологічних чинників та способу життя певної групи населення [4]. Розвиток технологій у хірургії хребта останніми десятиліттями сприяв значному зростанню частоти використання імплантатів, зокрема міжтілових конструкцій і транспедикулярних фіксаторів.
Одним із базових критеріїв, що мають критичний вплив на ефективність стабілізаційних втручань, є мінеральна щільність кісткової тканини (МЩКТ) [13, 14]. Розроблено велику кількість методів поліпшення стабільності фіксації хребта, які передбачають як локальне використання, так і системне. Практично єдиним методом етіотропної терапії низької МЩКТ є корекція рівня вітаміну D3, що має безумовну перевагу через відносну доступність, простоту контролю, безпечність тривалого застосування в амбулаторних умовах. Закономірно, що у випадках тяжкого остеопорозу вітамін D3 часто розглядають як складову комплексної терапії, а його комбінація з кальцієм, бісфосфонатами або анаболічними засобами (наприклад, терипаратидом) надає найкращі результати [15, 16]. З огляду на ендемічність дефіциту вітаміну D3 у населення країн Східної Європи, а також його доведений вплив на стан МЩКТ, аналіз взаємозв’язку між частотою неспроможності спондилодезу та рівнем вітаміну D3, крім того, значущість його післяопераційної корекції є важливим напрямом досліджень для підвищення ефективності стабілізаційних хірургічних втручань.
Мета: вивчити взаємозв’язок між рівнем вітаміну D3, МЩКТ і частотою неспроможності спондилодезу в пацієнтів, які перенесли стабілізаційні хірургічні втручання на хребті, а також оцінити роль післяопераційної корекції дефіциту вітамінів D3 і K2 у підвищенні стабільності фіксації та зниженні ризику ускладнень.
Матеріали та методи
Із січня 2023 до грудня 2024 р. проведено ретроспективне моноцентрове когортне дослідження на базі спеціалізованих відділень Інституту нейрохірургії ім. академіка А. П. Ромоданова НАМН України.
Критерії залучення:
- пацієнти віком від 18 до 81 року;
- виконання стабілізаційного втручання в грудопоперековому відділі хребта з використанням транспедикулярних гвинтів та/або міжтілових імплантатів;
- наявність клінічної документації, зокрема даних доопераційного та післяопераційного обстеження в динаміці, що надає змогу оцінити стабільність досягнутої фіксації, розташування встановлених імплантатів і МЩКТ;
- оцінка показника 25-(ОН)D3 у післяопераційний період у динаміці;
- наявність інформованої згоди пацієнта на збирання, обробку даних та публікацію узагальнених результатів за умови дотримання конфіденційності.
Критерії вилучення:
- зареєстровані інфекційно-запальні післяопераційні ускладнення в будь-який термін спостереження;
- показник МЩКТ <50 HU;
- повторні хірургічні втручання;
- неправильна первинна установка імплантатів (транспедикулярних гвинтів чи PLIF/TLIF-кейджів);
- наявність в анамнезі травм та/або хірургічних втручань на хребті до втручання, аналізованого в цьому дослідженні;
- наявність неопластичного процесу будь-якої локалізації або будь-якої соматичної патології у стадії декомпенсації;
- наявність стійких порушень психіки та поведінки.
Оцінку рівня вітаміну D3 (25-(ОН)D3) проводили за такими градаціями: нормальний ‒ ≥30 нг/мл, недостатній ‒ 20-29 нг/мл, дефіцит ‒ <20 нг/мл [17]. У разі надання результатів у форматі нмоль/л робили перерахунок за такою формулою: нг/мл=(нмоль/л):2,5.
МЩКТ оцінювали на підставі даних комп’ютерної томографії (КТ), яка, за даними низки досліджень, щодо хребта є інформативнішою, ніж класична двохенергетична рентгенівська абсорбціометрія (DEXA), і доступнішою пацієнтам нейрохірургічного профілю, оскільки найчастіше це рутинне дослідження [18].
У низці випадків проводили доопераційну підготовку з терапією у спеціалізованих лікувально-профілактичних закладах.
Вікові групи для аналізу сформовані відповідно до рекомендацій ESCEO [22].
Початкову оцінку позиціонування виконували із застосуванням стандартної спондилографії.
Проводили корекцію дефіциту вітаміну D3 у післяопераційний період із використанням Солемакс® 4000 (вітамін D3 (холекальциферол) – 100 мкг (4000 МО), вітамін K2 (менахінон, MK‑7) – 100 мкг, ω‑3-поліненасичені жирні кислоти – 400 мг) або Солемакс® 5600 (вітамін D3 – 140 мкг (5600 МО), вітамін K2 – 100 мкг, ω‑3-поліненасичені жирні кислоти – 400 мг). Виробник ‒ ТОВ «Солефарм» (Латвія). Контроль рівня 25-(OH)D3 виконували кожні 2 міс до досягнення нормальних показників із подальшим моніторингом кожні 6 міс. Частоту виконання контрольних рентгенографій чи СКТ визначали за клінічними показаннями.
Статистичну обробку даних виконано з використанням R (версія 4.0.5., R Foundation for Statistical Computing) у середовищі розробки RStudio (версія 1.4.1106).
Результати
Для аналізу було відібрано 250 клінічних випадків на підставі наявності медичної документації та даних обстежень, наданих пацієнтами в післяопераційний період дистанційно.
Пацієнтів розподілили на три групи залежно від наявності показань до корекції рівня вітаміну D3 (за рівнем 25-(ОН)D3) та факту прийому Солемакс®:
- пацієнти, які не потребували корекції вмісту вітаміну D3 (No Need for Correction, NNC), ‒ рівень вітаміну D3 у межах норми;
- пацієнти, котрі приймали Солемакс® у рекомендованих дозах (Solemax® Recommended Dose, SRD), ‒ рівень вітаміну D3 потребував корекції;
- пацієнти, що потребували корекції вмісту вітаміну D3, але не приймали Солемакс® (Needed, but Not Treated, NNT), ‒ особи з виявленою потребою в нормалізації рівня вітаміну D3, які з різних причин відмовилися від корекції у будь-якій формі. Дані цієї групи залучено в аналіз, оскільки пацієнти надали результати післяопераційних контрольних обстежень (зокрема, спондилографії) та лабораторні показники.
Корекція рівня вітаміну D3 у післяопераційний період не регламентована жодними офіційними протоколами, тому призначення мали лише рекомендаційний характер.
Первинний аналіз даних показав, що пацієнти групи NNC характеризувалися статистично значущим молодшим віком порівняно із групами SRD і NNТ. Окрім того, у пацієнтів групи NNC спостерігалися вищі показники МЩКТ (p<0,001), ніж у хворих інших груп. У жодному випадку не зареєстровано виразного остеопорозу, а явища остеопенії відзначені лише в 10,5% випадку.
Відносно молодий вік пацієнтів групи NNC також вплинув на структуру виконаних хірургічних втручань. Переважали поперекові дискектомії з корпородезом (posterior lumbar interbody fusion, PLIF). Ізольовану транспедикулярну фіксацію (ТПФ) виконували переважно малоінвазивними методами через неускладнені травматичні ушкодження хребта, що передбачають непряму декомпресію та стабілізацію. Основними показаннями для ТПФ у поєднанні з PLIF були нестабільний спондилолістез із явищами спондилолізу.
Групи, дані яких використано для подальшого аналізу (SRD і NNТ), статистично значущо не відрізнялися за досліджуваними параметрами, що підтверджує їхню зіставність і забезпечує коректність подальшого аналізу.
Показники 25-(OH)D3 виявилися низькими навіть з урахуванням ендемічності дефіциту вітаміну D3, характерного для України, але вони відображують стан не здорового населення, а пацієнтів із патологіями опорно-рухового апарату, зокрема хребта. Розвиток і прогресування захворювань могли бути спричинені дефіцитом вітаміну D3, який значною мірою впливає на стан кісткової тканини та метаболізм, а дефіцит вітаміну D3 ‒ наявністю патології, яка обмежує рухливість, що закономірно зумовлює зменшення часу перебування на відкритому сонці та перешкоджає адекватному синтезу вітаміну D3 у шкірі.
За даними первинного тестування, у групі SRD 26,92% пацієнтів віком <40 років мали дефіцит вітаміну D3 (11,54% чоловіків і 15,38% жінок). У 73,08% хворих зареєстровано недостатність вітаміну D3 (у 30,77% чоловіків та 42,31% жінок). Через 2 міс прийому Солемакс® недостатність зберігалася лише у 3,85% пацієнтів, тоді як нормальний рівень 25-(OH)D3 досягнутий у 96,15% осіб (42,31% чоловіків і 53,85% жінок).
У віковій групі 40-60 років дефіцит вітаміну D3 було виявлено у 48,44% пацієнтів (14,06% чоловіків та 34,38% жінок), недостатність ‒ у 51,56% (20,31% чоловіків і 31,25% жінок). Через 2 міс прийому Солемакс® недостатність вітаміну D3 зберігалася у 25,0% пацієнтів (з однаковою частотою у чоловіків та жінок); нормалізації цього показника досягнуто у 75,0% хворих (21,88% чоловіків і 53,12% жінок). Отже, динаміка регресу недостатнього вмісту 25-(OH)D3 у сироватці є дещо нижчою порівняно з молодшими пацієнтами.
Ще менш виразні зміни зареєстровано у віковій групі >60 років. За даними первинного тестування, 40% пацієнтів мали дефіцит вітаміну D3 (12% чоловіків і 28% жінок), у решти була його недостатність (28% чоловіків та 32% жінок). Через 2 міс прийому Солемакс® недостатність зберігалася у 32% хворих (12% чоловіків і 20% жінок), тоді як нормальний рівень 25-(OH)D3 досягнутий у 68% пацієнтів (28% чоловіків та 40% жінок).
Через 4 міс прийому Солемакс® у всіх пацієнтів групи SRD показники 25-(OH)D3 у сироватці крові були в межах референтного діапазону.
Зв’язок між рівнем вітаміну D3 та МЩКТ представлено на рисунку 1, динаміку змін, стратифіковану за віковими категоріями з урахуванням статі, – на рисунку 2. Загальну динаміку зміни МЩКТ відображено на рисунку 3.
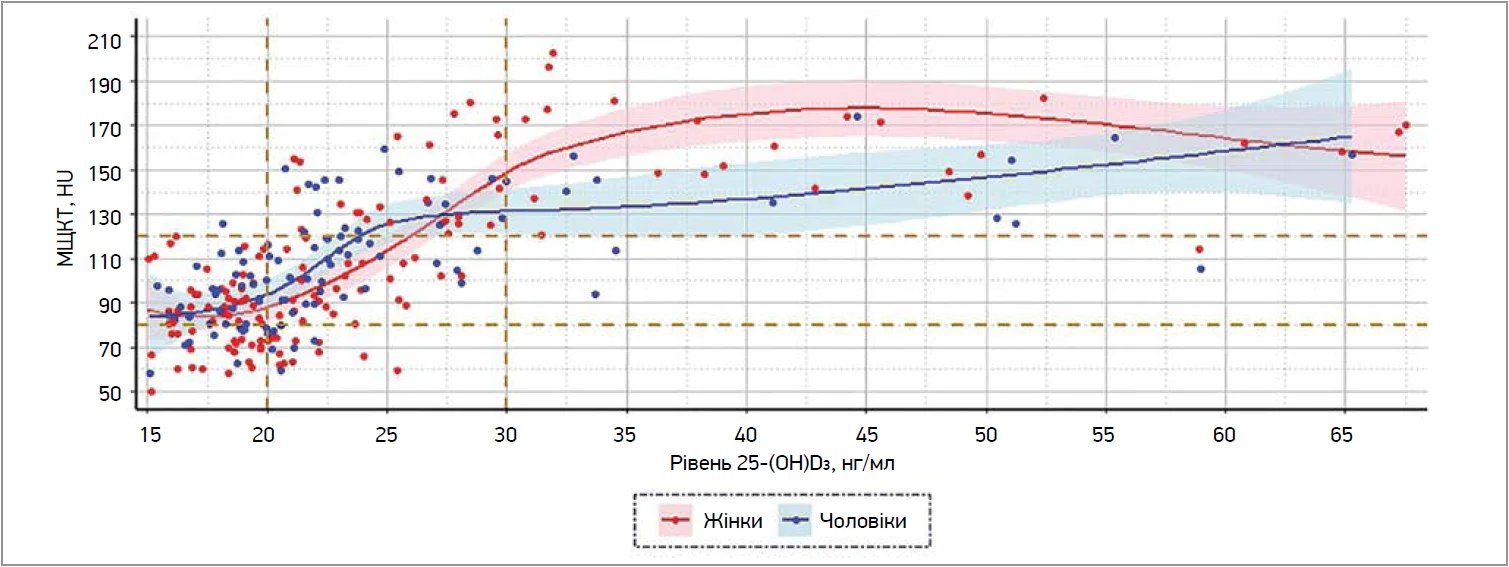 Рис. 1. Зв’язок між рівнем вітаміну D3 та МЩКТ
Рис. 1. Зв’язок між рівнем вітаміну D3 та МЩКТ
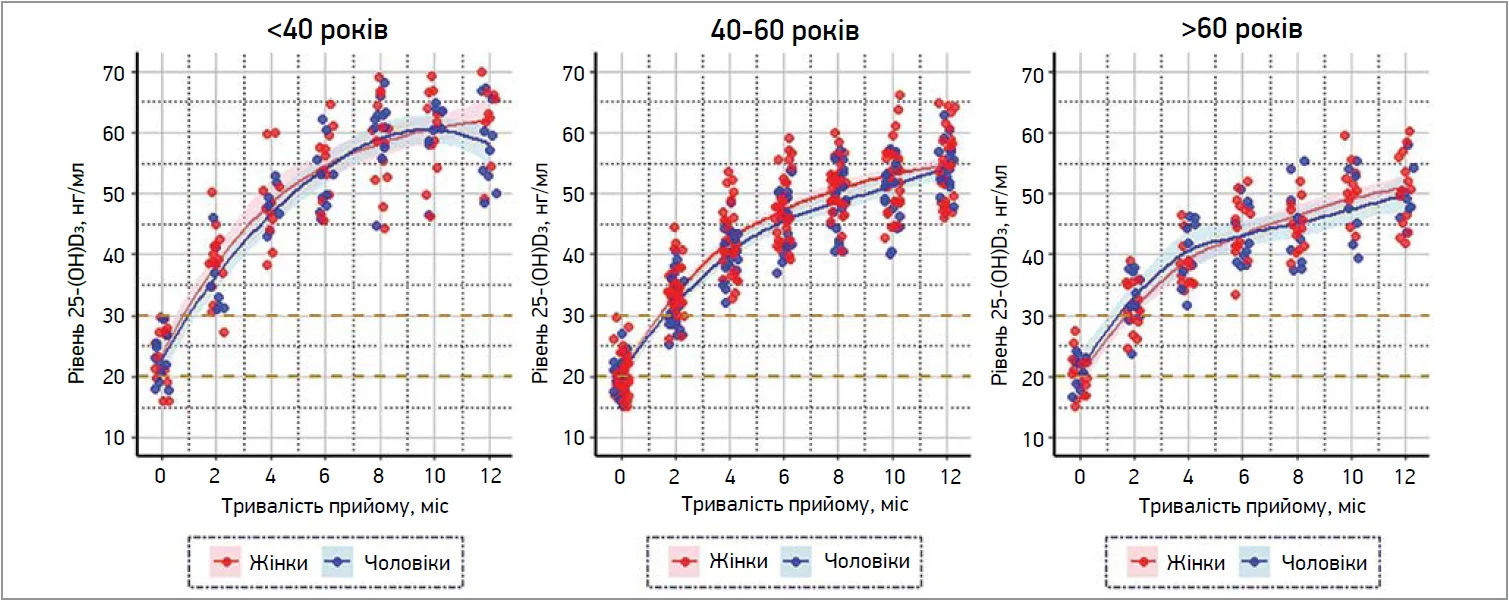 Рис. 2. Динаміка показника 25-(OH)D3 у сироватці крові на тлі прийому Солемакс® у післяопераційний період
Рис. 2. Динаміка показника 25-(OH)D3 у сироватці крові на тлі прийому Солемакс® у післяопераційний період
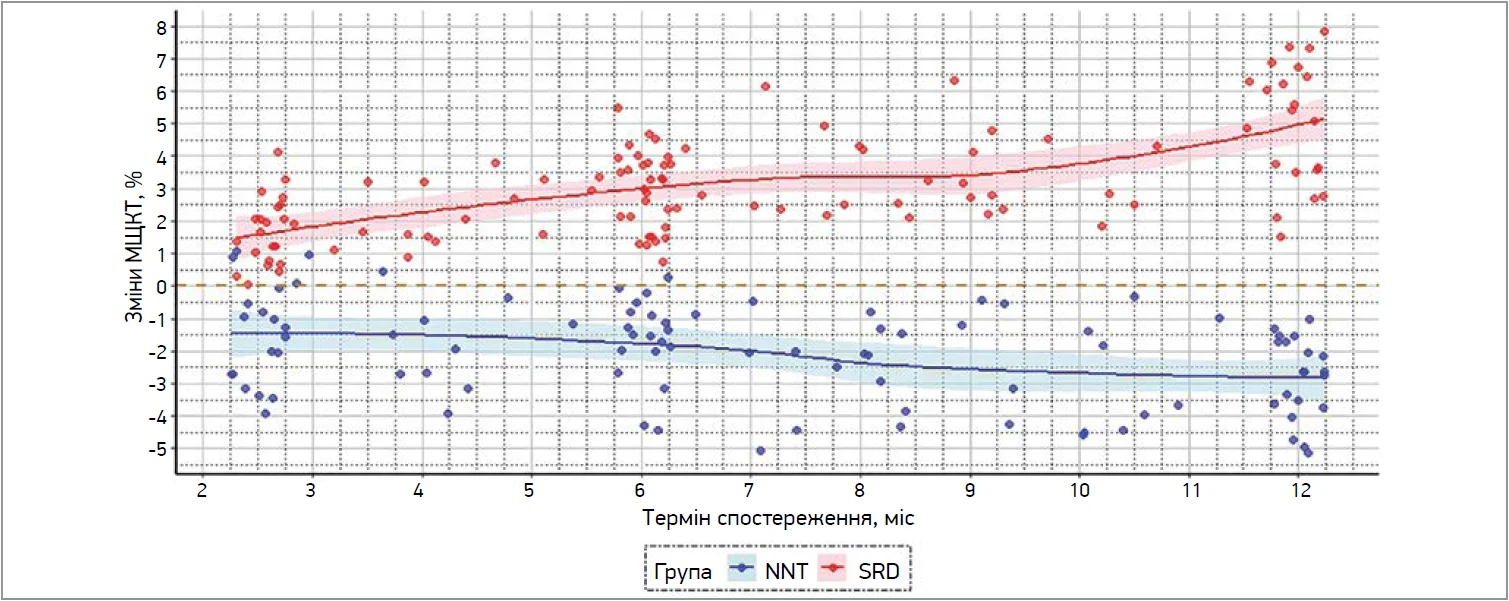 Рис. 3. Динаміка МЩКТ у пацієнтів: зміни щодо вихідного показника
Рис. 3. Динаміка МЩКТ у пацієнтів: зміни щодо вихідного показника
Статистичний аналіз надав підставу для такого висновку: корекція рівня 25-(OH)D3 із використанням Солемакс® суттєво знижує ризик післяопераційних ускладнень. Протягом перших 6 міс післяопераційного періоду ризик розхитування гвинтів зменшився на 69,84% (відношення шансів (ВШ) 0,3016), а ризик зміщення міжтілових імплантатів ‒ на 56,2% (ВШ 0,438). За 1-й рік спостереження зниження ризику становило 85,06% (ВШ 0,1494) для розхитування гвинтів і 64,7% (ВШ 0,353) для PLIF-імплантатів.
Обговорення
Одним із найефективніших підходів до підсилення впливу вітаміну D3 на кісткову тканину, за даними сучасних досліджень, є його застосування разом із вітаміном K2 [84, 85]. Вітамін K2 (менахінон, МК-7) – жиророзчинний; він відіграє ключову роль у регуляції кальцієвого обміну, підтримці нормального метаболізму кісткової тканини та серцево-судинної системи.
Основний механізм впливу вітаміну К2 (менахінону, МК-7) на метаболізм кісткової тканини, що обґрунтовує його застосування разом із вітаміном D3, полягає в активації остеокальцину – білка, що бере участь у мінералізації кісткової тканини. Остеокальцин синтезується остеобластами в неактивній формі, а вітамін К2 (менахінон, МК-7) відіграє ключову роль у його активації як кофактор ферменту γ-глутамілкарбоксилази, котрий приєднує γ-карбоксильні групи до залишків глутамінової кислоти. Активована форма остеокальцину має високу афінність до кальцію та кристалів гідроксіапатиту (Ca10(PO4)6(OH)2) – основного мінерального компонента кісткової тканини. Після зв’язування із цими компонентами остеокальцин інтегрується в мінеральну матрицю, виконуючи стабілізаційну функцію та забезпечуючи структурну міцність кістки. Цей процес сприяє ефективній мінералізації кісткової тканини та підтримці її механічної стійкості [87]. Крім того, вітамін К2 (менахінон, МК-7) знижує ризик кальцифікації судин, зберігаючи їхню еластичність і запобігаючи розвитку атеросклерозу.
Отже, крім явного синергізму при забезпеченні нормального метаболізму кісткової тканини, комбіноване застосування вітамінів D3 і К2 (менахінон, МК-7) є значно безпечнішим, особливо щодо запобігання патологічній кальцифікації м’яких тканин та оптимального розподілу кальцію в організмі. За прийому D3 без K2 існує ризик збільшення рівня вільного кальцію, який не може бути ефективно перерозподілений у кісткову тканину, тоді як їхнє комплексне використання створює збалансовану систему регуляції кальцієвого обміну, мінімізуючи ризики [90].
Вищезазначені дані, отримані в дослідженнях in vitro, підтверджені в клінічній практиці. Так, J. Iwamoto та співавт. провели оцінку впливу комбінованого застосування вітамінів D3 і K2 на МЩКТ поперекового відділу хребта у жінок із верифікованим остеопорозом у постменопаузі [91]. У дослідженні взяли участь 92 пацієнтки з остеопорозом, що перебували в постменопаузі >5 років, віком від 55 до 81 року. Їх рандомізували на чотири групи лікування: перша група отримувала вітамін D3, друга ‒ вітамін K2, третя ‒ вітаміни D3 та K2, четверта ‒ лактат кальцію. Установлено, що прийом як вітаміну D3, так і вітаміну K2 протягом 2 років значно збільшував МЩКТ поперекового відділу хребта, тоді як прийом кальцію зумовлював значне зниження цього показника. Комбіноване застосування вітамінів D3 і K2 сприяло значному збільшенню МЩКТ поперекового відділу хребта, яке було виразнішим порівняно з монотерапією вітамінами D3 і K2. Схоже за дизайном дослідження провели T. Ushiroyama та співавт. [92]. Учасників (172 жінки віком 55-81 рік, які мали за даними вимірювання МЩКТ ознаки остеопорозу або остеопенії) розподілили на 4 статистично рівноцінні групи, що отримували вітамін K2, D3, комбіновану терапію вітамінами K2 і D3, а група порівняння мала лише дієтологічну підтримку (надавали рекомендації щодо збільшення споживання продуктів, збагачених вітамінами D3 та K2, вживання 800-1000 мг кальцію на добу, переважно молочних продуктів (молоко, йогурт) і мінеральних добавок, регулярні фізичні вправи середньої інтенсивності й перебування впродовж не менш ніж 15 хв на день під прямими сонячними проміннями). У 45,2% пацієнток групи комбінованої терапії зареєстрували значний приріст МЩКТ, у групі прийому K2 ‒ у 9,4%, у групі прийому D3 ‒ у 23,3%. Учасниці групи порівняння не продемонстрували значного поліпшення МЩКТ, у деяких випадках відзначено навіть зниження аналізованого показника. Схожі дані наводять інші дослідники [93-95].
Висновки
Зареєстровано високу частоту дефіциту вітаміну D3 і зниження МЩКТ у пацієнтів, яким виконують планові хірургічні втручання на хребті з використанням імплантатів. Виявлено значущу кореляцію між рівнем 25-(OH)D3 і станом кісткової тканини.
Корекція рівня вітаміну D3 із використанням Солемакс® продемонструвала виразний лабораторний ефект: через 4 міс прийому рівень 25-(OH)D3 у всіх пацієнтів досяг референтних значень, що свідчить про ефективність цієї терапії.
Регулярний прийом Солемакс® у післяопераційний період позитивно впливає на стан кісткової тканини. Це підтверджується збільшенням МЩКТ у пацієнтів, які отримували корекцію, тоді як у групі порівняння зареєстрували зниження цього показника.
Статистично значуще зниження частоти ускладнень, пов’язаних з імплантатами, зафіксовано у пацієнтів, які отримували Солемакс®, починаючи з раннього післяопераційного періоду. Регулярний прийом надав змогу знизити ризик розхитування гвинтів на 69,84%, ризик зміщення міжтілових імплантатів ‒ на 56,2% при аналізі даних за перші 6 міс після хірургічного втручання. Через 1 рік спостереження зниження ризику становило 85,06% для розхитування гвинтів та 64,7% для PLIF-імплантатів.
Отримані результати свідчать про те, що стабільність спондилодезу визначається переважно якісною адаптивною реакцією кісткової тканини на імплантацію, а не абсолютними значеннями її мінеральної щільності. Використання збалансованої комбінації вітамінів D3 та K2 значно оптимізує терапевтичний ефект, знижує ризик післяопераційних ускладнень і поліпшує клінічні результати.
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 15 (601), 2025 р



