1 лютого, 2026
Лікування нестабільних переломів кісток таза при закритій бойовій травмі: досвід в умовах військового госпіталю
 Лікування нестабільних переломів кісток таза характеризується значними технічними й терапевтичними труднощами через високий ризик масивної крововтрати та ушкодження життєво важливих органів. Такі травми часто супроводжуються гемодинамічною нестабільністю, що потребує невідкладної стабілізації стану пацієнта із застосуванням мультидисциплінарного підходу. Додаткове навантаження на операційну бригаду створює деформація тазового кільця, яка ускладнює точну репозицію та потребує високоточного інтраопераційного контролю. Ризик інфекцій, ускладнень із боку сечостатевої системи та нервових структур також суттєво підвищує вимоги до ведення таких пацієнтів. Практичним досвідом вибудування хірургічної стратегії лікування нестабільних переломів кісток таза при закритій бойовій травмі, можливостями та перевагами надання спеціалізованої ортопедо-травматологічної допомоги та остаточної хірургічної стабілізації пацієнта при бойовій механічній травмі таза у військовому госпіталі, наближеному до лінії фронту, поділився лейтенант медичної служби, ординатор травматологічного відділення Запорізького військового госпіталю, доцент кафедри травматології та ортопедії Запорізького державного медико-фармацевтичного університету, кандидат медичних наук Іван Іванович Труфанов.
Лікування нестабільних переломів кісток таза характеризується значними технічними й терапевтичними труднощами через високий ризик масивної крововтрати та ушкодження життєво важливих органів. Такі травми часто супроводжуються гемодинамічною нестабільністю, що потребує невідкладної стабілізації стану пацієнта із застосуванням мультидисциплінарного підходу. Додаткове навантаження на операційну бригаду створює деформація тазового кільця, яка ускладнює точну репозицію та потребує високоточного інтраопераційного контролю. Ризик інфекцій, ускладнень із боку сечостатевої системи та нервових структур також суттєво підвищує вимоги до ведення таких пацієнтів. Практичним досвідом вибудування хірургічної стратегії лікування нестабільних переломів кісток таза при закритій бойовій травмі, можливостями та перевагами надання спеціалізованої ортопедо-травматологічної допомоги та остаточної хірургічної стабілізації пацієнта при бойовій механічній травмі таза у військовому госпіталі, наближеному до лінії фронту, поділився лейтенант медичної служби, ординатор травматологічного відділення Запорізького військового госпіталю, доцент кафедри травматології та ортопедії Запорізького державного медико-фармацевтичного університету, кандидат медичних наук Іван Іванович Труфанов.
Ключові слова: нестабільні переломи таза, бойова травма, ушкодження тазового кільця, зовнішня фіксація таза, реконструктивна хірургія таза.
? Іване Івановичу, якими є особливості маршрутизації та лікування пацієнтів із бойовими ушкодженнями таза в рамках військово-медичної системи надання допомоги?
– Спеціалізоване лікування поранених і травмованих з ушкодженнями таза проводиться в різних відділеннях. У разі відсутності ушкоджень органів малого таза пацієнти з переломами кісток таза лікуються переважно у травматологічних відділеннях військово-медичних клінічних центрів (ВМКЦ) відповідних регіонів: Головного ВМКЦ, ВМКЦ Західного, Південного, Північного, Східного або Центрального регіону. Там за показаннями проводять остеосинтез розривів лобкового симфізу, вертикально-нестабільних переломів таза та ушкоджень кульшової западини, тоді як крайові та дірчасті переломи здебільшого лікують консервативно (Гуменюк К.В та співавт., 2024). У випадках поєднаних ушкоджень органів і тазового кільця лікування визначається домінуючим компонентом травми. Такий підхід забезпечує оптимальний розподіл навантаження та дозволяє виконувати необхідні оперативні втручання у фахових підрозділах.
? Які можна виділити виклики у вашій клінічній практиці ведення пацієнтів із нестабільними переломами тазового кільця внаслідок бойової травми?
– Запорізький військовий госпіталь є лікувальним закладом Міністерства оборони України, наближеним до лінії бойового зіткнення. Принципом відбору пацієнтів для хірургічного лікування нестабільних переломів кісток таза внаслідок бойової травми у даному закладі є саме закрите ураження кісток з ознаками порушення цілісності тазового кільця та нестабільності. Натомість пацієнти з ушкодженням органів малого таза та черевної порожнини, а також магістральних судин не мають показань до невідкладних реконструктивних втручань, оскільки тяжкий загальний стан таких поранених, високий ризик масивної кровотечі та розвиток травматичного шоку обмежують лікувальну тактику. Це пов’язано з тим, що у пацієнтів з ознаками тяжкого травматичного шоку виконання ранньої остаточної фіксації таза є недоцільним з огляду на ризик летальності, внаслідок кровотечі та розвитку «смертельної тріади» (коагулопатії, ацидозу й гіпотермії), що відображає активність системного запального процесу у першу-другу добу після травми (Бурлука В.В., 2018; Танасієнко П.В. та співавт., 2024). У такому випадку прийнятною опцією є тимчасова фіксація таза.
Клінічно встановлено, що виконання нетривалої ранньої первинної фіксації таза дозволяє стабілізувати кісткові уламки, зменшує больовий синдром, сприяє зупиненню кровотечі, тим самим забезпечуючи стабілізацію гемодинамічних показників і знижуючи летальність. Частота розвитку післяопераційних ускладнень при виконанні остаточного остеосинтезу в термін із 2-ї до 4-ї доби після травми є досить високою. Цей період вимагає ретельної оцінки гемодинаміки, обсягу гематом, лабораторних показників і загального клінічного стану пацієнта. У разі відстрочення втручання до 6-8-ї доби ризик ускладнень суттєво зменшується (Бурлука В.В., 2018). Тому вибір способу оперативного втручання має бути диференційованим та обиратися індивідуально відповідно до патоморфології ушкодження та загального стану пацієнта (Gдnsslen A. et al., 2017; Trufanov I.I., 2022).
? Який клінічний випадок, на вашу думку, найбільш наочно демонструє ефективність хірургічної тактики лікування механічної травми таза в закладах, розташованих поблизу лінії розмежування?
– Продемонструвати можливості та переваги надання спеціалізованої ортопедо-травматологічної допомоги та остаточної хірургічної стабілізації при бойовій механічній травмі таза в наближеному до фронту військово-медичному лікувальному закладі можна на прикладі клінічного випадку закритої бойової травми таза у військовослужбовця 47 років. Пацієнт отримав травму під час боєзіткнення лежачи на животі на землі внаслідок наїзду з лівого боку на ділянку таза гусеничної броньованої машини. Поранений був евакуйований до передової хірургічної групи, де йому було виконано ультразвукове дослідження (УЗД) за протоколом FAST (Focused Assessment with Sonography for Trauma – метод екстреного УЗД для виявлення вільної рідини в черевній порожнині або в порожнині перикарду). Під час обстеження лікарі виявили у військовослужбовця множинні переломи кісток таза, гематому заочеревинного простору з обох сторін, паравазальну гематому справа. Неоднозначні дані були отримані на користь ушкодження зовнішньої клубової вени. Ознак проникнення гематоми в очеревинний простір на момент надходження пацієнта не встановлено. Кровообіг обох нижніх кінцівок був компенсований. Також медперсонал виконав катетеризацію сечового міхура: сеча, що проходила по катетеру в достатній кількості, мала світло-жовтий колір, тобто функція нирок була задовільною. Після стабілізації загального стану, що включала інтенсивну терапію та гемотрансфузію, пацієнта евакуювали за допомогою вакуумної шини на щиті до військового госпіталю, наближеного до фронту (рівень медичного забезпечення – Role3). При надходженні до приймального відділення його стан був оцінений як тяжкий, нестабільний, гемодинаміка підтримувалася за допомогою інфузії норадреналіну. Пацієнту було проведено рентгенологічне дослідження та комп’ютерну томографію (КТ) (рис. 1), які показали горизонтально-нестабільне ушкодження таза з грубим порушенням цілісності тазового кільця.
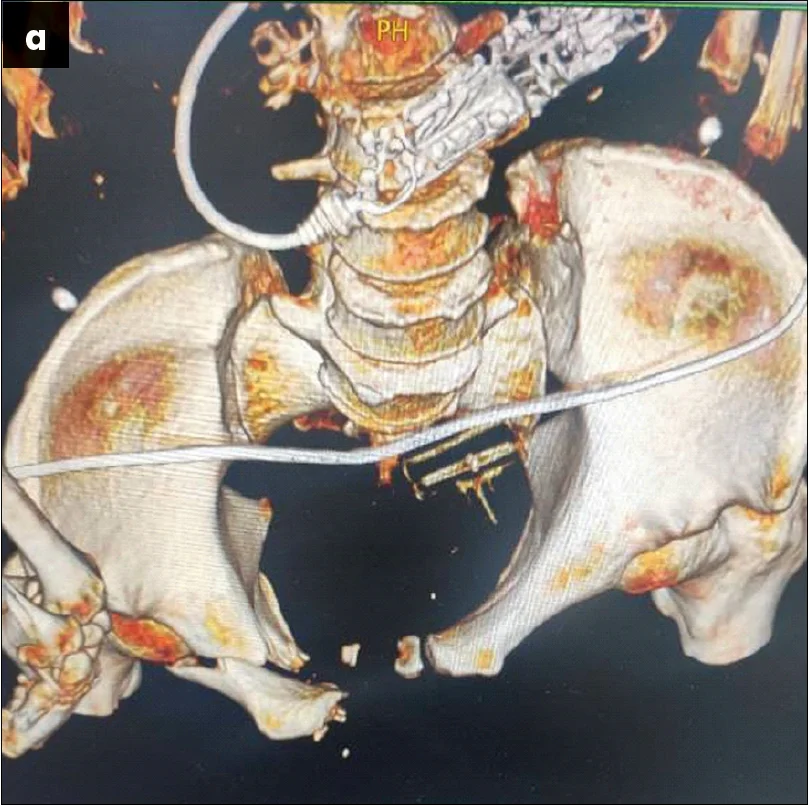
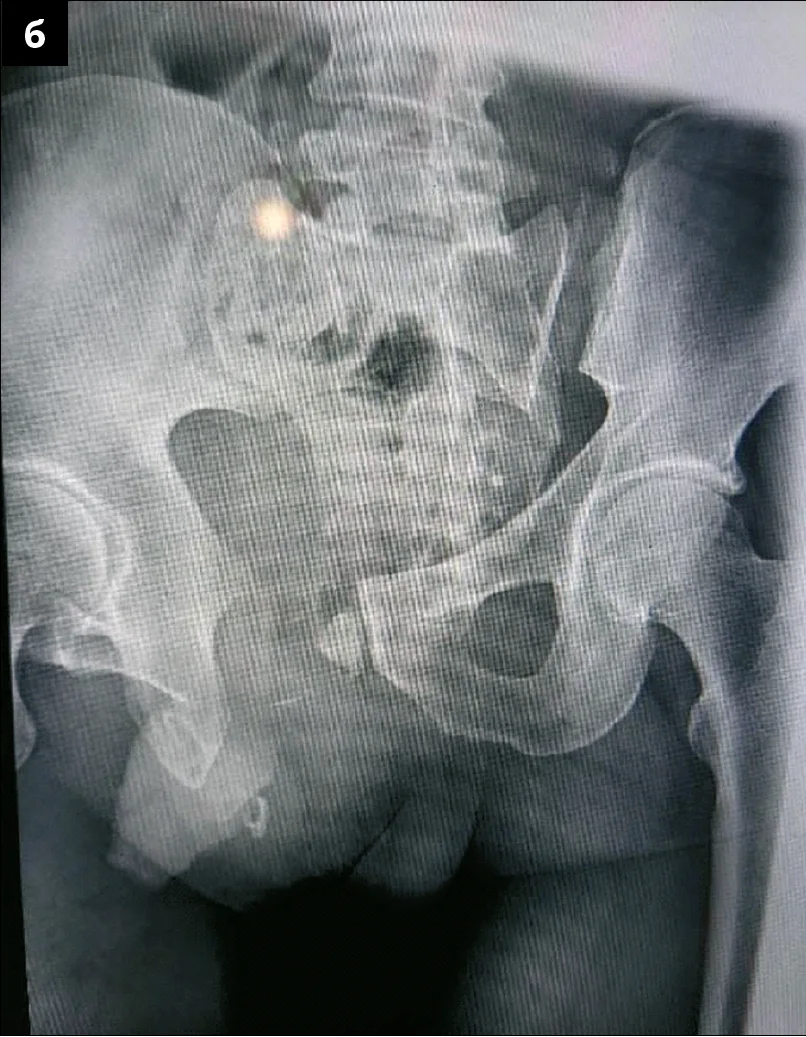 Рис. 1. Дослідження військовослужбовця з горизонтально-нестабільним ушкодженням таза з грубим порушенням цілісності тазового кільця: а – рентгенограма; б – КТ-сканування відповідного ушкодження
Рис. 1. Дослідження військовослужбовця з горизонтально-нестабільним ушкодженням таза з грубим порушенням цілісності тазового кільця: а – рентгенограма; б – КТ-сканування відповідного ушкодження
Пораненого негайно доправили до операційної та виконали оперативне втручання за життєвими показаннями, яке включало первинну механічну фіксацію переднього півкільця апаратом зовнішньої фіксації (рис. 2). Згідно з тактикою лікування, розробленою сумісно з хірургічною та анестезіологічною службами, був запроваджений протокол масивної гемотрансфузії, рідинної та медикаментозної підтримки в умовах відділення анестезіології та інтенсивної терапії. Стан постраждалого на кінець першої доби після травми оцінювався як тяжкий, але стабільний. Було прийнято рішення про підготовку до оперативного втручання з остаточної репозиції та механічної фіксації ушкодження таза.
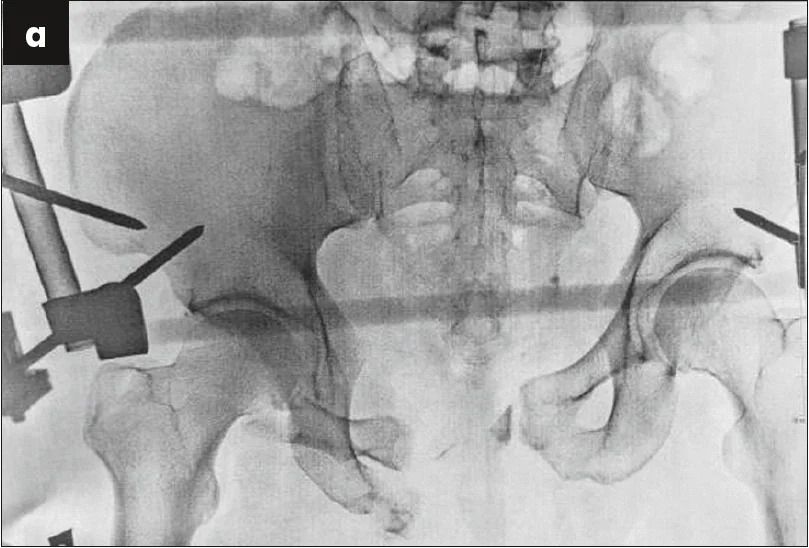
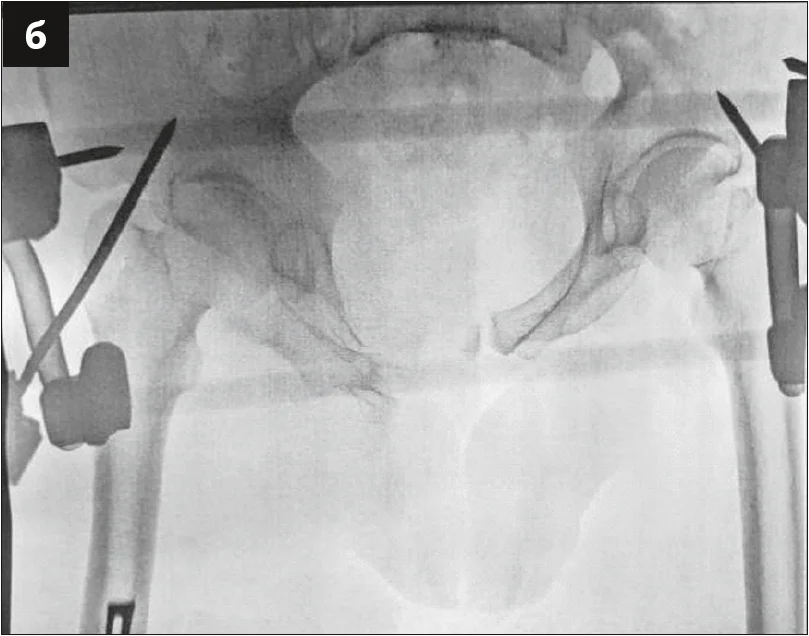 Рис. 2. Рентгенограма таза після виконання його первинної стабілізації апаратом зовнішньої фіксації: а – передньо-задня проєкція; б – проєкція входу в малий таз
Рис. 2. Рентгенограма таза після виконання його первинної стабілізації апаратом зовнішньої фіксації: а – передньо-задня проєкція; б – проєкція входу в малий таз
? Коли в даному випадку було оптимально провести остаточну фіксацію перелому таза? Чи могли б ви описати, яка хірургічна тактика була показана пацієнту в рамках спеціалізованого ортопедо-травматологічного лікування безпосередньо в госпіталі, наближеному до фронту?
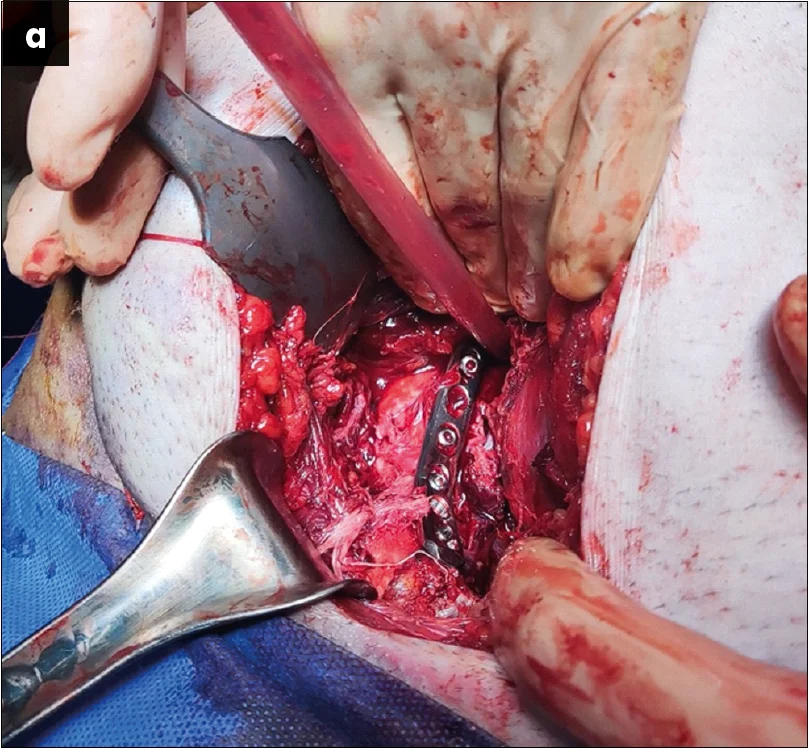
– На четверту добу після отримання травми військовослужбовця було прооперовано під ендотрахеальним наркозом. Найкраще положення пацієнта при такому типі втручання – лежачи на спині, з обов’язковим встановленням сечового катетера. Після проведення первинної фіксації стрижні катетера не видаляли задля використання їх у якості «джойстиків». Було використано заочеревинний нижньо-срединний доступ за Stoppa, проведено ревізію перелому та розриву лобкового симфізу. Першим етапом виконувалася репозиція верхньої гілки правої лобкової кістки. Після репозиції було проведено фіксацію лобкової кістки пластиною по її внутрішній поверхні (рис. 3).
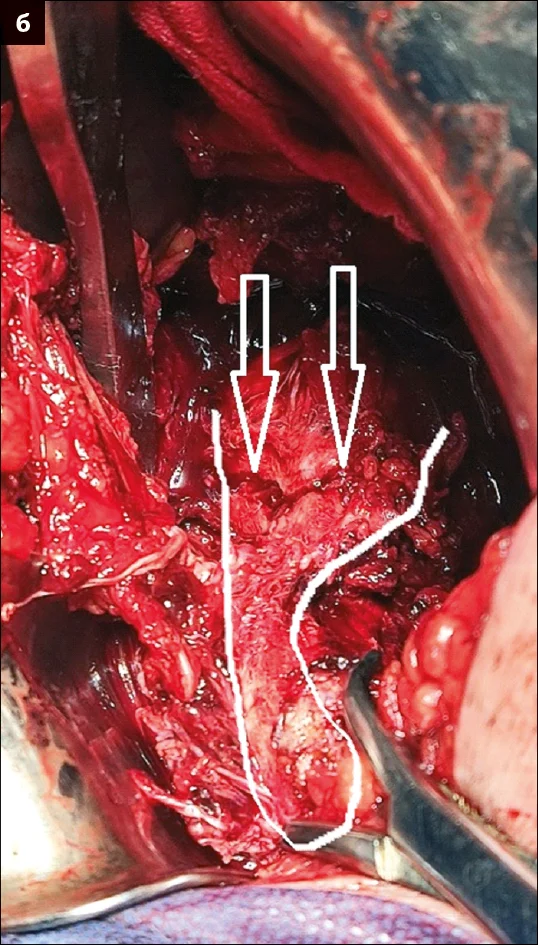 Рис. 3. Виконання першого оперативного прийому з відновлення цілісності тазового кільця: а – репозиція лобкової кістки за допомогою цапки праворуч (стрілками позначено лінію репонованого перелому, білою лінією – контури верхньої гілки лобкової кістки); б – інтраопераційна візуалізація проведеної фіксації пластиною
Рис. 3. Виконання першого оперативного прийому з відновлення цілісності тазового кільця: а – репозиція лобкової кістки за допомогою цапки праворуч (стрілками позначено лінію репонованого перелому, білою лінією – контури верхньої гілки лобкової кістки); б – інтраопераційна візуалізація проведеної фіксації пластиною
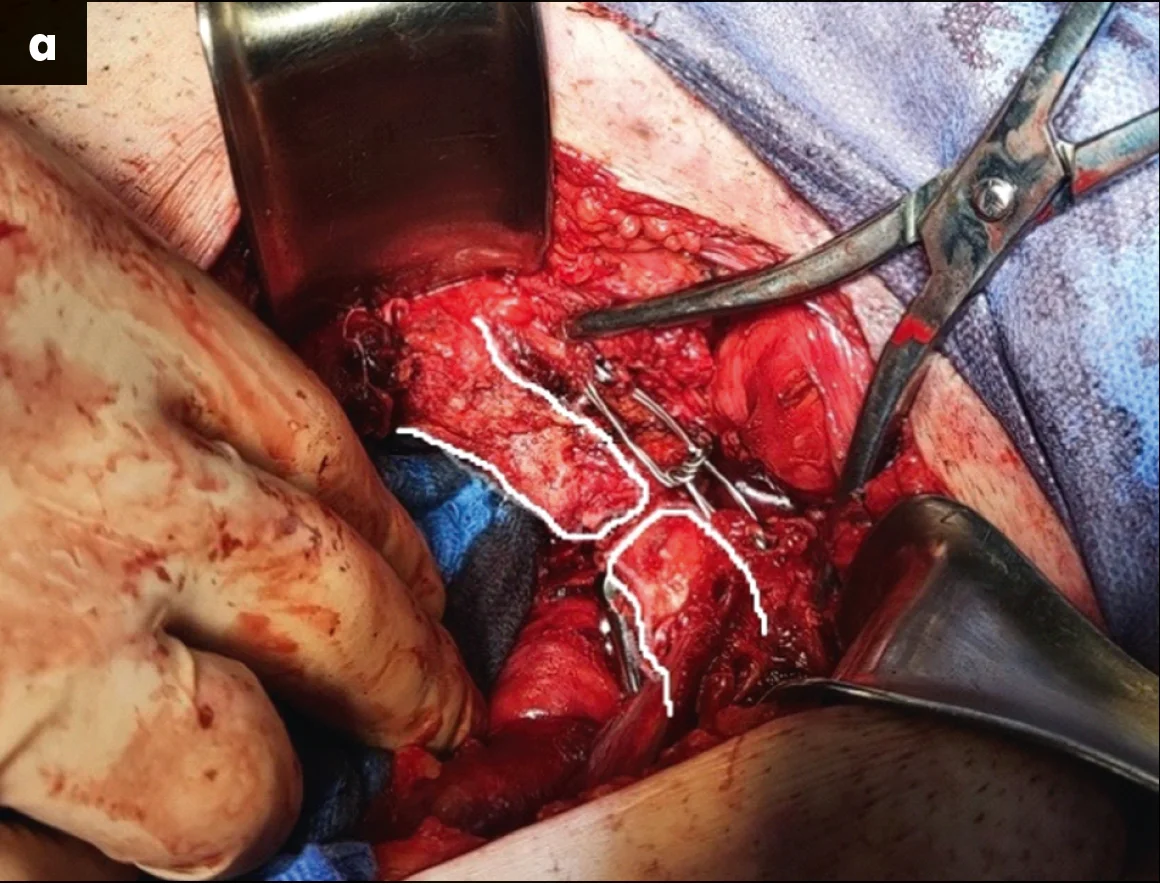
За допомогою наступного оперативного прийому виконувалася провізорна репозиція та фіксація двох півкілець таза шляхом заведення гвинтів, фіксації проволокою та репозиційними щипцями. Сечовий міхур за таких втручань відводиться мануально серветкою, щоб запобігти інтерпозиції останнього між лобковими кістками. Фіксацію переднього півкільця таза виконували пластиною, що розташовувалася по верхньому краю лобкових кісток. Враховуючи значне первинне порушення цілісності тазового кільця, додатково лобковий симфіз фіксували реконструктивною пластиною з чотирма отворами для кращої міцності (рис. 4). Фіксацію заднього півкільця таза, а саме клубово-крижового з’єднання, проводили закрито під рентгенологічним контролем канюльованим гвинтом через клубову кістку в напрямку тіла 1 крижового хребця (рис. 5).
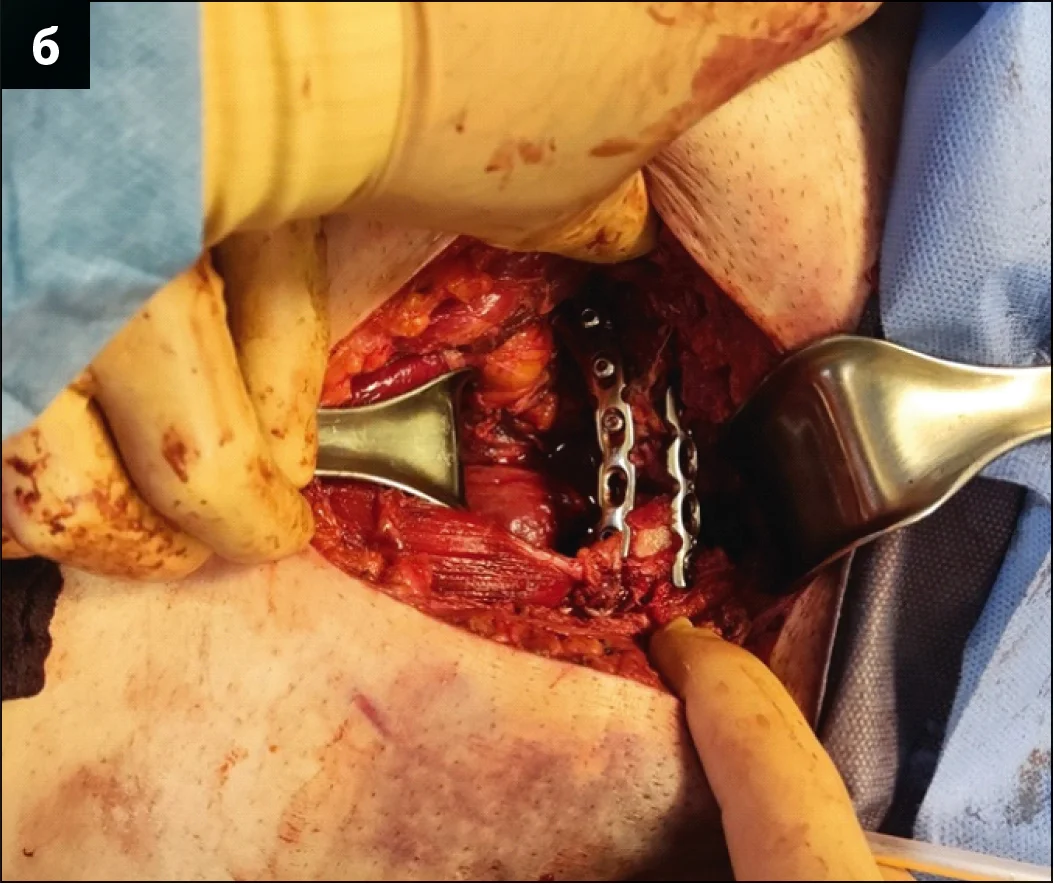 Рис. 4. Інтраопераційна візуалізація оперативного прийому з фіксації лобкового симфізу: а – провізорна фіксація двох півкілець таза (білою лінією позначено контури лобкових кісток); б – остаточна хірургічна фіксація переднього півкільця таза пластинами
Рис. 4. Інтраопераційна візуалізація оперативного прийому з фіксації лобкового симфізу: а – провізорна фіксація двох півкілець таза (білою лінією позначено контури лобкових кісток); б – остаточна хірургічна фіксація переднього півкільця таза пластинами
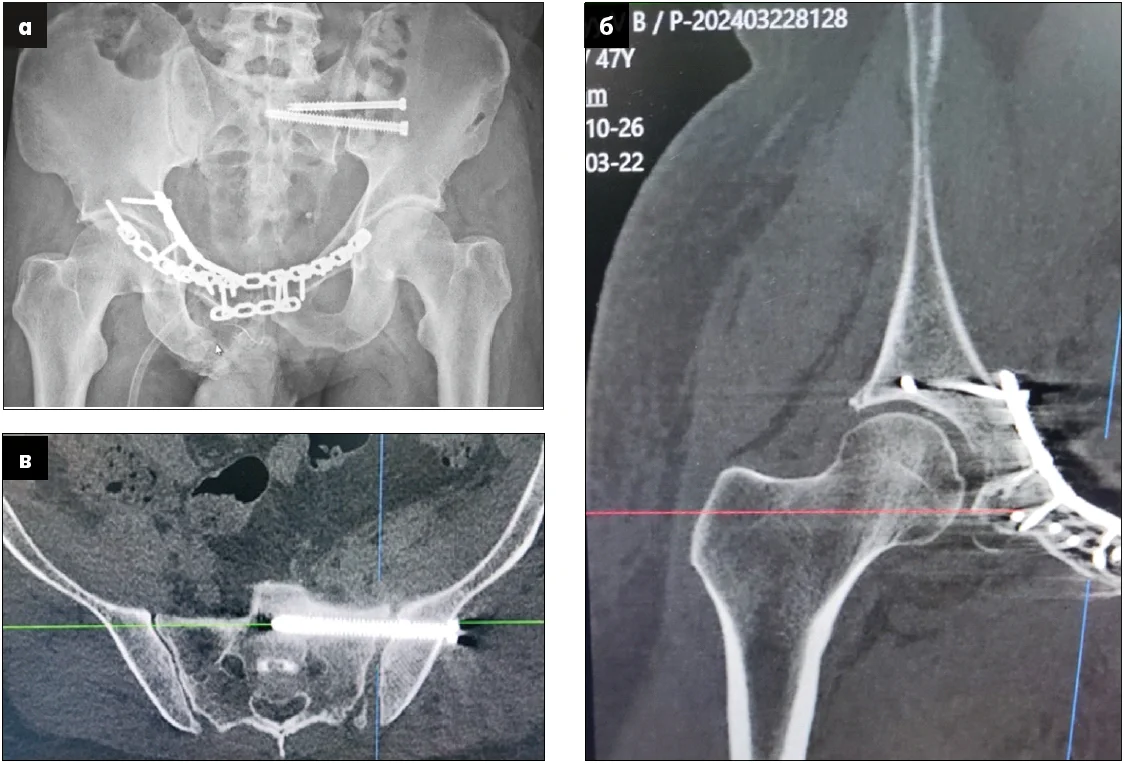 Рис. 5. Зображення після втручання: а – рентгенограма в передньо-задній проєкції;
Рис. 5. Зображення після втручання: а – рентгенограма в передньо-задній проєкції;
б – КТ-зображення, що ілюструє проведення фіксуючих гвинтів поза межами порожнини кульшового суглоба; в – КТ-сканування правильного положення гвинта, який фіксує крижово-клубове з’єднання в напрямку «клубова кістка – тіло S1»
? Які характерні ускладнення такого виду травми ви можете відмітити? Чи довелося ліквідувати її наслідки під час або після оперативного втручання?
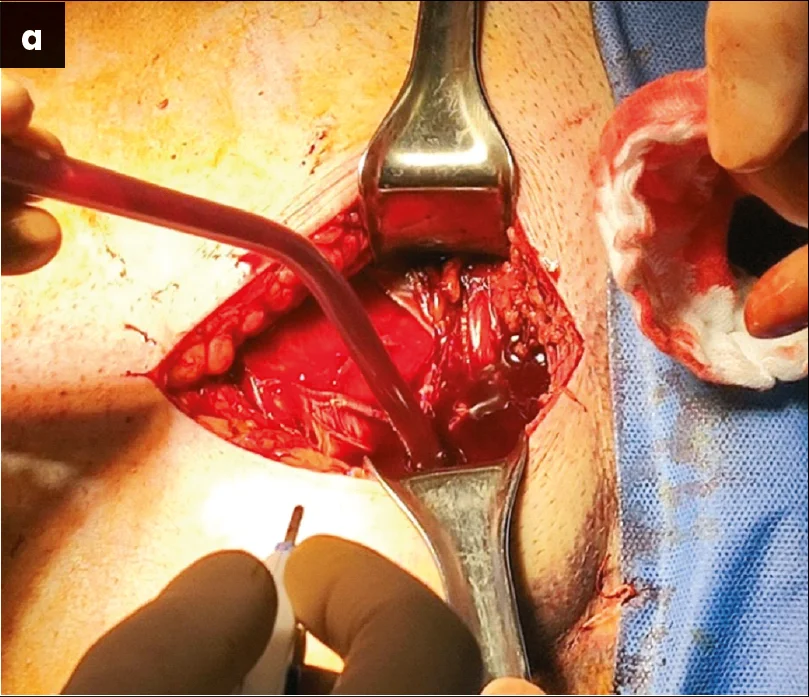
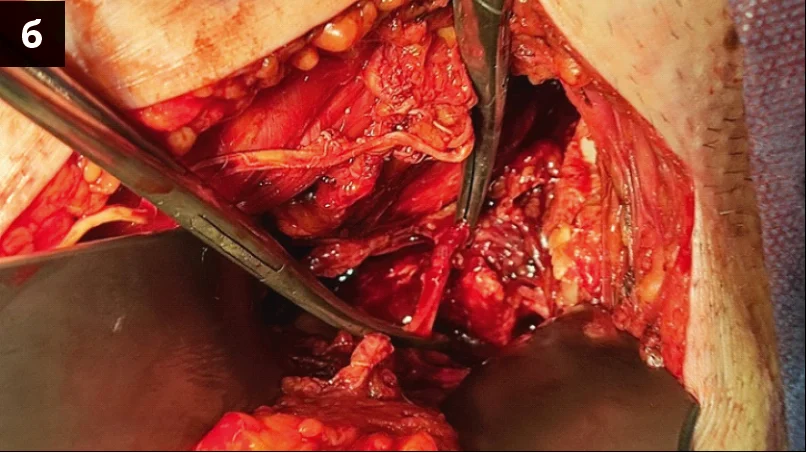
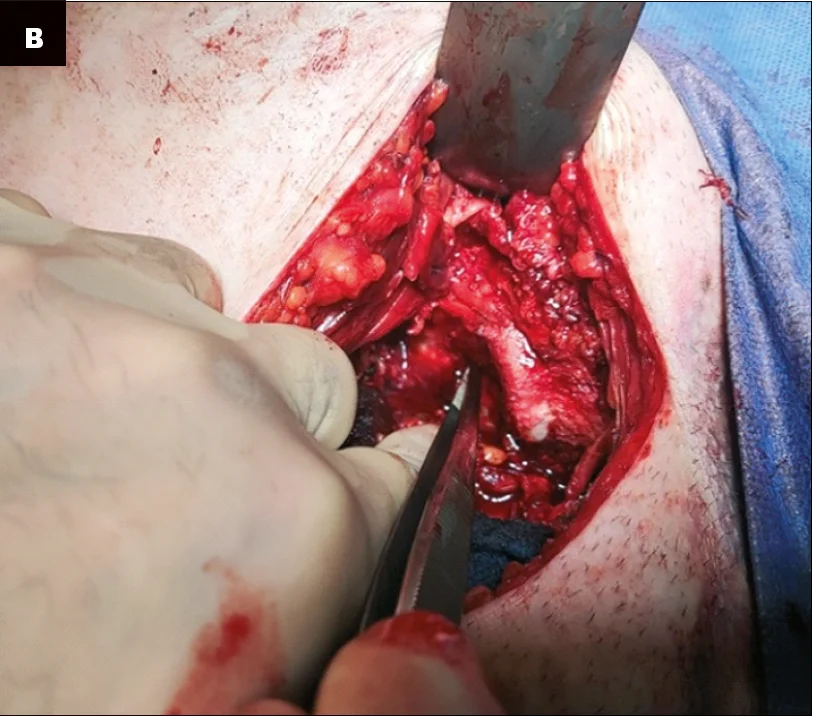
– У даного пацієнта під час планування оперативного втручання спостерігалася масивна гематома та набряк ділянки таза. Після проведення доступу й ревізії лівої половини таза та лобкової кістки справа було виявлено ушкодження анастомозуючих судин corona mortis (анастомоз між затульними та нижніми епігастральними судинами) і триваюча кровотеча в ділянці for. оbturatoria. Для ліквідації ушкодження було виконано взяття на затискачі Більрота анастомозуючих судин corona mortis із наступним їх перев’язуванням (рис. 6).
 Рис. 6. Зображення ушкодження судин: а – вскриття внутрішньо-тазової гематоми; б – взяття на затискачі Більрота анастомозуючих судин corona mortis із наступним їх перев’язуванням;
Рис. 6. Зображення ушкодження судин: а – вскриття внутрішньо-тазової гематоми; б – взяття на затискачі Більрота анастомозуючих судин corona mortis із наступним їх перев’язуванням;
в – інтраопераційна візуалізація
for. оbturatoria з венозною кровотечею у цій зоні; г – схематичне зображення ушкодження анастомозуючих судин
corona mortis
? Розкажіть, будь ласка, про подальше ведення та відновлення пацієнта, що може підтвердити переваги надання ортопедо-травматологічної допомоги й остаточної хірургічної стабілізації пацієнта з бойовою травмою таза у військовому госпіталі, наближеному до фронту.
– Процес реабілітації був розпочатий одразу після проведеного хірургічного втручання та стабілізації стану пацієнта. У ранньому реабілітаційному періоді (перші 14 днів після оперативного втручання) пацієнт додатково курувався лікарем-реабілітологом, а також фізичним терапевтом. Спеціаліст проводить первинну оцінку стану пацієнта та визначає коротко- і довготривалі цілі за SMART-форматом (визначення первинних цілей реабілітації). У даного пацієнта на другу добу були визначені короткотривалі цілі, а саме: самостійне пересування в межах ліжка, тренування навичок самообслуговування (догляд за собою, туалет); виконання початкових вправ для м’язів тулуба, спини та верхніх кінцівок; ідеомоторне та пасивне розробляння рухів у нижніх кінцівках. На четверту добу після оперативного втручання пацієнту було видалено всі дренажні трубки, перев’язки ран виконувалися щоденно. У цей період було проведено первинну вертикалізацію пацієнта, тренування підтримання рівноваги і навичок пересування по палаті й за її межами під наглядом фізичного терапевта з використанням допоміжних засобів для пересування (ходунки, милиці). Шви було знято на 11-ту добу після операції. Загоєння післяопераційних ран відбувалося первинним натягом. У подальшому пацієнта було переведено на наступний етап медичної допомоги для продовження реабілітаційного лікування та динамічного спостереження. Як можна бачити, у цьому випадку пацієнт не потребував активної лікувальної тактики, що значно зменшило термін непрацездатності та дозволило скоротити терміни втручання, пов’язані з переведенням його у віддалені від лінії фронту медичні заклади.
Таким чином, оптимальне лікування нестабільних переломів кісток таза при закритій бойовій травмі потребує використання сучасних методів остеосинтезу, включаючи зовнішню фіксацію та подальшу внутрішню стабілізацію під рентген-навігацією.
У цілому, нестабільні переломи таза потребують надання допомоги у спеціалізованому травматологічному центрі за участю досвідченої команди хірургів та поетапного протоколу лікування для досягнення задовільного функціонального результату. Проте цей клінічний випадок ілюструє опції, які можуть бути використані при хірургічному лікуванні нестабільних переломів кісток таза у військовому госпіталі, наближеному до фронту, а саме мініінвазивні методи остеосинтезу канюльованими гвинтами через невеликі розрізи, довжиною до 1-2 см.
Наш досвід демонструє, що спеціалізована хірургія таза може застосовуватися на відповідному рівні медичного забезпечення за умови стабілізації стану пацієнта та відсутності масивних супутніх уражень органів малого таза. Надання такого обсягу медичної допомоги потребує наявності мультидисциплінарної команди, відповідним чином підготовлених лікарів ортопедів-травматологів, абдомінальних і судинних хірургів. Остаточна механічна фіксація при бойовій механічній травмі таза має бути застосована більш активно, що значно скорочує терміни лікування цієї тяжкої категорії поранених, дозволяє дотримати безперервність надання допомоги, виключає транспортування пацієнта у стані механічно-нестабільного ушкодження. Це значно скорочує термін непрацездатності військовослужбовця та покращує результати лікування.
Бесіду вела Катерина Пашинська
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 5 (67), 2025 р.