6 травня, 2026
Вибір тактики при пораненнях судин шиї: сучасні можливості damage control surgery
 В умовах збройних конфліктів система медичної допомоги стикається з новими клінічними викликами, серед яких особливе місце займають поранення магістральних судин. Травми судин шиї, зокрема сонних артерій, є одними з найнебезпечніших, оскільки ці судини забезпечують кровопостачання головного мозку, а їх ураження супроводжується високим ризиком масивної крововтрати, неврологічних ускладнень і летальності. У таких випадках результат лікування значною мірою залежить не лише від швидкої евакуації пораненого, а й від правильного вибору хірургічної тактики. Про особливості хірургічної допомоги військовослужбовцям із пораненнями судин шиї, клінічні виклики та практичний досвід лікування таких пацієнтів розповів завідувач відділення судинної хірургії Запорізького військового госпіталю, доцент кафедри госпітальної хірургії Запорізького державного медико-фармацевтичного університету, кандидат медичних наук Ігор Володимирович Русанов.
В умовах збройних конфліктів система медичної допомоги стикається з новими клінічними викликами, серед яких особливе місце займають поранення магістральних судин. Травми судин шиї, зокрема сонних артерій, є одними з найнебезпечніших, оскільки ці судини забезпечують кровопостачання головного мозку, а їх ураження супроводжується високим ризиком масивної крововтрати, неврологічних ускладнень і летальності. У таких випадках результат лікування значною мірою залежить не лише від швидкої евакуації пораненого, а й від правильного вибору хірургічної тактики. Про особливості хірургічної допомоги військовослужбовцям із пораненнями судин шиї, клінічні виклики та практичний досвід лікування таких пацієнтів розповів завідувач відділення судинної хірургії Запорізького військового госпіталю, доцент кафедри госпітальної хірургії Запорізького державного медико-фармацевтичного університету, кандидат медичних наук Ігор Володимирович Русанов.
Ключові слова: ушкодження судин шиї, лігування артерій, тимчасове шунтування, первинна реконструкція, damage control surgery, військова медицина, ішемічний інсульт, евакуація пацієнтів, кровотеча, військова судинна хірургія.
? Ігорю Володимировичу, чим зумовлена актуальність проблеми ушкоджень судин шиї і якою є роль хірургії контролю ушкоджень (damage control surgery – DCS) у сучасних умовах військової медицини?
– Поранення магістральних судин шиї є досить актуальною проблемою для військових медиків. Серед військовослужбовців США, поранених в Афганістані у 2009-2015 роках, близько 11% усіх судинних ушкоджень припадало на ділянку шиї, зокрема на сонні артерії (Patel J.A. et al., 2018). Такі травми асоціюються з високим ризиком тяжких неврологічних ускладнень. Так, у дослідженні за участю 67 військовослужбовців з ушкодженнями екстракраніального відділу сонної артерії інсульт після поранення розвинувся у 33% пацієнтів, тоді як загальна смертність становила 12% (White P.W. et al., 2020). Загалом, летальність при подібних травмах коливається від 10 до 50%, переважно внаслідок масивної крововтрати (Ronaldi et al., 2021). Це вказує на важливість вибору оптимальної хірургічної тактики при таких пораненнях.
У цьому контексті особливого значення набуває концепція «damage control surgery» у судинній хірургії. Вона передбачає виконання мінімально необхідного обсягу життєво важливих хірургічних втручань для швидкої стабілізації стану пацієнта, після чого остаточна корекція анатомічних ушкоджень здійснюється на наступному етапі лікування. Ідея застосування DCS почала формуватися у США у 1980-х роках у сфері невідкладної абдомінальної хірургії, тоді як сам термін «damage control» («контроль ушкоджень») набув широкого використання на початку 1990-х років. У польових умовах така тактика є особливо важливою, оскільки обмежений доступ до високотехнологічної медичної допомоги вимагає швидкого прийняття рішень для збереження життя та стабілізації поранених перед подальшою евакуацією. Застосування damage control surgery дозволяє знизити летальність завдяки скороченню тривалості операцій, швидкому контролю кровотечі, а також профілактиці розвитку гіпотермії та метаболічного ацидозу (Serna J.J. et al., 2021).
? Як організована система надання медичної допомоги пацієнтам із пораненнями судин шиї і які методи хірургічного лікування можуть у них застосовуватися – починаючи від отримання поранення до спеціалізованої допомоги?
– Надання медичної допомоги військовослужбовцям із травмами сонних артерій у польових умовах відбувається поетапно, відповідно до рівнів медичного забезпечення:
- На першому рівні (Role 1) допомога надається на стабілізаційному пункті. Тут інколи може бути присутній хірург, однак він не завжди має спеціалізовані навички судинної хірургії, а умови часто обмежують можливість виконання повноцінних втручань за принципами DCS. Основні завдання на цьому етапі: швидка стабілізація стану пораненого, контроль кровотечі та підтримка життєво важливих функцій перед подальшою евакуацією.
- На другому рівні (Role 2) – у передовому хірургічному шпиталі – зазвичай працюють хірурги, які володіють базовими навичками судинної хірургії та мають більше можливостей для застосування принципів DCS. На цьому етапі надається кваліфікована медична допомога, включаючи невідкладні хірургічні втручання, після чого поранений, за потреби, евакуюється до спеціалізованого центру для виконання остаточної реконструкції судин.
- Третій рівень (Role 3) передбачає надання допомоги у спеціалізованих шпиталях, де працюють кваліфіковані судинні хірурги та доступний повний спектр діагностичних і лікувальних можливостей. Тут пацієнт отримує необхідний обсяг спеціалізованої допомоги, а у складних випадках може бути скерований на наступний рівень (Role 4), де надається вузькоспеціалізована високотехнологічна медична допомога.
Вибір оптимальної тактики лікування при ураженнях сонних артерій залежить від низки факторів: загального стану пацієнта, наявності активної кровотечі або геморагічного шоку, рівня свідомості, неврологічного статусу, характеру судинного ушкодження, супутніх травм, а також доступних на конкретному етапі медичної допомоги ресурсів. На другому рівні медичного забезпечення можуть застосовуватися різні хірургічні методи, зокрема лігування судини, тимчасове шунтування, а також первинна реконструкція, яка включає судинний шов, пластику судини, протезування або виконання судинного шунтування.
? У яких клінічних ситуаціях при пораненнях сонних артерій доводиться застосовувати лігування судини як метод контролю кровотечі та які основні ризики й обмеження пов’язані з використанням даного підходу?
– Одним із найшвидших і технічно найпростіших способів зупинки масивної кровотечі при пораненнях сонних артерій є лігування, тобто їх перев’язування з повним блокуванням кровотоку. Цей метод дозволяє швидко контролювати кровотечу, однак асоційований із високим ризиком тяжких ускладнень. Зокрема, перев’язування внутрішньої сонної артерії – магістральної судини, що безпосередньо забезпечує кровопостачання головного мозку, – у більшості випадків призводить до розвитку ішемічного інсульту. Водночас кровопостачання частково може зберігатися завдяки особливостям анатомії колатерального кровообігу, коли кров надходить ретроградно через зовнішню сонну артерію. Саме тому лігування зазвичай розглядають як вимушений крок, коли інші варіанти хірургічного втручання є недоступними або їх виконання неможливе, а масивна крововтрата безпосередньо загрожує життю пацієнта. Найчастіше така тактика застосовується у ситуаціях критичної гемодинамічної нестабільності або за наявності множинних поранень, що потребують негайного контролю кровотечі (Leggerwood A.M. et al., 1998).
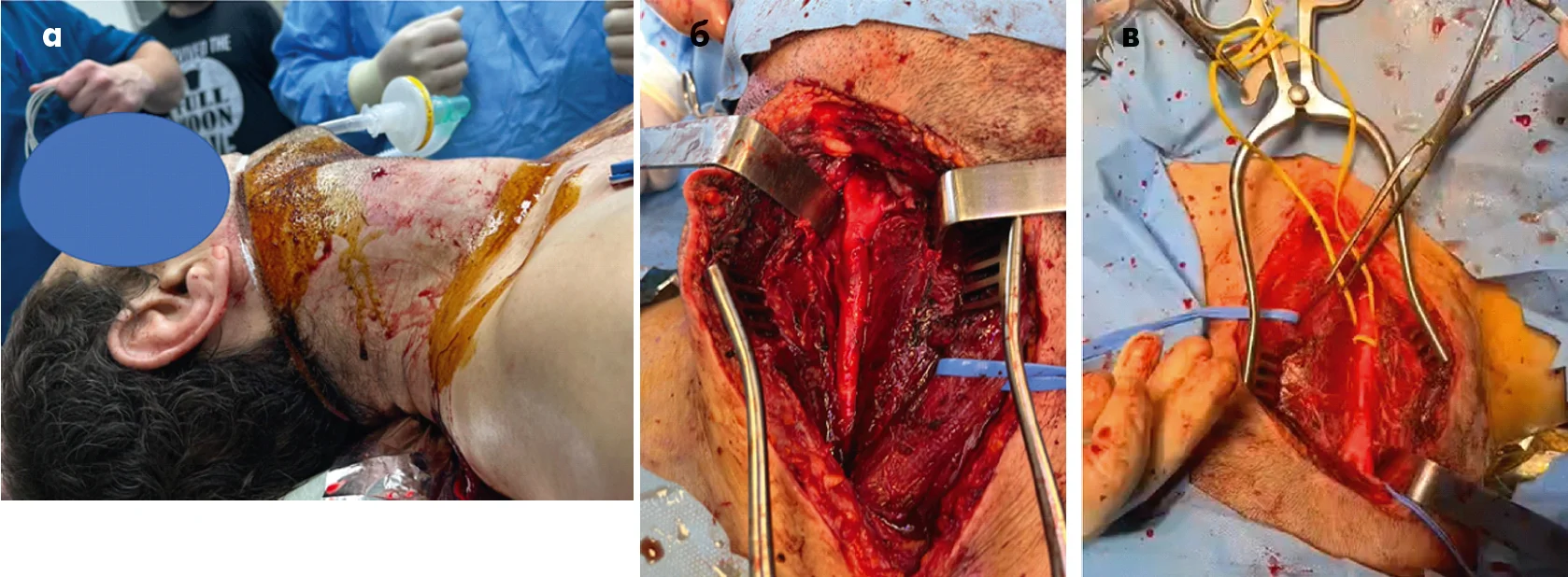
Практичний клінічний випадок у нашому закладі відображає даний підхід. Пацієнт був доставлений на етап Role 2 у свідомості, однак після зняття пов’язки виникла інтенсивна активна кровотеча з рани в II зоні шиї, від кута нижньої щелепи до перснеподібного хряща. У зв’язку із критичною крововтратою було прийнято рішення виконати лігування загальної сонної артерії як елемент тактики DCS – тобто мінімально необхідного втручання для негайної стабілізації стану пацієнта та зупинки кровотечі. Після стабілізації стану поранений був евакуйований під загальною анестезією та штучною вентиляцією легень до медичного закладу Role 3, де йому виконали реконструктивне втручання – протезування загальної сонної артерії синтетичним протезом із політетрафторетилену (ПТФЕ). У подальшому пацієнт був переведений на наступний рівень медичної допомоги; ознак внутрішньогоспітального інсульту під час лікування не спостерігалося (рис. 1).
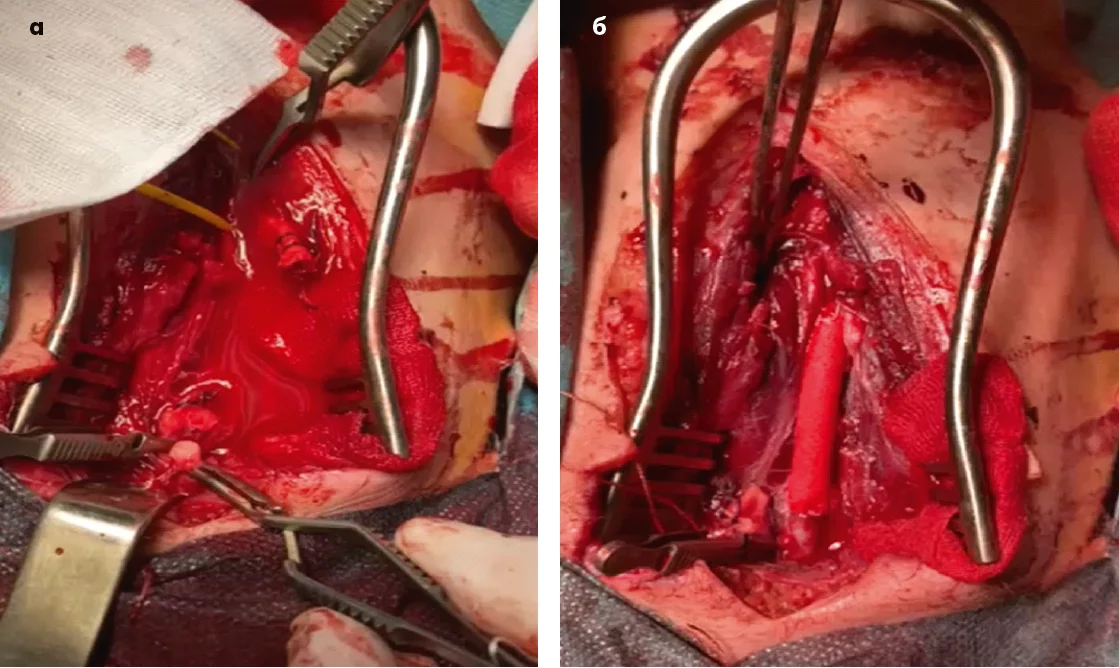 Рис. 1. Поранення судин шиї і активна кровотеча в зоні ІІ (а).
Рис. 1. Поранення судин шиї і активна кровотеча в зоні ІІ (а).
Протезування загальної сонної артерії (б)
Попри можливість застосування лігування як рятівної процедури використання цієї методики залишається предметом клінічних дискусій. Серед найбільш суперечливих питань – доцільність перев’язування судини в пацієнтів із тяжким неврологічним дефіцитом або коматозним станом, а також вибір тактики за відсутності ретроградного кровотоку у внутрішній сонній артерії. Однак у випадках поранень III зони шиї (від кута нижньої щелепи до основи черепа) лігування іноді може залишатися єдиною технічно доступною опцією (Hirshberg A. et al., 2004).
Ризик неврологічних ускладнень після перев’язування сонних артерій є надзвичайно високим. За деякими даними, при лігуванні внутрішньої сонної артерії частота інсульту може досягати 100%. Ситуація ускладнюється тим, що при сучасній бойовій травмі ушкодження внутрішньої сонної артерії приблизно у три рази частіше потребують лігування порівняно з ураженням інших відділів сонної артерії (Paul W. et al., 2020). Саме тому, коли це технічно можливо, реконструктивні втручання вважаються більш сприятливими (Madsen A.S. et al., 2024).
? Коли доцільно застосовувати тимчасове судинне шунтування і яку роль у тактиці DCS відіграє реконструкція судини?
– У бойових умовах важливу роль у лікуванні поранень сонних артерій відіграють проміжні хірургічні рішення, які дозволяють стабілізувати стан пацієнта до моменту надання спеціалізованої допомоги. Одним із таких підходів є тимчасове шунтування судин, яке може застосовуватися на другому рівні медичного забезпечення. Це дозволяє одночасно контролювати кровотечу та підтримувати кровопостачання головного мозку на етапі Role 2 до моменту виконання остаточного реконструктивного втручання у спеціалізованому центрі на етапі Role 3. Основною метою такого втручання є зниження ризику гемодинамічного ішемічного інсульту. Водночас встановлення шунта має і потенційні ризики. Зокрема, можливий розвиток емболічного інсульту – ускладнення, спричиненого потраплянням тромбу або частинок ушкодженої внутрішньої оболонки судини (інтими) у мозковий кровотік. Проте на сьогодні кількість наукових даних щодо частоти таких ускладнень у військових умовах залишається обмеженою. Слід також враховувати, що виконання тимчасового шунтування потребує базових навичок судинної хірургії, а в польових умовах на рівні Role 2 не завжди є спеціалісти, які мають відповідну підготовку. Крім того, сама процедура технічно складна для виконання в екстремальних умовах, а також пов’язана з ризиком тромбозу шунта або емболічних ускладнень (Serna J.J. et al., 2021). Зазвичай такий шунт функціонує кілька годин – достатній час для транспортування пораненого на вищий рівень медичної допомоги. Потім він видаляється, а судина підлягає остаточній реконструкції. У практиці частіше використовують прості тимчасові шунти, наприклад типу argyle або каротидні. У деяких випадках тимчасовий інтраопераційний шунт може застосовуватися і як етап підготовки до реконструктивного втручання, якщо виникають сумніви щодо достатності кровопостачання мозку з протилежного боку. Такий підхід частіше використовується вже на етапі Role 3, у спеціалізованих центрах, де є можливість ретельного контролю церебральної перфузії.
Незважаючи на переваги шунтування найбільш оптимальним методом лікування ушкоджень сонних артерій вважається первинна реконструкція судини, тобто безпосереднє відновлення її анатомічної цілісності. Це може включати бічний судинний шов, пластику судини або інші варіанти. Такий підхід дозволяє зберегти фізіологічний кровотік у сонній артерії, що є критично важливим для адекватного кровопостачання головного мозку. Однак виконання повноцінної реконструкції потребує часу, стабільного стану пацієнта та відповідних технічних умов, що не завжди узгоджується з принципами DCS, які передбачають максимально швидке втручання для порятунку життя. Крім того, при значному забрудненні рани первинна реконструкція може підвищувати ризик інфекційних ускладнень. У клінічній практиці нашого закладу був випадок поранення II зони шиї, що супроводжувалося кровотечею під час евакуації. Після госпіталізації вже на етапі Role 3 була виконана ревізія судин шиї, під час якої виявлено поранення загальної сонної артерії. Ушкодження було усунено шляхом накладання бічного судинного шва, що дозволило повністю відновити кровотік. Післяопераційний період перебігав без неврологічних ускладнень (рис. 2).
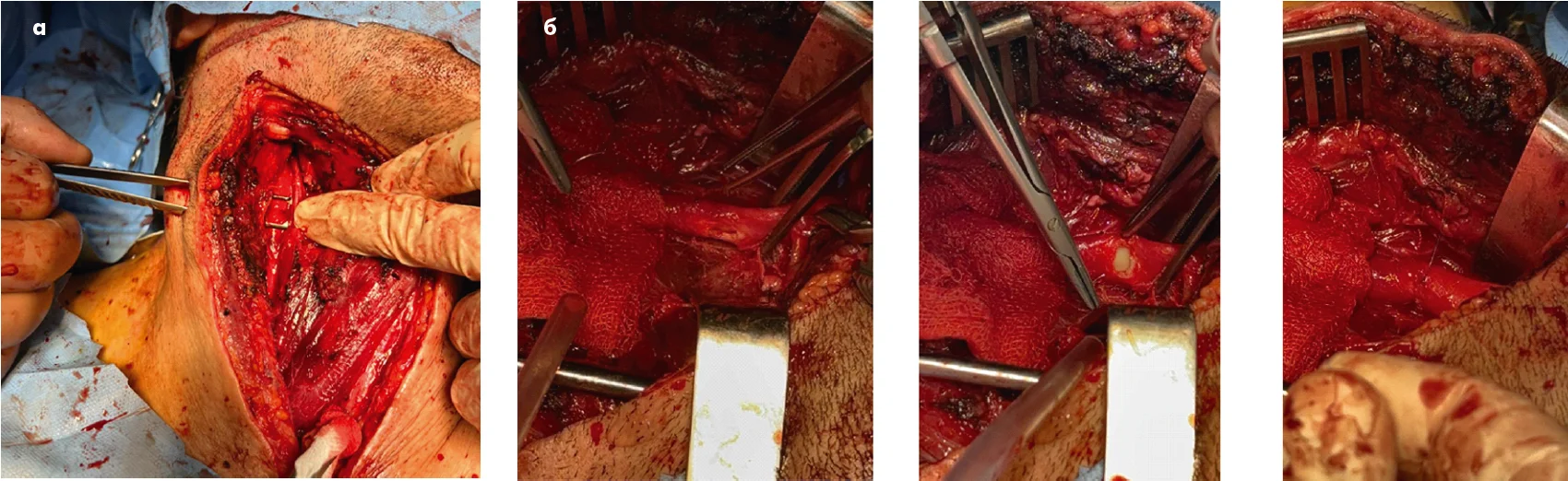 Рис. 2. Пенетруюче поранення ІІ зони шиї (а). Бічний шов загальної сонної артерії (б)
Рис. 2. Пенетруюче поранення ІІ зони шиї (а). Бічний шов загальної сонної артерії (б)
? Які клінічні фактори ефективності визначають доцільність використання тимчасового шунта порівняно з іншими методами відновлення кровотоку?
– Ефективність тимчасових інтраопераційних шунтів при пенетруючих пораненнях шиї з ушкодженням сонних артерій вивчалася в клінічному дослідженні за участю 837 пацієнтів, яким хірургічно відновлювали судини шиї. Із них 126 (15,1%) пацієнтів отримали тимчасові шунти проти 711 (84,9%) – без шунтів. Смертність у групі з тимчасовими шунтами склала 5,6% проти 11,1% у групі без шунтів (р=0,058), а неврологічні результати були порівнянними – 14,2% проти 13,7% (р=0,8). Це свідчить, що використання тимчасових шунтів при проникаючих ушкодженнях внутрішньої та загальної сонних артерій може дещо знижувати ризик смерті, не погіршуючи неврологічного стану пацієнтів. На основі цих даних рекомендовано індивідуально оцінювати клінічну ситуацію при прийнятті рішення про встановлення шунта (Asensio A.J., 2020).
У нашій практиці був випадок пацієнта з напруженою гематомою при пенетруючій травмі шиї у ІІ зоні. Пацієнт був доставлений під загальною анестезією та штучною вентиляцією легень на етап Role 3. Після розкриття гематоми було виявлено поранення загальної сонної артерії, яке було усунене бічним швом. У післяопераційному періоді неврологічних ускладнень не зафіксовано (рис. 3).
Рис. 3. Надання допомоги пацієнту з пенетруючою травмою шиї у ІІ зоні:
а – напружена гематома (ІІ зона); б – ділянка ушкодження після розкриття гематоми; в – накладання бічного шва
Хоча тимчасове шунтування на Role 2 частіше застосовують при пораненнях судин кінцівок, деякі принципи його використання актуальні й у випадку ураження сонних артерій (Chovanes J. et al., 2012). Сучасні настанови щодо надання медичної допомоги військовослужбовцям наголошують на високій доцільності цього методу. У нашій клінічній практиці також був випадок, коли після тимчасового шунтування загальної сонної артерії на етапі Role 2 пацієнт був евакуйований під штучною вентиляцією легень та загальним знеболенням на етап Role 3, де йому було виконано аутовенозне протезування загальної сонної артерії. На момент надходження на Role 3 комп’ютерна томографія мозку виявила формування вогнища ішемії, і в післяопераційному періоді розвинувся ішемічний інсульт (рис. 4).
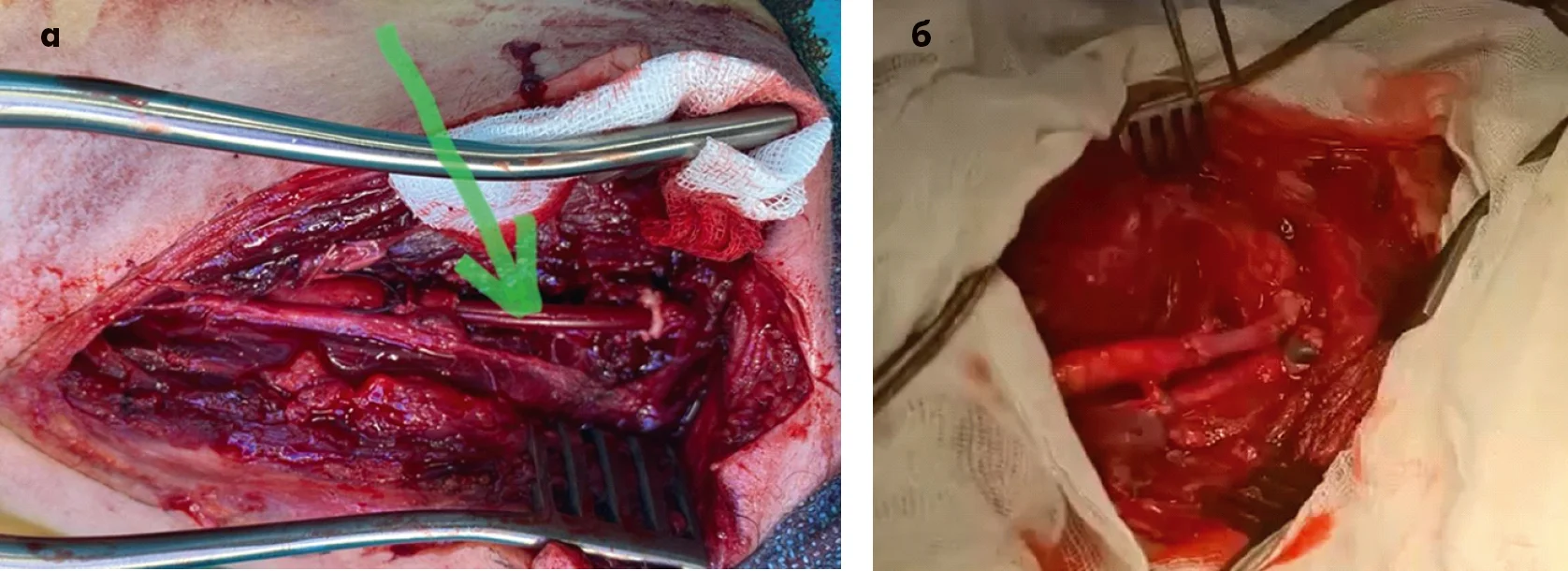 Рис. 4. Поранення загальної сонної артерії: тимчасове шунтування загальної сонної артерії на етапі Role 2 (а) з переходом на внутрішню сонну артерію – аутовенозне протезування на етапі Role 3 (б)
Рис. 4. Поранення загальної сонної артерії: тимчасове шунтування загальної сонної артерії на етапі Role 2 (а) з переходом на внутрішню сонну артерію – аутовенозне протезування на етапі Role 3 (б)
Таким чином, тимчасове шунтування може забезпечити стабілізацію мозкового кровотоку і дати час для евакуації у високоспеціалізований центр, проте потребує ретельної оцінки ризиків, особливо щодо можливого розвитку інсульту.
? Які фактори ризику неврологічних ускладнень при проникаючих ушкодженнях судин шиї описані в сучасних дослідженнях і яка тактика лікування залежно від ураженої судини є оптимальною?
– У ході актуального клінічного дослідження щодо визначення факторів ризику інсульту при проникаючих ушкодженнях судин шиї було вивчено історії 54 хворих із пенетруючою травмою судин шиї. Загалом, частота внутрішньолікарняних інсультів становила 17%, а внутрішньолікарняна смертність – 26%. Частота інсультів при ушкодженнях зовнішніх, внутрішніх сонних і хребетних артерій склала 26, 13 і 4% відповідно. Невідкладне втручання з приводу пенетруючої травми судин шиї було виконане 24 (44%) пацієнтам (88% – відкрите, 8% – ендоваскулярне, 4% – гібридне). Найпоширенішими втручаннями були первинна пластика (21%) та інтерпозиційне шунтування (25%). У трьох із 11 (21%) пацієнтів, яким проводили артеріальну корекцію, стався післяопераційний інсульт. У жодного з п’яти пацієнтів, яким проводили лігування або емболізацію артерії, не розвинувся післяопераційний інсульт. У чотирьох із п’яти (80%) пацієнтів, яким спочатку виконували тимчасове внутрішньосудинне шунтування як DCS перед остаточним відновленням, розвинувся післяопераційний інсульт у лікарні. Цікаво, що порівняно з лігуванням тимчасове внутрішньосудинне шунтування було пов’язане з вищим ризиком інсульту (р=0,048) (DiBartolomeo D.A. et al., 2024). Важливим предиктором прогнозу є передопераційний неврологічний статус пацієнта. Особи з нормальною свідомістю або легким фокальним дефіцитом за шкалою коми Глазго (GCS >9) виграють від первинного відновлення сонної артерії. У коматозних пацієнтів (GCS <8) прогноз залишається несприятливим незалежно від методу втручання (Teehan E.P. et al., 1997).
Лігування судин визначається анатомічною локалізацією ураження.
- Внутрішня сонна артерія: завжди необхідне відновлення судини – лігування пов’язане з 90% ризиком інсульту та високою летальністю. Методи включають судинний шов, пластику або шунтування.
- Загальна сонна артерія: переважно відновлення; лігування застосовується лише у крайніх ситуаціях, коли є масивна неконтрольована кровотеча. Ризик ішемії мозку визначається колатеральним кровотоком через вілізієве коло.
- Зовнішня сонна артерія: можливе лігування без значних наслідків для мозку.
Ідеальна стратегія на другому рівні медичної допомоги – раннє відновлення судини. Тимчасове шунтування та лігування є, швидше, вимушеними кроками. Наприклад, у клінічному випадку пацієнт отримав поранення загальної сонної артерії та внутрішньої яремної вени. На етапі Role 2 йому виконали тимчасове шунтування загальної сонної артерії та лігування внутрішньої яремної вени. Подальше відновлення загальної сонної артерії із застосуванням синтетичного ПТФЕ-протеза виконали на етапі Role 3. Пацієнт був евакуйований у свідомості, і в післяопераційному періоді неврологічних ускладнень не спостерігалося (рис. 5).
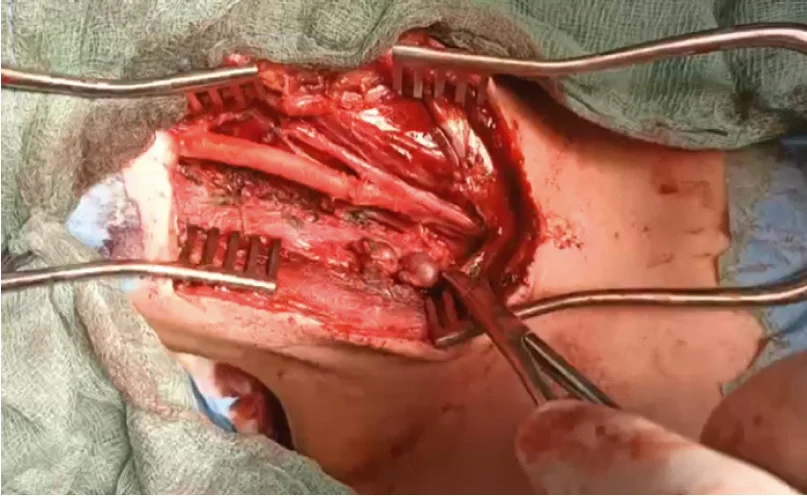 Рис. 5. Поранення загальної сонної артерії з протезуванням синтетичним ПТФЕ-протезом (Role 3)
Рис. 5. Поранення загальної сонної артерії з протезуванням синтетичним ПТФЕ-протезом (Role 3)
Цей досвід демонструє, що вибір тактики залежить від анатомічної локалізації ураження, стану пацієнта та доступних ресурсів, а також підтверджує значення етапного підходу до лікування проникаючих травм судин шиї.
? Які ключові тенденції щодо ведення пацієнтів із пораненням сонних та інших судин шиї спостерігаються в Запорізькому військовому госпіталі?
– У Запорізькому військовому госпіталі з грудня 2023 по грудень 2024 року на етапах Role 2 і Role 3 було проліковано 18 пацієнтів, яким виконували оперативні втручання на судинах шиї. У 10 випадках (55,5%) спостерігалося поранення ІІ зони шиї з активною кровотечею, що вимагало ревізії судинно-нервового пучка для контролю кровотечі та вибору стратегії DCS. З них восьми пацієнтам втручання проводили на етапі Role 2, а два пацієнти потребували Role 3 через продовження кровотечі під час евакуаційного транспортування. У п’яти випадках відмічалася напружена гематома ділянки шиї, і всі втручання були виконані на етапі Role 3. Ще у трьох випадках виявлено ненапружену гематому з наявністю уламків у проекції судинно-нервового пучка за даними мультиспіральної КТ з ангіографією. Поранення вен спостерігалося у 12 пацієнтів: внутрішньої яремної вени – у трьох випадках, зовнішньої яремної вени – у шести випадках і гілок яремних вен (щитоподібних і лицевих) – у трьох випадках. Шість пацієнтів мали поранення магістральних артерій: два – загальної сонної артерії, два – внутрішньої сонної артерії, один – зовнішньої сонної артерії і один – хребтової артерії. Усі поранення вен шиї та їхніх гілок лікували методом лігування. Загальну сонну та хребтову артерії також лігували. При ушкодженні загальної та внутрішньої сонних артерій у двох випадках застосовували тимчасове шунтування, в одному випадку було виконано первинне відновлення (бічний шов), а ще в одному, у пацієнта із вкрай нестабільною гемодинамікою та поєднаною політравмою, – лігування загальної сонної артерії. На етапі Role 3, після видалення тимчасового шунта, трьом пацієнтам виконано протезування загальної та внутрішньої сонних артерій синтетичним матеріалом, а одному пацієнту – аутовенозне протезування. Середній час ревізії судинно-нервового пучка та встановлення тимчасового шунта на етапі Role 2 становив 25±6,2 хв, а середня тривалість теплової ішемії від видалення шунта до реконструкції на етапі Role 3 – 21±3,4 хв.
Найчастішими післяопераційними ускладненнями були неврологічні: зафіксовано два випадки іпсілатерального ішемічного інсульту при пораненнях зовнішньої сонної артерії та внутрішньої сонної артерії із застосуванням тимчасового шунта. При первинній реконструкції з бічним швом неврологічних ускладнень не виявлено. Поранення вен шиї ускладнень не спричинили. Усі пацієнти з травмою артерій шиї були евакуйовані на подальший етап медичної допомоги, тому віддалені результати спостереження не відомі.
Отже, вибір методу DCS залежить від тяжкості травми, стану пацієнта та доступних ресурсів. У критичних випадках застосовується лігування судин, при цьому тимчасове шунтування дозволяє підтримувати кровопостачання головного мозку до проведення остаточної реконструкції. Первинна реконструкція є оптимальною опцією у таких пацієнтів за стабільних умов.
Підготувала Катерина Пашинська
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 1 (68), 2026 р.