31 березня, 2023
Запаморочення та артеріальна гіпертензія: дві сторони однієї проблеми
 «Якщо проаналізувати структуру скарг пацієнтів на первинному прийомі, виявиться, що вони звертаються до лікаря не з лабораторними порушеннями, як-от підвищені показники артеріального тиску, збільшений рівень холестерину чи глюкози, а через клінічні прояви захворювань: біль у спині, що заважає жити, печію, розлади сну тощо. З огляду на спостереження із власної практики основна причина відвідування спеціаліста в приблизно половини пацієнтів з артеріальною гіпертензією (АГ) – запаморочення», – зазначив доцент кафедри сучасних технологій медичної діагностики та лікування Національного медичного університету ім. О. О. Богомольця (м. Київ), кандидат медичних наук Євген Володимирович Андрєєв.
«Якщо проаналізувати структуру скарг пацієнтів на первинному прийомі, виявиться, що вони звертаються до лікаря не з лабораторними порушеннями, як-от підвищені показники артеріального тиску, збільшений рівень холестерину чи глюкози, а через клінічні прояви захворювань: біль у спині, що заважає жити, печію, розлади сну тощо. З огляду на спостереження із власної практики основна причина відвідування спеціаліста в приблизно половини пацієнтів з артеріальною гіпертензією (АГ) – запаморочення», – зазначив доцент кафедри сучасних технологій медичної діагностики та лікування Національного медичного університету ім. О. О. Богомольця (м. Київ), кандидат медичних наук Євген Володимирович Андрєєв.
Під час науково-практичної конференції «Здоров’я нації у ХХІ столітті», що відбулася 8 грудня 2021 року, доповідач проаналізував дані світової статистики щодо поширеності запаморочення, розглянув особливості ведення таких хворих сімейним лікарем, порівняв результативність сучасних лікарських засобів відповідно до висновків клінічних досліджень.
– У 90 млн американців (42% населення) щонайменше раз у житті спостерігався епізод запаморочення. В категорії пацієнтів віком >75 років цей стан є основною причиною візиту до лікаря, а серед осіб віком >65 років – фактором ризику падінь, серйозних травм і смерті. Річні прямі та непрямі витрати, пов’язані з травмами внаслідок падінь, складають майже 68 млрд доларів. У хворих із симптоматичною вестибулярною дисфункцією імовірність падіння зростає у 12 разів. В Україні, на жаль, статистичні дані щодо поширеності запаморочення відсутні.
Згідно з визначенням Всесвітньої організації охорони здоров’я, запамороченням називають порушення, при якому в людини з’являється суб’єктивне відчуття руху в просторі чи пересування об’єктів, що її оточують, зазвичай поєднане із втратою рівноваги. Запаморочення – це синдром, що може супроводжувати різні патології.
Наприклад, запаморочення периферичного ґенезу спостерігається при ураженні рецепторного апарату присінка та півколових каналів, що характеризується:
- системністю;
- нудотою та блюванням;
- латеропульсією (відхиленням під час ходьби);
- нестійкістю пози чи ходи;
- порушенням слуху (дзвін, глухота);
- болем у вусі.
В пацієнтів змінюється сприйняття простору, руху та часу. Часто прослідковуються відчуття близької втрати свідомості, потемніння в очах.
Запаморочення периферичного ґенезу може з’являтися на тлі вестибулярного невриту (в т. ч. COVID‑асоційованого), доброякісного пароксизмального позиційного запаморочення, хвороби Мен’єра, отосклерозу, герпетичної інфекції, депресії, стресу, перевтоми, внаслідок травм і застосування ототоксичних препаратів.
До ототоксичних засобів належать аміноглікозиди (стрептоміцин, неоміцин, канаміцин, мономіцин, гентаміцин, тобраміцин, амікацин, нетилміцин, сизоміцин, ізепаміцин); діуретик фуросемід (досить часто позапротокольно застосовується в лікуванні хронічної серцевої недостатності, але доцільніше віддавати перевагу торасеміду); моксифлоксацин (частота ускладнень серед пролікованих – до 1%); цефтріаксон (частота ускладнень серед пролікованих – до 1%).
Центральне запаморочення з’являється за ураження центральної частини вестибулярного аналізатора (вестибулярні ядра стовбура мозку та центральні вестибулярні шляхи, інші відділи головного мозку). Цьому стану притаманні такі прояви:
- патологічний ністагм;
- відчуття втрати рівноваги;
- супутній неврологічний дефіцит (диплопія, порушення мови, окуломоторні розлади).
Центральне запаморочення характерне для багатьох нозологій, а саме для дисциркуляторної енцефалопатії, інсульту (стовбурового/мозочкового), пухлин мозку, множинного склерозу, базилярної мігрені, вестибулярної епілепсії, травм мозку. Досить часто з огляду на обмежені часові та діагностичні ресурси лікаря первинної ланки, а також фінансові – пацієнта дисциркуляторна енцефалопатія стає компромісним неврологічним діагнозом, а також водночас маскує тяжчі стани, зокрема перенесений інсульт, новоутворення.
Близько 80% запаморочень центрального ґенезу – судинна патологія, провідне місце в структурі якої займає АГ. Основні її симптоми – головний біль, запаморочення, синкопе, погіршення зору. Практично неможливо знайти пацієнта, котрий переніс гіпертензивний криз, однак не мав запаморочення. Досить часто саме запаморочення змушує хворого звернутися по допомогу.
Хочу зауважити, що судини головного мозку мають складну будову; їхня кількість величезна. Найважливішим колатеральним колектором є артеріальне коло великого мозку (вілізієве коло). Якщо в пацієнта воно замкнуте, ймовірність проблем із кровопостачанням ділянок головного мозку є практично нульовою.
Що стосується церебропротекції, то неможливо залишити поза увагою блокатори ренін-ангіотензинової системи, а саме блокатори рецепторів до ангіотензину II (БРА) й інгібітори ангіотензинперетворювального ферменту. Деколи складається хибне враження, що ангіотензин II (АТ II) – речовина, котра реалізує винятково шкідливу дію, провокує підвищення тиску шляхом впливу на АТ1-рецептори (саме їхня активація опосередковує основні серцево-судинні та нейрогуморальні ефекти ренін-ангіотензинової системи). Сьогодні відомо і про інші типи АТ‑рецепторів, фізіологічна роль яких остаточно не з’ясована. Припускають, що шляхом взаємодії з ними АТ допомагає виробляти специфічні пептиди, сприяє вазодилатації, забезпечує інші позитивні ефекти.
Доведено, що застосування селективного блокатора АТ1-рецепторів олмесартану допомагає пришвидшити реабілітацію пацієнтів після ішемічних інсультів, відновити функцію головного мозку (Matsumoto S. et al., 2009). Зокрема, прийом олмесартану в дозі 10-20 мг щодня курсом 8 тиж супроводжувався покращенням мозкового кровотоку на 11,2% на ураженому боці та на 8,9% на неураженому боці мозку, а також позитивною динамікою за Brunnstrom, індексом Barthel, оцінкою за MMSE.
Японські науковці J. Liu та співавт. (2014) повідомили, що деякі БРА здатні знизити ризик виникнення хвороби Альцгеймера та деменції. Однак регуляторні властивості цієї групи препаратів потребують уточнення, тобто БРА – дієва терапевтична стратегія, що паралельно зі зниженням артеріального тиску забезпечує церебропротекцію. Саме тому БРА увійшли до авторитетних світових настанов як перша лінія терапії (у т. ч. до рекомендацій Європейського товариства кардіологів, ESC, 2018).
Що стосується симптоматичної терапії запаморочень в Україні, то спостерігається цікава тенденція: незважаючи на те що у 80% випадків запаморочення пов’язані з судинною патологією, більшість фахівців призначають для лікування бетагістин – препарат вибору для лікування хвороби Мен’єра (тоді як її поширеність у популяції зберігається на рівні 0,5%). Установлено, що бетагістин проявляє слабку агоністичну активність щодо Н1-рецепторів, стимулює обмін і вивільнення гістаміну шляхом блокування пресинаптичних Н3-рецепторів, покращує кровопостачання у вертебробазилярному басейні та внутрішньому вусі, регулює збудливість вестибулярних ядер.
На мою думку, кращою альтернативою є дименгідринат (блокатор Н1-рецепторів центральної нервової системи із властивостями М‑холіноблокатора). Цей засіб має дві точки прикладання: ефективно усуває запаморочення центрального ґенезу та чинить протиблювальну й протинудотну дію.
В разі запаморочення периферичного ґенезу показаний цинаризин (антагоніст кальцію й вестибулолітик). Він впливає на сенсорні клітини вестибулярного апарату: блокує надходження кальцію до клітин при збудженні, пригнічує вивільнення глутамату в синапсах, за рахунок чого препарат гальмує передачу імпульсу від перезбуджених сенсорних клітин до вестибулярних ядер.
Інноваційним лікарським засобом є Арлеверт® (компанія «Берлін-Хемі») – комбінація цинаризину (20 мг), а також дименгідринату (40 мг), що діє одночасно як на запаморочення центрального, так і периферичного ґенезу.
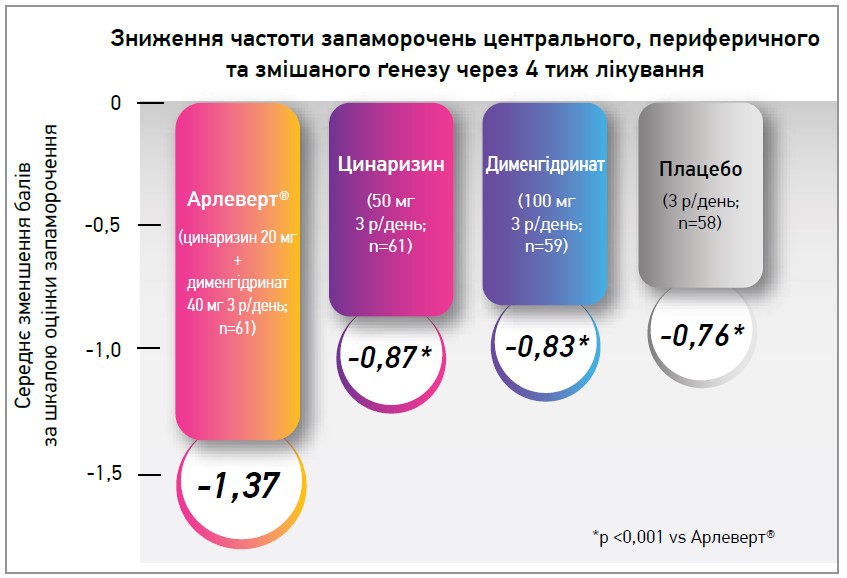
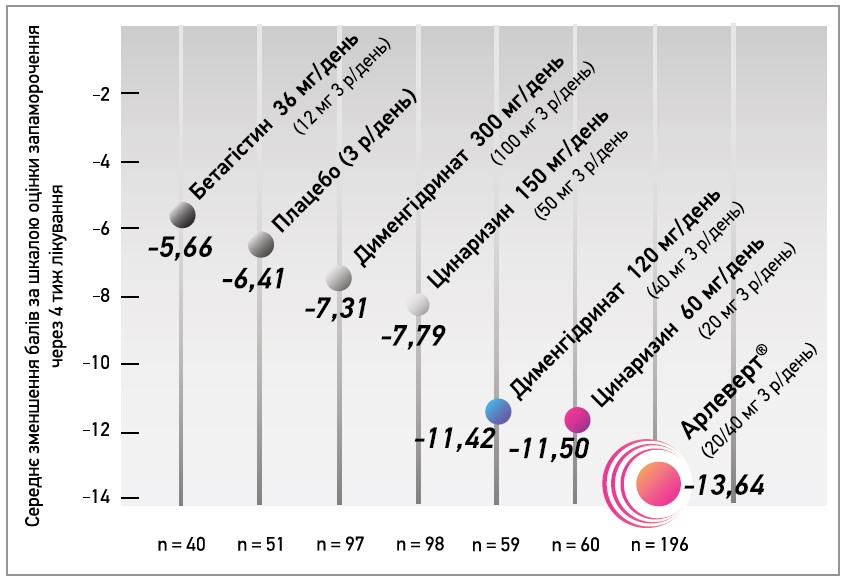
Метааналіз 5 рандомізованих подвійних сліпих клінічних досліджень довів, що зменшення дози кожного з компонентів у 2,5 раза, а також їхнє поєднання в препараті Арлеверт® майже вдвічі збільшує ефективність лікування запаморочення (Schremmer et al., 1999), що свідчить про принципову відмінність дії низьких доз компонентів оригінального засобу (цинаризину, дименгідринату) як терапії центрального, периферичного та поєднаного вестибулярного запаморочення (рис. 1, 2).
Рис. 1. Ефективність терапії запаморочень різного ґенезу комбінацією дименгідринату/цинаризину, цинаризином, дименгідринатом і плацебо
Низька ефективність бетагістину пояснюється незначною поширеністю в популяції хвороби Мен’єра, для лікування якої він призначений.
У спостереженні V. Otto та співавт. (2008) при запамороченні центрального ґенезу ефективність препарату Арлеверт® (по 1 таблетці 3 р/день) у 3,8 раза перевищувала таку бетагістину (36 мг/день). Комбінований засіб значно результативніше й швидше усував клінічні симптоми запаморочення, краще переносився пацієнтами.
Рис. 2. Ефективність різних схем лікування запаморочення центрального, периферичного та змішаного ґенезу
Результативність симптоматичної терапії цинаризином/дименгідринатом (Арлеверт®) у 85% випадків оцінили як високу чи дуже високу (Scholtz A. W., Ilgner J. et al., 2015); вона допомогла досягти клінічного успіху, покращила самопочуття 9 із 10 пацієнтів.
! Препарат Арлеверт® внесено до рекомендацій щодо лікування вестибулярних порушень – International Clinical Protocol on Vestibular Disorders (Dizziness), розроблених K. F. Trinus, C.-F. Claussen (2017).
Арлеверт® – перша лінія лікування запаморочення, препарат № 1 у Німеччині за рівнем продажів серед засобів проти запаморочення (в грошовому еквіваленті). Він у 2,4-3,8 раза ефективніший за бетагістин, при цьому не поступається йому за переносимістю. Рекомендований режим застосування: по 1 таблетці 3 р/день курсом 4 тиж.
Про важливість препарату Арлеверт® для клініцистів і пацієнтів свідчить коментар президента та головного менеджера з наукових питань компанії Castle Creek Pharmaceuticals Грега Лічолая (Greg Licholay) з нагоди появи засобу на ринку США: «Це велика честь – зареєструвати Арлеверт® у США… Наше завдання – використовувати Арлеверт® у США з огляду на європейський досвід, отриманий більше ніж на 11 млн пацієнтів, що досліджував ефективність, безпечність та переносимість. Арлеверт® задовольняє важливу потребу в лікуванні пацієнтів, які страждають від руйнівних для здоров’я ефектів вертиго».
Отже, зазначу, що запаморочення – розповсюджений клінічний синдром у пацієнтів із АГ, що звертаються по допомогу до лікарів загальної практики – сімейної медицини та кардіологів. Украй важливою є терапія основного захворювання відповідно до чинних стандартів, зокрема з використанням БРА. Нормалізація артеріального тиску – понад усе!
З метою покращення клінічної симптоматики в хворих зі скаргами на запаморочення раджу застосовувати препарат Арлеверт®. Завдяки синергічній дії компонентів засіб забезпечує виражений терапевтичний ефект при запамороченні, усуває супутні вегетативні симптоми – нудоту та блювання, а також сприяє зниженню інтенсивності шуму у вухах. На тлі його прийому спостерігається швидка нормалізація самопочуття, що підвищує прихильність хворих до терапії загалом.
За відсутності позитивної динаміки на тлі лікування Арлевертом пацієнта слід скерувати до невролога для подальшого всебічного обстеження.

Підготувала Олександра Марченко
Медична газета «Здоров’я України 21 сторіччя» № 4-5 (540-541), 2023 р.