7 грудня, 2024
Дефіцит заліза без розвитку анемії: як діагностувати та скорегувати?
Загальна слабкість та хронічна втома разом із когнітивною загальмованістю і кволістю є одними з найрозповсюдженіших скарг, що потребують звернення до лікаря. За таких неспецифічних симптомів доцільним є проведення додаткового обстеження та виключення значної кількості захворювань, у т. ч. залізодефіцитної анемії (ЗДА). За даними Всесвітньої організації охорони здоров’я (ВООЗ), 30% жінок віком 15-49 років, 37% вагітних страждають через анемію, домінувальною причиною якої є дефіцит заліза [2]. Ще частіше зустрічається такий стан, як залізодефіцит (ЗД) без анемії [5], частота виникнення якого майже вдвічі більше, ніж ЗДА [1]. Згідно зі статистичними прогнозами, в усьому світі зберігатиметься висока розповсюдженість ЗД майже до 2050 р., особливо в регіонах із низьким соціально-демографічним індексом [9].
ЗД і ЗДА: ставимо знак рівності?
Відповідь на запитання щодо відсутності або наявності розбіжностей між ЗД і ЗДА криється в аналізі визначень кожного стану та фізіологічних особливостях обміну заліза (рис. 1). Згідно із сучасною дефініцією ВООЗ, анемію слід діагностувати за зниження рівня гемоглобіну (Hb) у невагітних жінок віком 15-65 років до <120 г/л, у чоловіків віком 15-65 років до <130 г/л [12].
![Рис. 1. Ключові моменти обміну заліза в організмі [4] Рис. 1. Ключові моменти обміну заліза в організмі [4]](/multimedia/userfiles/images/2024/ZU_20_2024/ZU_20_2024_st40-41_pic1.webp) Рис. 1. Ключові моменти обміну заліза в організмі [4]
Рис. 1. Ключові моменти обміну заліза в організмі [4]
Харчове залізо поглинається ентероцитами в дванадцятипалій кишці, за добу всмоктується 1-2 мг заліза, така сама кількість заліза втрачається через десквамацію клітин та крововтрату [4]. Залізо циркулює в організмі у зв’язаному вигляді за допомогою білка трансферину та надходить до всіх органів/тканин через взаємодію з рецептором трансферину‑1. Більшість заліза (20-25 мг) утилізується макрофагами, які фагоцитують старі еритроцити та доставляють залізо до кісткового мозку для продукування наступної генерації еритроцитів. Надлишок заліза зберігається в печінці та макрофагах як запас (резерв). Отже, ЗД – стан із низьким рівнем запасів заліза (виснаження його вмісту в печінці та макрофагах), що не відповідає потребам організму в залізі, яке ще може не зумовити розвитку анемії та зниження рівня Hb [1]. Розрізняють абсолютний (стан, коли запаси заліза в організмі недостатні для задоволення фізіологічних потреб) і функціональний ЗД – стан, коли постачання заліза для еритропоезу недостатнє, незважаючи на нормальні запаси заліза в клітинах моноцитарно-макрофагальної системи [7].
Як можна діагностувати ЗД?
Для діагностики ЗД, який може спостерігатися при нормальних рівнях Hb, необхідно використовувати інші лабораторні показники. В різноманітних міжнародних настановах наполегливо рекомендовано підтверджувати дефіцит заліза за допомогою оцінки рівня сироваткового феритину [5, 7, 11]. Нещодавно оновлені рекомендації ВООЗ [11] наводять такі пограничні значення цього показника (табл.).
|
Таблиця. Рекомендації ВООЗ [11] |
||
|
Вікова група |
Сироваткова концентрація феритину (мкг/л) |
|
|
Майже здорові особи |
Пацієнти із хронічною інфекцією або запаленням |
|
|
Підлітки |
<15 |
<70 |
|
Дорослі |
||
|
Особи літнього віку (віком ≥60 років) |
||
|
Вагітні |
- |
|
В настанові Британського гастроентерологічного товариства підкреслюється таке: «Рівень сироваткового феритину <15 мкг/л (15 нг/мл) свідчить про відсутність запасів заліза, тоді як рівень сироваткового феритину <30 мкг/л (30 нг/мл) зазвичай свідчить про низькі запаси заліза в організмі» [7].
Чи завжди можна мати за основу показники вмісту феритину в сироватці крові?
З огляду на те що феритин є білком гострої фази, його рівень закономірно підвищуватиметься на тлі хронічного запалення, яке супроводжує перебіг багатьох патологій (метаболічний синдром, хронічні захворювання нирок, хронічна серцево-судинна патологія, стеатотична хвороба печінки, ревматологічна патологія тощо), сягаючи значень 100-300 мкг/л [5]. У таких випадках для підтвердження ЗД використовують додатковий показник – відсоток насичення трансферину; зниження цього показника до <20% є діагностичною ознакою ЗД [1, 5].
Отже, сучасний алгоритм діагностики ЗД (рис. 2) заснований на визначенні концентрації феритину та відсотка насичення трансферину; він не передбачає дослідження рівня сироваткового заліза через значні добові коливання цього показника [1]. З діагностичною метою можуть визначати вміст гепсидину, розчинного рецептора трансферину (sTFR) і вміст гемоглобіну в ретикулоцитах (RHC), але вони не є дослідженнями першого етапу діагностичного пошуку [1, 5] або не стандартизовані для рутинної діагностики ЗД [7].
![Рис. 2. Алгоритм сучасної діагностики ЗД у дорослих [1, 7, 11] Рис. 2. Алгоритм сучасної діагностики ЗД у дорослих [1, 7, 11]](/multimedia/userfiles/images/2024/ZU_20_2024/ZU_20_2024_st40-41_pic2.webp) Рис. 2. Алгоритм сучасної діагностики ЗД у дорослих [1, 7, 11]
Рис. 2. Алгоритм сучасної діагностики ЗД у дорослих [1, 7, 11]
Чи здатний «простий» ЗД серйозно вплинути на самопочуття?
На перший погляд, «простий» ЗД не здатний значно змінити самопочуття, але ця теза абсолютно не відповідає реальності. Значна кількість біологічних процесів в організмі людини залежить від наявності достатньої кількості заліза. Перелік цих процесів тільки розпочинається із синтезу гемоглобіну та міоглобіну; продовжують його функціонування мітохондрій, синтез кофакторів і ферментів, необхідних для клітинного дихання, доставка кисню до органів / тканин [3]. Наявність ЗД значно впливає на самопочуття, зумовлюючи появу різноманітних симптомів: хронічної втоми, слабкості, зниження фізичної витривалості, погіршення когнітивних функцій (труднощі з концентрацією, зниження пам’яті), ламкості нігтів, підвищення холодової чутливості (рис. 3). Випадіння волосся та нестримне бажання їсти землю/лід, які зазвичай вважають ознаками ЗДА, також можуть виникати вже на стадії ЗД. ЗД, безумовно, є своєрідними «вхідними воротами» для виникнення ЗДА та розвитку всіх ЗДА-асоційованих ускладнень. Крім того, згідно з нещодавно опублікованими результатами 14-річного обсерваційного дослідження, наявність ЗД асоційована зі зростанням рівня смертності в 1,58 раза порівняно з особами без ознак ЗД [6].
![Рис. 3. Клінічні ознаки ЗД [1] Рис. 3. Клінічні ознаки ЗД [1]](/multimedia/userfiles/images/2024/ZU_20_2024/ZU_20_2024_st40-41_pic3.webp) Рис. 3. Клінічні ознаки ЗД [1]
Рис. 3. Клінічні ознаки ЗД [1]
Чому виникає ЗД?
Причини виникнення ЗД численні та різноманітні; для легшого сприйняття їх зазвичай групують у 5 основних категорій: недостатнє надходження з їжею, підвищена потреба організму, знижене всмоктування, хронічне запалення та хронічна крововтрата (рис. 4). ЗД слід запідозрити в осіб, які тривало приймають ліки, що пригнічують уміст соляної кислоти в шлунку, необхідної для забезпечення адекватної абсорбції заліза: інгібітори протонної помпи, Н2-блокатори. Схожий механізм розвитку ЗД за інфікування Helicobacter pylori й автоімунного гастриту. Звичка пити міцний чорний чай та постійно насолоджуватися кавою також може зумовити виникнення ЗД через зниження абсорбції заліза [6].
![Рис. 4. Основні причини виникнення ЗД [1] Рис. 4. Основні причини виникнення ЗД [1]](/multimedia/userfiles/images/2024/ZU_20_2024/ZU_20_2024_st40-41_pic4.webp) Рис. 4. Основні причини виникнення ЗД [1]
Рис. 4. Основні причини виникнення ЗД [1]
Що робити після лабораторного підтвердження ЗД?
Отримання результатів аналізів, які підтверджують наявність ЗД, є показанням для початку замісної терапії з метою відновлення запасів заліза шляхом призначення пероральних залізовмісних препаратів з одночасним насиченням харчового раціону продуктами з високим умістом заліза. Експерти рекомендують розпочинати замісну терапію одразу після встановлення ЗД, навіть не очікуючи завершення скринінгових досліджень, спрямованих на виявлення причин цього стану [7]. У сучасних настановах підкреслено, що оптимальним способом корекції ЗД є пероральний прийом препаратів заліза, крім того, рекомендовано надавати перевагу засобам, які містять солі заліза (сульфат, фумарат, глюконат) [7], завдяки їхній високій біодоступності, ефективності та безпеці [3].
Який залізовмісний препарат призначати?
Сучасні рекомендації не містять торгових назв препаратів для пероральної залізозамісної терапії, але наведено перелік солей заліза, які доцільно застосовувати: очолює цей список сульфат заліза, після нього використовують фумарат заліза, останній у цьому списку – глюконат заліза [3, 5]. Пероральні солі заліза визнано засобами терапії першої лінії для корекції ЗД у дівчат-підлітків, вагітних / невагітних і перименопаузальних жінок без коморбідної патології. Підкреслюється доцільність застосування комбінованих препаратів, до складу яких додано аскорбінову кислоту з метою покращення всмоктування заліза [5]. Оптимальним вважається щоденний ранковий прийом заліза [5]. Відновлення запасів заліза дозволяє нівелювати патологічну симптоматику, покращити загальне самопочуття, поліпшити якість життя.
Як довго слід приймати препарати заліза?
Метою лікування ЗД є відновлення запасів заліза та нівелювання клінічної симптоматики [3, 5]. Отже, експерти Британського гастроентерологічного товариства рекомендують протягом перших 4 тиж лікування ретельно спостерігати за станом хворих на ЗДА та продовжувати замісну терапію ≈3 міс для забезпечення адекватного відновлення запасів заліза. Положення нещодавно оновленого Азіатського консенсусу розрізняють два режими прийому залізовмісних препаратів при ЗД. Із метою профілактики ЗД у дівчат-підлітків, жінок працездатного та перименопаузального віку, які мешкають у регіонах зі значною поширеністю ЗД (≥40%), передбачається щоденний пероральний прийом 30-60 мг елементарного заліза протягом 3 послідовних міс [5]. За потреби лікування ЗД використовують вищі дози перорального заліза: 30-120 мг елементарного заліза з аскорбіновою кислотою щонайменше 3 міс, необхідні для відновлення запасів заліза [5]. Рекомендується надавати перевагу простим схемам прийому залізовмісних препаратів (1 р/добу) з метою підвищення комплаєнсу до терапії [5].
Чи доцільно пацієнтам із ЗД рекомендувати щоденний прийом залізовмісного препарату?
Іноді пацієнти із ЗД мають сумніви щодо доцільності щоденного застосування препаратів заліза та досить серйозно обговорюють можливість прийому ліків через 1-2 доби. Результати декількох клінічних досліджень надають чітку відповідь на це питання. В одному випробуванні, де взяли участь вагітні без ознак ЗДА (n=300), з метою профілактики ЗД призначали пероральний сульфат заліза (200 мг/добу) за різними схемами прийому: щодня, через день та 3 р/тиж. Прийом сульфату заліза розпочинали із 13-го тиж гестації та продовжували до пологів. Незважаючи на те що загальний рівень комплаєнсу до щоденного режиму був найнижчим (47%) порівняно з іншими схемами (62 та 61% відповідно), саме він надавав оптимальну можливість забезпечення адекватною кількістю заліза вагітних без явищ ЗДА [8].
В іншому плацебо-контрольованому дослідженні жінок із ЗД (n=150) рандомізували в групу послідовного чи альтернативного прийому заліза. Пацієнтки з «послідовної» групи протягом перших 90 діб щодня приймали 100 мг заліза, протягом подальших 90 діб – отримували плацебо [10]. Жінкам, котрі склали «альтернативну» групу, призначали 100 мг заліза або плацебо, чергуючи препарати через добу, протягом 180 діб. Отже, через 180 діб пацієнтки обох груп отримали однакову кількість перорального заліза, при цьому міжгрупова різниця в рівні сироваткового феритину була статистично недостовірною. Через 3 міс лікування явища ЗД спостерігалися в 5,5 і 4,3% жінок із групи щоденного та альтернативного прийому заліза відповідно (р=0,74). Після завершення дослідження в альтернативній групі ЗД діагностували лише в 3% пацієнток, тоді як у групі щоденного прийому заліза цей показник був достовірно вищим: 11,4% (р=0,049) [10]. Отже, використання альтернативної схеми потребує дворазового подовження тривалості лікування для нівелювання ознак ЗД. Із наведених даних можна зробити висновок, що щоденний прийом заліза є доцільним при ЗД, обумовленому підвищенням потреби організму в цьому мікроелементі; застосування альтернативного режиму (через добу) можливо, але його слід подовжувати до 6 міс.
Оптимальним препаратом для корекції дефіциту заліза може бути Сорбіфер Дурулес, який містить дозу елементарного заліза (100 мг), рекомендовану для лікування ЗД [5], у вигляді сульфату заліза з високою біодоступністю, а також аскорбінову кислоту (60 мг) для посилення абсорбції заліза (рис. 5).
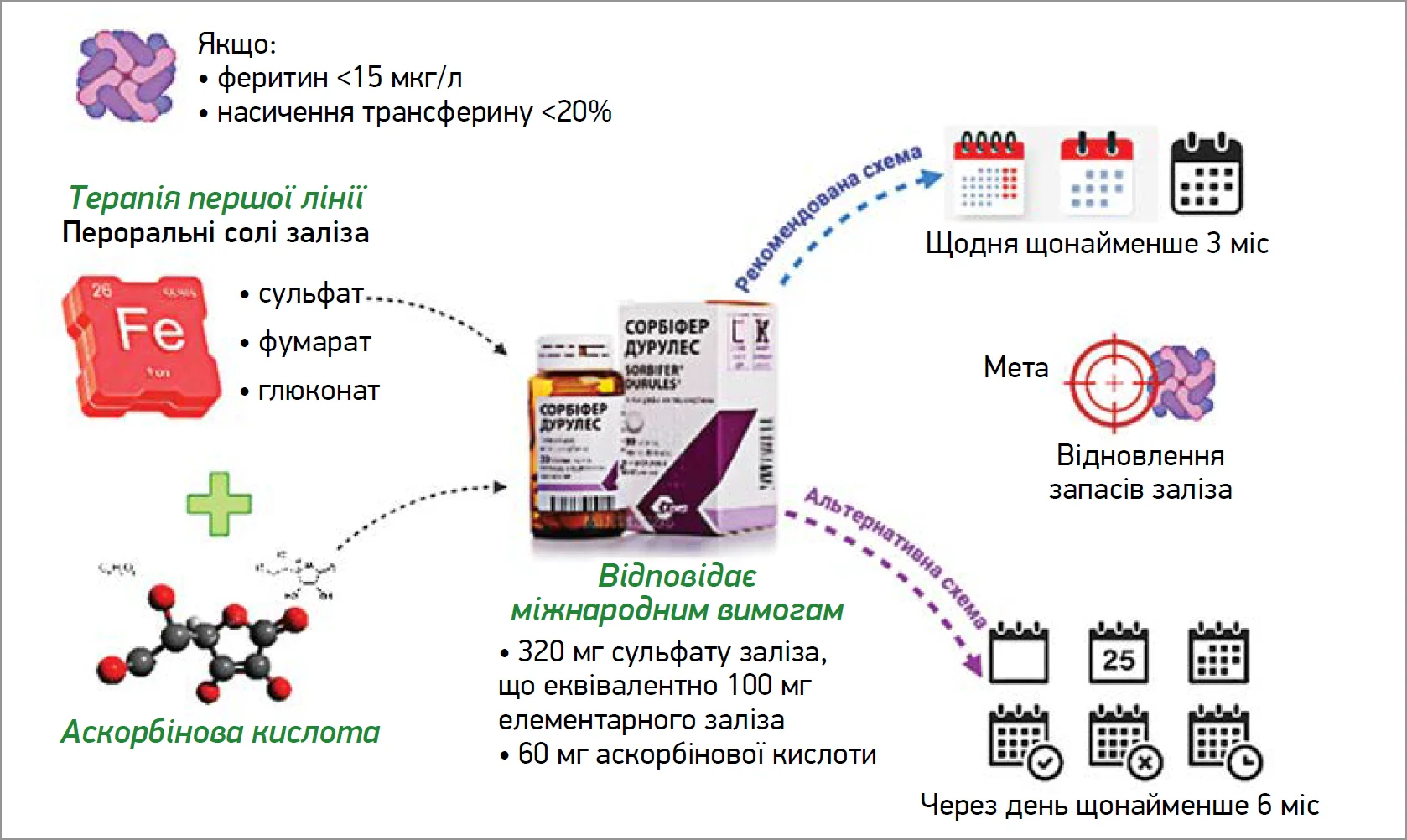 Рис. 5. Корекція ЗД без анемії
Рис. 5. Корекція ЗД без анемії
Висновки
ЗД залишається значною проблемою глобальної охорони здоров’я, причому його тягар, за статистичними прогнозами, збережеться достатньо високим до 2050 р. Ці дані підкреслюють необхідність цілеспрямованої профілактики та корекції ЗД за допомогою пероральних солей заліза. Сорбіфер Дурулес, комбінований препарат сульфату заліза з аскорбіновою кислотою, відповідає сучасним вимогам до засобів для замісної залізотерапії. Відновлення запасів заліза дозволяє нівелювати патологічну симптоматику, покращити загальне самопочуття, поліпшити якість життя. Пероральний сульфат заліза в комбінації з аскорбіновою кислотою (Сорбіфер Дурулес) може бути препаратом першої лінії для профілактики та корекції ЗД. Щоденний (щонайменше) 3-місячний прийом залізовмісних препаратів визнаний найоптимальнішим; можливе призначення пероральних солей заліза за альтернативною (через добу) схемою за умов подовження терапії до 6 міс.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 20 (582), 2024 р



 Можина Т.Л.
Можина Т.Л.
