2 лютого, 2022
Рання діагностика хвороб печінки в практиці сімейного лікаря
Восени минулого року відбувся міжнародний конгрес «Людина та ліки» (Дніпро – Київ – Мінськ). Насичена наукова програма форуму охопила найактуальніші питання внутрішньої медицини. Чимала увага була присвячена проблемним питанням своєчасної діагностики та лікування захворювань печінки. Професор кафедри загальної лікарської практики Білоруської медичної академії післядипломної освіти (м. Мінськ), доктор медичних наук Наталія Миколаївна Силівончик присвятила свою доповідь аспектам ранньої діагностики патології печінки.
 Розпочинаючи виступ, доповідачка зазначила, що хвороби печінки нерідко відрізняються своєю тяжкістю, мають прогресивний перебіг і серйозний прогноз. Вони можуть довго протікати безсимптомно або неспецифічно, що суттєво утруднює їх діагностику, призводить до затримки лікування та несприятливих наслідків.
Розпочинаючи виступ, доповідачка зазначила, що хвороби печінки нерідко відрізняються своєю тяжкістю, мають прогресивний перебіг і серйозний прогноз. Вони можуть довго протікати безсимптомно або неспецифічно, що суттєво утруднює їх діагностику, призводить до затримки лікування та несприятливих наслідків.
Прогресування патології печінки поступово призводить до зменшення маси функціональної тканини печінки, розвитку портальної гіпертензії, які й визначають подальший прогноз пацієнта.
Одним із найнесприятливіших наслідків захворювань печінки є цироз, природний перебіг якого характеризується тривалою безсимптомною компенсованою фазою, що надалі переходить у фазу декомпенсації. Остання характеризується розвитком явних клінічних ознак, найчастішими з яких є асцит, кровотеча, енцефалопатія та жовтяниця.
Після декомпенсації цироз набуває характеру мультиорганного/системного захворювання. Особливу проблему становлять такі зміни, як порушення гемодинаміки (системної та ниркової), циротична кардіоміопатія, адренергічна недостатність, гостре пошкодження нирок, гепатопульмональний синдром. На цьому етапі пацієнти є надзвичайно сприйнятливими до розвитку бактеріальних інфекцій.
За даними Д. А. Гавриленка та співавт. (2019), із 308 випадків цирозу печінки виявлялися такі бактеріальні інфекції: пневмонія – 37 випадків, інфекція сечових шляхів – 14, спонтанний бактеріальний перитоніт – 3, абсцеси (піддіафрагмальний, підпечінковий, паравезикальні, паратонзилярний, паранефральний, карбункул нирки) – 16, емпієма плеври – 2, апостематозний нефрит – 2, флегмонозний тифліт – 1, флегмонозний холецистит – 1, гострий гнійний полісинусит – 1, бешиха – 4, остеомієліт – 1, актиномікоз шкіри – 1, туберкульоз – 3, сепсис – 12.
Бактеріальні інфекції в пацієнтів із цирозом печінки зазвичай мають дуже тяжкий перебіг і часто є причиною смерті. За даними Є. Г. Малаєва та співавт., показник трирічного виживання пацієнтів із цирозом печінки становить лише 32%. За даними інших авторів, щорічна летальність пацієнтів із цирозом печінки становить від 1 до 57% залежно від його стадії (Tsochatzis Е. А., Bosch J., Burroughs A. K., 2014).
У 2018 р. вийшла оновлена настанова Європейської асоціації з вивчення печінки (EASL) щодо менеджменту пацієнтів із декомпенсованим цирозом. У передмові автори акцентують увагу лікарів на таких моментах:
- терапія декомпенсованого цирозу печінки нерідко є балансуванням між різними обмеженнями, ігнорування котрих може погіршувати стан пацієнтів;
- нерідко ведення хворих на цироз печінки здійснюється з помилками, що є поширеним явищем у всіх країнах.
У рекомендаціях EASL (2018) наголошується на провідній ролі діагностики захворювань печінки на ранніх стадіях. У кожному окремому випадку варто прагнути встановити етіологічний чинник захворювання. На ранніх стадіях лікувальні заходи вважаються найефективнішими.
Зазвичай пацієнт із початковими неспецифічними симптомами захворювань печінки звертається до лікаря загальної практики, на якого й лягає відповідальність запідозрити їхній зв’язок з ураженням печінки. З цією метою рекомендується керуватися такими положеннями:
- не ігнорувати будь-які відхилення лабораторних тестів та інструментальні знахідки;
- зважати на чинники ризику захворювань печінки;
- враховувати, що поширені захворювання трапляються часто;
- пам’ятати, що рідкісні раніше причини сьогодні вважаються не такими вже й рідкісними;
- певні захворювання пов’язані з демографічними чинниками;
- негативний результат тесту не завжди з абсолютною точністю свідчить про відсутність захворювання.
Насамперед варто звертати увагу на біомаркери ураження печінки: білірубін, АЛТ, АСТ, лужна фосфатаза, γ-глутамілтранспептидаза. При найменшому відхиленні від норми будь-якого з цих показників слід поглиблено дослідити пацієнта та продовжити подальше спостереження за ним.
Клінічний випадок 1
Жінка 42 років скаржиться на загальну слабкість. Під час лабораторного дослідження виявлено незначне підвищення АЛТ (42 Од/л). Надалі встановлено підвищений у 5 разів рівень лужної фосфатази. Попередній діагноз: первинний біліарний холангіт (цироз)?
Клінічний випадок 2
Підліток 16 років звернувся у зв’язку з іктеричністю склер. Загальний білірубін – 15 мкмоль/л, незначне підвищення рівня лужної фосфатази. Зазначені зміни в межах норми.
Клінічний випадок 3
Хлопець 19 років. За виконання УЗД органів черевної порожнини випадково виявлено збіднення судинного малюнка печінки. При лабораторному дослідженні виявлено НВsAg. Діагноз: вірусний гепатит В.
Клінічний випадок 4
Жінка 48 років. За виконання ендоскопії виявлено розширену вену стравоходу. При ретельному лабораторно-інструментальному дослідженні патології печінки не виявлено. Розширення вени стравоходу було класифіковано як випадкову знахідку.
Чинники ризику захворювань печінки
До факторів ризику захворювань печінки належать уживання алкоголю, метаболічні чинники, фактори ризику інфікування вірусами гепатитів, застосування лікарських засобів, харчових добавок, препаратів для нарощування м’язової маси.
В окрему групу слід виділити чинники ризику неалкогольної жирової хвороби печінки (НАЖХП). Розрізняють встановлені (ожиріння, цукровий діабет 2 типу, дисліпідемія, метаболічний синдром) і передбачувані (синдром полікістозних яєчників, гіпотиреоз, обструктивне нічне апное, гіпопітуїтаризм, гіпогонадизм, панкреатодуоденальна резекція) фактори ризику НАЖХП. Пацієнтів із наявністю перелічених чинників рекомендується прицільно обстежити на виявлення захворювань печінки.
Найпоширеніші захворювання печінки
Найчастіше трапляються алкогольна хвороба печінки, НАЖХП, хронічні вірусні інфекції печінки, токсичні, в тому числі медикаментозно-індуковані, ураження печінки. НАЖХП здебільшого є раннім проявом метаболічного синдрому (печінкова маніфестація метаболічного синдрому).
Рідкісні захворювання печінки
До рідкісних захворювань печінки традиційно належать автоімунні (автоімунний гепатит, первинний біліарний холангіт (первинний біліарний цироз), первинний склерозивний холангіт, IgG4-асоційований холангіт, оverlap-синдром). Однак підвищення доступності генетичних досліджень наочно демонструє, що спадкові захворювання печінки насправді не такі вже й рідкісні. За даними низки дослідників, сумарна частота носіїв генотипів ризику спадкового гемохроматозу в Білорусі становить близько 4,5% (зокрема, середня частота мутації C282Y становить 3,7%, частота генотипу C282Y/C282Y – 0,7-0,8%, середня частота мутації H63D – 15,7%, частота генотипу H63D/H63D – до 3%).
Варто враховувати, що ознаки навантаження залізом часто трапляються не тільки при спадковому гемохроматозі, але й у разі НАЖХП. За даними Л. С. Богкш і співавт. (2009), частота підвищення коефіцієнта насичення трансферину в пацієнтів із НАЖХП становить 3,3%, частота підвищення сироваткового феритину – 16,6%, частота гемосидерозу печінки – 33,5%.
Поширеність хвороби Вільсона – Коновалова в Республіці Білорусь становить 1:11 080, а гетерозиготне носійство мутації АТР7В – 1:53.
Клінічне припущення лікаря про автоімунне або спадкове захворювання печінки має ключове значення в установленні діагнозу. У зв’язку з цим доцільно виокремити цільові групи осіб, що мають підвищений ризик розвитку цих захворювань. Зокрема, спадковий гемохроматоз слід запідозрити в таких випадках:
- симптоми захворювання печінки неуточненої етіології або ймовірно відомою причиною зі змінами сироваткових маркерів заліза;
- цукровий діабет, особливо в поєднанні з гепатопатією, патологією серця або передчасною сексуальною дисфункцією;
- артропатія, кардіоміопатія, сексуальна дисфункція в чоловіків.
Хворобу Вільсона – Коновалова завжди потрібно підозрювати за наявності таких ознак:
- захворювання печінки нез’ясованого генезу в пацієнта віком від 3 до 45 років;
- незрозумілі симптоми ураження нервової системи в пацієнта віком від 3 до 45 років.
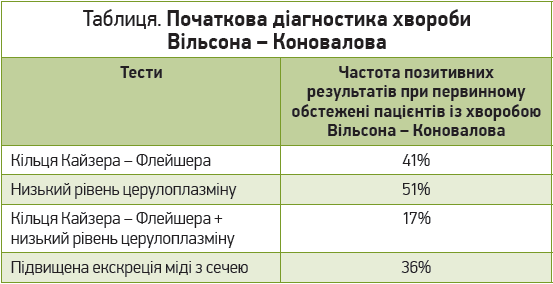
Негативний результат тестування на хворобу Вільсона – Коновалова не завжди свідчить про відсутність цієї патології (табл.). Тому за високої ймовірності хвороби слід періодично повторювати перелічені тести.
Потрібно враховувати, що позитивний результат тестування також не завжди є абсолютним підтвердженням спадкового захворювання печінки. Особливо це стосується спадкового гемохроматозу. Наприклад, частота підвищення сироваткового феритину в здоровій популяції може становити 4-41% (залежно від методів скринінгу), а 0,2-1,3% здорових осіб мають рівень сироваткового феритину >1000 мкг/л.
Клінічний випадок 5
Жінка 54 років, робітниця промислового підприємства, щорічно проходить профогляди. При лабораторному дослідженні вперше виявлено підвищення АЛТ (250 Од/л) й АСТ (180 Од/л). Через рік за повторного дослідження – підвищення АЛТ (245 Од/л) й АСТ (185 Од/л). У 2010 р. у пацієнтки крім АЛТ й АСТ визначається лужна фосфатаза (540 Од/л). Попередній діагноз: первинний біліарний цироз?
Клінічний випадок 6
Жінка 20 років із неспецифічними скаргами (слабкість, стомлюваність, дискомфорт в епігастрії). При УЗД виявлено невелике збільшення селезінки. При лабораторному дослідженні АЛТ – 60 Од/л. Маркери вірусних гепатитів відсутні. Попередній діагноз: хвороба Вільсона – Коновалова?
Лікування
Що можна зробити на ранніх стадіях захворювання печінки, щоб запобігти їх прогресуванню? Першочерговим завданням є усунення етіологічного чинника. Загальні терапевтичні заходи мають включати повну відмову від прийому алкоголю, повноцінне харчування, обмеження в розумних межах лікарських засобів, інвазивних втручань.
У разі тих чи інших захворювань печінки ефективними можуть бути специфічні заходи:
- вірусний гепатит, цироз – пряма противірусна терапія;
- гемохроматоз – кровопускання;
- хвороба Вільсона – Коновалова – хелатори міді, цинк;
- автоімунний гепатит – кортикостероїди, імуносупресивна терапія;
- первинний біліарний холангіт (цироз) – урсодезоксихолева кислота.
Застосування лікарських засобів із неспецифічним механізмом дії: адеметіонін, силімарин, урсодезоксихолева кислота, екстракт листя артишоку, есенціальні фосфоліпіди.
Висновок
Захворювання печінки часто мають прихований перебіг, що утруднює їх своєчасну діагностику та спричиняє розвиток тяжких незворотних змін. Лише настороженість лікаря та цілеспрямований діагностичний пошук допоможуть виявити патологію печінки на ранніх стадіях і призначити адекватне лікування.
Підготував В’ячеслав Килимчук