2 листопада, 2017
Грип та його ускладнення: у фокусі – патогенез

Оманливі думки не перестають залишатися оманливими лише через те,
що з ними погоджується більшість.
Л.М. Толстой
Як відомо, грип та інші респіраторні вірусні інфекції належать до наймасовіших захворювань.
Вони посідають провідне місце у структурі інфекційних хвороб і становлять 80-90% від усіх випадків інфекційної патології. З огляду на здатність вірусу грипу спричиняти часті епідемії і навіть пандемії в масштабах земної кулі можна стверджувати, що грип є проблемою світового значення. У період епідемії хворіє від 5 до 20% населення. При пандеміях, коли виникає різка зміна властивостей вірусу, хворіє кожна друга людина.
Минулорічна зима, на щастя, не ознаменувалася інтенсивним спалахом грипу, проте віруси, як і раніше, становлять загрозу стану здоров’я людини й мають потенційний ризик стрімкого розповсюдження.
Віруси грипу є різновидом ортоміксовірусів і мають РНК-вмісні віріони. Об’єднані фрагменти РНК формують нуклеопротеїд, який, у свою чергу, може бути трьох типів – А, В і С.
Стінка вірусу містить речовини, які допомагають йому з’єднуватися з клітиною (гемаглютинін) і проникати в неї (нейрамінідаза). Саме ці специфічні «шипи» вірусу грипу постійно комбінуються в різних варіантах, що зумовлює високу антигенну мінливість вірусу. Здатність вірусу грипу щороку змінюватися не дає змоги визначити, наскільки небезпечним в епідемічному сенсі виявиться сезон грипу‑2017.
Непередбачуваність вірусу, як і раніше, залишається головною проблемою у протидії цьому захворюванню. Така унікальна «живучість», адаптивність гемаглютиніну й нейрамінідази робить вірус грипу практично невразливим для імунної системи.
Збудник може змінюватися двома шляхами. Розглянемо їх.
1. Незначні мутації в нейрамінідазі та гемаглютиніні називають антигенним дрейфом. Такі зміни властиві всім типам грипу і не провокують пандемії, а відсоток розвитку ускладнень і тим більше летальних наслідків – дуже малий. Це зумовлено тим, що колективний імунітет уже «знайомий» зі штамом і здатний йому протидіяти навіть у такому варіабельному вигляді.
2. Кожні 20-30 років, а іноді й раніше (через 10-15 років) вірус мутує, змінюючи свою поверхневу антигенну структуру. Найчастіше кардинально модифікується гемаглютинін, рідше – нейрамінідаза. Подібна трансформація робить вірус «невидимим» для імунної системи й загрожує швидким його розповсюдженням, серйозними ускладненнями і високим відсотком летальних наслідків. Наразі механізм мутації досліджується, проте попередні висновки доволі суперечливі, адже вірус змінюється швидше, ніж учені узагальнюють клінічні, статистичні та епідеміологічні дані.
Щорічний прогноз Всесвітньої організації охорони здоров’я (ВООЗ) стосовно 2017 року доволі втішний, несподіваних спалахів грипу й нових штамів збудника, швидше за все, не буде. Проте, на думку фахівців, епідемії однаково не уникнути.
Серед теперішніх епідемічно актуальних штамів так званих сезонних вірусів переважно реєструють збудник грипу типу A(H3N2). Проте очікують реєстрації й сумнозвісного вірусу підтипу H1N1-A/California. Востаннє масові захворювання (пандемія), спричинені цим збудником, реєстрували у 2009-2010 рр.
Спалах грипу в 2009 році, відомий як «свинячий грип», був спричинений вірусом підтипу H1N1, що має найбільшу генетичну схожість із вірусом свинячого грипу. Походження цього штаму точно не відоме. ВООЗ тварин (World Organization for Animal Health) повідомляє, що значне розповсюдження цього вірусу не вдалося встановити серед свиней.
Для грипу H1N1-A/California характерні, як правило, високий рівень захворюваності свиней і низькі показники смертності (близько 1-4%). Спалахи виникають увесь рік, а в зонах із помірним кліматом – найчастіше в холодну пору року – восени й узимку.
Можливі випадки, коли свині інфікуються одночасно більш ніж одним вірусом, унаслідок чого гени цих вірусів змішуються. Це може призводити до появи вірусу грипу, що містить гени з різних джерел – так званого «химерного» вірусу. Отже, вірус H1N1-A/California –реасортант і комбінує генетичний матеріал грипу свиней, птахів та людини.
Способи передачі вірусу H1N1 ідентичні способам розповсюдження сезонного грипу. Віруси передаються переважно під час кашлю або чхання хворих. Закономірне різке зростання відповідної захворюваності в холодну пору року пояснюється низкою причин, головними з-поміж яких є такі:
– тривале перебування людей у закритих приміщеннях, у яких за відсутності руху повітря, на противагу вулиці чи провітрюваним кімнатам, створюються ідеальні умови для аерозольного механізму передачі вірусу;
– з початком опалювального сезону повітря в кімнаті стає сухим, що, у свою чергу, зумовлює пересушення слизових оболонок дихальних шляхів. За таких обставин нейтралізуються передусім первинні бар’єри неспецифічних факторів захисту (в’язкі властивості слизу, постійний рух війок циліндричного епітелію, лізоцим та інші неспецифічні інгібітори реплікації вірусу, що містяться в слизі секрету дихальних шляхів, інтерферон, секреторні ІgА тощо), що робить людину особливо сприйнятливою для збудника.
Результати досліджень засвідчили, що вірус грипу здатний виживати на навколишніх предметах із можливістю інфікування людини протягом 2-8 і навіть 72 год з моменту потрапляння на їхню поверхню. З огляду на це можливий і контактно-побутовий шлях передачі (перенесення збудника руками з предметів, на яких містяться віруси грипу, у власний рот або ніс). Однак такий механізм реалізується дуже рідко і серйозного епідемічного значення не має.
Отже, швидка генетична зміна вірусу грипу A/H1N1, його розповсюдження – здебільшого за допомогою аерозольного механізму – потребують чіткого дотримання санітарно-протиепідемічного режиму, передбаченого при епідеміях респіраторних вірусних інфекцій.
Людина може бути заразна для оточуючих за 1 добу до появи симптомів і протягом 5-7 діб після початку захворювання. Пацієнтів, у яких захворювання триває понад 7 діб із моменту появи перших симптомів, слід розцінювати як потенційно контагіозних до зникнення ознак хвороби. Діти, особливо молодшого віку, можуть бути потенційними поширювачами вірусу протягом більш тривалого періоду часу (10 і більше діб). Тривалість періоду контагіозності може змінюватися залежно від особливостей штаму вірусу грипу.
Грип H1N1-A/California більш заразний, аніж сезонний. Коефіцієнт інфікування сезонним грипом серед осіб, які мали контакти з хворими (secondary attack rate), варіює від 5 до 15%. Аналогічний коефіцієнт стосовно вірусу H1N1 оцінюється в цей час у межах від 22 до 33%. Учені занепокоєні змінами, які можуть виникати у міру розповсюдження вірусу в південну півкулю та його зіткнення із циркулюючими в цей час вірусами серед людей, коли у цій півкулі розпочинається звичайний сезон грипу.
Основним фактором, що визначає ступінь тяжкості грипу і вимірюється кількістю випадків тяжкої хвороби та випадків смерті в результаті епідемії, є властива вірусу вірулентність. Однак на загальну тяжкість впливають і багато інших факторів.
Навіть пандемічний вірус, що у початковій стадії викликає легкі симптоми у людей, може чинити руйнівний вплив, особливо в нинішніх умовах високомобільних і взаємозалежних груп людей. Більше того, той самий вірус може спричиняти легку хворобу в одній країні й призводити до набагато вищої захворюваності й смертності в іншій країні. Причинами цього явища можуть бути сильна загазованість атмосфери, підвищена сухість повітря тощо.
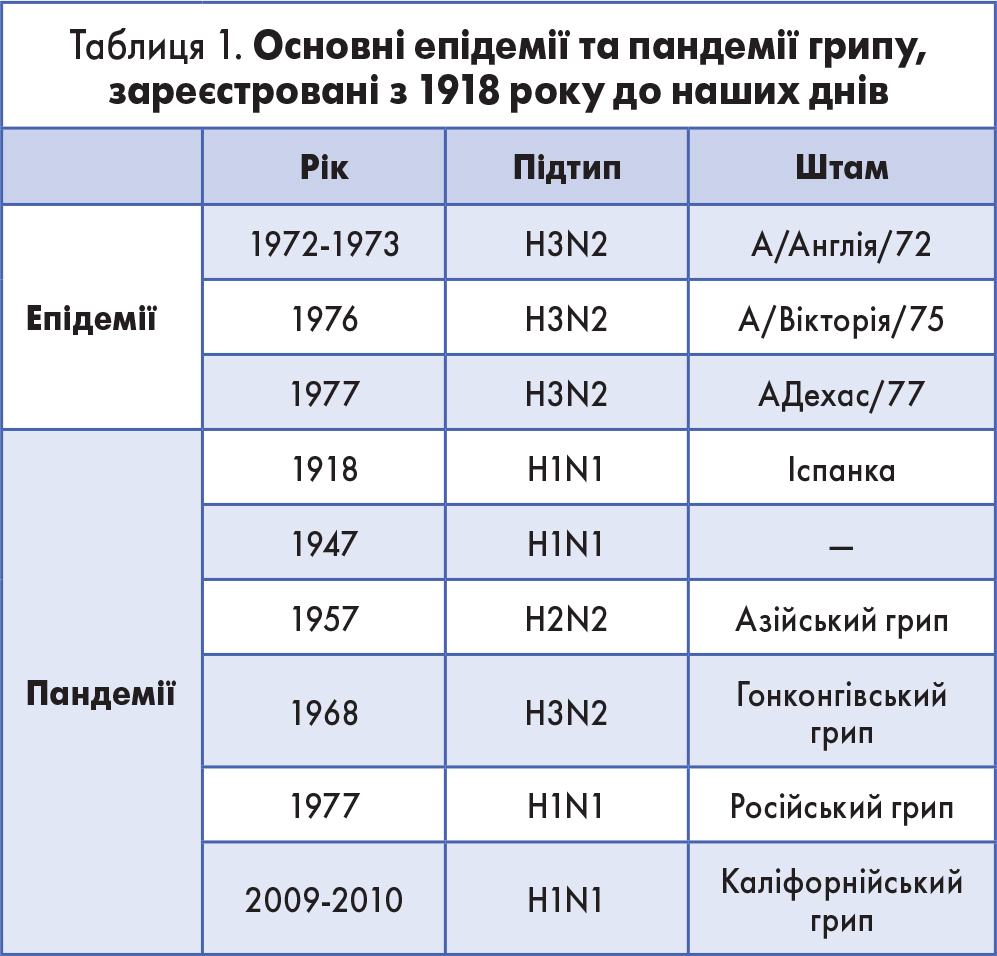
Пандемічні цикли грипу A/H1N1 відомі з 1918-1919 рр. (пандемія «іспанки»). Згодом пандемічний цикл A/H1N1 був зареєстрований двічі з інтервалом 30 років – у 1947-1956 pp. і в 1977-1982 pp. Факт повернення на епідемічну орбіту вже відомого й раніше добре вивченого вірусу грипу A/H1N1 став важливою подією в історії вивчення його етіології, що підтвердило правильність теорії про обмежену кількість підтипів вірусу грипу А і про неминучість їх послідовного повернення до активної циркуляції.
Час від часу реєструвалися й інші пандемії грипу. Так, у 1957-1958 pp. сталася пандемія, яка дістала назву «азійський грип» і була спричинена вірусом H2N2. Пандемія розпочалася в лютому 1957 року на Далекому Сході й швидко поширилася по всьому світу. Лише в США під час цієї пандемії померло понад 70 тис. осіб.
У 1968-1969 pp. був зафіксований «гонконгівський грип», спричинений вірусом H3N2. Перші випадки захворювання трапилися в Гонконгу на початку 1968 року. Найбільше від вірусу постраждали люди віком старше 65 років. А загалом кількість загиблих сягнула 33 800 осіб.
У 1976 році стався спалах свинячого грипу в США на військовій базі Форт-Дікс. Вважається, що вірус не набув масштабного розповсюдження через миттєве реагування органів влади на випадки зараження. Вірус, виявлений після смерті одного із солдатів, за своєю структурою був схожий на іспанський вірус свинячого грипу. Щойно були зафіксовані перші випадки захворювання, у США розпочалася масштабна вакцинація. Було щеплено близько 40 млн осіб. Відтак від свинячого грипу більше ніхто не помер, однак трапилося кілька смертей після вакцинації, а також у декого вакцинація викликала синдром Гієна-Барре.
У 1977-1978 pp. сталася відносно легка за ступенем тяжкості пандемія – «російський грип» (табл. 1). Вірус грипу A/H1N1, що спричинив її, був відомий із пандемій 1918-1919 рр. і 1947 pоку. Тож насамперед постраждали особи, які народилися після 1919 і 1947 pp.
У 1988 році знову був зафіксований спалах свинячого грипу у м. Вісконсин (США). Вірус передавався від свиней до людини, а також від людини до людини, що призвело до великої кількості заражень. На щастя, захворювання не поширилося за межі міста. Проте під час спалаху грипу постраждав медичний персонал, який контактував із хворими.
Серйозні й небезпечні епідемії грипу також були зареєстровані у 1989 і 1999 pp. Можна сказати, що вони не припинялися ніколи.
В основі патогенезу захворювання лежить інвазія вірусу в організм людини. «Вхідними воротами» для вірусу є циліндричний епітелій респіраторного каналу. Подолавши фактори неспецифічної резистентності дихальних шляхів, за допомогою гемаглютиніну вірус прикріплюється до рецепторів війчастого циліндричного епітелію і проникає всередину клітини, де починається стрімкий внутрішньоклітинний цикл реплікації: уже через 4-6 год у клітині утворюється пул нових віріонів. Через 24 год кількість вірусів, попередник яких проник у клітину, може сягати кількох сотень мільйонів. Саме такою швидкістю реплікації вірусу та його накопичення пояснюється дуже короткий інкубаційний період – від кількох годин до 2-3 діб [1-3].
Оболонка вірусу безпосередньо походить з мембрани клітини-хазяїна, тому остаточне формування вірусних частинок відбувається на поверхні клітини. Важливу роль у звільненні вірусу відіграє нейрамінідаза, яка запобігає агрегації нових віріонів. Звільнені віріони вражають сусідні клітини, частина вірусів проникає у кров. Подальша загибель епітеліоцитів зумовлена не так цитопатичною дією вірусу грипу, як нездатністю клітини повністю відновлюватися після активного споживання її ресурсів у процесі синтезу всіх компонентів вірусного нуклеокапсиду. Тим фактом, що вірус грипу виходить із клітини, не руйнуючи її, а загибель епітеліоциту відбувається пізніше, упродовж 3-24 год, пояснюється деяке запізнення у виникненні катарального синдрому відносно розвитку токсикозу [3].
У зв’язку з тим, що кількість віріонів зростає в геометричній прогресії, то, відповідно, у геометричній регресії зменшується кількість епітеліоцитів, сприйнятливих для вірусів грипу. Тож невдовзі кількість «пального матеріалу» для вірусу грипу закінчується, після чого його реплікація різко сповільнюється і, очевидно, унеможливлюється. Нерідко великі ділянки слизової оболонки оголюються, стаючи відносно беззахисними проти бактерій, що зумовлює можливість приєднання вторинної інфекції – грип «відчиняє двері» вторинній мікрофлорі.
Відбувається виникнення зон широкої десквамації епітелію з оголенням підслизового шару. Низка подразників – потік повітря, злущений епітелій тощо – спричинюють подразнення нервових закінчень і появу рефлекторного сухого кашлю, аж до нестерпного, супроводжуючись жаром за грудиною. У разі нашарування бактерійної флори у дихальних шляхах може розвинутися гнійно-некротичний трахеобронхіт.
У зв’язку з некрозом епітелію й руйнуванням природного захисного бар’єра вірус із зони первинної локалізації доволі швидко потрапляє в кровообіг і внутрішні органи, що призводить до розвитку вірусемії й генералізації інфекції. Характерною особливістю патогенезу є значна інтоксикація, яка виникає через масивну загибель клітин у результаті інвазії вірусу. Розвиток інтенсивної токсинемії, по суті, є головною патогенетичною ланкою грипу [3-6]. Унаслідок інтоксикації спостерігається характерне пошкодження судин, знижується їх тонус, підвищується ламкість, збільшується вірогідність виникнення кровотеч.
Науковці вважають, що при грипі можуть розвиватися вірусні, бактерійні й найчастіше – змішані (вірусно-бактерійні) пневмонії. Самі по собі бактерійні пневмонії, незалежно від термінів виникнення, не становлять особливих труднощів щодо діагностики, хоча терапію цих пневмоній доволі складно проводити з огляду на поліантибіотикорезистентність збудників (передусім стафілококів) і те, що їхній перебіг відбувається на тлі імунодефіциту, що є однією з патогенетичних ланок саме грипу [7, 8]. Утім, як продемонстрували виконані нами бактеріологічні дослідження мокроти і виділень із трахеостомічної трубки (під час проведення штучної вентиляції легень), а також патоморфологічного матеріалу (у разі загибелі хворого), патогенна мікробна флора, як правило, ніколи не виділялась. Інші автори [9] доходять такого самого висновку.
Така ситуація цілком закономірна з огляду на те, що хворі з тяжкими формами грипу практично завжди отримують масивну антибіотикотерапію. Крім того, якщо для бактерійних ускладнень грипу ми маємо доволі широкий вибір етіотропних засобів, то стосовно вірусних пневмоній, зумовлених вірусом грипу А, наразі ми реально можемо оперувати тільки двома препаратами – озельтамівіром і занамівіром, причому тільки озельтамівір можна застосовувати як системний засіб [6, 10-12]. Усі інші повсюдно розрекламовані так звані протигрипозні засоби не мають жодної доказової бази!
Саме озельтамівір сьогодні є чи не найпотужнішим селективним інгібітором ферментів класу вірусних нейрамінідаз, а отже – дієвим етіотропним протигрипозним засобом. Але у разі розвитку так званої вірусної пневмонії унаслідок інфікування вірусом грипу ефективність цього препарату істотно обмежена – засіб має «точку прикладання» тільки за умови максимально раннього призначення, ще в інкубаційний період і/або в перші 24-48 год з початку клінічних проявів. Від цього прямо залежить її ефективність, а отже, і прогноз при грипі А/H1N1 [1, 6, 11, 13, 14]. Не слід забувати й про неминучі токсичні прояви противірусної терапії і недоведену безпеку для вагітних. Ураховуючи це, необхідно пам’ятати застереження інструкції для медичного застосування препарату: «Озельтамівір слід призначати під час вагітності або лактації тільки тоді, коли перевага від його застосування перевищує потенційний ризик для плода або новонародженого» [6, 14].
Разом із тим істотну роль у патогенезі грипу відіграють і токсико-алергічні та аутоімунні реакції [5, 6]. Усе це є основою для розвитку інтенсивного й масивного запального процесу в макроорганізмі. Передусім це стосується респіраторного каналу як «вхідних воріт» для вірусної інвазії, а також мікроциркуляторного русла, що супроводжується вираженим капіляротоксикозом з ураженням мікросудин легень і центральної нервової системи (ЦНС).
У зв’язку з цим необхідно ще раз звернути увагу на вибіркову здатність вірусів грипу інфікувати клітини циліндричного епітелію дихальних шляхів, у тому числі найдрібніші бронхіоли 3-го порядку [4-6], що підтверджується даними патоморфологічних досліджень.
Щоправда, кілька авторів наголошують на можливості реплікації вірусів грипу безпосередньо і в альвеолоцитах, що морфологічно й функціонально належать до іншого типу епітелію [4]. Проте патоморфологічно при тяжких і гіпертоксичних формах грипу вираженої прямої деструкції альвеолоцитів немає. Деструктивні зміни у вигляді некрозів слизової оболонки й геморагічного набряку розвиваються у верхніх дихальних шляхах і частіше – у бронхах великого калібру [4, 5], а прямі некробіотичні зміни в бронхіолах і альвеолах практично не описуються. У цих відділах переважають явища геморагічного набряку з потовщенням і подальшим пошкодженням альвеолярно-капілярної мембрани, що супроводжується порушенням оксигенації з подальшим розвитком тяжкої гіпоксії.
Аналогічні патоморфологічні зміни у вигляді геморагічного набряку спостерігаються і в ЦНС, що раніше помилково розглядалося як «грипозний менінгіт і менінгоенцефаліт». Тому грип в патогенетичному аспекті необхідно розглядати передусім не як генералізовану вірусну інфекцію, а як локальну інвазію із системним токсикозом і геморагічним капіляротоксикозом із переважним ураженням мікросудин верхніх дихальних шляхів, легень і ЦНС [1, 3, 6].
Перше – зумовлене близькістю, а отже, високою доступністю для токсинів мікросудин легень до місць реплікації вірусу, де найвища концентрація токсичних метаболітів вірусної індукції й токсинів клітинної деструкції. Другою провідною патогенетичною складовою переважного ураження легень і ЦНС у патогенезі тяжких і гіпертоксичних форм грипу є їх найвища васкуляризація і висока чутливість нейронів до токсинів і гіпоксії. Отже, можна стверджувати, що патогенетично «грипозні пневмонії», по суті, є геморагічним набряком легень, а запальні процеси, пов’язані з реплікацією вірусу й токсинемією, виступають тільки тригерним фактором, що запускає капіляротоксикоз, який реалізується згодом у вигляді геморагічного набряку легень, мозкових оболонок і самого мозку.
Набряк легень у цій ситуації закономірно призводить до розвитку гіпоксії, що, у свою чергу, посилює дифузний набряк головного мозку з подальшим порушенням вітальних функцій. Вищезазначене чітко ілюструє те, що грипозні пневмонії і менінгоенцефаліти за своєю суттю не є такими, тому що насправді не мають патогенетичної провідної основи у вигляді інтенсивного запалення. Це також підтверджується і тим, що віруси грипу як біологічні об’єкти позбавлені тропності до нейронів. Вони вражають здебільшого клітинну ланку слизової оболонки верхніх дихальних шляхів, а не епітелій бронхіол та альвеол [1, 6]. Тому геморагічний набряк легень при грипі за сучасними теоріями може розглядатися як «гострий респіраторний дистрес-синдром» або як «шокові легені».
З урахуванням вищевикладених даних слід акцентувати увагу на тому, що сьогодні необхідно внести зміни в номенклатуру назв розвитку ускладнень під час грипу, які відображатимуть справжню сутність цих процесів. Так, «грипозні пневмонії» і «грипозний менінгоенцефаліт» необхідно класифікувати як «геморагічний набряк легень і мозку». На жаль, на офіційному сайті Міністерства охорони здоров’я (МОЗ) України досі йдеться тільки про «грипозні пневмонії».
Ретроспективний аналіз показує, що сумнозвісна «іспанка» – пандемія грипу А, яка забрала понад 20 млн людських життів, у разі тяжкого перебігу або летального наслідку за своєю суттю була токсичним геморагічним набряком легень [15, 16]. Сьогодні до нас повернувся вірус грипу А, але з модифікованим антигенним набором нуклеокапсиду. Можливо, відсутність наразі масштабної летальності пов’язана з тим, що на планеті зникла популяція людей, які генетично високочутливі до вірусу А (H1N1).
Ці люди померли під час епідемії «іспанки» і не дали потомства. Іще однією причиною відсутності вкрай високої вірулентності вірусу грипу А (H1N1) може бути його генетична еволюційна модифікація, яка виявляється в «невигідності» для вірусу знищення середовища розмноження, яким є людина [6].
Натомість відсутність високого рівня летальності не привела до її кардинального зниження порівняно з недавніми пандеміями та епідеміями грипу А, а основною причиною смерті при тяжких і гіпертоксичних формах грипу так і залишилися геморагічний токсичний набряк легень і мозку.
У разі масивної вірусемії вже у перші години захворювання може виникнути інфекційно-токсичний шок із розвитком серцево-судинної недостатності. В основі його розвитку лежать кілька факторів: судинний (безпосередня дія вірусу на судини з підвищенням їхньої проникності, вазодилатацією), геморагічний синдром з ураженням надниркових залоз і дефіцитом гормонів, порушення функції міокарда. У таких хворих смерть може настати у найближчі години від початку захворювання.
Частково вірус з організму виділяється нирками, що, можливо, і зумовлює той факт, що в епітелії дистальних канальців, як і в ендотелії капілярів клубочків, виявляється значна кількість антигена вірусу. Нирковим шляхом також виділяються імунні комплекси, фрагменти клітин, що призводить до сенсибілізації тканин нирки і згодом, через кілька тижнів і навіть місяців після перенесеного захворювання, може стати причиною виникнення гломерулонефриту.
Унаслідок перенесеної грипозної інфекції може виникнути інфекційно-алергічний процес і в ендокарді. Зміни в міокарді, що визначаються на електрокардіограмі як міокардіодистрофія, зазвичай зумовлені токсикозом і циркуляторними розладами.
У печінці виникають набряк, вогнищеві крововиливи, але в цілому грип не супроводжується жовтяницею, цитолітичним синдромом, помітним збільшенням печінки, ознаками печінкової недостатності. Однак після перенесеного грипу типу А може розвинутися, особливо в дітей, синдром Рея – гостра енцефалопатія і жирова дистрофія печінки [3].
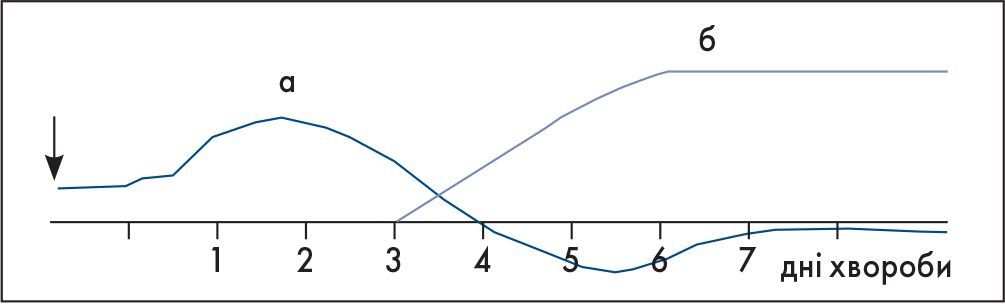
У гострий період хвороби можна простежити дві фази імунних реакцій – неспецифічну й специфічну. У перші 3-4 дні організм захищається за допомогою неспецифічних речовин – інтерферону, тканинних інгібіторів, рибонуклеази, запальної реакції. Починаючи з 4-5-го дня з’являються протигрипозні антитіла: антигемаглютиніни, віруснейтралізуючі й комплементзв’язувальні. Організм хворого є найбільш уразливим на 3-4-ту добу хвороби, тому що неспецифічний захист організму на цей час виснажується, а специфічні антитіла ще не встигли утворитися (рис. 1).
Рис. 1. Схема захисних реакцій організму при грипі: а - неспецифічні; б - специфічні.
Оскільки противірусні антитіла починають визначатися в сироватці хворих лише наприкінці 1-го тижня хвороби, зрозуміло, що вони не відіграють визначальної ролі в одужанні від грипу. Однак захворювання минає легше, якщо в сироватці інфікованих містяться антитіла (після попередніх захворювань на грип) проти тих антигенних детермінант вірусу, які залишалися незміненими в ході антигенного дрейфу.
Якщо ж відбулося інфікування вірусом із незнайомим для організму набором антигенів, одужання можливе завдяки передусім неспецифічним факторам захисту і «включенню» клітинного імунітету. Із згаданих раніше факторів неспецифічної резистентності у противірусному захисті головну роль відіграє інтерферон, який перешкоджає розмноженню вірусу в епітелії дихальних шляхів.
Важливою захисною реакцією організму є підвищення температури тіла, яке стимулює фагоцитоз, утворення інтерферону, сприяє підкисленню біологічних рідин організму, забезпечує пригнічення репродукції вірусу.
Разом зі знищенням збудника відбувається репаративний процес у слизовій оболонці дихальних шляхів, який розпочинається ще на тлі захворювання; вже через кілька днів від початку хвороби виявляються ознаки регенерації епітелію. Ці нові клітини несприйнятливі до циркулюючого в організмі вірусу. За відсутності ускладнень організм досить швидко звільняється від збудника, і людина видужує.
Щоправда, сучасна література містить чимало повідомлень про виділення збудника грипу в здорових людей, а ще зовсім недавно так зване здорове вірусоносійство рішуче заперечували. Підтвердженням його наявності можуть бути дані серологічних досліджень: під час епідемії хворіє 10-25% населення, але після одужання у більшості популяції виявляють сироваткові антитіла до збудника.
Хвороба розпочинається раптово: з’являється озноб, температура тіла підвищується до 37,5-38 °C, нерідко – до 39-40 °C. Період провісників (у вигляді субфебрилітету, болю у м’язах) спостерігається в 10% випадків.
Розрізняють типову й атипові форми хвороби. До останніх належать афебрильна, акатаральна, блискавична форми грипу. Для типової клінічної картини характерне поєднання двох провідних синдромів – загальної інтоксикації і катаральних явищ з боку верхніх дихальних шляхів. На зміну ознобу з’являються відчуття жару, загальна слабкість, головний біль, який локалізується переважно в ділянці лоба і в скронях, в очних яблуках та м’язах; виникають світлобоязнь, розбитість, пітливість, порушення сну, шум у вухах. У тяжких випадках приєднуються нудота, блювання, порушення свідомості, корчі.
У більшості осіб температурна реакція відповідає ступеню тяжкості хвороби. При незначному порушенні загального стану підвищення температури до 38 °C розцінюють як легкий перебіг грипу. Підвищення температури до 39 °C і виражене порушення самопочуття відповідають середній тяжкості хвороби. Вищу гарячкову реакцію, різке порушення загального стану розцінюють як тяжкий і дуже тяжкий ступені захворювання. Гарячка зазвичай триває 3-5 діб.
Звертають на себе увагу гіперемія обличчя, кон’юнктив, помірний ціаноз губ, блиск очей. На губах і крилах носа часто з’являється герпетичний висип. Шкіра на дотик гаряча, волога. Початкова тахікардія змінюється брадикардією. При аускультації серця вислуховують ослаблення І тону, а іноді функціональний систолічний шум на його верхівці. Спостерігається дифузне запалення дихальних шляхів (риніт, трахеїт, ларингіт). Слизова оболонка носоглотки, м’якого і твердого піднебіння – гіперемічна, набрякла; при грипі, спричиненому вірусом типу В, виникає зерниста енантема (симптом Морозкіна). Хворі повідомляють про закладеність носа, відчуття дряпання і сухості в носоглотці, чхають, але нежить виникає лише на 2-3-тю добу. Виділення з носа серозні або серозно-слизисті, невеликі.
Для грипу характерні напади трахеїту, які клінічно проявляються відчуттям подразнення в горлі або болем за грудиною і вздовж трахеї, сухим надсадним кашлем. При цьому обличчя стає багряним, очі наливаються кров’ю і сльозяться. Тимчасове поліпшення настає лише після відходження невеликої кількості слизу. Із 3-4-го дня – кашель вологий і рідкий. У легенях – жорстке або ослаблене дихання, сухі хрипи.
Якщо у перебігу хвороби не виникає ускладнень, то через 2-3 доби хворий починає одужувати: температура тіла знижується, кашель стає м’якшим, зникають головний біль та міалгії. Загальна слабкість і розбитість можуть зберігатися ще декілька днів і навіть довше. Катаральний синдром зникає пізніше.
Дуже тяжкий (гіпертоксичний) грип перебігає як тяжка нейроінфекція або нейроінтоксикація і супроводжується гіпертермією, світлобоязню, сильним головним болем, вираженими адинамією і слабкістю, блюванням, менінгеальними симптомами.
Найчастішим ускладненням грипу є пневмонії, в основі яких лежить геморагічне запалення з набряком. Вони, як правило, мають бактерійну етіологію. Різко наростають явища токсикозу. Виникають надсадний болючий кашель, сильна задишка, дихання стає поверхневим. Під час кашлю виділяється рожеве пінисте харкотиння, часто з домішками крові. Вогнища запалення легеневої тканини частіше не зливаються, а тому дані фізикального обстеження виражені слабо: незначне притуплення перкуторного звуку, помірна кількість вологих хрипів, частіше при покашлюванні або у положенні на боку.
Серед інших ускладнень з боку органів дихання (після 7-го дня хвороби) слід назвати бронхіт, якщо його прояви зберігаються після зникнення основної симптоматики грипу. У дітей на 1-му році життя може розвинутися бронхіоліт, який перебігає із задишкою, ціанозом і численними вологими хрипами.
Другу групу ускладнень становлять бактерійні гайморит, фронтит, етмоїдит, отит, євстахіїт, тонзиліт. Рідше розвиваються інфекційно-токсичний міокардит, тромбофлебіт, пієліт, енцефаліт, менінгіт. У зв’язку з грипом у хворого можуть загострюватися такі хронічні захворювання, як туберкульоз, ревматизм, гломерулонефрит, гепатохолецистит.
Типовий грип має такі важливі для діагностики епідеміологічні та клінічні особливості, як 1) зв’язок з епідемією; 2) висока контагіозність; 3) короткий інкубаційний період (частіше до 1 доби); 4) раптовий початок; 5) максимальні прояви хвороби в перші години захворювання; 6) наявність двох провідних синдромів – токсикозу й катаральних явищ верхніх дихальних шляхів, причому першим виникає токсикоз і є більш інтенсивним; 7) напади трахеїту; 8) зерниста енантема на м’якому піднебінні (при грипі типу В); 9) короткочасна гарячка – 3-5 діб; 10) часта і тривала післягрипозна астенія.
Діагноз підтверджується за допомогою вірусологічного (виділення культури вірусу), серологічного (чотириразове збільшення титрів нейтралізуючих антитіл, специфічних до вірусу грипу) чи молекулярно-генетичних (полімеразна ланцюгова реакція у реальному часі) лабораторних методів.
З метою швидкої діагностики грипу іноді використовують метод імунофлюоресценції. Для цього мазки і змиви з носоглотки обробляють флюоресцентним специфічним імуноглобуліном. За наявності вірусів грипу в ядрі та цитоплазмі епітеліальних клітин утворюються комплекси антиген-антитіло. Їх яскраво-зелене світіння добре видно під люмінесцентним мікроскопом. Під час епідемії за допомогою методу імунофлюоресценції можна підтвердити наявність грипу в 50-70% хворих [17].
В аптеках нині можна придбати чимало «швидких тестів» для визначення сезонного грипу. Однак такі експрес-методи діагностики недостатньо специфічні й передбачають дуже високий відсоток (близько 40-50%) як несправжньо позитивних, так і несправжньо негативних результатів.
Лікування хворих на неускладнений грип переважно амбулаторне. У гарячковий період і наступні 2 дні хворий має дотримуватися ліжкового режиму.
Спостереження показало, що коли хворих на грип одразу ж звільняли від роботи на 3 дні, ускладнення виникали лише в 11,8% випадків, а якщо на 5 днів – лише в 5,8%, тобто в 2 рази менше.
Під час хвороби рекомендована молочно-рослинна вітамінізована дієта, вживання великої кількості теплої підкисленої рідини (чай з лимоном, журавлиний морс, фруктові соки). Також можна вживати гарячі напої з ягід калини, малини, настої з квітів липи, бузини, листя суниць, евкаліпта, чебрецю, хвоща польового, квіток ромашки, кореня оману (дивосилу), а також гаряче молоко з медом. Зазначені засоби мають потогінний ефект, стимулюючи видалення вірусів і токсинів, запобігають перегріванню організму. Обнадійливі результати показали випробування препаратів, які містять сухий екстракт суплідь вільхи сірої і вільхи клейкої, рибонуклеїнову кислоту.
У перші дні захворювання доцільні парові інгаляції з додаванням в аерозоль лимонної кислоти 1:1000 або соку лимона, борної кислоти 1:100. Краще інгаляції робити за допомогою спеціальних інгаляторів чи небулайзерів.
Як зазначалося раніше, сьогодні існує лише одна група етіотропних препаратів, ефективних проти збудника грипу, – інгібітори нейрамінідази II покоління – озельтамівір або занамівір. Ці препарати ефективні, якщо їх одразу ж призначати тим, хто перебував у контакті з хворими, до появи перших симптомів або у першу добу від початку захворювання. Пізніше їхня ефективність щогодини знижується, оскільки період інфікування вірусом чутливих до нього клітин становить усього лише кілька годин (у середньому не більш як 40 год), після чого уражені клітини гинуть, а вірусемія при цьому також має швидкоплинний характер.
Застосування антивірусної терапії було б більш ефективним одразу після інфікування або хоча б в інкубаційному періоді. Утім, такий підхід практично нереальний, тому що в пацієнта у цей час іще немає видимих клінічних проявів хвороби і лікар не може бути впевненим у факті інфікування. Тому єдиною рекомендацією стосовно антивірусної хіміотерапії є якомога раннє її призначення. Від цього прямо залежить її ефективність, а отже, і прогноз захворювання.
При яскравих явищах інтоксикації і порушеннях кислотно-лужного балансу проводять дезінтоксикаційну та корегувальну терапію. Для того, аби запобігти розвиткові гіпертензії в малому колі кровообігу й набряку легень, вводять не більш як 500 мл рідини крапельно (передусім дрібномолекулярні колоїдні розчини, у тому числі 10-20% розчин альбуміну) й одночасно застосовують сечогінні (фуросемід, діакарб, етакринову кислоту) [17].
Лікування тяжких і середнього ступеня тяжкості випадків спрямоване на недопущення інтерстиціального геморагічного набряку з вираженою дихальною недостатністю, а також на профілактику приєднання вторинної бактерійної інфекції, яка часто призводить до розвитку пневмонії.
Жарознижувальними препаратами при грипі категорично не можна захоплюватися, оскільки гарячка є дуже важливою пристосувальною і захисною реакцією організму, індукує синтез ендогенного інтерферону. Доведено, що вірус грипу добре розмножується при температурі тіла 36-37 °C, водночас припиняє розмножуватися при температурі 40 °C. Це підтверджують і клінічні спостереження. Виявляється, що при температурі тіла понад 38,5 °C період гарячки триває не більш як 2-3 доби, одужання настає відносно швидко, а ускладнення виникають рідко. У разі субфебрильної температури гарячковий період більш тривалий, частіше виникають різні ускладнення, зокрема пневмонія. Крім високої температури тіла, на вірус грипу згубно діє кисле середовище, яке створюється у вогнищі запалення.
Мистецтво лікування хворого на грип полягає в тому, щоб не порушувати нормергічну реакцію організму, знизити гіперергічну й підвищити слабку запальну та гарячкову реакції. У разі гіперпірексії при виражених мозкових і серцево-судинних порушеннях хворому дають мінімальну дозу препарату, якої достатньо, щоб знизити температуру тіла на 1 °C – до рівня, за якого він буде більш-менш задовільно переносити гарячковий стан. На жаль, у побуті досі поширена думка про необхідність «збити» до норми підвищену температуру тіла. Проте цим ми робимо «ведмежу» послугу хворому організму, оскільки створюємо оптимальні умови для розмноження вірусу. Отже, у легких і середньотяжких випадках грипу жарознижувальні препарати протипоказані [17].
Коли ж виникає потреба у призначенні антипіретиків, не рекомендується збивати жар ацетилсаліциловою кислотою (!), оскільки, по-перше, підвищується загроза геморагічних ускладнень, а по-друге, можливий розвиток потенційно смертельних ускладнень у дітей у вигляді синдрому Рея. Температуру знижують лише парацетамолом або ібупрофеном.
Необхідно нагадати, що реплікація вірусу зумовлює запалення слизових оболонок дихальних шляхів, а це разом із токсинемією запускає системний капіляротоксикоз, максимальним проявом якого є геморагічний набряк легень, мозку та його оболонок. Стосовно терапії геморагічних ускладнень, передусім набряку легень, з огляду на їх швидку динаміку ефективність антивірусної терапії є сумнівною. Тож при появі ознак геморагічного інтерстиціального (а в пізніших стадіях – і альвеолярного) набряку легень слід змістити акцент з пізньої етіотропної терапії на патогенетичну – протинабрякову, ангіопротекторну та антигіпоксичну терапію.
Оскільки найчастішим смертельно небезпечним ускладненням грипу є саме геморагічний набряк легень, а не «пневмонія», його терапії варто приділити особливу увагу.
Питання терапії геморагічного набряку легень розглядатимуться в наступному номері газети.
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (40), жовтень 2017 р.