18 жовтня, 2019
Первинна профілактика серцево-судинних захворювань: клінічні рекомендації 2019 року
У березні цього року Американський коледж кардіологів (ACC) та Американська асоціація серця (AHA) опублікували рекомендації з первинної профілактики серцево-судинних захворювань (ССЗ). Пропонуємо вашій увазі тезовий огляд зазначеного керівництва.
Дані клінічні настанови базуються на результатах найважливіших досліджень щодо атеросклеротичних ССЗ (АС ССЗ). Основну увагу приділено первинній профілактиці у дорослих для зниження ризику розвитку АС ССЗ, як-то гострий коронарний синдром, інфаркт міокарда (ІМ), стабільна або нестабільна стенокардія, інсульт / транзиторна ішемічна атака, захворювання периферичних артерій, а також серцевої недостатності (СН) та фібриляції передсердь (ФП).
Розрахунок ризиків АС ССЗ
На сьогодні доступні методики у вигляді таблиць для розрахунку ризику АС ССЗ, які базуються на популяційних даних і клінічних дослідженнях та використовуються для визначення потреби й інтенсивності профілактичної терапії відносно абсолютного ризику (як правило, на 10 років).
У рекомендаціях ACC/AHA (2019) запропоновано метод оцінки 10-річного ризику АС ССЗ у безсимптомних дорослих віком 40‑79 років, що включає, зокрема, расові й статеві ознаки (ASCVD Estimator Plus Plus). Відтак, 10-річний ризик АС ССЗ у осіб цієї вікової категорії слід класифікувати на низький (<5%), граничний (від 5 до <7,5%), проміжний (≥7,5 до <20%) та високий (≥20%). Серед інших інструментів відповідно до расових/етнічних груп – загальний показник ризику ССЗ Фремінгема, шкала ризику Рейнольдса, шкала для оцінки ризику смерті від ССЗ протягом 10 років (SCORE) та інструменти QRISK/JBS3.
У дорослих із граничним та проміжним ризиком при оцінюванні чи плануванні стратегії профілактичних заходів слід також враховувати додаткові індивідуальні клінічні фактори, що можуть підвищувати 10-річний ризик розвитку АС ССЗ.
Так, до факторів, за яких доцільно почати або посилити терапію статинами, слід віднести:
- сімейний анамнез передчасного АС ССЗ (чоловіки <55 років, жінки <65 років);
- рівень ліпопротеїдів низької щільності (ЛПНЩ) ≥160 мг/дл;
- хронічні захворювання нирок: швидкість клубочкової фільтрації (ШКФ) <60 мл/хв/1,73 м2;
- метаболічний синдром;
- прееклампсія та передчасна менопауза (<40 років);
- запальні захворювання, включно із ревматоїдним артритом, системною червоною вовчанкою, псоріазом, ВІЛ;
деякі біомаркери – тригліцериди натще ≥175 мг/дл, ЛП (a) ≥50 мг/дл, високочутливий С-реактивний білок ≥2 мг/л, аполіпопротеїн В (Апо-В) >130 мг/дл, кістково-брахіальний індекс <0,9.
Після розгляду перелічених критеріїв, якщо все ще є невизначеність щодо достовірності оцінки ризику для осіб граничної або проміжної категорій, слід провадити обстеження щодо наявності субклінічного коронарного атеросклерозу за допомогою коронарного сканування кальцію (КСК) – комп’ютерне томографічне сканування серця.
Високий рівень ліпідів
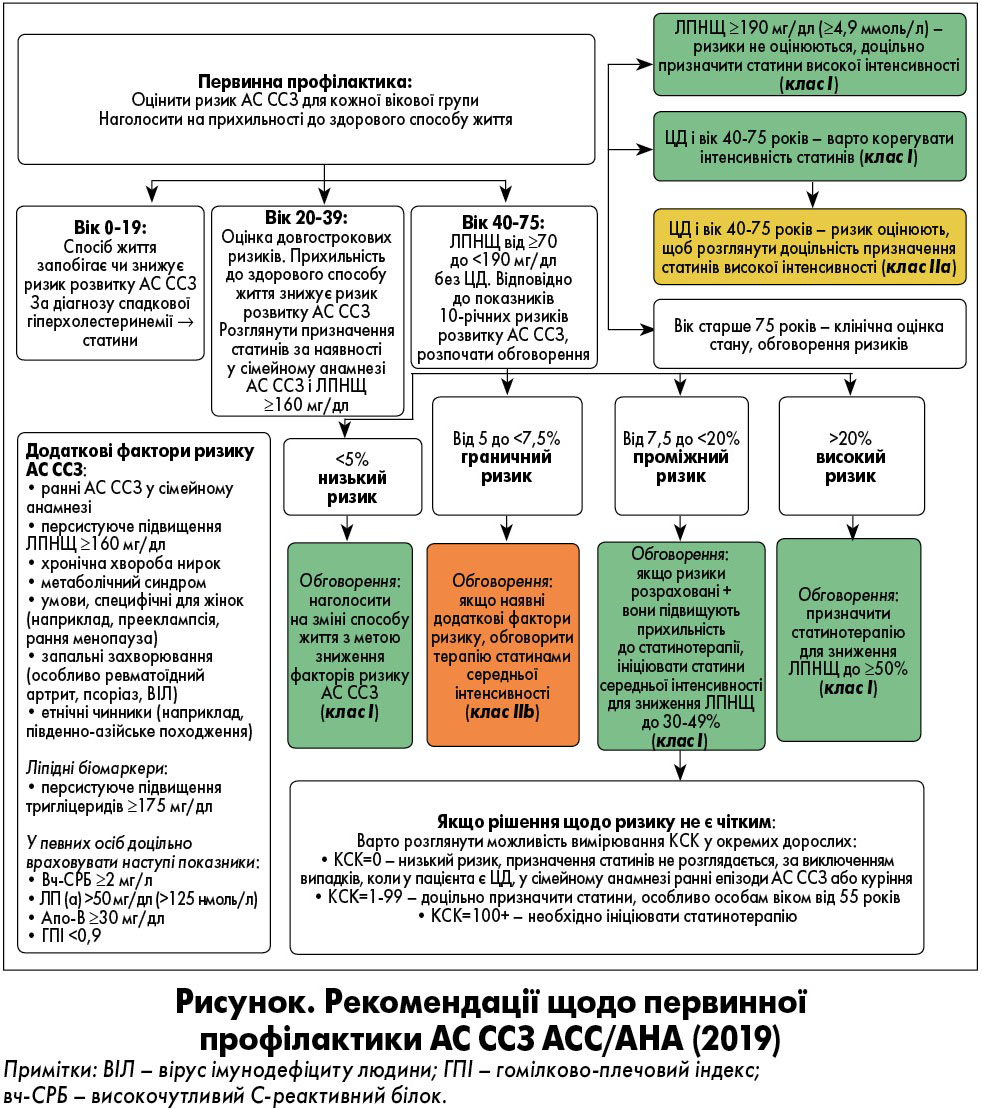
Первинна профілактика АС ССЗ потребує уваги до можливого підвищення рівня ліпідів упродовж всього життя. Для молодих людей (віком від 20 до 39 років) слід надавати пріоритет оцінюванню довгострокових ризиків та пропаганді здорового способу життя за деякими виключеннями. Рекомендації з первинної профілактики АС ССЗ ACC/AHA (2019) з урахуванням віку та оцінки ймовірних факторів ризику представлені на рисунку.
Рекомендації щодо лікування статинами
Пацієнтам віком від 20 до 75 років із високим рівнем ЛПНЩ (≥190 мг/дл) необхідно призначати статини високої інтенсивності без аналізування ризику. Особам 40‑75 років із ЦД 2-го типу рекомендовані статини середньої інтенсивності та оцінка додаткових факторів ризику для розв’язання питання щодо необхідності приймання статинів високої інтенсивності. У популяції >75 років важливо провадити клінічну оцінку та обговорення ризиків. Пацієнтам віком 40‑75 років із рівнем ЛПНП ≥70 мг/дл та <190 мг/дл без ЦД рекомендовано статинотерапію. Інтенсивність визначає фахівець на основі оцінки ризику з огляду на додаткові фактори ризику розвитку АС ССЗ:
- ризик від 5 до <7,5% (граничний): модифікація способу життя; якщо є фактори, що підвищують ризик, доцільно застосовувати статини середньої інтенсивності та, в окремих випадках, виконувати аналіз кальцію у коронарних артеріях;
- ризик ≥7,5‑20% (проміжний): рекомендовані статини середньої інтенсивності; за наявності факторів, що підвищують ризик, доцільно використовувати статини високої інтенсивності;
- ризик ≥20% (високий): рекомендовані статини високої інтенсивності для зниження концентрації ЛПНЩ на ≥50%.
Рекомендації для дорослих пацієнтів із високим вмістом холестерину в крові наведені у табл. 1. Зниження рівня ЛПНЩ суттєво зменшує вірогідність розвитку АС ССЗ. Тому через 6‑8 тижнів статинотерапії слід оцінити її результати, а саме відповідь на дозу та толерантність. Якщо зниження вмісту ЛПНЩ адекватне (на ≥30% зі статинами середньої інтенсивності та на 50% – високої), необхідні регулярний інтервальний моніторинг факторів ризику та дотримання лікування статинами для визначення прихильності та досягнення очікуваного ефекту (близько одного року).
Артеріальна гіпертензія
У США АГ спричиняє більше смертей від АС ССЗ, ніж будь-який інший модифікувальний фактор ризику. Поширеність АГ I ст. (систолічний АТ [САТ] ≥130 або діастолічний АТ [ДАТ] ≥80 мм рт. ст.) серед дорослих у цій країні становить 46% та різко зростає з віком. Значний ризик появи АС ССЗ асоційований із підвищенням САТ у широкому віковому спектрі – від 30 до >80 років. У дорослих із граничним АТ (120‑129/<80 мм рт. ст.) рекомендовано зниження ваги, обмеження споживання солі, алкоголю, дієта, збагачена калієм, фізична активність. У пацієнтів із АГ I ст. (АТ 130‑139/80‑89 мм рт. ст.) та 10-річним ризиком АС ССЗ <10% доцільно застосовувати нефармакологічну терапію. Тим, хто має 10-річний ризик АС ССЗ ≥10%, слід призначати ліки, що знижують АТ, для досягнення цільових рівнів АТ <130/80 мм рт. ст., зокрема в осіб із хронічною хворобою нирок та ЦД. Також таких показників варто прагнути у хворих на АГ ІІ ст. (АТ ≥140/90 мм рт. ст.) при використанні препаратів для зниження АТ та немедикаментозних методів лікування.
Застосування АСК
Протягом десятиліть для профілактики АС ССЗ широко застосовували низькі дози АСК (75‑100 мг/добу), оскільки препарат зменшує ризик розвитку атеротромбозу, проте може спричинити кровотечу, особливо у шлунково-кишковому тракті (ШКТ). АСК добре зарекомендував себе для вторинної профілактики АС ССЗ і широко застосовується з цією метою.
Настанови із призначення низьких доз АСК для первинної профілактики АС ССЗ (табл. 2):
- доцільно призначати особам віком 40‑70 років із високим ризиком розвитку АС ССЗ, які не мають підвищеної схильності до кровотеч;
- не слід використовувати регулярно для первинної профілактики АС ССЗ дорослим >70 років;
- не слід застосовувати в первинній профілактиці АС ССЗ серед дорослих осіб у будь-якому віці, які мають підвищений ризик кровотечі.
Довідка «ЗУ»
У клінічній практиці для профілактики ССЗ активно використовують препарати АТ «Київський вітамінний завод».
Магнікор – монопрепарат АСК (по 75 мг) для первинної профілактики тромбозів та ССЗ, як-то гострий коронарний синдром, у пацієнтів віком від 50 років, у яких наявні фактори ризику розвитку захворювань серцево-судинної системи.
Лівостор – препарат аторвастатину (по 10, 20 та 40 мг) для корекції дисліпідемій у дорослих пацієнтів із метою зниження ризику ССЗ (інфаркту, інсульту, стенокардії).
Підготувала Наталія Нечипорук
Із повною версією документа можна ознайомитися на сайті www.onlinejacc.org
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (65) вересень 2019 р.