27 січня, 2021
Сучасні тенденції в лікуванні алергічних захворювань
27-28 листопада 2020 року відбулася, як останнім часом майже всі такого роду заходи – у форматі онлайн, науково-практична конференція з міжнародною участю «Сучасні світові тенденції лікування алергії». У своїх доповідях спікери висвітлювали не тільки актуальні питання алергології, але й їх зв’язок із COVID‑19, зокрема – алгоритми ведення пацієнтів з алергічними захворюваннями (АЗ) в умовах пандемії.
Із доповіддю «Результати аналізу історій хвороб пацієнтів із COVID‑19: місце бронхіальної астми та іншої алергічної патології серед супутніх захворювань» виступила віце-президент Асоціації алергологів України, професор кафедри клінічної, лабораторної імунології та алергології Національної медичної академії післядипломної освіти (НМАПО) ім. П.Л. Шупика (м. Київ), доктор медичних наук Лілія Іванівна Романюк.
 – Раніше припускали, что бронхіальна астма (БА) та інші АЗ можуть бути причинами тяжкого перебігу COVID‑19, але пізніше цю гіпотезу було спростовано. Опубліковані Zhang і співавт. результати огляду продемонстрували, що серед 140 випадків COVID‑19 в Ухані (з них 58 тяжких) не було жодного хворого з атопічними захворюваннями, а серед 290 пацієнтів із діагнозом COVID‑19, підтвердженим за допомогою полімеразної ланцюгової реакції (ПЛР), був лише один хворий на БА [1].
– Раніше припускали, что бронхіальна астма (БА) та інші АЗ можуть бути причинами тяжкого перебігу COVID‑19, але пізніше цю гіпотезу було спростовано. Опубліковані Zhang і співавт. результати огляду продемонстрували, що серед 140 випадків COVID‑19 в Ухані (з них 58 тяжких) не було жодного хворого з атопічними захворюваннями, а серед 290 пацієнтів із діагнозом COVID‑19, підтвердженим за допомогою полімеразної ланцюгової реакції (ПЛР), був лише один хворий на БА [1].
Метою нашого дослідження стала оцінка частоти БА та інших АЗ як супутніх у пацієнтів із COVID‑19 різного ступеня тяжкості.
Автори вивчили 270 історій хвороб стаціонарних пацієнтів із COVID‑19 у КНП «Київська міська клінічна лікарня (КМКЛ) № 8» за 10 місяців 2020 року. За цей період було проліковано 1288 осіб, з яких 93 людини померли (72 – у відділенні інтенсивної терапії).
Були проаналізовані історії хвороб 200 пацієнтів із середньотяжким і тяжким перебігом COVID‑19, які лікувалися в стаціонарних відділеннях КНП «КМКЛ № 8». Із них – 71 (35,5%) чоловік, 129 (64,5%) жінок. 62 (31%) особи були у віці 18-49 років, 90 (45%) осіб – 50-69 років та 48 (24%) – старше 70 років. Переведено з відділення реанімації – 25% пацієнтів. Кисневу підтримку потребували в середньому 46% хворих.
У пацієнтів із COVID‑19 були такі супутні патології:
- Ішемічна хвороба серця (ІХС) – 76 (38%) осіб.
- Гіпертонічна хвороба (ГХ) – 48 (24%).
- Ожиріння – 37 (18,5%).
- Цукровий діабет (ЦД) 2 типу – 27 (13%).
- Захворювання шлунково-кишкового тракту (ШКТ), зокрема різні форми анемій, – 14 (7,9%).
- Аутоімунні захворювання – 9 (4,5%).
- Онкологічні захворювання – 8 (4%).
- Гострі порушення мозкового кровообігу – 6 (3%).
- Інфаркт міокарда (ІМ) – 3 (1,5%) особи.
- Психічні розлади – 5 (2,5%) осіб.
- Хронічне обструктивне захворювання легень (ХОЗЛ) – 4 (2%) особи.
Медикаментозна алергія в анамнезі була присутня лише в 4 (2%) пацієнтів (на момент поступлення її ознак не було), а БА – в 1 (0,5%) пацієнта.
У реанімаційному відділенні померло 70 осіб із діагнозом COVID‑19: 39 (55,7%) чоловіків, 31 (44,3%) жінка; 3 (4,3%) пацієнти у віці 18-49 років, 35 (50%) пацієнтів – у віці 50-69 років, 32 (45,7) пацієнти – у віці старше 70 років.
У пацієнтів реанімації найчастіше спостерігалися такі супутні захворювання:
- ІХС (50 (71,4%) осіб).
- ЦД 2 типу (24 (34,2%) особи).
- ГХ (23 (32,8%) особи).
- Ожиріння (16 (22,8%) осіб).
- Аутоімунні захворювання (6 (8,5%) осіб).
- Захворювання ШКТ та різні форми анемій (7 (10%) осіб).
- ХОЗЛ (3 (4,3%) особи).
- ІМ (3 (4,3%) особи).
У багатьох пацієнтів поєднувалися ІХС та ГХ або ІХС та ЦД. БА та медикаментозна алергія не були виявлені в жодного пацієнта.
Серед чоловіків було більше критично хворих на COVID‑19 та померлих. Є гіпотеза, що більшість генів, які регулюють імунну відповідь на віруси, знаходяться на X-хромосомі. При цьому жінки більш захищені, оскільки мають копію X-хромосоми, та, відповідно, копії кожного гена. У чоловіків є тільки одна копія Х-хромосоми, тому будь-який дефект генів цієї хромосоми може бути небезпечним.
COVID‑19, БА та інші АЗ
Одним із можливих пояснень незначної поширеності БА та інших АЗ у пацієнтів із COVID‑19 є те, що SARS-CoV‑2 для проникнення в клітини використовує рецептори ангіотензин-перетворювального ферменту 2 (АПФ‑2), а в пацієнтів з АЗ та тих осіб, які використовують інгаляційні кортикостероїди (ІКС), спостерігається зниження експресії генів АПФ‑2 в клітинах дихальних шляхів, що зменшує ризик інфікування COVID‑19. Також ІКС, завдяки своїм протизапальним властивостям, виявляють додатковий захисний ефект.
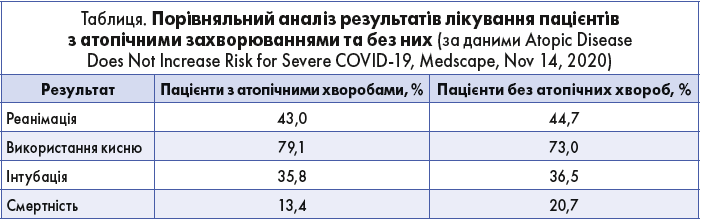
Із 275 пацієнтів із позитивним тестом на SARS-Cov‑2, які лікувалися в Ohio State University Wexner Medical Center з 1 березня по 5 травня 2020 року, 91 пацієнт мав БА, атопічний дерматит, алергічний риніт (АР) або харчову алергію. У 60 пацієнтів наявність БА була задокументована (див. таблицю).
Привертає до себе увагу той факт, що смертність від COVID‑19 у пацієнтів з АЗ була нижчою. Таким чином, підтверджується гіпотеза про те, що атопічні хвороби мають протекторний ефект у хворих на COVID‑19.
Рекомендації GINA та ARIA з ведення пацієнтів із БА та іншими АЗ під час епідемії COVID‑19
Настанови GINA‑2020 та ARIA‑2020 рекомендують продовжувати базисну терапію БА та АР під час пандемії COVID‑19.
Британське товариство алергології та клінічної імунології (BSACI) запропонувало конкретні рекомендації щодо корегування алергологічної допомоги в дітей і дорослих під час пандемії COVID‑19, що відображено в документі Європейської академії алергології та клінічної імунології (EAACI).
Пацієнтам рекомендовано:
- Продовжувати підтримувальну комбіновану терапію для контролю БА.
- Використовувати інтраназальні стероїди та антигістамінні препарати (АГП) для лікування АР.
- Продовжувати приймати антилейкотрієнові препарати (АЛТП), якщо вони були раніше призначені.
- Пацієнтам, які досягли контролю АЗ і за відсутності інших протипоказань, необхідно продовжувати курс алерген-специфічної імунотерапіі (АСІТ), яка рекомендується як додаткова до базисного лікування в разі контрольованої середньотяжкої астми для зменшення об’єму фармакотерапії. АСІТ також показана при частково контрольованій БА середньої тяжкості з метою досягнення кращого контролю.
Рекомендуються такі препарати для лікування БА та АР:
- Флутиказону пропіонат / сальметерол (Аіртек) – одна з найпоширеніших лікувальних комбінацій для базісної терапії БА. Покроковий підхід до терапії адаптований для кожного пацієнта та враховує ефективність наявних лікарських засобів, їхню безпеку і вартість лікування. Широка лінійка доз Аіртеку забезпечує можливість використання препарату на будь-якому кроці терапії пацієнтів із БА.
- Монтелукаст/левоцетиризин (Гленцет Едванс) – комбінований препарат для максимального контролю симптомів АР у пацієнтів із БА. Левоцетиризин – це АГП ІІ покоління, а монтелукаст – це інгібітор лейкотрієнових рецепторів. Поєднання цих препаратів здатне забезпечити добрий контроль у пацієнтів з АР і БА.
Особливостям ведення пацієнтів із БА в умовах пандемії COVID‑19 присвятив свою доповідь президент Асоціації алергологів України, професор кафедри фтизіатрії і пульмонології НМАПО ім. П.Л. Шупика, доктор медичних наук Сергій Вікторович Зайков.
– Поширеність БА в популяції коливається від 1 до 16% (понад 330 млн осіб у світі). На АР страждає 10-40% світової популяції (понад 500 млн осіб). Доволі часто хворіють на ХОЗЛ (7,8-19,7%). В Україні частіше спостерігається гіподіагностика як БА, так і АР та ХОЗЛ.
У COVID‑19 немає специфічних симптомів, за якими можна було б швидко відрізнити його від іншої респіраторної інфекції чи навіть АЗ.
Симптоми гострої фази COVID‑19 і залишкових постковідних станів (втома, задишка, біль у суглобах, біль у грудях, проблеми із зором, кашель, утрата нюху/смаку, сухість очей/рота, нежить, почервоніння очей, головний біль, мокротиння, відсутність апетиту, біль у горлі, запаморочення, біль у м’язах, діарея) можуть бути і в пацієнтів із БА, АР або сезонними вірусними інфекціями. Тобто лікарю треба бути уважним, аналізуючи симптоматику пацієнтів.
Питання зв’язку БА та COVID‑19 досі залишається предметом дискусії. Відповідно до результатів великого британського когортного дослідження (приблизно 17,5 млн осіб) БА асоціюється з підвищеним ризиком госпітальної смертності від COVID‑19 незалежно від віку, статі й інших коморбідних станів пацієнтів. Ризик є вищим за умови нещодавного вживання кортикостероїдів (ВР 1,7; 95% ДІ 1,48-1,96).Застосування останніх може виступати незалежним показником тяжкості БА, тому невідомо, що саме дійсно впливає на ризик загострення БА: ці препарати чи тяжкий перебіг фонового захворювання.
Інші автори вказують, що БА не асоційована з COVID‑19 і не збільшує ані захворюваність на COVID‑19, ані частоту госпіталізацій.
У французькому когортному дослідженні (n=768) пацієнти з БА становили лише незначну частку (4,8%) госпіталізованих унаслідок COVID‑19. Коронавірусна пневмонія незначної тяжкості частіше спостерігалась у хворих, які приймали високі дози ІКС.
Поширеність COVID‑19 в осіб із БА
За думкою деяких авторів, у хворих на БА знижена експресія гена АПФ‑2 у клітинах дихальної системи робить їх менш схильними до проникнення вірусу в ці клітини. Імовірно, додатковий захисний вплив чинить прийом стероїдних препаратів, які широко призначають у разі COVID‑19 із тяжким перебігом як потужні протизапальні засоби.
Логічно було б припустити, що БА та АЗ є факторами ризику тяжкого перебігу COVID‑19, проте наявні дані свідчать про протилежне. Як було зазначено вище, опублікований Zhang і співавт. огляд показав, що серед 140 випадків COVID‑19 в Ухані (з них 58 тяжких) не було жодного, коли б у хворого було зафіксовано атопічне захворювання. Одним із можливих пояснень цього несподіваного спостереження є те, що SARS-CoV‑2 для проникнення в клітини використовує рецептори АПФ‑2. При цьому в пацієнтів з АЗ та тих осіб, які приймають ІКС, спостерігається зниження експресії гена АПФ‑2 в клітинах дихальних шляхів, а значить, знижується ризик виникнення COVID‑19.
Є також дані, що вірус SARS-CoV‑2, як і будь-які віруси, здатний викликати загострення астми. При цьому БА сама є чинником розвитку COVID‑19.
Астма та COVID‑19: ранні дані про випадки COVID‑19 (з листопада 2019 по лютий 2020 року)
В огляді літератури, опублікованому в травні 2020 року, зазначено, що поширеність БА в пацієнтів із COVID‑19 може бути невисокою (дані з Китаю та зі США). Припускають, що це пов’язано з недостатньою діагностикою, неправильним кодуванням хвороб, різними імунними реакціями в пацієнтів із БА, зміною експресії рецепторів АПФ‑2 та, можливо, захисним ефектом ІКС. Результати когортного дослідження (166 британських лікарень, n=16 749) свідчать, що 14% госпіталізованих через COVID‑19 страждали на астму.
Канадське торакальне товариство опублікувало заяву, що в осіб із БА немає підвищеного ризику зараження COVID‑19. Британське торакальне товариство стверджує, що досі неясно, чи є БА фактором ризику COVID‑19, проте поєднання COVID‑19 та БА призводить до більшої кількості ускладнень і частіших госпіталізацій.
Поширеність та особливості перебігу БА в пацієнтів із COVID‑19 (США)
Незважаючи на значну поширеність БА в осіб із COVID‑19, наявність астми не підвищувала частоту госпіталізацій. Подібним чином застосування ІКС та системних кортикостероїдів не призводило до частішої госпіталізації через COVID‑19.
Теоретично пацієнти з БА схильні до інфікування SARS-CoV‑2 та тяжкого перебігу захворювання. Однак проведені дослідження не показали зростання поширеності БА у хворих на COVID‑19. Тяжка астма в дорослих значуще не впливала на перебіг COVID‑19.
Загострення астми та розвиток COVID‑19 важко диференціювати клінічно
Основними симптомами COVID‑19 є сухий кашель і задишка, але такі симптоми характерні й для загострення астми. Лихоманка частіше асоціюється з COVID‑19, проте може спостерігатися при інфекційно-залежному загостренні БА. Через це скринінгові протоколи COVID‑19 варто застосовувати навіть у хворих на БА, що зумовлено різноманітністю клінічних проявів COVID‑19.
Хороший контроль БА запобігає її загостренню під час пандемії COVID‑19. Згідно з чинними рекомендаціями режим лікування БА необхідно залишити таким, яким він був і до пандемії. Застосування ІКС не збільшує ризик інфікування COVID‑19. У пацієнтів із БА необхідно переглянути техніку використання інгаляторів, забезпечити усунення відомих тригерів БА (наприклад, аероалергенів), дотримуватися фізичного дистанціювання та регулярної гігієни рук і обличчя. Пацієнтам, які приймають біологічні препарати, необхідно продовжити їх прийом.
По можливості треба уникати небулізації, бронхоскопії, спірометрії, рідше користуватися системними глюкокортикостероїдами
Небулізація лікарських засобів може підвищити ризик зараження та передачі інфекції, те ж саме стосується бронхоскопії, спірометрії. Тому дозований інгалятор із дозованою вентиляційною камерою або сухопорошковий інгалятор (турбухалер або дискус) кращий за небулайзер.
Використання пероральних стероїдів можливе при середньотяжких і тяжких загостреннях астми, якщо пацієнти не реагують на бронхолітики.
Проблеми з веденням пацієнтів із БА: дані Міжнародної групи з надання первинної допомоги при респіраторних захворюваннях
За даними International Primary Care Respiratory Group (IPCRG), пацієнти не завжди можуть диференціювати симптоми загострення БА та інфікування COVID‑19, наслідком чого є несвоєчасна професійна допомога. За даними IPCRG, багато клініцистів призначають антибіотики пацієнтам, які, на думку лікарів, мають загострення астми, «задля безпеки». Вони зосереджуються на потенційному інфекційному тригері більше, ніж на лікуванні БА.
Загострення астми необхідно активно лікувати, зокрема застосовуючи, за необхідності, пероральні КС. Якщо можливо, треба уникати небулізації через ризик передачі вірусу.
Рекомендації щодо ведення пацієнтів з АЗ під час пандемії COVID‑19
Рекомендації GINA‑2020 та ARIA‑2020 пропонують продовжувати базисну терапію БА та АР під час пандемії COVID‑19.
Зв’язок між COVID‑19 і ХОЗЛ визначений більш чітко, ніж для БА
Метааналіз, зроблений G. Lippi (2020), показав, що ХОЗЛ у 5,7 раза (95% ДІ 2,49-13,00) збільшує ймовірність тяжкого перебігу COVID‑19. У подальшому це підтвердилося й в інших дослідженнях, тому хворим на ХОЗЛ варто дотримуватися суворого обмежувального режиму на час пандемії, а клініцистам – ретельніше стежити за пацієнтами з ХОЗЛ і COVID‑19.
Зв’язок між COVID‑19 і ХОЗЛ
Зміни місцевої та системної запальної відповіді, дисфункція імунної системи, стійка продукція слизу та структурні пошкодження бронхіального дерева при ХОЗЛ призводять до підвищення захворюваності та смертності пацієнтів від позагоспітальних пневмоній загалом. Зв’язок між COVID‑19 і ХОЗЛ також опосередкований через АПФ‑2, зростання якого характерно для ХОЗЛ.
Хоча дані поки що обмежені, пацієнти з тяжкою та/або неконтрольованою астмою та хворі на ХОЗЛ мають підвищений ризик тяжкого перебігу COVID‑19. Рекомендації щодо лікування астми та ХОЗЛ залишаються чинними, незважаючи на епідемію.
Сучасний підхід до ведення хворих на БА: безперервний цикл контролю захворювання
У хворих на БА важливими є техніка інгаляцій та прихильність до терапії. Більшість пацієнтів (до 80%) не вміють користуватися інгалятором правильно. Під час кожного візиту пацієнта лікарю потрібно перевіряти техніку використання інгалятора, надавати інформацію про необхідність дотримання базисної терапії.
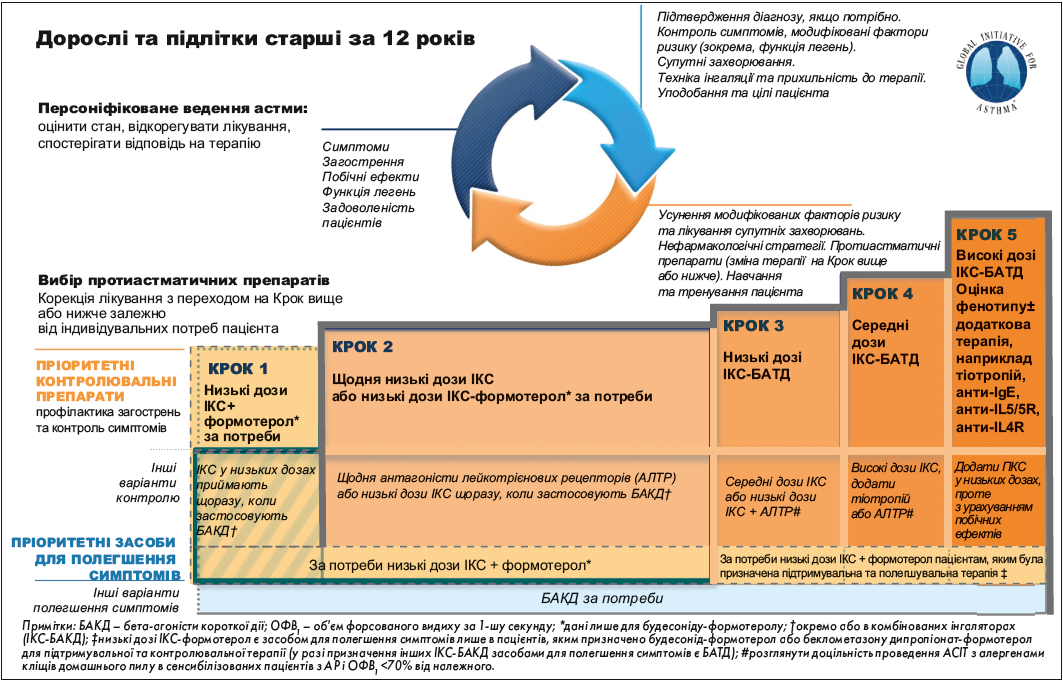
Забезпечити безперервний контроль БА дає можливість базисне лікування – комбінована терапія з використанням інгаляторів, які у своєму складі містять ІКС з β2-агоністами тривалої дії (БАТД) (рис.). Одним із таких препаратів є Аіртек, який дає можливість здійснювати якісний контроль астми.
Рис. Рекомендована початкова контролювальна терапія для дорослих і підлітків з діагностованою БА
Покроковий підхід до терапії є індивідуальним для кожного пацієнта і має враховувати ефективність лікарських засобів, їхню безпеку та вартість. Особливу увагу необхідно звернути на комбінацію флутиказону (ІГКС) і БАТД сальметеролу (Аіртек). Перевагою Аіртеку є наявність трьох лікарських форм, що дає можливість використовувати його на всіх ступенях лікування пацієнтів із БА. Дуже важливим є й те, що Аіртек відповідає ключовим вимогам GINA в терапії БА. У ході клінічного дослідження на базі Національного інституту фтизіатрії і пульмонології ім. Ф.Г. Яновського (м. Київ) були підтверджені висока ефективність Аіртеку та безпечність його використання у хворих на БА.
Висновки
- Інфекційні та алергічні захворювання взаємопов’язані та негативно впливають один на одного.
- Зв’язок між БА, АР і COVID‑19 на сьогодні до кінця не з’ясований.
- Ведення пацієнтів із респіраторною патологією в період пандемії SARS-CoV‑2 має певні особливості.
- Лікування пацієнтів із БА, АР, ХОЗЛ під час пандемії COVID‑19 треба продовжувати в звичайному режимі, віддаючи перевагу комбінованим препаратам.
Підготував Валерій Палько
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 4 (53), 2020 р.