22 лютого, 2019
Безсимптомна гіперурикемія: практичні поради щодо початку уратзнижувальної терапії
Безсимптомна гіперурикемія (ГУ) – це підвищення сироваткової концентрації сечової кислоти (СК), яке не супроводжується симптомами чи патологічними станами, зумовленими відкладанням кристалів СК (подагра, сечокислий уролітіаз). Хоча в пацієнтів з ГУ ці клінічні симптоми можуть маніфестувати в будь-який момент, у 75% таких осіб тофуси, напади подагри або хронічна подагрична нефропатія ніколи не розвиваються. З іншого боку, безсимптомна ГУ асоціюється з іншими захворюваннями, великою мірою не пов’язаними з кристалізацією уратів, зокрема з артеріальною гіпертензією, атеросклерозом, метаболічним синдромом, цукровим діабетом, хронічною хворобою нирок і псоріазом (Yu K. H., 2018).
Визначення та епідеміологія
Розповсюдженість ГУ залежить від статі, віку, расової приналежності й інших факторів. Протягом останніх 10 років цей показник постійно зростає (як і захворюваність на подагру), що пов’язують зі змінами дієтичних уподобань і способу життя осіб з більш високим економічним статусом. У здорових дорослих частота виявлення ГУ становить 5-8%, але насправді, імовірно, є вищою. За даними відомого дослідження NHANES (США, 2007-2008), безсимптомна ГУ присутня в 47% пацієнтів з артеріальною гіпертензією, 70% пацієнтів з хронічною хворобою нирок ≥2 стадії та 54% осіб з ожирінням (індекс маси тіла ≥30 кг/м2).
Розвитку ГУ можуть сприяти багато факторів, зокрема генетика, інсулінорезистентність, перевантаження залізом, артеріальна гіпертензія, гіпотиреоз, ниркова недостатність, ожиріння, дієта і надмірне вживання алкогольних напоїв. Серед цих факторів вживання алкоголю (особливо пива) є найважливішим. Підвищувати сироваткові рівні СК можуть ацетилсаліцилова кислота в низьких дозах, β-блокатори (пропранолол, атенолол, метопролол, тимолол), діуретики (петльові, тіазидні, спіронолактон, еплеренон).
Верхня межа нормального діапазону СК сироватки становить 6 мг/дл (360 мкмоль/л) у жінок та 6,8 мг/дл (400 мкмоль/л) у чоловіків (референтний показник у лабораторії). Нижній рівень СК у жінок у пременопаузі пов’язаний з естрогенами, які посилюють нирковий кліренс СК. Європейська антиревматична ліга (EULAR) та Американська колегія ревматології (ACR) встановили єдину верхню межу СК сироватки для жінок і чоловіків – 360 мкмоль/л; у рекомендаціях з уролітіазу Європейської асоціації урології (EAU) зазначено дещо вищу межу – 380 мкмоль/л. Щодо нижньої межі, EULAR не рекомендує знижувати СК сироватки <3 мг/дл у довгостроковій перспективі.
На відміну від інших лабораторних показників, норму яких встановлюють на підставі статистичних даних, нормальний сироватковий рівень СК і, відповідно, ГУ є фізико-хімічними визначеннями. Кристалізація уратних кристалів in vitro відбувається за концентрації СК ≥6,8 мг/дл (температура 37 °C) або >6,0 мг/дл (температура 35 °C) при рН 7,0. Цей процес може відбуватись і в разі нижчих концентрацій СК – за умови більш низьких рН та температури (наприклад, у периферичних суглобах).
Патогенез
Високі сироваткові рівні СК утворюються внаслідок недостатньої екскреції (90%) або надмірного синтезу (10%) СК (Borghi C. et al., 2018) (рис.). Причини надмірного синтезу СК можуть бути екзогенними (дієта, багата на фруктозу та пурини) й ендогенними (підвищений розпад пуринових нуклеотидів, генетично зумовлені дефіцит або підвищена активність певних ферментів тощо).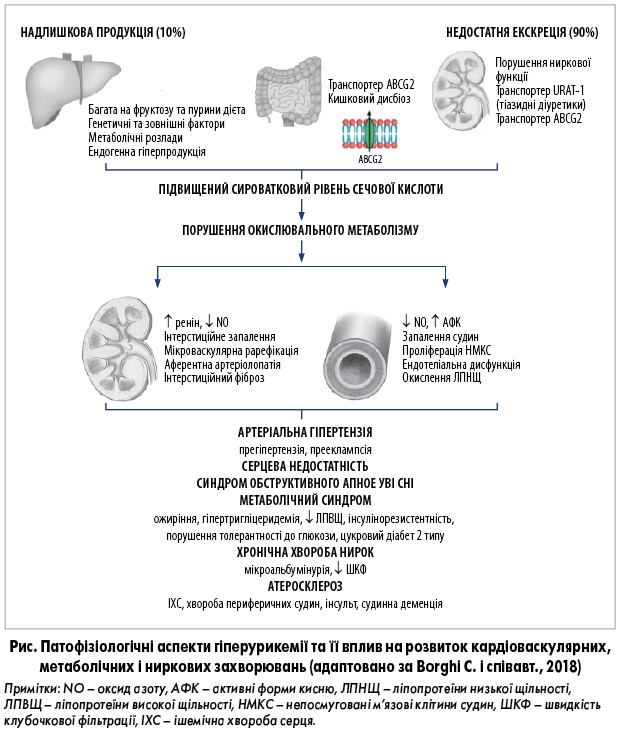
У нирках СК фільтрується в клубочку і потім зазнає реабсорбції, секреції та постсекреторної реабсорбції. Зниження гломерулярної фільтрації (хронічна хвороба нирок), зменшення тубулярної секреції (ацидоз) та посилена тубулярна реабсорбція (цукровий діабет, діуретична терапія) можуть спричинити ГУ. В умовах ацидозу (діабетичний кетоацидоз, кетоз під час голодування, інтоксикація етанолом) в організмі накопичуються органічні кислоти, які конкурують із СК за тубулярну секрецію, що призводить до розвитку ГУ.
Визначити патофізіологію ГУ в пацієнта можна за добовою екскрецією уратів: екскреція >800 мг СК за 24 год на тлі звичайної дієти з великою імовірністю вказує на надмірний синтез пуринів як етіологічний фактор.
Коли розпочинати уратзнижувальну терапію?
Viggiano і співавт. (2018) запропонували алгоритм початку уратзнижувальної терапії в пацієнтів із безсимптомною ГУ.
У разі виявлення ГУ на першому етапі слід провести мікроскопію осаду сечі та/або ультразвукове дослідження (УЗД) суглобів. Наявність уратних кристалів в осаді сечі є свідченням перенасичених рівнів СК у нирках. За даними досліджень за участю пацієнтів з хронічною хворобою нирок, сімейною формою гіперурикозурії-гематурії й ідіопатичною нефропатією, ця ознака з’являється задовго до появи клінічних симптомів подагри; такі хворі добре відповідають на уратзнижувальну терапію.
Безсимптомні відкладення уратів також можна виявити за допомогою УЗД (зазвичай досліджують перший плеснофаланговий, перший п’ясткофаланговий, таранно-човноподібний, колінний, ліктьовий суглоби та зап’ясток). Сонографічними ознаками, які передують суглобовим симптомам подагри, є гіперехогенність поверхні хряща, подвоєння контуру хряща, інтраартикулярні гіперехогенні включення, ерозії кістки, синовіт і періартикулярні сигнали.
Наявність уратних кристалів у сечі та/або суглобах може бути підставою для початку уратзнижувальної терапії. За відсутності ознак уратних кристалів слід оцінити ШКФ, протеїнурію та СК сироватки в динаміці (інтервал між дослідженнями – принаймні 6 міс). Якщо ці показники стабільні, пацієнта можна лише спостерігати і повторювати обстеження з більшим інтервалом. Натомість у разі погіршення ниркової функції доцільно розпочати уратзнижувальну терапію або залужнювання сечі з оцінкою ефективності через 6 міс; стабілізація ШКФ та протеїнурії вказує на потенційну користь лікування і доцільність його продовження.
Уратзнижувальна терапія
Головною метою лікування ГУ є зниження рівня СК. Відповідно до європейського консенсусу (Borghi C. et al., 2018), оптимальним цільовим рівнем СК є <6 мг/дл (360 мкмоль/л). Цільовий рівень <5 мг/дл може бути розглянутий у пацієнтів з високим кардіоваскулярним ризиком, які мають принаймні два стани з наведених далі: артеріальна гіпертензія, цукровий діабет, дисліпідемія, нещодавно перенесений інфаркт міокарда або інсульт. Після досягнення цільового рівня СК уратзнижувальну терапію продовжують невизначено довго, рекомендована періодичність спостереження – двічі на рік.
Інгібітори ксантиоксидази (алопуринол, фебуксостат) є першою лінією уратзнижувальної терапії. Алопуринол, який застосовується з 1966 р., є більш дешевим і представлений великою кількістю генеричних препаратів. Головними недоліками алопуринолу є складний режим дозування і титрації, особливо в пацієнтів зі зниженою нирковою та/або печінковою функцією (важко балансувати між адекватним зниженням СК і побічними ефектами), та значний ризик реакцій гіперчутливості, що потребує пильного спостереження за пацієнтами. Реакції гіперчутливості з ураженням шкіри часто призводять до відміни лікування і в рідкісних випадках можуть бути фатальними. Серед інших клінічно значимих побічних ефектів алопуринолу заслуговують на увагу пригнічення кісткового мозку з розвитком апластичної анемії, депресія, порушення зору, артеріальна гіпертензія, гепатит, у чоловіків – гінекомастія, нічні полюції й еректильна дисфункція. Досить несприятливим також є профіль лікарських взаємодій алопуринолу, зокрема, з такими широко застосовуваними препаратами, як діуретики (підвищення ризику реакцій гіперчутливості), інгібітори АПФ (гематотоксичні реакції), ампіцилін й амоксицилін (алергічні реакції).
Сучасною альтернативною алопуринолу є фебуксостат (Аденурик®) – непуриновий селективний інгібітор ксантиоксидази з подвійним механізмом дії. Порівняно з алопуринолом він забезпечує більш потужний уратзнижувальний ефект і краще переноситься. Фебуксостат має сприятливий профіль лікарських взаємодій та завдяки подвійному шляху елімінації не потребує корекції дози в пацієнтів з помірним порушенням ниркової або печінкової функції. Метааналіз 15 рандомізованих контрольованих досліджень (n=7245) показав, що серед 5 уратзнижувальних препаратів (алопуринол, бензбромарон, фебуксостат, пеглогліказа та пробенецид) фебуксостат має найкращі профілі ефективності та безпеки.
Рекомендації зі зміни способу життя
Пацієнтам з ГУ рекомендовано зменшити вживання червоного м’яса, субпродуктів, морепродуктів, фруктози, солодких газованих напоїв та алкоголю, оскільки ці продукти підвищують рівні СК. Дієтичними факторами, які сприяють зниженню сироваткових рівнів СК, є кава, молочні продукти, вишні й аскорбінова кислота. Підвищене вживання солі (натрію) знижує рівні СК, але збільшує систолічний артеріальний тиск.
Дослідження показали, що зниження маси тіла та регулярні фізичні навантаження є ефективними в зниженні рівнів СК. Отже, всім пацієнтам з ГУ необхідно рекомендувати підтримання здорової ваги та підвищення фізичної активності.
Підготував Андрон Буряк
Медична газета «Здоров’я України 21 сторіччя» № 23 (444), грудень 2018 р.


