10 червня, 2016
Современные пути оптимизации кислотосупрессивной терапии
Почти 200 лет назад, в далеком 1823 г., Уильям Праут впервые установил, что основным компонентом желудочного сока является соляная кислота. Эту дату можно считать стартом борьбы с кислотозависимыми заболеваниями, методов лечения которых за истекшие 2 века было создано немало. Первыми по-настоящему эффективными препаратами для нейтрализации или подавления образования соляной кислоты с целью лечения язвенной болезни и других гастроэнтерологических заболеваний стали антациды, в дальнейшем – неселективные и селективные холинолитические препараты. Сегодня кислотосупрессивную терапию невозможно себе представить без ингибиторов протонной помпы (ИПП). Первый препарат этой группы – омепразол – был синтезирован в 1979 г. и официально рекомендован для клинического применения в 1988 г. на Всемирном конгрессе гастроэнтерологов в Риме.
Несмотря на многолетнюю историю и создание других препаратов аналогичного действия, омепразол остается золотым стандартом в терапии кислотозависимых заболеваний, тенденция к росту распространенности которых наблюдается сегодня во всем мире. Вполне закономерно, что вопросы эффективной кислотосупрессивной терапии являются одними из наиболее обсуждаемых среди врачей-интернистов. Яркой иллюстрацией данного факта послужило повышенное внимание медицинского сообщества к телеконференции «Современные пути оптимизации кислотосупрессивной терапии», состоявшейся 2 июня при поддержке фармацевтической компании «Д-р Редди’с Лабораторис Лтд». Мероприятие собрало в киевской аудитории и у экранов мониторов в регионах Украины как ведущих специалистов страны, так и практикующих гастроэнтерологов, терапевтов, семейных врачей.
 Открыл конференцию директор ГУ «Институт гастроэнтерологии НАМН Украины», доктор медицинских наук, профессор Юрий Миронович Степанов, который выступил с докладом «Достижение целевого суточного уровня рН: иллюзия или реальность?».
Открыл конференцию директор ГУ «Институт гастроэнтерологии НАМН Украины», доктор медицинских наук, профессор Юрий Миронович Степанов, который выступил с докладом «Достижение целевого суточного уровня рН: иллюзия или реальность?».
– Открытие и внедрение в клиническую практику ИПП является, несомненно, одним из важнейших достижений терапии ХХ века. ИПП плотно вошли в клиническую практику более 25 лет назад и на сегодняшний день являются одними из самых востребованных медикаментов в клинике внутренней медицины. Так, согласно статистическим данным, сегодня их применяет около 5% населения Европы и США.
В борьбе с кислотозависимыми заболеваниями все еще достаточно широко используются блокаторы Н2-рецепторов гистамина, однако доказано, что обеспечить и стабильно удерживать необходимый интрагастральный рН на уровне >3-4 способны только ИПП. «Блокаторы Н2-рецепторов гистамина – это лишь воспоминание о прошлом. Ингибиторы протонной помпы – это понимание настоящего» (I. Modlin, 1996).
Все ИПП имеют сходный механизм действия, однако они могут отличаться по:
– химической структуре;
– фармакокинетике;
– рН-селективности;
– скорости действия;
– времени удержания рН>4;
– выраженности антихеликобактерного эффекта;
– клинической эффективности (преимущественная эффективность при гастроэзофагеальной рефлюксной болезни – ГЭРБ – и/или язвенной болезни);
– особенностям метаболизма (влияние на систему цитохрома Р450);
– профилю межлекарственных взаимодействий;
– уровню безопасности.
Сегодня основными показаниями к применению ИПП служат:
• диагностика и лечение ГЭРБ (включая ИПП-тест, лечение внепищеводных проявлений ГЭРБ, предупреждение развития осложнений ГЭРБ (язвы, кровотечения, стриктуры), пищевод Барретта, предупреждение аденокарциномы пищевода);
• лечение пептических язв;
• эрадикация инфекции Helicobacter pylori;
• профилактика и лечение гастропатий, обусловленных приемом нестероидных противовоспалительных средств (НПВС);
• эмпирическое лечение диспепсии;
• лечение и профилактика язвенных кровотечений, в том числе профилактика образования стрессовых язв;
• синдром Золлингера – Эллисона;
• уменьшение всасывания железа при гемохроматозе.
Высокая терапевтическая эффективность ИПП обусловлена выраженной антисекреторной активностью данных препаратов, которая, по разным данным, в 2-10 раз превышает таковую у блокаторов Н2-рецепторов гистамина. При приеме средней терапевтической дозы этих препаратов 1 р/день (причем вне зависимости от времени суток – утром или вечером) желудочное кислотовыделение на протяжении 24 ч подавляется на 95% (для сравнения: при приеме Н2-блокаторов – только на 55-70%). Однако препаратами № 1 в лечении кислотозависмых заболеваний ИПП стали благодаря не только выраженному кислотоснижающему эффекту, но и ряду других особенностей, среди которых:
• четко установленный механизм действия;
• торможение как базальной, так и стимулированной секреции;
• эффективность при любой кислотозависимой патологии;
• отсутствие необходимости титровать дозу в процессе лечения;
• самостоятельный антихеликобактерный эффект;
• простота приема (1 или 2 раза в сутки);
• отсутствие противопоказаний, хорошая переносимость, низкая частота побочных эффектов при курсовом и длительном лечении;
• язвозаживляющий эффект при монотерапии приближается к 100%.
Таким образом, на сегодняшний день ИПП – это наиболее мощные и безопасные кислотоснижающие средства. Эталонным и наиболее изученным ИПП является омепразол (Омез®). Препарат широко применяется не только в Украине, но и во всем мире, ежегодно 61 млн человек принимают Омез® с целью купирования различных кислотозависимых состояний.
Нельзя не упомянуть о резистентности некоторых пациентов к лечению препаратом Омез®. В большинстве случаев такая ситуация обусловлена неправильным дозированием и/или несоблюдением рекомендованного режима приема. Даже если пациенты принимают ИПП 1 р/день, многие делают это неправильно. Так, согласно данным статистики (N.T. Gunaratnam, 2006), 29,6% пациентов принимают ИПП после завтрака, а 27,8% – перед сном. Практикующим врачам важно помнить, что ИПП следует принимать примерно за полчаса до еды, а еще более важно – не забывать напоминать об этом своим пациентам. Общепринято, что при недостаточном терапевтическом эффекте стандартных доз ИПП при ГЭРБ должны применяться их повышенные (двойные, тройные) дозы. Однако повышение дозы может и должно осуществляться только после того, как врач убедится, что пациент соблюдает режим приема ИПП. Удвоение дозы ИПП рекомендуется проводить по такой схеме: первую дозу давать за полчаса до завтрака, а вторую – за полчаса до ужина.
 Особенности современных подходов к терапии ГЭРБ стали темой доклада заведующей кафедрой гастроэнтерологии Харьковской медицинской академии последипломного образования, доктора медицинских наук, профессора Татьяны Дмитриевны Звягинцевой.
Особенности современных подходов к терапии ГЭРБ стали темой доклада заведующей кафедрой гастроэнтерологии Харьковской медицинской академии последипломного образования, доктора медицинских наук, профессора Татьяны Дмитриевны Звягинцевой.
– Сегодня распространенность ГЭРБ имеет тенденцию к росту. Стоит отметить, что за последние 20 лет заболеваемость ГЭРБ увеличилась не менее чем в 3 раза (примерно на 5% ежегодно). При этом эндоскопические признаки заболевания выявляются более чем у 10% лиц в популяции, среди заболеваний пищевода доля ГЭРБ составляет около 75%. Данные мировой статистики показывают, что начиная с 1971 г. отмечается 6-кратный рост заболеваемости аденокарциномой пищевода, и основной причиной этого принято считать именно ГЭРБ. Что же представляет собой ГЭРБ?
Согласно актуальному определению ВОЗ, ГЭРБ – это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забрасыванием в пищевод желудочного или дуоденального содержимого, что приводит к повреждению дистального отдела пищевода с развитием в нем эрозивно-язвенных, катаральных и/или функциональных нарушений. С патофизиологической точки зрения ГЭРБ представляет собой кислотозависимое заболевание, развивающееся на фоне первичного нарушения двигательной функции верхних отделов пищеварительного тракта.
Среди истинных причин ГЭРБ в современной научной литературе сегодня называют:
• увеличение числа эпизодов транзиторного расслабления нижнего пищеводного сфинктера и снижение его тонуса;
• наличие диафрагмальной грыжи;
• постпрандиальный кислотный карман в кардии и/или дне желудка;
• ослабление пищеводного клиренса;
• повышение внутрибрюшного давления;
• замедление желудочной эвакуации;
• регургитация кислого желудочного химуса в пищевод, что вызывает изжогу, отрыжку и воспаление.
При этом факторами, непосредственно способствующими развитию и прогрессированию ГЭРБ, являются ожирение, курение, злоупотребление алкоголем, частое использование НПВС, тканевая резистентность слизистой оболочки пищевода (нарушение ее целостности, кровоснабжения), наличие системной склеродермии, беременность, систематическое применение препаратов, снижающих тонус мышц (нитраты, блокаторы кальциевых каналов, адренергические средства, эуфиллин и др.).

Лечение ГЭРБ сегодня сведено к 3 основным принципам, среди которых устранение факторов риска, снижение агрессивности рефлюктата (применение ИПП), восстановление антродуоденальной моторики (использование прокинетиков). Крайне важно подчеркнуть, что при несоблюдении мероприятий по коррекции образа жизни и/или длительности терапии вероятность рецидива ГЭРБ в течение 6 мес составляет 70%, в течение года – 90%. Несмотря на четко сформулированные принципы терапии и достаточно хорошо изученный патогенез, ГЭРБ остается заболеванием, бороться с которым очень и очень сложно. Причинами указанной ситуации являются необходимость курсового, зачастую длительного лечения (ГЭРБ, по сути, – заболевание «всей жизни»), крайне низкий процент самоизлечения, необходимость использования высоких доз ИПП, высокая вероятность рецидивирования, необходимость поддерживающей терапии и коррекции образа жизни. Еще раз хочется отметить, что немедикаментозные методы лечения ГЭРБ должны стать фундаментом терапии этого заболевания. Пациенту необходимо настоятельно рекомендовать:
• отказ от употребления или резкое ограничение алкоголя, газированных напитков, кофе, шоколада, жирной и кислой пищи;
• сон на кровати с приподнятым изголовьем;
• последний прием пищи не менее чем за 2 часа до сна;
• отказ от тугих поясов, одежды и корсетов.
Согласно международным рекомендациям, лечению подлежат все пациенты с ГЭРБ, независимо от выраженности изжоги и эндоскопической картины. С позиций доказательной медицины наиболее эффективным методом лечения обострений ГЭРБ и предупреждения ее рецидивов является уменьшение агрессивности рефлюктата, достигаемое за счет применения ИПП. При этом доказано (J. Dent et al., 1999; А. Kivioja, 2004), что терапия больных ГЭРБ препаратами ИПП превосходит по своей эффективности терапию Н2-гистаминоблокаторами (в 1,6 раза) и антацидами (в 2,1 раза). Своеобразным стандартом в терапии ГЭРБ стала необходимость использования увеличенных доз ИПП для стабильного поддержания уровня рН >4. В настоящее время на мировом фармацевтическом рынке появились ИПП, содержащие в одной капсуле двойные дозы препарата. В Украине это Омез® в дозировке 40 мг. Согласно рекомендациям Консенсуса по ГЭРБ Американской гастроэнтерологической ассоциации, «лечение ИПП должно начинаться с однократного приема препарата утром до завтрака, пациентам с частичным ответом на однократный прием стандартных доз ИПП можно назначать двойные дозы препарата». Традиционно в лечении ГЭРБ используются препараты омепразола, среди которых Омез® не нуждается в отдельном представлении – каждый врач-интернист наверняка широко использует его в своей повседневной практике. Высокая технологичность производства препарата Омез® обеспечивает стабильность и хорошую биодоступность действующего вещества. Препарат биоэквивалентен оригинальному омепразолу, хорошо переносится пациентами, выпускается в удобных формах (таблетки по 20 и 40 мг), продается по доступной цене. Все эти качества позволяют говорить о высоком уровне комплайенса пациентов к лечению препаратом Омез®.
 В докладе доктора медицинских наук, профессора, главного научного сотрудника Украинского научно-практического центра эндокринной хирургии, трансплантации эндокринных органов и тканей Министерства здравоохранения Украины Сергея Михайловича Ткача был затронут актуальный сегодня вопрос оптимизации эрадикационной терапии инфекции Н. pylori.
В докладе доктора медицинских наук, профессора, главного научного сотрудника Украинского научно-практического центра эндокринной хирургии, трансплантации эндокринных органов и тканей Министерства здравоохранения Украины Сергея Михайловича Ткача был затронут актуальный сегодня вопрос оптимизации эрадикационной терапии инфекции Н. pylori.
– В настоящее время никому уже не нужно доказывать роль хеликобактерной инфекции в развитии заболеваний желудочно-кишечного тракта. Тем не менее хотелось бы напомнить о потенциальных исходах инфицирования Н. pylori:
• нарушение структуры и функции желудка (100% больных): развитие хронического/атрофического гастрита, гипо- или ахлоргидрии (25%), повышение риска кишечных инфекций, нарушение всасывания железа и витамина В12;
• возникновение пептических язв (17-20%);
• возникновение рака желудка (в разных странах – от 1-2 до 11-12% в популяции);
• развитие MALT-лимфомы желудка;
• инфицирование окружающих;
• развитие функциональной диспепсии;
• негастроэнтерологические заболевания.
В известной публикации N. Vakil и F. Megraud (2007) были сформулированы основные показания для эрадикации Н. pylori, актуальные и сегодня. Итак, состояниями, требующими антихеликобактерной терапии, являются:
• дуоденальные язвы;
• язвы желудка;
• атрофический гастрит;
• MALT-лимфома желудка;
• функциональная диспепсия;
• неисследованная диспепсия (в областях с распространенностью Н. pylori в популяции >10%);
• предстоящая эндоскопическая резекция по поводу раннего рака желудка;
• длительное применение НПВП (перед назначением);
• пациенты с желудочными кровотечениями, длительно принимающие аспирин;
• родственники 1-й линии с раком желудка;
• необъяснимая железодефицитная анемия;
• идиопатическая тромбоцитопеническая пурпура;
• желание пациента (строго после обсуждения риска и пользы эрадикации).
Потенциальные преимущества эрадикации для каждого инфицированного пациента включают в себя прекращение прогрессирования повреждения слизистой оболочки желудка, стабилизацию или уменьшение риска развития рака желудка и пептических язв, стабилизацию или восстановление функции желудка, включая желудочную секрецию, рубцевание пептических язв и снижение риска НПВС-гастропатий. Потенциальные преимущества эрадикации для общества в целом заключаются в уменьшении резервуара инфекции, что снижает риск ее трансмиссии другим индивидуумам, а также в снижении стоимости диагностики и лечения H. рylori-ассоциированных болезней. Согласно 17-му положению Киотского консенсуса, каждому инфицированному пациенту должна быть проведена эрадикационная терапия, если нет противопоказаний или конкурирующих соображений, например, сопутствующей патологии, высокого риска реинфекции, других приоритетов здоровья в обществе или высокой стоимости. Тем не менее важно помнить и о том, что эрадикация таит в себе и определенные риски, такие как повышение риска аллергии и ожирения, а также возможность развития различных нарушений кишечной микробиоты.
Согласно положению Маастрихт‑4 (2010), традиционное эрадикационное лечение 1-й линии – ИПП (2 р/день), амоксициллин (1 г 2 р/день) и кларитромицин (500 мг 2 р/день) – назначают в течение 10-14 дней. Важно помнить, что ИПП – основа лечения кислотозависимых заболеваний безотносительно к их этиологии. В разрезе антихеликобактерной терапии ИПП обладают уникальным двойным механизмом действия: обеспечивают мощный и стойкий кислотоснижающий эффект и реализуют самостоятельный антихеликобактерный эффект. Снижение кислотности желудка является основой для адекватной антибиотикотерапии. Так, известно, что только при рН>6 H. Рylori начинает активно размножаться, становясь мишенью для амоксициллина и кларитромицина. ИПП при рациональном применении обеспечивают достаточный кислотоснижающий эффект за счет блокады протонной помпы париетальных клеток и глубокого угнетения желудочной секреции. Эффективно снижая кислотную продукцию, стандартные дозы омепразола в течение 4 недель приводят к заживлению более 95% всех дуоденальных язв, 80-85% всех язв желудка и большинства рефлюкс-эзофагитов. Кроме того, омепразол (Омез® 20, Омез® 40) обладает самостоятельной антихеликобактерной активностью и как мощный ИПП всегда входит во все схемы эрадикационного лечения инфекции H. pylori. Омепразол эффективно ингибирует CYP2C19 и CYP3A4, которые метаболизируют основной антихеликобактерный антибиотик – кларитромицин. Именно поэтому совместное применение омепразола (препарата Омез®) и кларитромицина повышает концентрацию омепразола в плазме крови и продлевает его действие, что приводит к усилению кислотоснижающего эффекта, более выраженному и продолжительному подъему интрагастрального рН, а впоследствии и повышает антихеликобактерную эффективность кларитромицина. Хочется заметить, что такой эффект не отмечается при применении других ИПП.
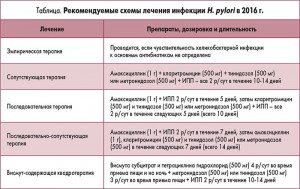
На сегодняшний день предложено множество схем эрадикации хеликобактерной инфекции, имеющих в своей основе схожий принцип (табл.). Говоря о конкретных рекомендациях, практикующему врачу важно ориентироваться только на те схемы, эрадикационная активность которых превышает 90%. Стандартная схема (амоксициллин, кларитромицин, ИПП) демонстрирует достаточно хорошие результаты. Однако в связи с ростом резистентности флоры к кларитромицину все чаще приходится задумываться о возможности применения альтернативных схем. Кроме того, на практике можно использовать дополнительные методы повышения эффективности антихеликобактерной терапии, среди которых:
• увеличение длительности терапии (минимум 14 дней);
• усиление кислотосупрессии (тройные и четверные дозы ИПП);
• добавление к схеме терапии пробиотиков;
• новые схемы терапии (с применением фторхинолонов, 16-членных макролидов и т.д.);
• повышение комплайенса (упрощение схемы терапии);
• дробный прием препаратов (не 2, а 4 р/день);
• проведение эрадикации с учетом резистентности флоры;
• использование новых антибиотиков (ситафлоксацина), препаратов висмута;
• персонифицированная (индивидуализированная) эрадикация (в зависимости от CYP2C19-статуса).
Таким образом, сегодня в Украине в качестве первой линии эрадикации можно пока по-прежнему применять стандартную тройную терапию (Омез® + кларитромицин + амоксициллин), увеличивая ее длительность до 10-14 дней и сочетая ее с пробиотиками для уменьшения частоты и выраженности побочных эффектов, либо квадротерапию на основе висмута. Тем не менее по мере нарастания резистентности к макролидам ситуация будет меняться, а эффективность стандартной тройной терапии – снижаться. Поэтому уже сейчас повсеместно необходимо развивать методы определения чувствительности H. pylori к антибиотикам (кларитромицину, левофлоксацину, метронидазолу) и изучать эффективность новых схем эрадикации.
 В ходе телеконференции помимо украинских городов к трансляции была подключена студия в Индии (г. Хайдарабад), благодаря чему возможность выступить с небольшим докладом имел вице-президент и глава департамента развития безрецептурных препаратов «Д-р Редди’с Лабораторис Лтд» Кришна Винкатеш. Он представил обзор работы отдела технологий производства лекарственных форм компании и сообщил, что все этапы производства препарата Омез® отличаются высокой технологичностью, а конечный продукт подвергается жесткому контролю качества. Кришна Винкатеш также отметил, что полный цикл производства препарата Омез® достаточно сложен, поэтому требует современного оборудования, четкого соблюдения технологии и использования инновационных подходов. Кроме того, следует учитывать, что омепразол чувствителен к кислоте и разрушается при контакте с другими химическими веществами, поэтому лекарственная форма должна быть максимально защищена от кислотного содержимого желудка. Решением данной проблемы стало производство препарата Омез® в виде пеллет, изготовление которых предполагает нанесение действующего вещества на основу из сахарозы. Далее лекарственная форма покрывается кишечнорастворимым полимером, который защищает пеллеты от кислотного рН желудка. Еще одной особенностью препарата Омез® является использование микронизированного омепразола, обеспечивающего эффективное увеличение площади поверхности лекарственного средства, а значит, быстрое действие и максимальное всасывание. Омез® имеет доказанную терапевтическую эквивалентность, подтверждающую эффективность и безопасность лечения, равную оригинальному омепразолу. Кроме того, упаковка препарата Омез® представляет собой двойной алюминиевый стрип, защищающий от негативного воздействия света.
В ходе телеконференции помимо украинских городов к трансляции была подключена студия в Индии (г. Хайдарабад), благодаря чему возможность выступить с небольшим докладом имел вице-президент и глава департамента развития безрецептурных препаратов «Д-р Редди’с Лабораторис Лтд» Кришна Винкатеш. Он представил обзор работы отдела технологий производства лекарственных форм компании и сообщил, что все этапы производства препарата Омез® отличаются высокой технологичностью, а конечный продукт подвергается жесткому контролю качества. Кришна Винкатеш также отметил, что полный цикл производства препарата Омез® достаточно сложен, поэтому требует современного оборудования, четкого соблюдения технологии и использования инновационных подходов. Кроме того, следует учитывать, что омепразол чувствителен к кислоте и разрушается при контакте с другими химическими веществами, поэтому лекарственная форма должна быть максимально защищена от кислотного содержимого желудка. Решением данной проблемы стало производство препарата Омез® в виде пеллет, изготовление которых предполагает нанесение действующего вещества на основу из сахарозы. Далее лекарственная форма покрывается кишечнорастворимым полимером, который защищает пеллеты от кислотного рН желудка. Еще одной особенностью препарата Омез® является использование микронизированного омепразола, обеспечивающего эффективное увеличение площади поверхности лекарственного средства, а значит, быстрое действие и максимальное всасывание. Омез® имеет доказанную терапевтическую эквивалентность, подтверждающую эффективность и безопасность лечения, равную оригинальному омепразолу. Кроме того, упаковка препарата Омез® представляет собой двойной алюминиевый стрип, защищающий от негативного воздействия света.
Таким образом, телеконференция позволила обсудить актуальные вопросы применения кислотоснижающей терапии, в частности с применением ИПП. Примечательно, что омепразол, несмотря на многолетнюю историю применения, абсолютно не уступает по эффективности и безопасности более новым ИПП и остается лидером мировых рекомендаций по лечению кислотозависимых заболеваний. Важно отметить, что омепразол, несмотря на все свои плюсы, имеет характерный недостаток – слабую устойчивость к кислой среде желудка. Именно поэтому, назначая омепразол, следует отдавать предпочтение современным технологичным препаратам от проверенных временем производителей мирового уровня, обеспечивающим стабильность и высокую биодоступность действующего вещества.
Подготовила Александра Меркулова


