24 січня, 2021
Ефективність і безпека антитромбоцитарної терапії при симптомному захворюванні периферичних артерій: систематичний огляд і мережевий метааналіз
Захворювання периферичних артерій (ЗПА) – хронічна, прогресуюча й інвалідизуюча патологія, що являє собою клінічний прояв атеросклерозу. У 2010 р. ЗПА мали 202 млн людей у світі [1]. У більшості пацієнтів ЗПА перебігає безсимптомно й, відповідно, не діагностується, а в ≈30% хворих наявні симптоми, як-от переміжна кульгавість, атиповий біль у нозі та хронічна ішемія, що загрожує втратою кінцівки [2].
Антитромбоцитарна терапія має важливе значення для підвищення якості життя пацієнта із ЗПА та покращення функціонального статусу, а також для зниження ризику розвитку асоційованих із ЗПА небажаних подій із боку серцево-судинної системи й кінцівок. Призначення антитромбоцитарної терапії з використанням аспірину чи клопідогрелю рекомендується пацієнтам із симптомним ЗПА як Європейським товариством кардіологів (ESC), так і Американською колегією кардіологів / Американською асоціацією серця [2, 3]. Важливо, що у виданих у 2017 р. рекомендаціях ESC віддається перевага саме клопідогрелю порівняно з аспірином (рекомендація класу IIb, рівень доказовості B) [2] на підставі результатів апостеріорного аналізу попереднього дослідження з порівняльної оцінки клопідогрелю й аспірину (Clopidogrel versus Aspirin in Patients at Risk of Ischaemic Events trial, CAPRIE) [4], а також результатів актуальнішого дослідження (Examining Use of Ticagrelor in Peripheral Artery Disease, EUCLID), у якому клопідогрель не поступався новому антитромбоцитарному препарату тикагрелору [5].
У цьому дослідженні з метою оцінки ефективності та безпеки антитромбоцитарних препаратів у пацієнтів із симптомним ЗПА було виконано систематичний огляд літератури, а також мережевий метааналіз (ММА).
Матеріали та методи
Систематичний огляд літератури виконано згідно з рекомендаціями, наведеними в настанові Кокранівського співробітництва з проведення систематичних оглядів певних втручань [6]. До цього огляду було включено рандомізовані контрольовані дослідження (РКД) й обсерваційні випробування, в яких порівнювали застосування в дорослих пацієнтів із ЗПА антитромбоцитарних препаратів у режимі монотерапії та подвійної антитромбоцитарної терапії (ПАТТ) чи антитромбоцитарних препаратів у комбінації з антикоагулянтами. Симптомне ЗПА визначалось як наявність у пацієнта характерних симптомів, які включають переміжну кульгавість й ішемію кінцівок, або проведення хірургічного втручання щодо зазначеної патології. У цьому випробуванні зацікавленість дослідників мало лише захворювання артерій нижніх кінцівок [2]; оскільки термін «захворювання периферичних артерій» наразі часто застосовується в літературі для позначення цієї патології, він також використовується й у цій роботі.
Стратегії пошуку в базах даних MEDLINE, EMBASE та Cochrane CENTRAL розроблялися на підставі критеріїв придатності досліджень до включення до метааналізу та застосовувалися до січня 2019 р. Також проводився пошук релевантних досліджень за тезами конференцій (починаючи з 2017 р.) та ручний пошук за списками літератури в раніше надрукованих систематичних оглядах із цієї самої тематики. Критерії оцінки ефективності містили тяжкі небажані серцево-судинні події (МАСЕ – комбінована кінцева точка, що включала серцево-судинну смертність, інфаркт міокарда й інсульт), гостру чи хронічну ішемію кінцівок, ампутацію кінцівки через судинні причини та периферичну реваскуляризацію, а критерії оцінки безпеки – кровотечі та смертність унаслідок усіх причин.
Результати
Систематичний огляд
Систематичний пошук у літературі виявив 5467 унікальних звітів, з яких 163 були прийняті до аналізу після скринінгового розгляду назви/абстракту роботи. На підставі розгляду повнотекстових версій статей для описового аналізу було відібрано загалом 52 публікації, включаючи 49 публікацій із даними 35 РКД і 3 обсерваційні дослідження. Із цих 52 початково відібраних публікацій 37 робіт [4, 5, 24-58], які стосувалися 26 унікальних РКД, було включено для оцінки можливості виконання ММА з метою порівняння антитромбоцитарних препаратів.
Мережевий метааналіз
Серед 26 РКД за участю пацієнтів із симптомним ЗПА, що були розглянуті в рамках ММА, оцінено 7 різних антитромбоцитарних препаратів, які застосовувались як досліджуване втручання: клопідогрель (n=5) [4, 29, 33, 52, 58], цилостазол (n=9) [28, 38, 40, 43, 44, 49, 54-56], тиклопідин (n=6) [24, 25, 27, 34, 39, 45], пікотамід (n=2) [26, 50], дипіридамол (n=2) [32, 47], тикагрелор (n=1) [5] і ворапаксар (n=1) [37]. Аспірин застосовувався в складі ПАТТ разом із цими препаратами чи в режимі монотерапії як препарат порівняння.
Із 12 досліджень, які були включені лише для якісного огляду, в 6 РКД оцінювали комбінацію антитромбоцитарних препаратів та антикоагулянтів, включаючи 3 дослідження з оцінки варфарину [13, 15, 17] та по 1 випробуванню з оцінки таких препаратів: дальтепарин [14], едоксабан [16] і ривароксабан [9]. У 3 РКД, у яких ЗПА оцінювалося лише в рамках апостеріорного аналізу, тикагрелор вивчали під час 2 досліджень [18, 20], а ворапаксар – під час 1 випробування [19]. Отримані в умовах реальної клінічної практики дані щодо популяції пацієнтів із симптомним ЗПА були обмежені – лише 3 дослідження були ідентифіковані як придатні згідно з протоколом: по 1 дослідженню відповідно для цилостазолу [21], тиклопідину [22] та ПАТТ [23].
Вік популяції пацієнтів варіював від 58,8 до 74 років. Частка хворих чоловічої статі в різних дослідженнях становила від 47,5 до 97,0%. Що стосується інших факторів ризику ЗПА та характеристик пацієнтів, то в дослідженнях спостерігалася гетерогенність даних щодо статусу куріння, гіпертензії, гіперліпідемії, цукрового діабету, інфаркту міокарда, інсульту й супутньої терапії.
Показники ефективності
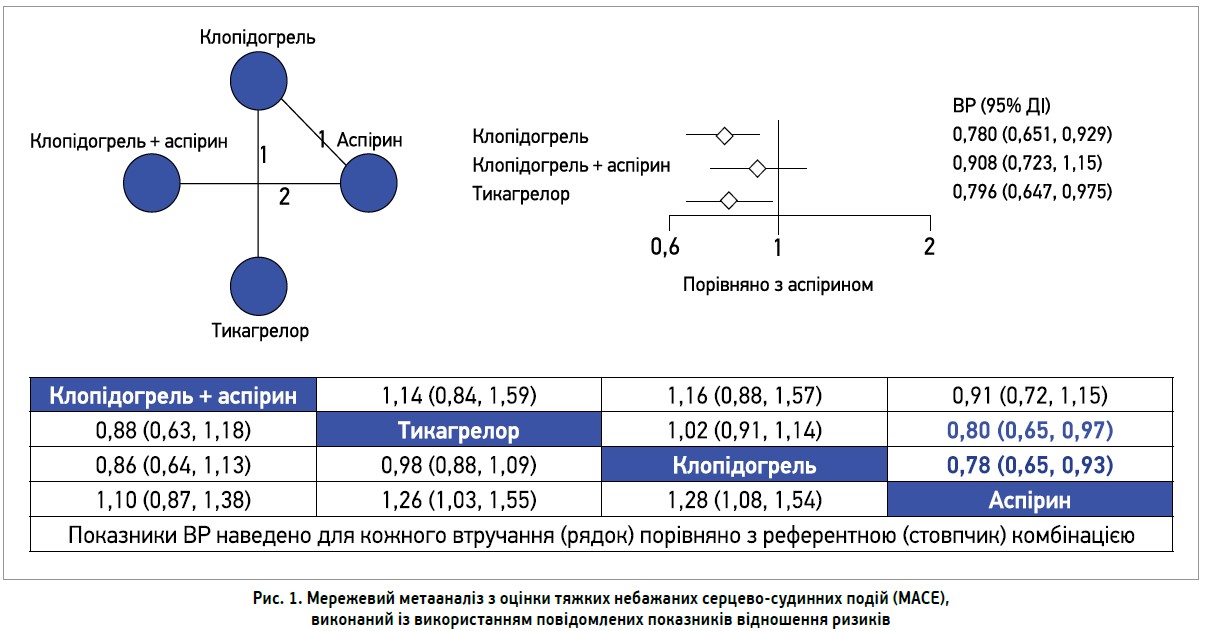
Про показники ефективності, що становили інтерес, повідомлялося в 28 дослідженнях; вони включали частоту MACE (n=12), ампутації (n=21), реваскуляризації периферичних артерій (n=11) і розвитку ішемії кінцівки (n=8). До ММА було включено 4 дослідження, в яких як кінцеві точки оцінювалися MACE. Встановлено, що лікування клопідогрелем дозою 75 мг/добу достовірно знижувало ризик MACE порівняно з монотерапією аспірином (відношення ризиків (ВР) 0,78, 95% довірчий інтервал (ДІ) 0,65-0,93) [4]. Лікування тикагрелором дозою 90 мг 2 р/добу достовірно знижувало ризик MACE порівняно з монотерапією аспірином (ВР 0,80, 95% ДІ 0,65-0,98, непряме порівняння лікування з використанням даних досліджень CAPRIE й EUCLID) (рис. 1) [4, 5].
Мережева діаграма, форест-діаграма та рейтингова таблиця ММА з оцінки МАСЕ (комбінована кінцева точка, що включає серцево-судинну смерть, інфаркт міокарда й інсульт), виконаного з використанням повідомлених показників ВР. Цифри на вертикальних лініях мережевої діаграми вказують, у скількох дослідженнях повідомлялося про порівняння між поєднаними на ній вузлами. Незафарбовані кола відображають показники ВР; 95% ДІ позначені лініями. У таблиці наведено відношення шансів при застосуванні кожного втручання (назва препарату в рядку) порівняно з референтним препаратом (назва препарату в стовпчику). Метааналіз виконано з використанням моделі фіксованих ефектів.
ПАТТ із застосуванням клопідогрелю й аспірину не продемонструвала значущої різниці з монотерапією аспірином. ММА з використанням бінарних даних з аналогічних досліджень надалі підтвердив отримані результати.
Що стосується ампутацій кінцівок, то аналіз із застосуванням даних про ВР був неможливим, тому ММА виконано з використанням бінарних даних. У 5 дослідженнях не спостерігалося достовірної різниці між клопідогрелем у комбінації з аспірином, пікотамідом, плацебо, тиклопідином або ворапаксаром порівняно з монотерапією аспірином. Хоча статистичної значущості й не було досягнуто, на тлі застосування клопідогрелю з аспірином продемонстровано знижений ризик ампутації порівняно з монотерапією аспірином (ВР 0,68; 95% ДІ 0,43-1,04). Єдиний статистично достовірний результат – тиклопідин знижував ризик ампутації порівняно з плацебо (ВР 0,19; 95% ДІ 0,03-0,80).
Що стосується ішемії кінцівок і реваскуляризації, то лише 2 дослідження були придатні для непрямого порівняння лікарських засобів; виявлено, що ворапаксар знижував ризик ішемії кінцівок (ВР 0,59; 95% ДІ 0,43-0,80) і реваскуляризації (ВР 0,89; 95% ДІ 0,80-0,99) порівняно з плацебо. Щодо цих кінцевих точок не було доступних даних для проведення ММА з оцінки ефективності клопідогрелю в цьому контексті.
Показники безпеки
Про показники безпеки, оцінка котрих становила інтерес, повідомляли в 35 дослідженнях, включених до огляду; серед них – смертність від усіх причин (n=30) і частота кровотеч (n=19).
Під час аналізу показників ВР смерті від усіх причин не спостерігалося статистично достовірної різниці між цилостазолом, ворапаксаром і плацебо у 2 дослідженнях.
МMA, проведений із використанням бінарних даних, включав 9 досліджень; при порівнянні з аспірином як пікотамід, так і тиклопідин продемонстрували достовірно нижчий ризик смерті від усіх причин. Пікотамід, ворапаксар, дипіридамол з аспірином і тиклопідин також продемонстрували достовірно нижчий ризик смерті від усіх причин порівняно з ПАТТ (клопідогрель + аспірин).
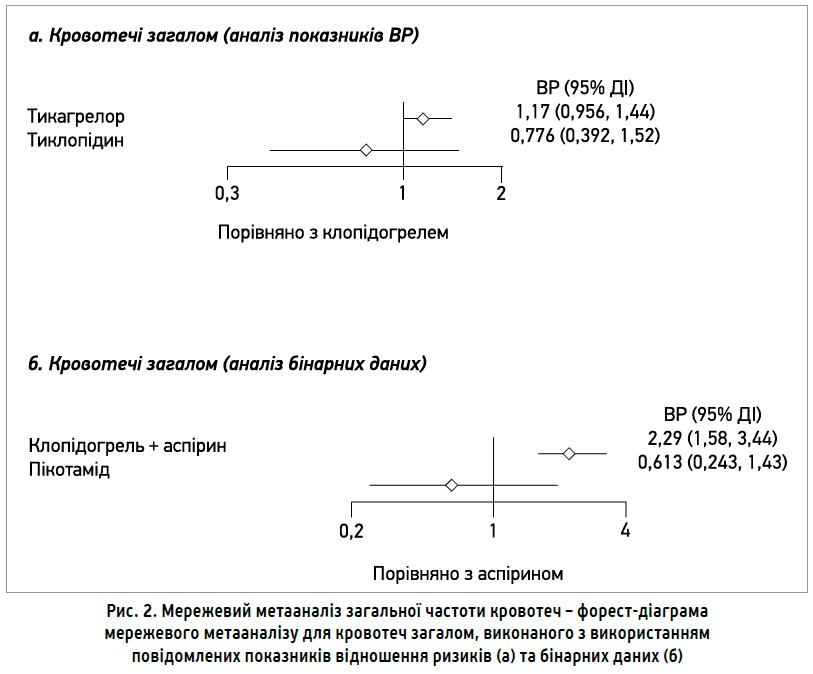
Що стосується кровотеч, то непряме порівняння між видами лікування, проведене на підставі показників ВР, не продемонструвало достовірної різниці між монотерапією клопідогрелем, тикагрелором і тиклопідином (рис. 2a).
Порівняно з аспірином ПАТТ за допомогою комбінації клопідогрелю й аспірину показала підвищений ризик виникнення кровотеч (рис. 2б) (ВР 2,29; 95% ДІ 1,58-3,44) [50]. При непрямому порівнянні видів лікування, проведеному на основі бінарних даних із 2 досліджень, ПАТТ за допомогою комбінації клопідогрелю й аспірину продемонструвала достовірно підвищений ризик кровотеч загалом порівняно з пікотамідом (ВР 3,78; 95% ДІ 1,47-10,58).
Обговорення
Антитромбоцитарні препарати є необхідними в довгостроковому лікуванні ЗПА. У попередніх метааналізах розглядали терапевтичні докази ефективності застосування антитромбоцитарних препаратів при ЗПА [62], порівнювали антитромбоцитарну терапію з використанням попарних метааналізів у пацієнтів із переміжною кульгавістю [63] чи виконували МMA в загальній популяції пацієнтів із ЗПА [64]. Однак останній аналіз також включав безсимптомних пацієнтів із ЗПА та не містив останніх доказів (зокрема, даних дослідження EUCLID).
Це дослідження є першим, у якому оцінено порівняльну ефективність і безпеку різних антитромбоцитарних препаратів у пацієнтів із симптомним ЗПА з використанням байєсівського ММА, котрий дає можливість провести непряме порівняння різних видів лікування. Проте деякі аналізи були обмежені одним дослідженням на порівняння, що чітко вказує на необхідність майбутніх клінічних випробувань й обсерваційних досліджень зі стандартизованими даними щодо наслідків і прямими порівняннями з метою отримання вичерпнішої оцінки переваг і ризиків різних антитромбоцитарних й антикоагулянтних препаратів; це допоможе лікарям обрати найкращу терапію.
! Виявлено, що монотерапія клопідогрелем або тикагрелором достовірно знижувала ризик MACE порівняно з лікуванням аспірином.
Демонструючи аналогічний ефект щодо зниження частоти MACE, в одному дослідженні клопідогрель характеризувався нижчим ризиком кровотеч, аніж тикагрелор, хоча ця різниця й не досягла статистичної значущості (ВР 0,85; 95% ДІ 0,69-1,05). Крім того, тикагрелор є дорожчим за клопідогрель; нині витрати на його придбання для лікування ЗПА не відшкодовуються в більшості країн. Що стосується ПАТТ за допомогою комбінації клопідогрелю й аспірину, то при її порівнянні з монотерапією аспірином не спостерігалося достовірної різниці в частоті МАСЕ чи ампутацій кінцівок. Важливо, що на тлі ПАТТ із застосуванням комбінації клопідогрелю й аспірину було продемонстровано достовірно вищий ризик смерті від усіх причин порівняно з пікотамідом, ворапаксаром, дипіридамолом у комбінації з аспірином і тиклопідином (найімовірніше, через збільшення частоти масивних кровотеч, які тісно пов’язані зі смертністю). ПАТТ за допомогою комбінації клопідогрелю й аспірину характеризується вищим загальним ризиком кровотеч порівняно з монотерапією аспірином і пікотамідом.
Щораз більший інтерес до ЗПА як до маркера підвищеного кардіоваскулярного ризику в разі призначення всіх видів медикаментозного лікування атеросклеротичних захворювань, включаючи антитромбоцитарні препарати [20, 36], антикоагулянти [10], гіполіпідемічні засоби [65, 66] та цукрознижувальні препарати [67], потребує стандартизованішої та поглибленішої оцінки небажаних подій із боку кінцівок. У РКД дедалі частіше використовується нова комбінована кінцева точка тяжких небажаних явищ із боку кінцівок – MALE [10, 65], проте цьому визначенню наразі бракує стандартизації. У двох нещодавніх метааналізах вивчалися ефекти різних антитромбоцитарних препаратів на частоту розвитку MALE в пацієнтів із ЗПА. У першому метааналізі, виконаному Navarese та співавт., повідомлялося, що ПАТТ була асоційована зі зниженням ризику виконання периферичної реваскуляризації в пацієнтів із симптомним ЗПА (ВР 0,83; 95% ДІ 0,73-0,94) [62]. Згідно з цим аналізом не було виявлено статистично значущого впливу інтенсивнішої антитромботичної терапії на ризик MACE. У другому метааналізі, проведеному Savarese та співавт., порівнювали інтенсивнішу антитромботичну терапію (ПАТТ або подвійне антитромботичне лікування) з менш інтенсивною антитромботичною терапією (один антитромбоцитарний препарат чи оральний антикоагулянт). За результатами було повідомлено про знижений ризик реваскуляризації судин кінцівок (ВР 0,89; 95% ДІ 0,83-0,94) та ампутацій кінцівок (ВР 0,63; 95% ДІ 0,46-0,86) на тлі застосування інтенсивнішої терапії [68]. Остання була асоційована з вищим ризиком масивних кровотеч (ВР 1,23; 95% ДІ 1,04-1,44) без достовірних переваг з огляду на частоту MACE. На наш погляд, залишається сумнівним, чи має зменшення MALE за рахунок потенційного збільшення частоти серйозних кровотеч спонукати до визнання будь-якого з цих комбінованих антитромботичних режимів як нового стандарту лікування для всіх пацієнтів із симптомним ЗПА.
У цьому метааналізі спостерігався високий рівень гетерогенності показників частоти кровотеч. Ми враховували будь-які кровотечі (про котрі повідомлялося в кожному дослідженні) для визначення загального результату щодо кровотеч, отож включені події могли варіювати від незначних кровотеч до кровотеч, які загрожували життю. Для оцінки серйозних кровотеч у різноманітних РКД використовувалися різні класифікації, що заважало виконанню порівнянь. У МMA застосовувалися лише результати з аналогічними кваліфікаційними показниками, щоби забезпечити обґрунтоване порівняння.
Також було вивчено ефект застосування антикоагулянтів у веденні ЗПА. У цьому огляді ми виявили 6 досліджень з оцінки антикоагулянтів (включаючи варфарин, дальтепарин, едоксабан і ривароксабан). Ураховуючи відмінності в механізмах дії та відборі пацієнтів, ці дослідження не було включено для кількісного аналізу до ММА.
Хоча антагоністи вітаміну К і низькомолекулярні гепарини не змогли стати антикоагулянтною терапією першої лінії при ЗПА, у 2018 р. низька доза прямого перорального антикоагулянту ривароксабану (2,5 мг 2 р/день) у комбінації з аспірином мала перевагу порівняно з монотерапією аспірином під час дослідження COMPASS (Cardiovascular Outcomes for People Using Anticoagulation Strategies), яке включало значну попередньо визначену групу пацієнтів із ЗПА [9].
Відзначалося достовірне покращення наслідків у контексті частоти MACE (ВР 0,71; 95% ДІ 0,53-0,97) й ампутацій щодо судинної патології (ВР 0,42; 95% ДІ 0,21-0,85) на тлі додавання ривароксабану до аспірину [9, 10]. Проте ризик серйозної кровотечі також був підвищеним на тлі подвійної терапії (ВР 1,71; 95% ДІ 1,06-2,77) [9]. З іншого боку, в невеликому дослідженні ePAD, де порівнювали повну дозу едоксабану (60 мг/добу) в комбінації з аспірином з ПАТТ (клопідогрель + аспірин) у пацієнтів, які отримували ендоваскулярне лікування щодо стегново-підколінної оклюзії, не спостерігалося достовірної різниці за критеріями ефективності та безпеки між двома групами лікування [16].
Беручи до уваги перспективний вплив на ризик MACE та зменшення частоти ампутацій на тлі комбінованої терапії ривароксабаном/аспірином, є цікавим подальше вивчення профілів ефективності та безпеки ривароксабану порівняно з альтернативними видами антитромбоцитарної терапії в пацієнтів із симптомним ЗПА. З огляду на якісну перспективу величина зниження частоти MACE на тлі прийому клопідогрелю в дослідженні CAPRIE була зіставна з тією, що спостерігалася при застосуванні комбінації ривароксабану й аспірину в дослідженні COMPASS (випробування CAPRIE, клопідогрель порівняно з аспірином, ВР 0,78; 95% ДІ 0,65-0,93; дослідження COMPASS, ривароксабан + аспірин порівняно з аспірином, ВР 0,71; 95% ДІ 0,53-0,97) [4, 9]. Отже, це підтримує застосування клопідогрелю як основи лікування ЗПА в більшості пацієнтів (щонайменше у хворих із підвищеним ризиком кровотеч). Окрім того, проведений ММА продемонстрував, що монотерапія пероральним інгібітором P2Y12 тиклопідином характеризувалася найсприятливішим профілем співвідношення ризику та користі порівняно з аспірином з огляду на ампутації кінцівок і смертність від усіх причин; наразі тиклопідин значною мірою замінено на клопідогрель через його побічні ефекти.
Висновки
Цей МMA продемонстрував, що монотерапія клопідогрелем достовірно знижувала ризик MACE порівняно з аспірином і характеризувалася аналогічним загальним ризиком кровотеч порівняно з іншими антитромбоцитарними препаратами. Застосування клопідогрелю й аспірину в режимі ПАТТ не зумовлювало достовірного покращення результатів щодо частоти МАСЕ порівняно з монотерапією клопідогрелем чи аспірином, при цьому спостерігалося підвищення ризику кровотеч.
! Отже, монотерапія клопідогрелем має залишатися основою антитромбоцитарного лікування при симптомному ЗПА; сьогодні вона є кращим варіантом застосування щодо пацієнтів, для котрих неприйнятний додатковий ризик кровотеч, пов’язаний із використанням нових подвійних режимів антитромбоцитарної терапії.
Current Vascular Pharmacology, 2021; 19: 1-14 (E-pub ahead of print).
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
Переклала з англ. Інга Боброва
Медична газета «Здоров’я України 21 сторіччя» № 24 (493), 2020 р.