21 жовтня, 2021
Складні «букети»: місце ципрофлоксацину в лікуванні бактеріальних інфекцій, що передаються статевим шляхом
 Медичне й соціально-економічне значення запальних захворювань урогенітального тракту інфекційного ґенезу обумовлене глобальною розповсюдженістю, широким спектром патологічних станів з високою частотою резидуальних проявів, ускладнень, порушень репродуктивної функції або гестаційного періоду, можливістю інфікування новонароджених і розвитку тяжких захворювань у немовлят та дітей.
Медичне й соціально-економічне значення запальних захворювань урогенітального тракту інфекційного ґенезу обумовлене глобальною розповсюдженістю, широким спектром патологічних станів з високою частотою резидуальних проявів, ускладнень, порушень репродуктивної функції або гестаційного періоду, можливістю інфікування новонароджених і розвитку тяжких захворювань у немовлят та дітей.
Структура інфекційних збудників патології людини останніми роками суттєво еволюціонувала; не є винятком і запальні захворювання сечостатевого тракту. На тлі інтенсивного розвитку сучасних медичних технологій постійно збільшується кількість пацієнтів з різними ступенями порушень механізмів протиінфекційної резистентності, що створює для мікроорганізмів нові екологічні ніші; це, своєю чергою, може стимулювати селекцію мікроорганізмів з новими наборами детермінант вірулентності, що забезпечують адаптацію патогенів до нових умов. У результаті селективного пресингу антибіотиків спостерігаються зміни колонізаційної резистентності представників нормальної мікрофлори та її витискання патогенними мікроорганізмами, чому сприяють зміни мікробіоценозів статевих шляхів, що є ознакою зниження загальної та локальної імунної реактивності організму внаслідок різноманітних екзо- й ендогенних причин.
Характерна особливість етіології запальних захворювань нижнього відділу сечостатевого тракту – переважання останніми роками мікст-інфекцій (у середньому в 52% випадків). Патологічний процес, спричинений асоціаціями мікроорганізмів, не є сумою патологічних складників окремих інфекційних агентів. Окремі інфекції в асоціації можуть набувати нових (наразі невивчених) властивостей. Загальні риси, які характеризують перебіг мікст-інфекцій урогенітального тракту, – висока контагіозність, схильність до хронізації процесу, відсутність стійкого імунітету та можливість рецидиву захворювання.
Важливо зауважити, що в асоціації патогенність кожного «учасника» може набувати визначених змін і в більшості випадків підсилюватися. Крім того, роль того чи іншого асоціата за хронічного перебігу захворювання визначити практично неможливо, тому при змішаній інфекції спостерігаються різноманітні варіанти перебігу захворювання. В низці випадків окремі представники умовно-патогенної мікрофлори чи їхні асоціації (завдяки визначеним умовам) спроможні спричинити запалення, а в інших випадках можуть підтримувати його, що ініційовано іншими факторами.
За допомогою досліджень продемонстровано, що запальні захворювання можуть бути проявом інфекції верхніх відділів сечостатевого тракту, основну роль в якій відіграють грамнегативні мікробні агенти: E. coli, Klebsiella spp., Proteus spp., P. aeruginosa, а також грампозитивні – Staphylococcus spp. (S. haemolyticus, S. warneri, S. saprophyticus), Corynebacterium spp., що також свідчить про часте виявлення в пацієнтів мікрококів і стрептококів групи В. Представники інтенстиціальної мікрофлори привертають увагу як агенти, що здатні зумовлювати сечостатеві запалення у зв’язку з можливістю передачі цих мікроорганізмів при оро- й аногенітальних контактах.
Отже, проблема запальних захворювань сечостатевого тракту різноманітного мікробного ґенезу – актуальне питання медичної науки та практики.
Національною проблемою охорони здоров’я України залишаються інфекції, що передаються статевим шляхом (ІПСШ). За даними Міністерства охорони здоров’я України, в країні щороку реєструють ≈400 тис. нових випадків ІПСШ. Проблему ІПСШ не можна відокремлювати від епідемії ВІЛ/СНІДу в Україні, оскільки статевий шлях передачі відіграє важливу роль у поширенні ВІЛ‑інфекції.
У зв’язку зі спільними рисами епідеміології ВІЛ‑інфекції та ІПСШ вони спостерігаються в одних й тих самих хворих. Чітко виокремлюють т. зв. уразливі групи, які мають провідну роль у динаміці епідемічного процесу (працівники комерційного сексу, чоловіки, котрі мають статеві відносини з чоловіками, споживачі ін’єкційних наркотиків тощо). Наявність ІПСШ значно підвищує ризик передачі ВІЛ статевим шляхом (особливо їхні ерозивно-виразкові форми, які прискорюють передачу ВІЛ у декілька разів). Безладні статеві контакти спричиняють перехід ІПСШ від груп підвищеного ризику на все інше населення. ІПСШ мають глибокий негативний вплив на сексуальне та репродуктивне здоров’я в усьому світі.
Відомо, що статевим шляхом можуть передаватися >30 різних збудників інфекційних захворювань (бактеріальні, грибкові, вірусні, протозойні інвазії). ІПСШ поширюються переважно при статевих контактах, включаючи оральний, вагінальний та анальний секс. Окрім того, деякі ІПСШ можуть передаватися через кров і препарати крові, а також від матері до дитини під час вагітності й пологів.
Найчастіші симптоми ІПСШ – виділення зі статевих органів, відчуття печіння, болю, ерозивно-виразкові прояви на слизових оболонках. За відсутності суб’єктивних відчуттів і помітних проявів на слизових оболонках пацієнти не звертаються по медичну допомогу, тому захворювання діагностуються лише при профілактичних оглядах та під час обстежень з підозрою на інші хвороби. Саме тому прихований та малосимптомний перебіг цих захворювань зумовлює відсутність лікування і несвідому передачу інфекції.
Крім добре відомих патогенних збудників ІПСШ, як-от сифіліс, гонорея, трихомоніаз, хламідіоз, мікоплазмоз, зросла роль умовно-патогенної грамнегативної мікрофлори (ентерокок, кишкова паличка, Klebsiella), а також анаеробів, котрі в симбіозі з аеробами утворюють високовірулентні полімікробні асоціації, резистентні до більшості антибактеріальних препаратів.
Останніми роками значно зросла захворюваність на ІПСШ серед сексуально активних дівчат і підлітків, чому сприяють вікові особливості, характер репродуктивної поведінки, ранній початок статевого життя, нестійка сексуальна поведінка, недостатнє дотримання правил гігієни, безвідповідальне ставлення до власного здоров’я. Незважаючи на малосимптомний та затяжний перебіг інфекційно-запального процесу, в уражених органах спостерігаються рубцеві зміни тканин, що спричиняє порушення репродуктивної функції. Хворі змушені часто звертатися до лікарів, проводити багаторазові курси лікування, яке не завжди є успішним.
Останніми роками в результаті змін біологічних властивостей збудників ІПСШ, імунологічної реактивності організму людини типовий клінічний перебіг ІПСШ змінився. Крім того, значно еволюціонували мікробні чинники; основними збудниками запальних захворювань сечостатевої системи є асоціації облігатних анаеробних мікроорганізмів і вірусів.
Кожна інфекція має особливості перебігу й уражає різні органи, крім сечостатевої системи. Так, гонорейна інфекція може мати такі форми: свіжа (до 2 міс), хронічна та гонококоносійство. Свіжа гонорея розподіляється на гостру, підгостру та торпідну. Швидкий перехід у хронічну форму та малосимптомний перебіг пояснюють складність діагностики гонорейної інфекції. Слід пам’ятати, що гонорея може уражати не лише органи сечостатевої системи в чоловіків і жінок, а й спричиняти гонорейний стоматит, орофарингеальні прояви, проктит, ураження очей, гонококовий артрит, а також мати прояви на шкірі. В більшості випадків гонорея має мікробні асоціації з трихомонадною інфекцією, що також унеможливлює діагностику гонореї унаслідок фагоцитозу його трихомонадою.
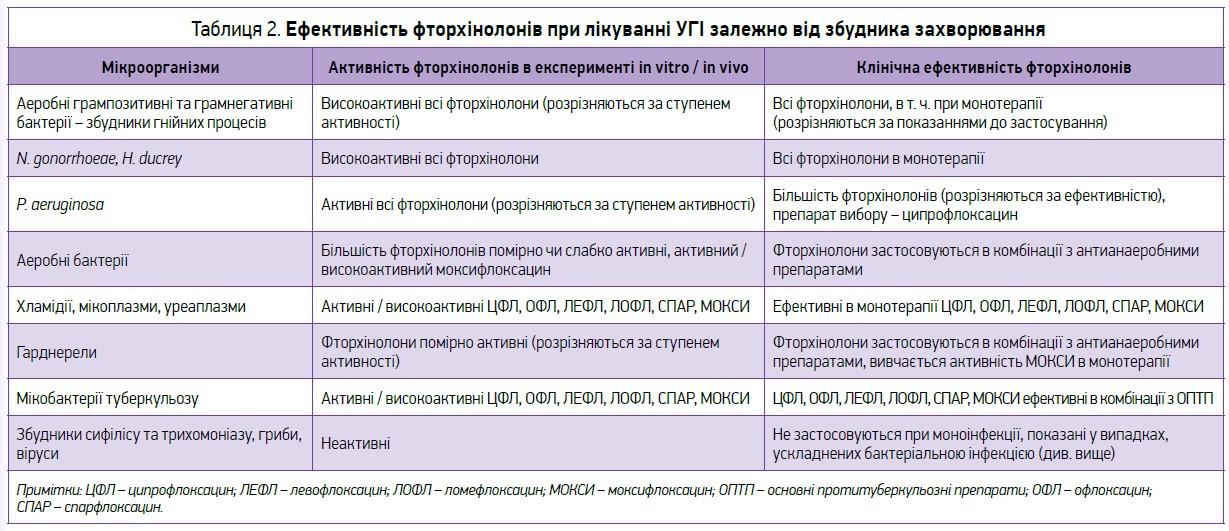
 До ІПСШ, які мають ерозивно-виразкові прояви на шкірі чи слизових оболонках внутрішніх і зовнішніх статевих органів, належать донованоз (рис. 1), збудником якого є Calymmatobacterium granulomatis (родини Enterobacteriaceae), м’який шанкр, або шанкроїд (рис. 2), що зумовлюється паличкою м’якого шанкру (Haemophilus ducreyi), пахова лімфогранулема (рис. 3), яка спричиняється Chlamydia trachomatis.
До ІПСШ, які мають ерозивно-виразкові прояви на шкірі чи слизових оболонках внутрішніх і зовнішніх статевих органів, належать донованоз (рис. 1), збудником якого є Calymmatobacterium granulomatis (родини Enterobacteriaceae), м’який шанкр, або шанкроїд (рис. 2), що зумовлюється паличкою м’якого шанкру (Haemophilus ducreyi), пахова лімфогранулема (рис. 3), яка спричиняється Chlamydia trachomatis.
Хламідійна інфекція може мати вигляд урогенітального й екстаргенітального ураження (проктит, фарингіт, пієлонефрит, кон’юнктивіт, пневмонія); найзагрозливіший стан – це хвороба Рейтера, за якої уражаються одночасно сечостатеві органи, очі та суглоби. Частий латентний перебіг цієї інфекції спричиняє несвоєчасну медичну допомогу й ускладнений перебіг.
До збудників сечостатевого мікоплазмозу належать Mycoplasma genitalium, M. hominis, Ureaplasma urealyticum. Ураження сечостатевої системи характеризується малосимптомним і торпідним перебігом. До хвороб, пов’язаних з мікоплазмовою інфекцією, які мають клінічні прояви на шкірі, належать багатоформна ексудативна еритема, синдром Стівенса – Джонсона; також можливі ураження нервової системи.
Ендемічні трепонематози (пінта, фрамбрезія, беджель) – інфекційні захворювання, розповсюджені в багатьох країнах світу (насамперед у Латинській Америці, Африці, Північно-Східній Азії). За таких хвороб висип на шкірі схожий на висип при сифілісі та позитивній серологічній реакції на сифіліс. Пацієнти з рідкісними для наших широт захворюваннями можуть з’являтися в різних країнах Європи у зв’язку з міграцією населення, яка спостерігається останнім часом.
Зростання захворюваності на туберкульоз зумовило часту появу його позалегеневих форм. Окрім ураження шкіри, туберкульоз може уражати й статеві органи (як у чоловіків, так і в жінок). Клінічні прояви залежать від локалізації процесу та часто імітують інші захворювання сечостатевої системи, а діагностика не завжди відбувається на належному рівні, що також зумовлює пізній початок специфічного лікування й подальше розповсюдження інфекції.
Збудник лепри, який належить до мікобактерій, також може уражати органи сечостатевої системи. Рання діагностика цього захворювання майже неможлива, адже воно є рідкісним, окрім того, лікарі погано обізнані щодо його перебігу.
До інших бактеріальних інфекцій сечостатевої системи належать інфекції, спричинені стрептококами групи В, лістеріями, стафілококами, ентеробактеріями, синьогнійною паличкою, бактероїдами, іншими анаеробними мікроорганізмами, а також нейсеріями. Слід зазначити, що шанкриформна піодермія, папульозний псевдосифіліс і хронічна виразка вульви, які належать до піодермій, також мають локалізацію на зовнішніх статевих органах, що ускладнює діагностику, отже, своєчасне лікування таких хворих.
Діагностика ІПСШ відбувається на підставі клінічної картини, ретельного збору анамнезу, відповідної лабораторної діагностики, обстеження контактних осіб. Лише аналіз усіх вищезазначених даних дозволяє установити правильний діагноз, чому значно допомагає використання сучасних лабораторних методів.
Призначення лікування таким пацієнтам без проведення протиепідемічних заходів дуже часто зумовлює повторне зараження та повторне застосування антибактеріальних засобів, які мають низку побічних ефектів.
Надмірне нераціональне застосування антибіотиків (особливо широкого спектра дії) без визначення чутливості до них конкретного збудника, помилкові дози та тривалість їхнього прийому забезпечують розвиток опортуністичних інфекцій, формують стійкість до антибіотиків, провокують метаболічні порушення, токсичні реакції, пов’язані з органотропною дією хіміотерапевтичних препаратів.
Терапевтичне застосування антибіотиків має відповідати низці правил, одним з яких є правило відповідності (слід ураховувати особливість інфекційного захворювання, біотоп ураження, наявність конкретних відомостей про збудника та його антибіотикочутливість). Згідно з висловлюванням провідних учених-інфекціоністів, виявлення збудника за будь-яких умов із доданням максимальних зусиль завжди виправдане результатом лікування.
 Саме тому обґрунтоване обрання антибіотика для лікування інфекційних захворювань шкіри та сечостатевої системи важливе не лише для швидкої санації організму, а й для профілактики передачі іншим особам, які перебувають у тісному контакті з цими хворими.
Саме тому обґрунтоване обрання антибіотика для лікування інфекційних захворювань шкіри та сечостатевої системи важливе не лише для швидкої санації організму, а й для профілактики передачі іншим особам, які перебувають у тісному контакті з цими хворими.
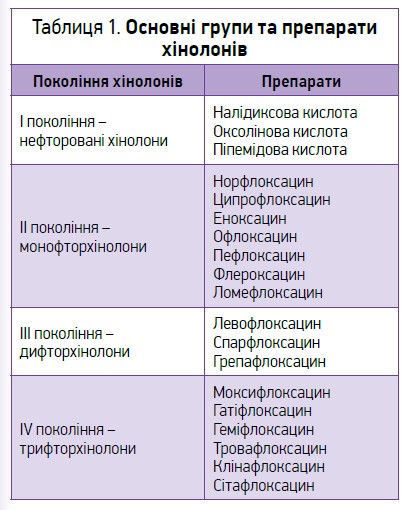
Серед різних груп антибіотиків, які застосовуються для лікування ІПСШ, особливу роль приділяють групі фторхінолонів (табл. 1).
Фторхінолони – велика група антимікробних засобів – інгібіторів ДНК‑гідрази. Це високоактивні синтетичні хіміотерапевтичні засоби широкого спектра дії, які характеризуються хорошими фармакокінетичними властивостями та високим ступенем проникнення до тканин і клітин.
Історія появи й еволюція фторхінолонів є досить цікавою. Перший хінолон було отримано випадково в процесі очищення хлорохіну – речовини з антималярійними властивостями (налідиксова кислота). Водночас (з початку 60-х років) у клініці застосовуються піпемідова й оксолінова кислоти. Ці препарати мають обмежений спектр дії, невисоку біодоступність і застосовуються здебільшого при лікуванні неускладнених інфекцій сечовивідних шляхів і деяких кишкових інфекцій (бактеріальні ентероколіти, дизентерія).
Лише після додавання атома фтору до 6-го положення молекули хіноліну вдалося отримати нові сполуки з вираженою антимікробною дією. Наявність атома фтору (одного чи декількох) і різноманітних груп у різних позиціях визначає особливості антибактеріальної активності та фармакокінетичної дії препаратів.
Провідні позиції (завдяки своїм властивостям) мають сучасні фторхінолони, які відповідають таким характеристикам:
- унікальний для антимікробних засобів механізм дії – інгібування ферменту бактеріальної клітини – ДНК‑гідрази;
- високий ступінь антибактеріальної активності;
- широкий спектр антимікробної дії, що включає грамнегативні та грампозитивні аеробні бактерії (деякі препарати активні щодо анаеробів), мікобактерії, хламідії, мікоплазми;
- невисока частота резистентності мікроорганізмів;
- висока біодоступність при прийомі всередину;
- високий ступінь проникнення до тканин і клітин макроорганізму;
- тривалий період напіввиведення та наявність постанабіотичного ефекту, що визначає зручне дозування (1-2 р/добу);
- можливість поєднаного застосування з іншими групами антибактеріальних засобів (бета-лактамами, аміноглікозидами, макролідами, глікопептидами, лінкозамідами, нітроімідазолами);
- задовільна переносимість препаратів, невисока частота побічних ефектів.
Антибактеріальна активність
Спектр дії фторхінолонів є досить широким; найбільшу ефективність вони проявляють до грамнегативних бактерій (здебільшого Enterobacteriaceae). Що стосується останніх, то активність фторхінолонів є зіставною із цефалоспоринами ІІІ-ІV поколінь. Досить високу чутливість до фторхінолонів мають N. gonorrhoeae та N. meningitidis. Препарати мають виражену дію щодо інших грамнегативних бактерій (C. jejuni, M. catarrhalis, Legionella spp.), у т. ч. H. influenzae, включаючи штами, які продукують бета-лактамази.
Найактивнішими щодо грамнегативних збудників є ципрофлоксацин і офлоксацин. Синьогнійна паличка може бути помірно чутливою до фторхінолонів, однак чутливою до ципрофлоксацину.
Фторхінолони ІІІ і ІV поколінь мають високу антипневмококову активність, у зв’язку із чим іноді їх називають респіраторними. Всі препарати цієї групи проявляють активність щодо хламідій, мікоплазм та уреаплазм.
Анаеробні бактерії є стійкими чи помірно чутливими до фторхінолонів, тому при лікуванні хворих зі змішаною аеробною й анаеробною інфекцією фторхінолони доцільно поєднувати з метронідазолом або лінкозамідами.
Клінічне застосування фторхінолонів і фармакокінетичні властивості
Фторхінолони успішно застосовуються при лікуванні різноманітних інфекцій. За допомогою численних контрольованих досліджень продемонстровано високу клінічну ефективність цих препаратів при інфекціях практично будь-якої локалізації (як позалікарняних, так і госпітальних) – сечовивідних, верхніх та нижніх дихальних шляхів, шкіри й м’яких тканин, кісток і суглобів, інтраабдомінальних, кишкових, гінекологічних ІПСШ, сепсисі, менінгіті (табл. 2).
Висока активність цих препаратів щодо основних збудників урогенітальних інфекцій (УГІ) дозволяє ефективно застосовувати їх у разі хвороб, які передаються статевим шляхом.
Як монотерапія фторхінолони можуть застосовуватися:
» при гнійно-запальних процесах сечовивідних шляхів та інфекціях порожнини малого таза;
» для лікування гонореї та м’якого шанкру;
» в терапії хламідійної, а також мікоплазменної інфекцій.
Оцінюючи значення фторхінолонів у терапії УГІ, необхідно враховувати їхню відносно слабку активність проти бактероїдів. Ця група препаратів не є активною щодо збудника сифілісу, трихомонад, вірусних інфекцій і мікозів. Саме тому при змішаних УГІ необхідно комбінувати фторхінолони з антимікробними препаратами інших класів. Позитивна властивість фторхінолонів – хороша сумісність з антианаеробними засобами, антимікотиками, антипротозойними та антивірусними препаратами.
Ципрофлоксацин – представник групи фторхінолонів ІІ покоління, який має високу ефективність проти широкого спектра грамнегативних (Escherichia coli, Salmonella spp., Shigella spp., Citrobacter spp., Klebsiella spp., Enterobacter spp., Proteus mirabilis, Proteus vulgaris, Serratia marcescens, Hafnia alvei, Edwardsiella tarda, Providencia spp., Morganella morganii, Vibrio spp., Yersinia spp. тощо) та грампозитивних збудників (Staphylococcus aureus, Staphylococcus haemolyticus, Staphylococcus hominis, Staphylococcus saprophyticus, Streptococcus pyogenes, Streptococcus agalactiae тощо), а також анаеробних (Mobiluncus, Peptostreptococcus spp., Propionibacterium acnes) збудників ІПСШ (Chlamydia pneumoniae, Mycoplasma hominis, Mycoplasma pneumoniae, Neisseria gonorrhoeae), Legionella та Mycobacterium tuberculosis.
На особливу увагу заслуговує активність щодо збудника синьогнійної палички, яка нерідко є причиною ІПСШ (з ускладненим перебігом).
Широке застосування ципрофлоксацину обумовлене високою біодоступністю, здатністю препарату до проникнення практично в усі біологічні середовища (за таких інфекцій, як пієлонефрит, епідидиміт і простатит, адже інші препарати не здатні створити необхідні концентрації у тканинах органів-мішеней), високою ефективністю щодо майже всіх груп мікроорганізмів – збудників ІПСШ у порівняльно низьких мінімальних пригнічувальних концентраціях. Резистентність мікроорганізмів до фторхінолонів розвивається повільно, адже, з одного боку, внаслідок бактерицидної дії практично не залишається персистувальних мікроорганізмів, з іншого боку, в бактерій відсутні ферменти, які їх інактивують.
Серед побічних ефектів ципрофлоксацину (як і інших фторхінолонів), окрім змін з боку шлунково-кишкового тракту, слід звернути увагу на необхідність обережного застосування в осіб похилого віку через несприятливі реакції з боку центральної нервової системи, а також подовження інтервалу QT на ЕКГ. Не застосовують їх у дітей та вагітних.
! Згідно з результатами багатьох досліджень, застосування ципрофлоксацину в пацієнтів з ІПСШ має переваги через виражену терапевтичну дію та менший ризик остаточної колонізації бактеріями органів сечостатевої системи.
Ципрофлоксацин показаний для лікування хламідіозу, мікоплазмозу, уреаплазмозу, гонореї, шанкроїду та донованозу. Інфекції, спричинені умовно-патогенною флорою, також потребують використання препаратів, які впливають саме на ці збудники, а це є можливим з огляду на антибактеріальні властивості ципрофлоксацину.
Отже, препарати групи фторхінолонів, зокрема ципрофлоксацин, є першою лінією терапії при ІПСШ різної локалізації та ступеня тяжкості, що обумовлено високою ефективністю стосовно збудників ІПСШ, безпекою застосування та тривалим клінічним досвідом використання. У лікуванні ІПСШ, зокрема, використовується ципрофлоксацин компанії World Medicine (Туреччина) Флапрокс 500 мг.